Нейтрофилы палочкоядерные повышены у ребенка
Значение повышенных палочкоядерных нейтрофилов у ребенка
Количество всех необходимых веществ и клеток определяется при диагностике анализом крови. В том числе и содержание лейкоцитов у детей и взрослых. Если палочкоядерные нейтрофилы повышены у ребенка, это не повод для паники, но серьезный повод для поиска причины высокого показателя. Содержание «палочек» в крови может увеличиваться по различным причинам. Чаще всего, это инфекции и воспаления, с которыми организм ребенка пытается бороться. Установление точного диагноза позволяет определить недуг и назначить соответствующее лечение.
Повышены нейтрофилы в крови у ребенка, могут быть при наличии какой-либо инфекции. Это самый многочисленный тип клеток, среди лейкоцитов. Повышение палочкоядерных клеток наблюдается, когда в организме ребенка или взрослого появляется инфекция или начинается воспалительный процесс. Количество этих клеток определяется лабораторным анализом крови, проведенным по направлению от лечащего врача.
Главной задачей нейтрофилов у детей является поиск и устранение болезнетворных микроорганизмов. Палочка определяет бактерии или вирусы, захватывает клетку, расщепляет и погибает вместе с вредоносным микроорганизмом. На смену погибшему, созревает новый лейкоцит. У здорового ребенка или взрослого содержание нейтрофильных клеток соответствует приятой норме. Когда обнаруживается инфекция, организм начинает усиленно вырабатывать лейкоциты для борьбы с болезнью.
Созревание нейтрофилов в крови у ребенка проходит в несколько этапов. Сначала образуется миелобласт, затем из него примиелоцит, который становится митамиелоцитом. Затем клетка становится палочкоядерной, незрелой клеткой.
Увеличение содержания палочкоядерных нейтрофилов свидетельствует о надвигающейся инфекции.
Затем клетка созревает и становится сегментоядерной, полноценным лейкоцитом, готовым к нейтрализации болезнетворных микроорганизмов.
При попадании в организм вирусов или инфекций это может не проявляться на самочувствии пациента, а лимфоциты реагируют на «нарушителя» сразу. При нейтрализации болезнетворной клетки, нейтрофил погибает, и вместо него созревает другой. Поэтому высокий уровень палочкоядерных и сегментоядерных клеток говорит о наличии заболевания. Исключение составляют дети в возрасте до 3-х лет. В процессе формирования иммунитета незначительные отклонения в анализе крови на лейкоциты абсолютно нормальны.
Увеличены нейтрофилы в крови у ребенка
Многочисленную подгруппу лейкоцитов, белых кровяных телец, составляют нейтрофилы (нейтрофильные гранулоциты) – иммунные клетки крови.
Нейтрофильные гранулоциты выполняют защитную функцию организма в борьбе с бактериями и грибками (менее эффективны с вирусами): встречаясь с чужеродной клеткой, они ее поглощают (фагоцитоз), расщепляют (лизис) и, в конце процесса, погибают сами.
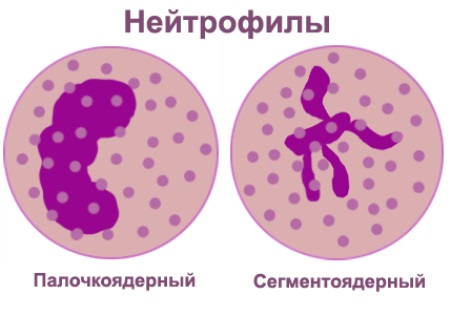
Нейтрофилы делятся на несколько групп, в зависимости от стадии развития: миелоциты, метамиелоциты, палочкоядерные нейтрофилы, сегментоядерные нейтрофилы.
Миелоциты и метамиелоциты – молодые гранулоциты, образующиеся в костном мозгу; по нормальным показателям они не должны присутствовать в крови.
Сегментоядерные и палочкоядерные нейтрофилы – зрелые клетки, определенное количество и соотношение которых — необходимое условие для выполнения защитных функций: при появлении в организме чужеродных тел, они первые вступают с ними в борьбу.
При тяжелой патологии организма и как следствие массовой гибели сегментоядерных и палочкоядерных гранулоцитов, в кровь поступают миелоциты и метамиелоциты, которые замещают состав зрелых иммунных клеток и вместо них выполняют защитную функцию.
На видео продемонстрирована работа нейтрофилов под микроскопом
Показания и подготовка к анализу
При проведении общего анализа забор крови проводится из пальца ребенка, взрослого (у младенца из пятки) утром на голодный желудок (у маленького ребенка спустя 2 часа после кормления).
Общий анализ имеет сокращенную схему исследования крови. При выявлении некоторых отклонений от нормы, назначается проведение развернутого анализа венозной крови, изъятой из вены утром, натощак.
Дополнительные показания к проведению развернутого исследования крови у детей:
- наличие вирусных заболеваний (корью, краснухой, гриппом);
- бактериальные инфекции;
- симптомы острого живота (аппендицит, холецистит);
- анемия;
- отравление (лекарственные средства, химические вещества);
- плановый развернутый анализ крови.
Искажение результатов анализа может наблюдаться вследствие тяжелой физической нагрузки, эмоционального потрясения, принятия пищи. Перед проведением процедуры необходимо оградить пациента от влияющих факторов. Также исказить результаты у ребенка может растирание пальчика перед изъятием крови.
Врач подробно рассказывает про анализ
Что делать при нейтрофилезе
Вначале обратиться к педиатру для постановки диагноза. Терапия зависит от основного заболевания. Нейтрофилез – признак, а не самостоятельное расстройство. Нередко ложноположительный результат может возникать из-за следующих причин:
- Сдача анализов на полный желудок. За 1.5-2 часа до забора крови не кормить ребенка. Разрешается небольшое количество воды.
- Избыточная тревожность. Перед процедурой успокоить ребенка, потому что тревожность влияет на показатели анализов крови.
- Чрезмерные физические нагрузки. Перед анализом крови ограничить физическую активность малыша.
Если у ребенка признаки инфекционного заболевания (субфебрильная температура, гнойные выделения), лечение направлено на устранение основного заболевания. При бактериальных инфекциях показаны антибиотики. В редких случаях наблюдается резистентность и делают бакпосев мочи. При вирусных инфекциях обеспечить ребенку витамины и микроэлементы в пище. Противовирусные препараты в лечении вирусов неэффективны. При грибковых инфекциях назначают противомикозные препараты.
При инфаркте миокарда, легкого, почек или мозга необходимо проведение реанимационных мероприятий. Нейтрофилез в этих случаях проходит после полного выздоровления пациента.
Когда обнаруживается, что повышены нейтрофилы у ребенка, родители начинают бить тревогу и сильно беспокоиться, что же это значит.
Превышающее норму число нейтрофилов у детей диагностируется во время сдачи общего анализа крови. После тщательного изучения результатов врачи занимают определенную позицию относительно этого факта: одни назначают лечение, другие требуют провести дополнительные обследования, а третьи вовсе успокаивают мамочек ободряющими словами.
Как поступить при таких обстоятельствах родителям? Ведь повышенный уровень содержания нейтрофилов в крови чада не может вызывать положительных эмоций. Стоит отметить, что лечение вправе назначать только специалист, изучивший индивидуальную ситуацию. При этом учитываются факторы возраста и физического здоровья.
Нейтрофилами называют самую крупную группу лейкоцитов (клеток белой крови). Их основная задача — уничтожить содержащиеся в крови и тканях болезнетворные бактерии.
Другими словами, действие нейтрофилов имеет два важнейших аспекта. Доступным языком они звучат следующим образом.
Нейтрофил — клетка-камикадзе. При встрече с бактерией начинается процесс ее поглощения (фагоцитоз), после процесс расщепления (лизиса) и гибели болезнетворного противника.
В человеческом организме насчитывается шесть стадий созревания нейтрофилов. Две из них имеют нормированные показатели содержания, а другая пара указывает на вероятность опасного заболевания.
В медицине общий анализ крови называет соотношение между собой ранее описанных четырех из шести возможных групп нейтрофилов сдвигом лейкоцитарной формулы. То есть о состоянии организма скажет пропорция «здоровых» и «нездоровых» нейтрофилов.
Когда во внутренней среде человека появляется болезнетворный агент, сегментоядерные нейтрофилы — старшие формы «клеток-камикадзе» принимают удар первыми, в большинстве случаев подавляя заболевание.
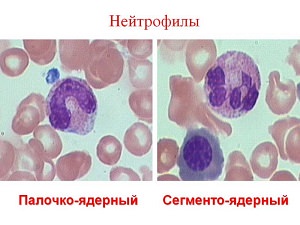 Однако если те справиться с тяжелыми инфекционными проявлениями не в силе, в бой идут палочкоядерные нейтрофилы среднего и незрелого возраста. Кстати, последние не должны образовываться в костном мозге здорового человеческого организма и, как следствие, содержаться в крови.
Однако если те справиться с тяжелыми инфекционными проявлениями не в силе, в бой идут палочкоядерные нейтрофилы среднего и незрелого возраста. Кстати, последние не должны образовываться в костном мозге здорового человеческого организма и, как следствие, содержаться в крови.
Поэтому отклонение от установленного предела (граничного уровня) содержания нейтрофилов в меньшую или большую сторону свидетельствует о наличии в организме патологий.
Норма
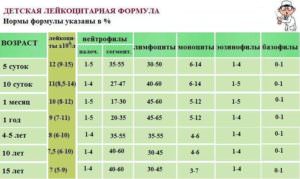
В крови взрослого человека и ребенка старше 13 лет все виды лейкоцитов должны составлять 4-10*10 в 9 степени/л крови, из них нейтрофилов – 48-80%. Из них начальная форма нейтрофилов 1-3%, палочкоядерные 1-6%, сегментоядерные – 45-72%.
У детей до 12 лет происходит становление иммунной системы, поэтому лейкограмма у них несколько другая. Младенцы рождаются со «взрослой» нормой сегментоядерных нейтрофилов, которая продолжает нарастать в первые сутки жизни ребенка, а потом резко падает.
В 5-7 лет количество сегментоядерных нейтрофилов снова повышается, и в этот период педиатры и родители отмечают, что ребенок стал меньше болеть простудными заболеваниями.
Возрастные нормы сегментоядерных нейтрофилов в крови детей:
- первые сутки – 50-70%;
- 1-5 дней – 35-55%;
- 5-15 дней – 25-45%;
- 15-30 дней – 15-30%;
- 1-12 месяцев – 20-35%;
- 1-6 лет – 35-55%;
- 7-10 лет – 40-60%;
- 11-15 лет 40-75%.
У ребенка повышены нейтрофилы
 Дети — это наше все! Именно поэтому заботливые матери начинают паниковать из-за повышенного уровня нейтрофилов в крови у ребенка, даже толком не разобравшись в проблеме.
Дети — это наше все! Именно поэтому заботливые матери начинают паниковать из-за повышенного уровня нейтрофилов в крови у ребенка, даже толком не разобравшись в проблеме.
На самом деле ненормированное для взрослого человека число клеток-камикадзе — это норма для юного организма. В особенности это касается новорожденных, так как организмы только родившихся имеют особенность в ускоренных темпах производить лейкоциты и эритроциты, что и будет отражаться в показаниях общего анализа крови. Будучи продолжительное время в безопасном месте с идеальными условиями (утроба матери), после рождения кроха испытывает невероятный стресс. В попытках защититься в организме производятся немереные количества нейтрофилов.
За исключением вышеописанного случая, значительные процентосодержащие нейтрофилы клеток, обнаруженные у ребенка, должны настораживать врачей. Естественно, говорить о причинах изменяемых формул крови «в общем» не стоит даже пытаться, однако одно медики утверждают с уверенностью: в 99 из 100 случаев повышенные нейтрофилы — это подтверждение развития патологий.
Таким образом, активное производство палочкоядерных клеток организмом может указывать на воспалительные процессы. Например, аппендицит, пневмония, отит, перитонит. Приумножается число средних и незрелых нейтрофилов во время образования внутри человека гнойного очага, проявляемого абсцессами различной степени.
Нередки случаи, когда пораженные ожогами, развивающимися доброкачественными и злокачественными новообразованиями кожные покровы, или аллергическая реакция детского организма на принимаемые лекарственные препараты, становятся причиной изменяющейся формулы крови.
Причины нейтрофилеза
Нейтрофилез
– это превышение численности нейтрофилов с сегментированным ядром в крови. Часто родители сталкиваются с подобной проблемой. И не знают, что это значит, как правильно поступить в данной ситуации, к какому врачу обращаться и т.д.
Незначительно повышенные уровни нейтрофилов не являются поводом для беспокойства. Это может быть следствием физической нагрузки или психоэмоционального стресса у ребенка. В этой ситуации рекомендуется повторить общеклинический анализ крови спустя 1-2 недели.
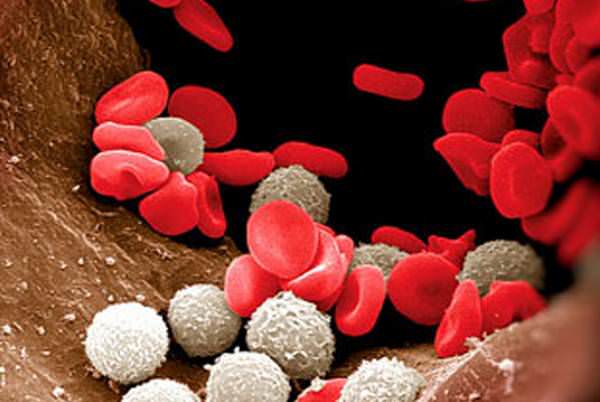
Если сегментоядерные нейтрофилы повышены
у ребенка в значительной степени, то это может свидетельствовать о следующих патологических состояниях:
- острый воспалительный процесс в организме
- наличие инфекционной болезни, протекающей в открытой и в бессимптомной форме
- злокачественная или доброкачественная опухоль.
Когда у ребенка повышены палочкоядерные нейтрофилы
, то это указывает на тяжелое состояние. В медицине оно называется сдвигом лейкоцитарной формулы влево – в сторону незрелых форм. Такое состояние обычно развивается из-за воздействия на организм ребенка следующих факторов:
- инфекционные агенты, представленные грибами, бактериями, спирохетами, некоторыми видами вирусов
- операция (нейтрофилез наблюдается в послеоперационном периоде)
- ишемический (связанный с нехваткой кислорода) некроз тканей
- отравление организма ртутью или свинцом
- эндогенные (внутренние) отравления организма, развивающиеся при наличии сахарного диабета, почечной недостаточности или снижении функции печени
- различныеонкологические заболевания
- воспалительные процессы (особенно острая форма)
- перенапряжение организма, как эмоциональное, так и физическое
- реакция организма на отдельные виды препаратов.
Численность белых клеток в крови ребенка может не только повышаться, но и понижаться.
Если их в организме становится мало (количество не превышает 1,6 млрд на литр), это свидетельствует о нейтропении. Она может развиваться при поражении костного мозга. Также низкий уровень нейтрофилов фиксируется после перенесенных ребенком тяжелых заболеваний. Это указывает на истощение компенсаторных резервов детского организма – нейтрофилы погибают в большем количестве, чем образуются. Так развивается иммунный дефицит. В таких условиях организм ребенка наиболее подвержен разным заболеваниям.
Низкие нейтрофилы достаточно часто выявляются при:
- различных грибковых заболеваниях
- вирусных инфекциях
- интоксикации химическими веществами
- недавно перенесенном анафилактическом шоке
- анемии
- облучении.
Не стоит забывать и о наследственных синдромах. При них могут быть понижены или повышены нейтрофилы в крови у ребенка. Клинические проявления заболевания зависят в большей степени от функциональной полноценности данных клеток, в меньшей – от их количества.
Может наблюдаться такая ситуация, когда нейтрофилов много, но они не могут выполнять свои функции. Клинически это сопровождается развитием иммунодефицита.
Для контроля нейтрофилов в организме ребенка необходимо сдавать анализ крови. Он помогает вовремя увидеть имеющуюся проблему. Такой анализ не всегда дает точные результаты, но позволяет правильно выбрать направление для дальнейшей диагностики и лечения ребенка.
Какой уровень считают повышенным
Нейтрофилы представляют собой самую многочисленную группу белых клеток крови, главной задачей которых является борьба с болезнетворными микроорганизмами. Различают несколько форм таких лейкоцитов:
- Юные (также носят название «метамиелоциты» и «миелоциты») – отсутствующие в нормальной лейкограмме.
- Палочкоядерные нейтрофилы (палочки) – молодые клетки, содержание которых у новорожденных не должно превышать 12%, у детей до 5 лет – 5%, а у детей старше пяти лет – 4%. Это верхние границы нормы для данного типа нейтрофилов.
- Сегментоядерные – наиболее многочисленные нейтрофилы, представляющие собой зрелые клетки.
Их верхняя граница нормы в детском возрасте представлена такими показателями:
У новорожденного в первые дни жизни
У младенцев с 5-го дня жизни до 1 месяца
У малышей старше 1 месяца до года
У деток старше года
У детей старше пяти лет
У детей старше 10 лет
Если уровень нейтрофильных клеток превышает такие показатели, это называется «нейтрофилез».
Рекомендуем посмотреть видеозапись, где специалист одной из столичных клиник подробно освещает тему нейтрофилов:
Незначительное повышение процента нейтрофилов встречается при физических или психоэмоциональных нагрузках, а также после приема пищи. Если же причина высокого числа нейтрофилов представляет собой какое-то заболевание, то уровень клеток напрямую связан с активностью болезни.

К патологическим причинам нейтрофилеза относят:
- Активные воспалительные процессы, например, артрит, пневмония, дерматит, воспаление поджелудочной железы, аппендицит и другие.
- Бактериальные инфекции, включая гнойные (образование абсцесса или флегмоны).
- Некоторые вирусные инфекции.
- Инфекции, которые вызвали простейшие или грибки.
- Опухолевые процессы.
- Обширные ожоги.
- Отравления.
- Сахарный диабет.
- Трофическая язва.
- Применение некоторых медикаментозных средств, например, кортикостероидов.
- Острая потеря крови или гемолиз эритроцитов.
Также нейтрофилы выявляются в повышенном количестве в послеоперационном периоде.

Помимо повышения числа нейтрофильных лейкоцитов врачи также оценивают, за счет каких форм этих клеток произошло увеличение их процента. Диагностируют:
- Сдвиг формулы влево – повышены палочкоядерные клетки, а также присутствуют юные формы. Такой результат характерен для сильных интоксикаций, гнойных инфекций, анемии (постгеморрагической или гемолитической), лейкоза, ожогов. Если смещение небольшое, его причиной может выступать интенсивная тренировка или эмоциональный стресс.
- Сдвиг формулы вправо – число «палочек» невысокое, а процент сегментоядерных клеток повышен. Подобная картина встречается реже, чем сдвиг влево. Она бывает при анемии, полицитемии, лейкозе и прочих патологиях.
Посмотрите выпуск программы доктора Комаровского о клиническом анализе крови. В нем вы услышите ответы на многие интересующие вас вопросы:
Если анализ крови ребенка показал завышенный уровень нейтрофилов, родителям стоит обратиться к педиатру, который сразу же направит кроху на повторное обследование, ведь уровень таких лейкоцитов может быть определен неверно из-за несоблюдения таких правил:
- Ребенок обязательно должен сдавать кровь натощак. Если это грудной младенец, то он не должен получать пищу за 2-2,5 часа до забора крови. Разрешено лишь немного питьевой воды, так как она не влияет на уровень лейкоцитов.
- Ребенок должен быть спокоен. Лучше всего, чтобы мама пришла с малышом на забор крови немного заранее, чтобы кроха немного посидел в коридоре. Это исключит и влияние на результат перепадов температур.
- Следует избегать активной физической нагрузки непосредственно перед забором (не разрешайте ребенку бегать в коридоре поликлиники) и накануне.
Если забор образца крови провели с учетом таких советов, но лейкоцитоз по-прежнему обусловлен высоким уровнем нейтрофилов, врач назначит дополнительное обследование. В первую очередь оно будет направлено на выявление инфекции либо активного воспалительного процесса.
Как только причина нейтрофилеза будет обнаружена, малышу назначат необходимое лечение. Когда детский организм с помощью применяемых лекарств справится с воспалением или инфекционным процессом, уровень нейтрофильных лейкоцитов тоже нормализуется.
Норма содержания клеток лейкоцитов
Содержание определенного количества нейтрофилов в крови у детей совершенно нормальное явление. Тревогу может вызвать ситуация, когда показатели понижены или повышены. Норма нейтрофилов меняется в зависимости от возраста ребенка. Исследование позволяет определить общее количество клеток нейтрофилов в млрд/л, а также содержание в их числе палочкоядерных и сегментоядерных форм. Количество зрелых клеток вычисляется в процентах. Нормальный показатель лейкоцитов определяется расширенным общим анализом крови из пальца и выглядит следующим образом:
- У новорожденных младенцев: 1,5–8 млрд/л; 3–17%; 17–47%
- В первый год жизни: 1,8–8,5 млрд/л; 0,5–4%; 15–45%
- До 13 лет: 2–6 млрд/л; 0,7–5%; 35–62%
- Дети старше 13 лет и взрослые: 1,8–6,5 млрд/л; 1–4%; 40–60%
Иногда мам пугают незначительные отклонения от нормы в результатах анализов. Но, это вовсе не значит, что ребенок болен. Норма палочкоядерных и сегментоядерных клеток усредненная величина. Иногда, после прививок, простуд или, когда у малыша режутся зубки, количество нейтрофилов может повышаться.
Аномально высокий уровень нейтрофилов называется нейтрофилией и может означать наличие инфекционных, воспалительных процессов или патологий. После расшифровки анализа крови врач может назначить дополнительное обследование и повторный анализ. Нейтрофилы у ребенка повышаются по следующим причинам:
- Послеоперационное состояние
- Отравление свинцом или ртутью
- Интоксикация организма в результате сахарного диабета, некроза, уремии и других болезней
- Развитие онкологических заболеваний
- Поражение организма инфекциями, грибками, спорами, вирусами и пр.
- Воспалительные процессы (дерматит, перитонит, пневмония, воспаление суставов и пр.)
- Язвы, гнойники, воспаленные раны и царапины
- Восстановление иммунитета после болезни
- Реакция иммунной системы на прием некоторых лекарственных препаратов
- Физическое или психологическое перенапряжение
Недостаточное количество нейтрофилов в результате анализа крови называется нейтропения. Это значит, что иммунитет пациента ослаблен, и организм не может бороться с болезнетворными микроорганизмами. Такое состояние может быть вызвано некоторыми вредоносными возбудителями и наследственными факторами. После обнаружения причины нейтропении, врач назначает соответствующее лечение.
В редких случаях у новорожденных встречается полное отсутствие нейтрофильных клеток. Болезнь диагностируется как нейтопения Костмана, тяжелое врожденное заболевание.
При этом организм не имеет естественной защиты от инфекций и смертность в первый год жизни очень высока.
Другие заболевания, снижающие количество нейтрофилов:
- Вирусные «детские» заболевания (корь, краснуха, ветрянка и пр.)
- Тяжелые инфекции (брюшной тиф, бруцеллез и пр.)
- Дефицит железа в крови
- Дефицит витаминов группы В и фолиевой кислоты
- Заболевания крови (анемия, лейкоз и пр.)
- Анафилактический шок
- Факторы наследственного характера
- Индивидуальная чувствительность к некоторым лекарственным препаратам
- Следствие лучевой и химиотерапии
Количество нейтрофилов также зависит от качества питания и образа жизни. Дисбаланс питательных веществ оказывает негативное влияние на иммунную систему и организм ребенка в целом. Физические нагрузки, например, активные игры, а также эмоциональные потрясения, даже положительные, могут временно повысить содержание лейкоцитов в крови.
Нейтрофилы и у детей, и у взрослых всегда присутствуют в организме в определенном количестве. Эти клетки находятся в состоянии ожидания инфекции или воспалительного процесса. Как только обнаружится инфицированная клетка, нейтрофилы сегментоядерные попытаются устранить больные клетки. В этом случае их количество может временно увеличиться. Расширенный анализ крови на лейкоциты позволяет определить наличие воспалительного процесса по количеству палочкоядерных и сегментоядерных нейтрофилов в крови, даже при отсутствии клинических симптомов и жалоб со стороны пациента.
- Политика конфиденциальности
- Пользовательское соглашение
- Правообладателям
- Аденома
- Без рубрики
- Гинекология
- Молочница
- О крови
- Псориаз
- Целлюлит
- Яичники
Читаем анализ крови вместе с врачом.
Малышу укололи пальчик, взяли кровь, на следующий день, отстояв длиннющую очередь, вы забрали анализ. Пора в другую очередь, чтобы показать анализ врачу? Давайте сами заглянем туда и попробуем разобраться, что значат все эти латинские слова и загадочные цифры.

К тому же врачи, глубокомысленно в этот анализ взглянув, назначают всегда одно и то же — антибиотики. Тридцать лет тому назад назначали олететрин, десять лет назад — оспен, сейчас вот в моде аугментин и супракс. Скажу по секрету: оспен, супракс и аугментин, хотя и разные по химическому составу, работают абсолютно одинаково, да еще и против одних и тех же бактерий.
Давайте вместе расшифруем анализ крови.
Ага. Анализ крови делится на две части. Первая часть — так называемая «красная кровь», то есть гемоглобин, эритроциты, тромбоциты и цветовой показатель. Вся эта братия отвечает за перенос кислорода в клетки и при инфекции не очень и страдает. Нам с вами нужно лишь бегло пробежаться по нормам и убедившись, что все хорошо, переходить ко второй части.
Гемоглобин (он же Hb), измеряется в граммах на литр (!) крови и отвечает за перенос кислорода.
У месячного ребенка норма гемоглобина 115-175 (это вам не взрослый, тут все сложнее), в полгода — 110-140 — так же, как и у нас с вами, и так собственно, аж до 10-12 лет. 110-140 (145 по другим данным) грамм на литр крови.
Эритроциты, они же RBC — клетки, в которых гемоглобин и плавает в крови. Как раз они при помощи гемоглобина кислород и переносят
В месяц у ребенка нормой будет 3,8-5,6 — внимание! — триллионов эритроцитов на литр крови. У годовалого ребенка (как и у взрослого) этих самых триллионов уже поменьше — 3,5-4,9 на литр крови
Что делать — если выкачивать кровь для анализа литрами, все приходится считать в триллионах. Ничего, дальше будет попроще.
Ретикулоциты, они же RTC, измеряется их количество, слава Богу, в процентах. Это так сказать, юные эритроциты, их не должно быть более 15% у детей до года и не более 12 % у детей старше года или у взрослых. Нижний предел нормы для ретикулоцитов — 3%. Если их меньше, ребенок находится на пороге анемии, и меры необходимо принимать как можно скорее.
Тромбоциты. Английская аббревиатура PLT. Их существенно меньше, чем эритроцитов — их количество измеряют «всего лишь» в миллиардах на литр крови, норма от 180 до 400 для детей до года и от 160 до 360 для детей старше года или у взрослых. Тромбоциты — это собственно и не клетки вовсе, а так — обломки гигантской клетки-предшественника, из этих обломков, в случае чего, формируются тромбы — например, чтобы прекратить кровотечение, если малыш, не дай Бог, поранится.
СОЭ (ESR). Это даже и не клетки вовсе, а показатель скорости оседания эритроцитов — чем больше эта самая скорость (а это не автомобиль, здесь скорость измеряется в миллиметрах в час), тем активнее воспалительный процесс, по поводу которого вам возможно и порекомендовали сдать анализ крови. Нормы СОЭ в 1 месяц — 4-10, в 6 месяцев 4-8, а вот от года и до 12 лет — от 4 до 12 мм в час. Потом нормы той самой СОЭ будут отличаться еще и в зависимости от пола, но это уже совсем другая история.
Кроме этих показателей, есть еще множество других — гематокрит (НСТ), ширина распределения эритроцитов (RDWc), средний объем эритроцита (MCV), среднее содержание гемоглобина в эритроците (MCH) и даже средняя концентрация гемоглобина в эритроците (MCHC). Все эти показатели служат для диагностики анемий, поэтому нам с вами (мы ведь разговариваем об инфекциях, помните?) будет лучше отложить их обсуждение на потом.
Для нас гораздо важнее не система переноса кислорода, а система защиты организма от инфекций. Это так называемая белая кровь, лейкоциты. Вот на ней мы остановимся очень и очень подробно.

Comments
(0 Comments)