Нефритический синдром
Особенности нефротического синдрома
Нефротическом синдром возникает при повреждении клубочкового аппарата почек и сопровождается следующими признаками:
- повышением уровня белка в моче до 20 – 50 г/сутки;
- выделение с мочой большого количества ферментов трансаминидаза, лейцинаминопептидаза;
- снижением белка в крови до 30 г/л;
- повышением уровня липидов в крови.
Для нефротического синдрома почек характерно наличие генерализованного отека – состояния, при котором отекает большая часть поверхности тела, особенно конечности пациента.
Диагностика при нефротическом синдроме
Диагноз ставится на основании лабораторных исследований и результатов клинической картины. В отличие от нефритического синдрома, нефротический комплекс симптомов развивается постепенно, для него характерны постоянно нарастающие видимые изменения в функционировании и состоянии организма.
- Отечные симптомы. Сначала отеки появляются в области век, лица и в пояснице. Может развиваться распространенный отек подкожной клетчатки – степень анасарки.
- Кожа пациента приобретает бледный оттенок, часто сухая, присутствуют признаки дефицита витаминов В1 и В2, А и С. В некоторых случаях на поверхности кожи появляются сухие трещины, из которых может вытекать жидкость.
- Нарушается работа сердца, появляется одышка и тахикардия.
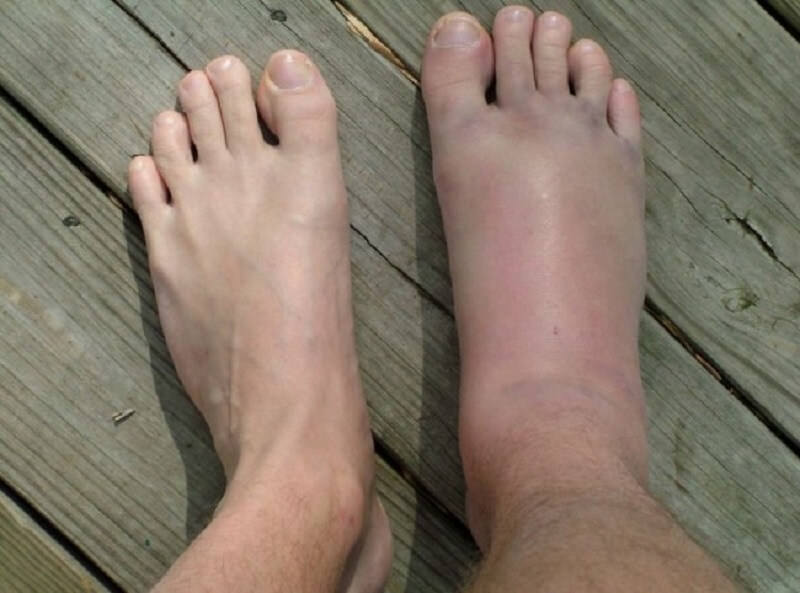
В тяжелых случаях развивается гиповолемический шок – состояние, при котором резко уменьшается количество циркулирующей крови. Этой патологии предшествует рвота, тошнота, боли в области живота. При нефротическом синдроме артериальное давление чаще всего в норме, у 10% пациентов наблюдается артериальная гипертензия кратковременного характера.
Диагноз ставится на основании следующих данных:
- характерной клинико-лабораторной картины;
- положительного эффекта при терапии глюкокортикоидами;
- при необходимости – на результатах биопсии почек.
Особое значение имеет выявление возможных вирусных инфекций, это позволит существенно расширить клиническую картину, более точно поставить диагноз и назначить соответствующий случаю курс лечения.
Терапевтические методы помощи больному
Меры медицинской помощи при нефротическом синдроме во многом схожи с терапией при нефритическом синдроме. Их основу составляет коррекция режима питания и медикаментозное лечение.
Пища должна приготавливаться без соли, содержать много калия и быть ограниченной по белку. Нормой при этом синдроме является поступление в организм белка в количестве 1 г/кг массы тела пациента. Увеличение этой дозы приведет к большой нагрузке на почки, что усугубит ситуацию.
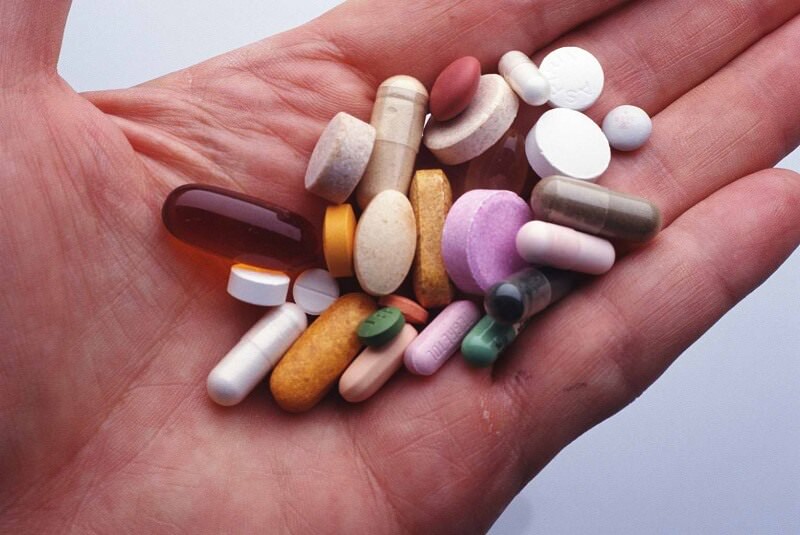
Важное значение имеет правильно подобранный курс препаратов диуретиков. Врач подбирает максимально короткий курс, после которого прием этих препаратов нужно прекратить
Дело в том, что бесконтрольное лечение лекарственными средствами этой группы провоцирует у пациента развитие гиповолемического шока и дальнейшего снижения фильтрации почечных клубочков. Поэтому диуретики назначаются повторно лишь в случае увеличения отечных симптомов.
Больным с мезангиопролиферативным гломерулонефритом, сопровождающимся нефротическим синдромом могут назначаться нестеродиные противовоспалительные средства.
Симптоматическое лечение при нефротическом синдроме такое же, как и в случае с нефритическим синдромом. Нужно знать, что самостоятельное лечение не даст нужного эффекта и только усугубит общую клиническую картину.
Описание нефротического синдрома
При развитии нефротического синдрома больного беспокоят иные симптомы. Данная патология представляет собой симптомокомплекс, который включает в себя течение серьезной протеинурии, а также развитие отеков.
Чтобы понять отличия данных синдромов, следует узнать о причинах появления нефротического синдрома у человека.
К ним относятся:
- амилоидоз;
- течение гломерулонефрита или гломерулосклероза в любой форме;
- развитие аутоиммунных патологий, к которым относится склеродермия, СКВ (системнаякрасная волчанка), периартериит и так далее;
- течение некоторых видов злокачественных болезней;
- долгий прием антибактериальных составов, висмута, цитостатиков, золота и некоторых других лекарств;
- инфекционные болезни – лишай, эндокардит, гепатит и другие.
В последние несколько лет врачами было выявлено, что чаще всего нефротический синдром развивается в результате иммунологической концепции. Иными словами, иммунитет человека резко ослабевает, что ведет к появлению повреждения на почечных клубочках. В таком случае парный орган воспаляется в результате попадания в него антител, находящихся в токе крови.
При развитии нефротического синдрома наступает повышение проницаемости почечных клубочков, которые являются главным фильтром данного органа. Это вызывает резкое увеличение белка в урине, а также ведет к гипопротеинемии, появлению отеков и понижению давления.
Если сравнивать нефритический и нефротический синдромы, второй развивается намного быстрее. Кроме того, он сопровождает течение практически каждой почечной болезни, что может привести к появлению почечного криза.
Эта патология проявляет себя сразу после развития резким понижением давления, развитием рожеподобной эритемы, постоянными скачками давления, а также болями в пояснице, которые затихают только при положении лежа и на боку.
Каковы симптомы заболевания?
К ним относится:
- общая слабость;
- вздутие век;
- олигурия;
- отеки, наделенные разной степенью выраженности (начиная от легкого вздутия лица и заканчивая асцитом);
- боли в области живота;
- недомогание;
- развитие недостаточности парного органа;
- понижение иммунной системы.
Так как симптомы обоих синдромов способны сильно отличаться между собой, на них важно обращать особое внимание при проведении диагностики. Важно заметить, что нефротический синдром развивается намного быстрее, чем нефритический, поэтому при обнаружении его признаков нужно срочно идти на прием к врачу. Кроме того, это заболевание сильно подрывает иммунитет, а значит, больной, помимо нефротического синдрома, также может «подхватить» иные патологии, ведь организм будет ослаблен и не сможет противостоять бактериям, вирусам и прочим вредным микроорганизмам
Кроме того, это заболевание сильно подрывает иммунитет, а значит, больной, помимо нефротического синдрома, также может «подхватить» иные патологии, ведь организм будет ослаблен и не сможет противостоять бактериям, вирусам и прочим вредным микроорганизмам
Важно заметить, что нефротический синдром развивается намного быстрее, чем нефритический, поэтому при обнаружении его признаков нужно срочно идти на прием к врачу. Кроме того, это заболевание сильно подрывает иммунитет, а значит, больной, помимо нефротического синдрома, также может «подхватить» иные патологии, ведь организм будет ослаблен и не сможет противостоять бактериям, вирусам и прочим вредным микроорганизмам
Чтобы сравнить оба синдрома и понять их различия, поможет таблица, при помощи которой удастся понять, как протекают болезни, и как их можно вовремя обнаружить.
Методы установления диагноза
Нефротический синдром требует внимания специалиста-нефролога. Такое серьёзное заболевание — повод для полноценного обследования: сдачи анализов и использования других методов:
- общий анализ крови весьма информативен при диагностике нефротического синдрома. Для этой болезни характерны признаки малокровия — низкое содержание эритроцитов и гемоглобина. Ещё одно закономерное изменение — резко ускоренное СОЭ (скорость оседания эритроцитов) – до 50–60 мм/час. Число лейкоцитов, как правило, соответствует норме;
- в общем анализе мочи отмечается высокая относительная плотность — 1030–1050. Если в норме реакция мочи кислая, то при нефротическом синдроме она становится слабощелочной. Кроме того, специалист отметит громадное содержание белка и повышенное количество лейкоцитов. Для некоторых болезней — системной красной волчанки, системного васкулита — типично появление в моче эритроцитов (гематурии);
- биохимия крови — важный метод диагностики нефротического синдрома. Закономерно изменяются следующие показатели: уменьшается количество белка, альбуминов, кальция, увеличивается содержание натрия и холестерина. Нормальный уровень мочевины и креатинина указывает на адекватную скорость очистки крови в почках. Высокий уровень заставляет специалиста предположить наличие почечной недостаточности;
- моча при нефротическом синдроме исследуется по нескольким особым методикам — Нечипоренко, Амбурже, Аддис-Каковскому. Собранную мочу исследуют на содержание белка и количество клеток — эритроцитов и лейкоцитов. Выявляется явная протеинурия, гематурия, лейкоцитурия;
- проба Зимницкого — проверенный и простой способ диагностики почечной недостаточности. Он основан на измерении относительной плотности мочи. Для нефротического синдрома характерны высокие цифры. Низкие заставляют предположить наличие почечной недостаточности;
- ультразвук проводится при любом подозрении на болезнь почек. При нефротическом синдроме специалист может не обнаружить существенных изменений. Могут отличаться от нормальных размеры почки, изменяться скорость кровотока. Кроме того, при помощи ультразвука можно приблизительно определить количество жидкости, скопившееся в животе и сердечной сорочке;
- рентгенография поможет специалисту определить очаг скопления отёчной жидкости в грудной клетке. Однако точно узнать её количество по одному плоскому снимку не удастся;
- томография — самый точный метод диагностики скопившейся жидкости в животе, грудной клетке и сердечной сорочке. Объёмная картина органов позволяет с большой точностью оценить состояние организма при нефротическом синдроме.
Прогноз
Благодаря своевременно проведенной дифференциальной диагностике нефротического синдрома больные получают больше шансов на скорейшее выздоровление без осложнений. В целом прогноз для пациентов благоприятный
Важно обратиться за помощью к специалистам при первых симптомах болезни – грамотная терапия поможет привести в норму функции почек уже через пару месяцев. Течение болезни во многом зависит от стадии недуга, возраста пациента и наличия у него хронических заболеваний, которые могут усугублять клиническую картину
В большинстве случаев устранение воспалительного процесса автоматически влечет за собой стабилизацию артериального давления, однако так происходит только в том случае, если причиной гипертензии были именно проблемы с почками, а не какое-нибудь другое заболевание, сопровождающееся таким же симптомом.
При течении нефритического синдрома, сопряженного с серьезными осложнениями (уремической комой, острой сердечной недостаточностью, нарушением мозгового кровообращения и др.) прогноз неутешителен. Среди самых распространенных последствий стоит отметить тяжелую форму анемии и повторяющиеся гипертонические кризы.
Особенности развития и выявления синдромов
Формирование нефротического синдрома начинается с нарушений в липидно-белковом обмене. Эта проблема приводит к повышению количества этих соединений в моче.
 При дальнейшем развитии болезни данные соединения оказываются в эпителиальных клетках, препятствуя нормальному ходу обменных процессов. Результатом становится поражение почек, что постепенно ухудшает состояние всего организма.
При дальнейшем развитии болезни данные соединения оказываются в эпителиальных клетках, препятствуя нормальному ходу обменных процессов. Результатом становится поражение почек, что постепенно ухудшает состояние всего организма.
Для нефроза характерна усиленная свертываемость крови, малое количество в крови белка и альбумина. В медицине выделяют три типа нефротического синдрома (острый, подострый, хронический), к каждому из которых требуется особый подход.
Особенностью нефритического синдрома является локализация патологических явлений в клубочках почек. Они воспаляются, за счет чего в организме начинают задерживаться соли и вода. Это объясняется тем, что именно в этом участке начинается формирование мочи, и ухудшение их функционирования приводит к замедлению данного процесса. В моче накапливается белок. Нефрит может существовать как отдельно, так и в сочетании с гломерулонефритом. Выделяется тоже три формы нефритического синдрома, как и в предыдущем случае, с аналогичными названиями.
Симптоматика
Лучше всего с диагностикой данных заболеваний справится врач, поскольку обе болезни могут не проявлять себя симптомами (особенно при подострой форме) и развиваться постепенно. Однако пациентам стоит знать, как они проявляются, чтобы своевременно обратиться за помощью, ведь не исключены случаи возникновения этих недугов острого типа, когда все признаки проявляются очень ярко.
Поэтому следует обращаться к врачу при обнаружении даже малейших признаков патологии. Они проявляются следующим образом:
- распространение отеков начинается с половых органов и лица, далее оно охватывает конечности;
- бледность кожных покровов;
- припухлости в области глаз;
- концентрация жидкости рядом с сердцем и легкими;
- сухость кожи, шелушение при длительном сохранении отеков.
Проявления нефрита:
- содержание крови в моче;
- распространение отеков от верхних участков к нижним;
- повышение артериального давления;
- снижение частоты мочеиспусканий.
Несмотря на различия в особенностях данных заболеваний, для постановки точного диагноза необходимо проведение обследования. Иногда их проявление может указывать на наличие совсем иных патологий, поэтому нужна помощь опытного врача. Лишь он сможет учесть все важные особенности и выбрать правильный способ действий.
Методы диагностики
В процессе диагностики обоих болезней очень важно учитывать анамнез и проявленные симптомы. Предшествующие развитию нефроза и нефрита заболевания обычно отличаются, поэтому определенные выводы можно сделать на основе анамнеза
Однако основная роль в обследовании принадлежит лабораторным и инструментальным методам диагностики. Это:
- анализ крови (общий);
- биохимия крови;
- анализ мочи (общий);
- УЗИ почек;
- УЗДГ сосудов органа;
- биопсия (с ее помощью выявляются особенности повреждения).
Перечисленные методы являются общими при выявлении обоих болезней. Однако есть и дополнительные диагностические процедуры, направленные на подтверждение нефроза либо нефрита.
 Чтобы подтвердить нефроз, может использоваться нефросцинтиграфия. Постановка этого диагноза не вызывает сложностей. Обычно проблемы возникают с определением причин этой болезни, которые скрываются в других недугах.
Чтобы подтвердить нефроз, может использоваться нефросцинтиграфия. Постановка этого диагноза не вызывает сложностей. Обычно проблемы возникают с определением причин этой болезни, которые скрываются в других недугах.
Для подтверждения нефрита используются специальные виды анализов мочи (по Нечипоренко, Сулковичу, Зимницкому). Также есть необходимость в проведении КТ либо МРТ.
Поэтому допустима вариативность применяемых методик.
Есть ли разница между нефритом и нефрозом
Как уже было отмечено, нефритический и нефротический синдромы являются различными комплексами клинических признаков, проявляющихся в процессе развития почечной патологии. Эти два состояния обладают сходными чертами и возникают на фоне имеющихся нарушений или инфекционного поражения. Поскольку оба патологических процесса имеют общую локализацию, симптомы практически одинаковы для нефритического и нефротического синдрома. Отличия будут заключаться в результатах анализов и других признаках поражения выделительной системы. Что касается общих симптомов, то течение нефротического синдрома сопровождается отечностью, общей слабостью, болью в спине и бледностью покровов.
Признаки
Симптомы нефритического синдрома начинают проявляться через 7-18 суток после попадания в организм инфекции. Разделяют классические и неспецифические симптомы. К классическим симптомам относятся:
- наличие значительного количества крови в моче (этот симптом проявляется у всех больных);
- возможная макрогематурия – моча приобретает цвет и консистенцию мясных помоев (проявляется у 1/3 больных);
- гипокомлементимия;
- отеки лица и нижних конечностей; лицо начинает отекать ближе к обеду, а ноги – после обеда; после сна и активного движения наблюдаются так называемые сердечные отеки – отекание нижней части живота и голеностопа (отеки образуются у более, чем 80% больных);
- стойкое повышение артериального давления (более 85% больных);
- острая недостаточность работы левого желудочка, которая проявляется ускорением пульса и отеком легких (более 50% больных);
- уменьшение количества мочи (более 65% больных).
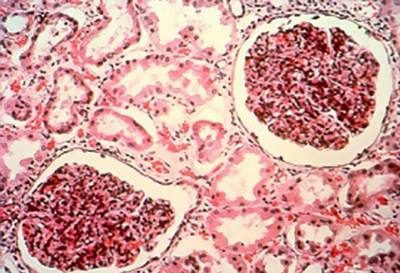
У больного нефритическим синдромом могут проявляться неспецифические для почечной недостаточности сипмтомы. Часто эти симптомы возникают первыми. К неспецифическим симптомам относятся:
- резкое снижение веса, сопровождающееся сильными головными болями (около 15% больных);
- увеличение веса в результате задержки в организме воды и солей (более 30% больных);
- длительное повышение температуры тела в пределах 37-38 °C (около 25% больных);
- боль при надавливании в области поясницы и живота (более 40% больных);
- чувство слабости, тошнота и рвота.
Главным последствием нефритического синдрома является его переход в хроническую форму, которая является очень опасной. Хроническая форма часто не имеет выраженных симптомов, протекает скрыто, что приводит к развитию недостаточности почек, лечение которой очень сложное, особенно у детей.
Прогноз и профилактика при нефротическом синдроме
В случае поздней диагностики и неправильно подобранного лечения, нефротический синдром может спровоцировать различного рода осложнения. Это может быть: задержка роста, недостаток белка в организме, ломкость ногтей и волос, боль и слабость в мышцах, а также облысение.
Главной угрозой нефротического синдрома будет увеличенная чувствительность организма к воспалительным процессам, что обусловлено вирусами, бактериями и микроорганизмами. Это связано с пониженной защитой организма в результате потери иммуноглобулинов.
Нефротический синдром может спровоцировать такие заболевания:
- гипертония, в случае задержки жидкости в организме и нарушения работы почек;
- анорексия — это потеря аппетита, что вызвана отеком брюшной полости (асцит);
- хронические отеки;
- гипокальцемия, которая наступает в результате приема большого количества стероидных препаратов;
- венозный тромбоз;
- атеросклероз;
- гиповолемия — это уменьшение плазменной жидкости в тканях. Она сопровождается болью в животе и холодными конечностями.
В случае поздней диагностики и неправильно подобранного лечения, нефротический синдром может спровоцировать различного рода осложнения. Это может быть: задержка роста, недостаток белка в организме, ломкость ногтей и волос, боль и слабость в мышцах, а также облысение.
Главной угрозой нефротического синдрома будет увеличенная чувствительность организма к воспалительным процессам, что обусловлено вирусами, бактериями и микроорганизмами. Это связано с пониженной защитой организма в результате потери иммуноглобулинов.
Нефротический синдром может спровоцировать такие заболевания:
- гипертония, в случае задержки жидкости в организме и нарушения работы почек;
- анорексия — это потеря аппетита, что вызвана отеком брюшной полости (асцит);
- хронические отеки;
- гипокальцемия, которая наступает в результате приема большого количества стероидных препаратов;
- венозный тромбоз;
- атеросклероз;
- гиповолемия — это уменьшение плазменной жидкости в тканях. Она сопровождается болью в животе и холодными конечностями.
Профилактика
Главной профилактической мерой нефротического синдрома будет своевременная диагностика заболевания и квалифицированное лечение почечных осложнений и системных заболеваний организма, которые способствуют формированию данной патологии
При лечении очень важно соблюдать назначение и рекомендации доктора, в которые входит соблюдение диеты, отказ от алкоголя и ограничение физических нагрузок.. Женщине в положении, в семье которой были случаи нефротического синдрома, рекомендуется пройти антенатальную диагностику для определения врожденной патологии плода.
Женщине в положении, в семье которой были случаи нефротического синдрома, рекомендуется пройти антенатальную диагностику для определения врожденной патологии плода.
Почему возникает и как проявляется нефротический синдром
В случае с нефрозом патологический процесс собирает в себя целый ряд симптомов, наиболее характерными из которых являются выраженная отечность и присутствие белка в моче. На первый взгляд подобные синдромы не сильно отличаются друг от друга, но это ложное представление. Понять сходства и различия между этими состояниями помогут причины их возникновения. Острый нефротический комплекс развивается в результате следующих нарушений:
- Заболевания аутоиммунного характера – в данную категорию следует отнести периартерииты, склеродермии, системную красную волчанку.
- Продолжительное употребление антибактериальных средств, цитостатиков, а также других препаратов, содержащих в своем составе золото, висмут.
- Амилоидоз – патологическое накопление в тканях белково-полисахаридного комплекса, вызванное неправильным обменом белковых веществ в организме.
- Различные клинические формы гломерулосклероза и гломерулонефрита.
- Инфекционные недуги – категория включает гепатиты, лишай, эндокардиты.
- Некоторые злокачественные .
Нефротический синдром проявляется вследствие увеличения проницаемости нефронов – основных фильтрующих единиц почек. Последствием этого патологического процесса становится гипопротеинемия (уменьшение показателей белка в крови). Количество белковых веществ в моче наоборот – повышается, образуются отеки, заметно снижается артериальное давление пациента.
Особенностью данного комплекса симптомов является стремительное его развитие. Любое серьезное заболевание почек протекает с развитием нефроза. В подобном состоянии нередко возникает опасность появления почечного криза. Такое нарушение сопровождается резким изменением показателей артериального давления (отмечаются постоянные его скачки), болезненностью в поясничной области (интенсивность признака уменьшается в лежачем положении или на боку), образованием эритематозных высыпаний.
Нефротический синдром включает следующие клинические проявления:
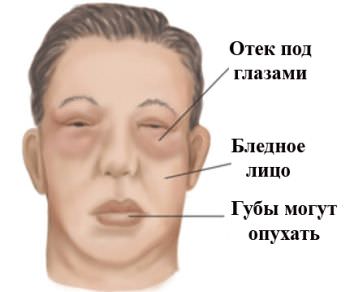
- выраженная слабость, вялость;
- снижение работоспособности иммунитета;
- плохое самочувствие;
- болезненность в области живота, которая при пальпации отдает в поясницу;
- увеличение объема век;
- сокращение суточного количества мочи (олигурия);
- отечность тела (выражается неодинаково – у одних больных возникает умеренное вздутие лицевой части, у других может проявиться асцит);
- впоследствии развивается недостаточность пораженной почки.
Нефритический и нефротический синдромы могут разительно отличаться друг от друга – данный факт следует обязательно учитывать при выполнении дифференциальной диагностики этих патологий. Так как второй комплекс симптомов появляется и прогрессирует очень быстро, в случае обнаружения его клинических проявлений нужно в срочном порядке посетить лечащего специалиста. Нефроз негативно воздействует на иммунную систему, потому кроме этой болезни у пациента нередко возникает ряд других проблем – это инфицирование бактериальной, грибковой или вирусной микрофлорой.
Народные средства
С давних времен болезни почек известны человечеству. Многие люди умерли в предыдущие столетия от почечных заболеваний. Медицина с давних времен пыталась излечить заболевания почек или хотя бы облегчить состояние больного. Для этого использовались различные настои трав и сборы. Сегодня врачи одновременно с медикаментозным лечение рекомендуют принимать народные средства при нефритическом синдроме. Рассмотрим несколько действенных рецептов.
Плоды сушеного шиповника необходимо залить кипятком (3 ч. л на 500 мл воды). Далее залитый шиповник должен настояться 1 час. Настой принимают каждые 2 часа по 50 мл.
Весенние первые листья березы необходимо залить горячей водой (250 г на 500 мл воды). Листья должны настояться 5 часов в темном месте. Лекарство принимают по полстакана 3 раза в день.
Готовим настой из цветков календулы (40 г), зверобоя (40 г), цветков цикория (40 г), бессмертника (30 г), коры кувшинки (30 г), спорыша (20 г), ромашки (20 г). Все эти травы перемешиваются и заливаются 300 мл кипятка. Даем настояться около 1 часа. Настой необходимо пить 2 раза в день по полстакана.
Настой из медвежьих ушек, хвоща полевого, сухих листьев березы (все по 1 ст. л. с горкой). Травы перемешиваются и заливаются 500 мл кипятка. Даем настояться полчаса. Настой необходимо пить 3 раза в день по полстакана.
Очень часто лечащий врач при несильных симптомах нефритического синдрома может назначать средства народной медицины для профилактики. Но отвары и настои для детей должны иметь меньшую концентрацию. Сухие ингредиенты настоев должны соответствовать таким дозам: до 1 года – 0,5 ч. л., от 1 до 3 лет – 1 ч. л., от 3 до 7 лет – 1 десертная ложка, от 7 до 10 лет – 1 ст. л., от 10 лет – 2 ст. л. Также обязательно следует учитывать возможность аллергической реакции и непереносимость отдельных растительных компонентов.
По каким признакам распознать
Диагностика нефритического синдрома, как правило, не представляет сложности для специалистов. Для заболевания характерен ряд специфических симптомов, которые с низкой долей вероятности можно спутать с другими почечными патологиями
Между тем особое внимание уделяют дифференциальной диагностике нефритического синдрома от нефротического
Первые симптомы нефрита пациент может ощутить спустя некоторое время после попадания инфекции в организм. Длительность инкубационного периода зависит от типа возбудителя. Например, стрептококк проявляет себя через 10-15 дней после заражения.
Все признаки нефрита разделяют на классические и общие. К первой группе относят проявления, которые встречаются у каждого пациента с нефритическим синдромом:
- Присутствие значительного количества крови в моче (гематурия). При тяжелой форме болезни возможна макрогематурия (моча окрашена в темно-бордовый цвет, приобретает более густую консистенцию), однако этот симптом встречается только у трети пациентов.
- Гипокомлементимия – очаговый и сегментарный некроз с пролиферацией клеток эпителия почечных клубочков.
- Отечность лица и нижних конечностей. Лицо и шея начинают отекать в первой половине дня, а ноги — во второй; после пробуждения у больных наблюдается сердечная отечность нижней части живота и голеностопных суставов.
- Развитие артериальной гипертензии.
- Острая недостаточность работы левого желудочка и предсердия, выражающаяся учащением пульса и отеком легких.
- Снижение количества выделяемой мочи.
Как вылечить подобное нарушение
Терапия нефритического и нефротического синдромов выполняется лишь в стационарном отделении больницы. И в первом, и во втором случае патологический процесс считается тяжелым, угрожающим здоровью и жизни больного.
При почечном недуге огромное значение имеет правильное питание. Пациентам с подобными нарушениями всегда прописывают диету, которая должна ограничивать количество употребляемой жидкости и соли, а также полностью исключать жирную, острую, копченую и жареную пищу. Наиболее оптимальным в данном случае считается диетический стол №7. Люди, страдающие от нефротического или нефритического комплекса должны соблюдать полупостельный режим на протяжении всего периода болезни.

Медикаментозная терапия включает два основных принципа – этиотропное и основное лечение. Первое направлено на устранение причины недуга и зависит от характера воспалительного поражения. В случае развития аутоиммунных нарушений больному назначают иммуномодуляторы (Иммунал, Ингавирин, Имупрет), а при заболеваниях инфекционного характера – антибактериальные (Супракс, Амоксициллин), противогрибковые (Нистатин, Микомакс), противовирусные средства (Ацикловир, Валацикловир).
Основное лечение проводится в зависимости от вида синдрома. При проявлении симптоматики нефротического состояния человеку прописывают введение диуретических препаратов, витаминных средств (Мультивит, Витавит, Витафорте), альбуминов (Альбунорм, Альбумин), калийсодержащих лекарств (Аспаркам, Панангин). С целью уменьшения густоты крови используют Гепарин. Пациенту также показан прием медикаментов, улучшающих работу сердца.
Избавиться от нефритического синдрома помогут антигипертензивные препараты, мочегонные средства (Фуросемид, Верошпирон). В диетическом питании вводятся ограничения на продукты, содержащие большое количество белка. При данной патологии нередко возникает тяжелая почечная недостаточность. В подобной ситуации больному назначается гемодиализ. Если состояние пациента остается критическим, ему проводят операцию по трансплантации пораженного органа.
Нефритический и нефротический синдромы – эти состояния не считаются самостоятельными патологиями. Подобные комплексы клинических проявлений возникают в результате других заболеваний почек и сопровождают их. Характерные отличия между этими нарушениями позволяют вовремя дифференцировать их и подобрать эффективную схему терапии.
https://youtube.com/watch?v=rQQUSRSrKDk
Главные отличия
Нефротический и нефритический синдромы по сути являются последствиями других почечных заболеваний. Оба патологических состояния обладают рядом общих черт, однако благодаря различности в течении специалистам удается дифференцировать их друг от друга, поставить верный диагноз и назначить корректное лечение.
Разница в результатах лабораторных исследований – основное отличие между нефритическим и нефротическим синдромом. Визуально ознакомиться с особенностями каждой из патологий можно в таблице, приведенной ниже.
|
Дифференциальные критерии |
Нефритический синдром |
Нефротический синдром |
|
Что провоцирует |
Нефрит |
Нефроз |
|
Характер течения |
Возникает неожиданно, развивается молниеносно |
Преимущественно вялое, затяжное течение |
|
Лабораторные анализы крови |
Высокий уровень содержания эозинофилов, сниженный показатель гемоглобина |
Повышенное присутствие в крови тромбоцитов и лейкоцитов |
|
Лабораторные анализы мочи |
Подтверждается гематурия (примеси крови в моче) |
Присутствие белка в моче превышает норму более чем в 10 раз, высокий уровень содержания липидов |
|
Данные ультразвукового исследования |
Увеличение почек, неоднородная структура паренхимы |
Выявляются склеротические очаги |
Классификация нефротического синдрома
Нефротический синдром по нескольким признакам подразделяется на ряд форм:
- По причине повреждения почечного фильтра нефротический синдром подразделяется на ряд разновидностей:
- нефротический синдром при гломерулонефрите. В этом случае ведущую роль играет воспаление клубочков и, как следствие, почечного фильтра:
- гломерулонефрит может развиваться остро по истечении двух недель после перенесённой ангины, вызванной бактерией стрептококком;
- в результате агрессивной деятельности иммунитета гломерулонефрит может носить хронический характер и протекать с чередой обострений и ремиссий. Существует ряд подвидов этого заболевания:
- гломерулонефрит с минимальными изменениями. При изучении такой почки под микроскопом внешний её вид вполне совпадает с нормальным;
- фокально-сегментарный гломерулосклероз. В этом случае в почках разрастается рубцовая ткань;
- мембранозный, при котором основные изменения происходят в клубочках и почечном фильтре;
- мезангиокапиллярный гломерулонефрит, при котором страдают мелкие сосуды клубочков;
- нефротический синдром при иммунных заболеваниях, поражающих сосуды и соединительную ткань, в большом количестве расположенную во всех участках организма:
- системной красной волчанке;
- системном васкулите;
- системной склеродермии.
- повреждение почечного фильтра, возникшее на фоне роста в организме злокачественной опухоли;
- нефротический синдром, возникший на фоне образования в сосудах почек кровяных сгустков (тромбов);
- нефротический синдром при аллергических заболеваниях. В этом случае ключевая роль принадлежит аллергенам — пыльце растений, яду насекомых, продуктам питания;
- повреждение почек часто вызывает сахарный диабет. Больше всего в этом случае страдают мелкие сосуды клубочков.
- нефротический синдром при гломерулонефрите. В этом случае ведущую роль играет воспаление клубочков и, как следствие, почечного фильтра:
- По характеру причины, вызвавшей болезнь, нефротический синдром подразделяется на две формы:
- врождённую. Такая болезнь носит название нефротического синдрома финского типа и встречается редко. Причина — неправильные гены, перешедшие к ребёнку по наследству от обоих здоровых родителей (аутосомно-рецессивный тип наследования);
- приобретённую. В этом случае нефротический синдром возник как проявление почечного или общего заболевания организма.
- По характеру течения болезни нефротический синдром подразделяется на ряд разновидностей:
- эпизодический нефротический синдром. Он знаменует собой начало основного заболевания почек (20% случаев);
- персистирующий вариант. В этом случае проявления болезни более упорны и сохраняются в течение пяти-восьми лет (50% случаев);
- прогрессирующий вариант. Это особенно злокачественный тип течения болезни. В этом случае (30%) наблюдается быстрое расстройство работы почек и формирование осложнений.

Comments
(0 Comments)