Симптомы и лечение наджелудочковой тахикардии
ЭКГ в 12 отведениях
Во время эпизодов НЖТ необходимо регистрировать ЭКГ в 12 отведениях. Большинство доступных устройств цифрового хранения ЭКГ в компьютеризированных системах информации стационара позволяют сохранить лишь десятисекундное изображение ЭКГ в четырех частях по три отведения длительностью по 2,5 с, а также отведение, снятое на ритм во II или V1 отведениях. Такое представление и хранение ЭКГ приемлемо для амбулаторных пациентов, но не для диагностики и лечения НЖТ, включая вагусные, фармакологические или стимуляционные пробы.
ЭКГ в 12 отведениях во время тахикардии необходимо сравнить с таковой, полученной во время синусового ритма, что позволяет определить место локализации и наличие проводящих путей аритмии. Опытные кардиологи могут идентифицировать АВ-узловую re-entry тахикардию, АВ-реципрокную тахикардию, постоянную форму узловой реципрокной тахикардии, истмус-зависимое ТП и предсердную тахикардию, а также предположить место происхождения фокальной предсердной тахикардии и дифференцировать последнюю форму с предсердной тахикардией с механизмом макро-re-entry. У пациентов с повторными сердцебиениями на ЭКГ во время синусового ритма могут проявиться маркеры высокой вероятности НЖТ, такие как:
- предвозбуждение или признаки, соответствующие скрытой форме синдрома WPW;
- блокада пучка Бахмана, определяемая по зубцу Р ≥110 мс, бимодальному в различных отведениях, двухфазному в нижних отведениях, где он имеет широкую положительную начальную часть и узкий отрицательный конечный участок. Эта электрокардиографическая находка считается маркером повышенного риска развития ФП, предсердной тахикардии с механизмом макро-re-entry и ТП (рис. 1).
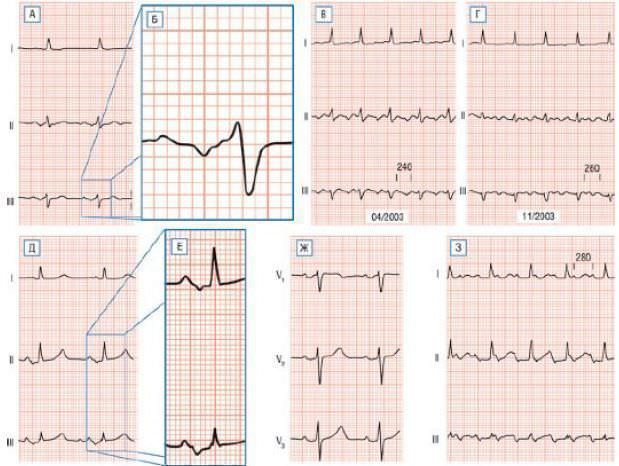 Рис. 1. Внутрипредсердная блокада и предсердная тахикардия с механизмом макро-re-entry.
Рис. 1. Внутрипредсердная блокада и предсердная тахикардия с механизмом макро-re-entry.
А -отведения I, II и III у пациента с ХОБЛ.
Б — увеличение отведения III, демонстрирующего широкий зубец Р (180 мс) с отрицательным конечным компонентом, также наблюдаемый в отведении II на (А).
В и Г — запись во время двух эпизодов сердцебиений на фоне терапии амиодароном. Демонстрируемый пациент с истмус-зависимым ТП подвергся катетерной абляции. В — ТП можно считать типичным с циркуляцией импульса против часовой стрелки, а демонстрирует атипичное ТП (Г) с циркуляцией импульса по часовой стрелке.
Д-З — пациентка с механическим протезом МК: (Д) синусовый ритм; (Е) увеличение отведений II и III, показывающих широкий синусовый зубец Р (140 мс) с отрицательным конечным компонентом, типичный для блокады пучка Бахмана; отведения V1, V2 и V3 (Ж) во время синусового ритма; отведения I, II и III (З) во время левосторонней предсердной тахикардии с механизмом макро-re-entry (атипичное трепетание) вокруг рубца в ЛП после атриотомии.
Пароксизмальная тахикардия причины
Непосредственными причинами возникновения приступа пароксизмальной тахикардии у молодых, являются этиологические факторы функционального характера, к которым относятся различные стрессы, как психического, так и физического свойства. Известно, что любая стрессовая реакция всегда сопровождается увеличением в крови норадреналина и адреналина.
На момент приступа в виде пароксизмов тахикардии, а в некоторых случаях и до его начала, в крови значительно увеличивается количество катехоламинов. А вот в период между приступами эти показатели нормализуются. Таким образом, значительное увеличение в крови катехоламинов с одновременной чувствительностью к ним эктопических импульсов, считается одним из принципов образования пароксизмальной тахикардии.
Также многие наблюдения, как клинического, так и экспериментального характера, утверждают, что в образовании пароксизмальной тахикардии, в особенности наджелудочковой формы, огромное значение может иметь нервная система в своём текущем состоянии. Например, пациенты, имея синдром Вольфа-Паркинсона-Уайта после перенесенной контузии, без патологии со стороны С.С.С., страдали приступами пароксизмальной тахикардии. Кроме того, почти у 30% пациентов при вегето-сосудистой дистонии и неврастении также отмечаются такие приступы.
Довольно часто пароксизмальная тахикардия считается следствием нервно-рефлекторного раздражения, например, при заболеваниях пищеварительного аппарата, почек, жёлчного пузыря, диафрагмы. Несколько реже эти раздражения исходят из средостения, половых органов, поджелудочной железы, плевры, лёгких и позвоночника, вызывая при этом пароксизм тахикардии.
Для пароксизмальной тахикардии желудочковой формы характерно возникновение при тяжёлых сердечных поражениях. Развивающаяся ишемия в различных органах, не только в сердечной мышце, становится причиной образования коронарного атеросклероза, который и способствует процессам возникновения возбуждающего эктопического очага в миокарде с очень большим автоматизмом.
В результате осложнений инфаркта миокарда может в редких случаях появиться пароксизмальная тахикардия предсердия, которую регистрируют у трёх процентов больных. Кроме того, почти у половины пациентов определяются короткие пароксизмы. Гораздо чаще выявляют желудочковую пароксизмальную тахикардию (20%).
Также причиной развития пароксизмальной тахикардии могут выступать и другие патологии, такие как постинфарктный кардиосклероз, хроническая коронарная недостаточность, стенокардия, гипертоническая болезнь, различные сердечные пороки, миокардиты, тяжёлые инфекции. На фоне аллергий и тиреотоксикоза данная аритмия обнаруживается очень редко.
К факторам, способствующим возникновению пароксизмальной тахикардии, относятся лекарственные препараты, которые занимают практически ведущее место, оказывая влияние на приступ. Например, препараты наперстянки вызывают данную тахикардию, которая характеризуется тяжёлым течением и довольно часто заканчивается смертью пациента (около 70%). Также пароксизмальная тахикардия может появиться при лечении в больших дозах Новокаинамидом и Хинидином. В данном случае эктопический очаг образуется в результате нарушения равновесия между калием, который содержится внутри и вне клеток.
Кроме того, данный вид аритмий очень часто развивается как следствие хирургической операции на сердце, при применении терапии электроимпульсами, а также при введении катетера в сердечную полость. Иногда пароксизмальная тахикардия предшествует ФЖ (фибрилляция желудочка).
Механизм развития
Патогенез суправентрикулярной тахикардии несколько различается в зависимости от типа аритмии:
- Синоатриальная тахикардия возникает по механизму рециркуляции нервного импульса в области синусового узла и миокарда предсердия справа. Отличительной чертой этой аритмии на ЭКГ является сохранный зубец Р, который отвечает за сокращения предсердий, а также высокая частота сокращений (до 200 в минуту).
- Предсердная тахикардия связана с повышенной активностью патологического эктопического очага, который обладает собственным автоматизмом. При этом изменяется форма зубца Р на ЭКГ (становится отрицательным или двухфазным). Иногда приступ начинается постепенно.
- АВ-узловая пароксизмальная тахикардия становится возможной при наличии в этой области соединений предсердий с желудочками двух параллельных путей проведения. При этом их функциональные характеристики должны быть различными. Быстрый и медленный пути замыкаются в кольцо, что приводит к циркуляции возбуждающего импульса. Зубцы Р на ЭКГ, как правило, отсутствуют, потому что возбуждение предсердий и желудочков происходит практически одновременно.
- Реципрокная тахикардия протекает по механизму обратного входа в связи с наличием дополнительных путей проведения. На ЭКГ можно выявить признаки предвозбуждения желудочков не только в момент приступа, но и при обычном сердцебиении.
Лечение
Для лечения пароксизмальной нажделудочковой тахикардии можно использовать консервативные подходы или применять хирургическую тактику.
Первая помощь
В том случае, если во время приступа пароксизмальной тахикардии серьезно страдает кровообращение, возникают признаки гипотонии или острой сердечной недостаточности, необходимо немедленно вызвать скорую помощь и как можно скорее начать лечение.
До приезда врачей пациентам с приступом тахикардии можно выполнить вагусные пробы:
- массаж каротидного синуса;
- сильный кашель;
- рвота;
- натуживание;
- резкий поворот головы в сторону;
- проглатывание твердого комка.
Если эти приемы оказались неэффективными в лечении пароксизмальной тахикардии, то можно использовать различные препараты быстрого действия:
- пропранолол;
- верапамил;
- дигоксин;
- кордарон.
В любом случае пациентов с приступом тахикардии следует разместить горизонтально.
Врачебная помощь
Бригада врачей скорой помощи в случае необходимости вводит антиаритмические препараты внутривенно:
- Кордарон чаще других лекарств применяется при наджелудочковой тахикардии. Вводится он внутривенно в растворе глюкозы. Наиболее эффективно капельное быстрое введение (за 20-25 минут).
- Дигоксин может быть использован самостоятельно или в качестве дополнительного препарата. Подходит для лечения тахикардии, осложненной левожелудочковой недостаточностью.
- АТФ при внутривенном болюсном (быстром) введении 1-2 мл приводит к временной остановке сердца. Это лекарство эффективно при лечении re-entry пароксизмальной тахикардии.
В ряде случаев необходимо экстренно выполнить электрическую кардиоверсию. При этом через сердце пациента пропускают разряд тока (200-360 Дж).
В отличие от желудочковой тахикардии, при наджелудочковом варианте во время электроимпульсной терапии проводят синхронизацию. То есть разряд вырабатывается в соответствии с сокращениями желудочков. Это позволяет снизить дозу тока и повысить эффективность лечения.
Хирургическое вмешательство
Хирургическое лечение тахикардии может быть связано с основной патологией сердца, которое привело к появлению аритмии. Например, после устранения клапанных пороков или нормализации кровоснабжения миокарда, нарушения ритма сердца проходят сами собой.
Для лечения основного заболевания выполняют следующие вмешательства:
- протезирование клапанов;
- аортокоронарное шунтирование;
- стентирование коронарных артерий;
- пластика спаек в области клапанного аппарата.
Для непосредственного лечения пароксизмальной тахикардии применяют лазерную абляцию очагов эктопической активности. Помимо воздействия тока, для ликвидации патологической аритмии можно применять также воздействие низких (криодеструкция) или высоких температур. Однако эффективность этих методик значительно ниже.
Иногда, например, при синдроме тахи-бради, когда учащенное сердцебиение сменяется брадикардией, необходимо установить кардиостимулятор. Только на фоне работы этого устройства, которое в случае необходимости обеспечит нормальную частоту сокращений сердца, можно безопасно использовать антиаритмические препараты.
Наджелудочковая тахикардия
Хотя наджелудочковая тахикардия способна вызвать обморок, это наблюдается нечасто, за исключением тех случаев, когда у больного имеется органическое поражение сердца или частота ритма при тахикардии крайне высока. Во многих случаях обморок или полуобморочное состояние в начале приступа наджелудочковой тахикардии являются следствием начального падения артериального давления, особенно если больной находится в вертикальном положении; затем компенсаторные механизмы, такие как периферическая вазоконстрикция, и переход в горизонтальное положение восстанавливают артериальное давление и улучшают мозговое кровообращение, в результате чего больной может прийти в сознание несмотря на продолжающуюся тахикардию. Не каждый приступ тахикардии у многих больных, обмороки которых обусловлены наджелудочковой тахикардией, сопровождается потерей сознания. Поэтому выяснение причины обморока у таких больных обычно не представляет большой проблемы. Однако у отдельных больных с наджелудочковой тахикардией спорадические обморочные приступы могут быть единственным проявлением тахикардии. Повторный амбулаторный ЭКГ-мониторинг может быть безрезультатным, за исключением такого маловероятного события, как возникновение обморочного приступа в ходе мониторирования. В таких случаях для выяснения причины обмороков может оказаться полезным электрофизиологическое тестирование.
Электрофизиологическое тестирование у больных с необъяснимыми обмороками включает инкрементную стимуляцию предсердий и желудочков, а также программную стимуляцию предсердий и желудочков с одиночными экстрастимулами для выявления дополнительного пути проведения , раздвоения проведения по АВ-узлу и ускоренного АВ-проведения . Следует также попытаться вызвать АВ-узловую циркуляторную тахикардию, реципрокную тахикардию с участием АВ-узла и скрытого или явного дополнительного пути , предсердную тахикардию и трепетание/мерцание предсердий. Степень агрессивности схемы стимуляции, используемой для индукции тахикардии в таких случаях, должна соответствовать клинической картине. Если у больных с рекуррентными необъяснимыми обмороками повторный амбулаторный ЭКГ-мониторинг не выявляет симптоматической или бессимптомной наджелудочковой тахикардии, то маловероятно, что при электрофизиологическом тестировании наджелудочковая тахикардия будет определяться как возможная причина обмороков. С таким выводом согласуются данные, полученные при электрофизиологическом тестировании у 108 больных с повторяющимися необъяснимыми обмороками и отрицательными результатами амбулаторного ЭКГ-мониторинга, когда только у одного больного удалось вызвать наджелудочковую тахикардию, которая могла бы быть причиной обмороков (трепетание предсердий с ритмом желудочков 205 уд/мин) .
Однако если у здорового в остальном человека отмечается учащенное сердцебиение, сопровождающееся обмороком или при амбулаторном ЭКГ-мониторинге регистрируются короткие всплески тахикардии, то причиной обмороков в данном случае вполне может быть наджелудочковая тахикардия; поэтому в ходе электрофизиологического тестирования следует предпринять описанные выше энергичные приемы индукции тахикардии (рис. 2.2). Если наджелудочковую тахикардию не удается вызвать у больного в покое, то для инициации симптоматической наджелудочковой тахикардии может оказаться полезным повторение стимуляции предсердий и желудочков после введения изопротеренола (рис. 2.3) .
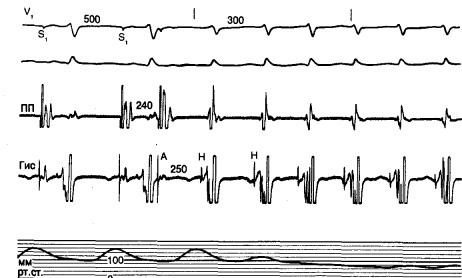
Рис. 2.2. Наджелудочковая тахикардия, вызванная в ходе электрофизиологического исследования у больной 36 лет с многолетним анамнезом пароксизмов учащенного сердцебиения, один из которых закончился обмороком.
Представлены (сверху вниз) ЭКГ в отведениях V1 и. I, электрограмма правого предсердия (ПП), гисограмма (Гис) и регистрация артериального давления (шкала 200 мм рт. cm). Программная стимуляция правого предсердия с межстимуляционным интервалом (S,—S,) 500 мс и однократным предсердным экстрастимулом (интервал сцепления 240 мс) вызвала АВ-узловую циркуляторную тахикардию с длительностью цикла 300 мс. Систолическое давление быстро упало со 160 до 70 мм рт. ст. и больная почувствовала учащенное сердцебиение и головокружение (аналогичные симптомы отмечались ею перед обморочным приступом). Пропранолол был эффективен в предотвращении такой тахикардии, и после его назначения приступы учащенного сердцебиения или обмороки больше не наблюдалась.
Как проявляется болезнь
Ощущение быстрого сердцебиения — этот признак венчает симптомы, ощущаемые человеком при заболевании. Если это проявление устойчиво, то можно говорить уже о серьезных осложнениях, при которых требуется интенсивная терапия. Желудочки хуже выполняют свою функцию, фактически желудочковая тахикардия мешает наполнять кровью органы и качественно перекачивать ее.
На фоне этого происходит стойкое снижение показателей артериального давления и происходит развитие недостаточности в сердечной мышце. Симптомы распознать самостоятельно весьма сложно, так как нужно глубокое обследование, в которое включено, в частности, проведение ЭКГ. Лишь в этом случае лечение будет успешным.
 Специалисты отмечают, что симптомы могут не проявлять себя даже при частоте ударов 200 в минуту. Тем не менее, это не отменяет опасности болезни.
Специалисты отмечают, что симптомы могут не проявлять себя даже при частоте ударов 200 в минуту. Тем не менее, это не отменяет опасности болезни.
Существуют случаи, когда симптомы все же проявляются очень ярко. Они, обычно, следующие:
- ощущение страха;
- комок в горле;
- резкое побледнение покровов;
- жжение в районе грудной клетки;
- частое сердцебиение;
- потеря сознания, ориентации в пространстве, чувство слабости.
Наджелудочковая тахикардия проявляется практически так же, но ЧСС зачастую достигает гораздо больших значений — от 150 до 200 ударов. В целом она схожа с тем, как проявляются симптомы желудочковой, но дополнительно к описанным выше признакам прибавляются боли в шее, по которым ее и можно отличить. Импульс задается в верхних камерах сердца. Данный вид тахикардии присущ больше детям.
Катетерная абляция
Катетерные абляционные воздействия вытеснили хирургию в лечении НЖТ и во многих случаях считаются терапией выбора для большинства пациентов. Осложнения, связанные с катетерной абляцией, зависят от опыта команды интервенционистов, типа НЖТ и технологических возможностей каждого учреждения. Осложнения от рентгеновского воздействия минимизируются использованием хорошего рентгеновского оборудования с низко-частотной импульсной флюороскопией и латеральной или левой косой проекцией.
Плоскопанельные системы и средства, хорошо фильтрующие рентгеновские лучи, еще больше уменьшают риск облучения для пациентов и операторов. Электроанатомические навигационные системы позволяют манипулировать внутрисердечными катетерами без рентгенологического контроля. Частота возникновения пневмоторакса минимизируется при отказе от пункции подключичной вены, хотя подход со стороны яремной вены также может привести к этому осложнению. Катетерные манипуляции редко могут приводить к:
- перфорации сердца с острой или отсроченной тампонадой, требующей дренажа у пациента с полной антикоагуляционной подготовкой;
- повреждению клапанов, возникающему редко при обычном плавном обращении с катетерами;
- смещению тромботических или атероматозных масс с эмболизацией;
- ущемлению катетера в сети Киари, требующему непрерывной тракции в течение нескольких минут;
- рассечению сосудов, которого можно частично избежать при использовании длинных артериальных канюль у пожилых людей;
- транзиторной, но продолжительной механической АВ-блокаде, вследствие травмы АВ-узла или правой ножки пучка Гиса у пациентов с БЛНПГ;
- механической блокаде дополнительных проводящих путей, что может создавать помехи для проведения абляции.
Еще более редким считается нанесение радиочастотного разряда внутрь венечной артерии, полагая, что это желудочковая сторона АВ-борозды. Это осложнение может быть предотвращено тщательным просмотром внутрисердечных электрограмм. Радиочастотная абляция может приводить к возникновению полной АВ-блокады у пациентов с перинодальной предсердной тахикардией, АВ-узловой re-entry тахикардией или с септальными дополнительными (перигисиальными, перинодальными или верхнепарасептальными), а также в исключительных случаях ТП из КТИ. В редких случаях также отмечалось возникновение АВ-блокады и спазма венечных артерий под действием вагальных рефлексов.
Хотя катетерная абляция не должна приводить к смертельным случаям, в то же время отмечаются фатальные исходы, при этом многие из них остаются неописанными. Проблемы, связанные с сосудистым доступом, такие как гематомы, тромбоз бедренной вены, артериовенозные фистулы и бедренные псевдоаневризмы, зависят от навыка врача, а также от интенсивности антикоагулянтной терапии во время или после процедуры. Сосудистые проблемы становятся наиболее частыми осложнениями и могут быть тяжелыми у пациентов, получающих антикоагулянтную терапию. Тщательное наложение давящей повязки на длительный срок немедленно после процедуры и наблюдение за паховой областью посредством пальпации, аускультации и в дальнейшем УЗИ — обязательные меры по ранней идентификации проблем, требующих более специфического лечения.
Jerónimo Farré, Hein J.J. Wellens, José M. Rubio и Juan Benezet
Наджелудочковая тахикардия
Лечение
Лечение пароксизмальной тахикардии следует подбирать с учетом индивидуальных особенностей, а также в зависимости от влияния аритмии на общую системную гемодинамику пациента. Наиболее часто для ее лечения используют различные препараты, относящиеся к группе антиаритмиков.
Определение тактики терапии
Прежде чем назначать какое-либо лечение, доктору следует разобраться в типе и характере тахикардии
Важно принципиально определиться, нужна ли пациенту антиаритмическая терапия, так как все препараты этого типа могут оказаться потенциально опасными.
В тех ситуациях, когда аритмия приводит к психологическому дискомфорту, но сама по себе опасности не представляет, следует использовать лекарственные средства из следующих групп:
- седативные препараты, которые уменьшат выраженность внешнего напряжения и сделают состояние пациента более комфортным;
- метаболические средства улучшат питание клеток миокарда и его проводящей системы ;
- общеукрепляющие и витаминные лекарства повысят иммунные и защитные свойства организма.
Кроме того, при определении тактики лечения пароксизмальной суправентрикулярной тахикардии, важно определить причину ее развития и установить все возможные провоцирующие факторы. В связи с тем, что большинство препаратов из группы антиаритмиков действует довольно специфически, перед их назначением необходимо точно определить источник тахикардии
В противном случае лечение будет неэффективным и даже опасным, так как все эти лекарства могут сами провоцировать развитие нарушения ритма. Следует также учитывать:
 В связи с тем, что большинство препаратов из группы антиаритмиков действует довольно специфически, перед их назначением необходимо точно определить источник тахикардии. В противном случае лечение будет неэффективным и даже опасным, так как все эти лекарства могут сами провоцировать развитие нарушения ритма. Следует также учитывать:
В связи с тем, что большинство препаратов из группы антиаритмиков действует довольно специфически, перед их назначением необходимо точно определить источник тахикардии. В противном случае лечение будет неэффективным и даже опасным, так как все эти лекарства могут сами провоцировать развитие нарушения ритма. Следует также учитывать:
- индивидуальную чувствительность пациента к лекарству;
- данные о приеме подобных препаратов в прошлом;
- дозу антиаритмика (желательно придерживаться средних терапевтических);
- сочетаемость лекарств, относящихся к различным классам;
- показатели ЭКГ (особенно параметры интервала QT).
Неотложная помощь
При приступе суправентрикулярной тахикардии, которая на ЭКГ представлена нормальными неизмененными комплексами желудочковых сокращений, начинать лечение следует с вагусных методик:
проба Вальсальвы (резкий выдох через закрытые дыхательные пути);
массаж сонных артерий (с осторожностью проводить у пациентов с нарушением мозгового кровотока и выраженным атеросклерозом);
умывание льдом или снегом;
кашель, натуживание и другие приемы раздражения диафрагмы.
При этом увеличивается влияние вагуса на АВ-проведение, и последнее замедляется.
Среди неотложных препаратов для купирования пароксизмальной тахикардии можно использовать:
- АТФ, который вводят внутривенно без разведения;
- блокаторы кальциевых каналов;
- бета-блокаторы.
В случае нарушения гемодинамики и появления признаков сердечной недостаточности пациенту с суправентрикулярной тахикардией выполняют электрическую кардиоверсию.
Катетерная абляция
Перед выполнением катетерной абляции необходимо провести обычное электрофизиологическое исследование. Цель последнего заключается в определении:
- дополнительных анатомических проводящих путей;
- очагов эктопической активности;
- электрофизиологических характеристик и особенностей сердца.
После картирования и установления точной локализации патологических активных точек, выполняют радиочастотную абляцию при помощи специального катетера. Первичная эффективность этой методики составляет около 95%, однако в дальнейшем рецидивы заболевания возникают более чем у 20% пациентов.
Среди осложнений РЧА выделяют несколько групп патологических явлений:
- связанные с лучевой нагрузкой;
- обусловленные пункцией периферических сосудов и их катетеризацией (гематома, нагноение, тромбоз, перфорация, пневмоторакс, образование артериовенозных фистул);
- имеющие отношение к катетерным манипуляциям (нарушение целостности миокарда и клапанов сердца, эмболия, гемоперикард, механическая фибрилляция желудочков).
Вне зависимости от метода лечения приступа аритмии, следует обращать внимание на уровень артериального давления. Если оно снижается, то пациенту требуется немедленная госпитализация и лечения
Диагностирование патологии
При появлении приступов резкого учащения сердцебиения, специалистом назначается обследование, направленное на постановку точного диагноза.
Методы диагностики
Пароксимы, возникающие при наджелудочковой тахикардии, могут быть определены различными диагностическими исследованиями:
Изучение анамнеза заболевания и жалоб пациента на свое состояние.
Тщательный анамнез жизненных условий больного и его окружения.
физикальный осмотр, в ходе которого обращается внимание на лишние килограммы на теле, состояние кожи, определяется артериальное давление, а прослушивание сердца сопровождается появлением частых ритмичных тонов сердца.
Проведение общего исследования крови и мочи позволяет выявить наличие в организме сопутствующие заболевания.
Биохимическое исследование крови
Электрокардиография (ЭКГ) является основным методом диагностического исследования, в ходе которого удается выявить нарушения, свойственные именно для наджелудочковой пароксизмальной тахикардии.
Проведение суточного мониторинга ЭКГ, которое дает возможность определить пароксизм, возникающий именно при прогрессировании в организме наджелудочковой тахикардии. Такие приступы человек чаще всего не ощущает, поэтому этот метод исследования дает возможность зафиксировать начало приступа и его конец, а также определить наличие аритмии;
Черезпищеводная стимуляции сердца уточняет механизм развития заболевания, а также позволяет диагностировать патологию у больных с редкими приступами, которые не всегда удается зафиксировать на ЭКГ.
Проведение электрофизиологического исследования сердца.
Проведение ЭКГ
Наиболее достоверным и информативным диагностическим методом тахикардии является ЭКГ, которое является способом не инвазивного исследования и проводится совершенно безболезненно и быстро. Главное назначение этого метода исследования — проверка электрической проводимости сердца.
При проведении ЭКГ по всему телу пациента располагается 12 электродов, работа которых дает возможность получить информацию и схематическое изображение активной работы сердца на разных участках. ЭКГ позволяет установить пароксизмальную наджелудочковую тахикардию и выявить причины ее развития.
ЭКГ позволяет увидеть яркую картину заболевания, поэтому выявление тахикардии таким методом сложностей не вызывает. Важным условием, которое позволяет правильно диагностировать пароксизмальную тахикардию на ЭКГ, является полный учет всех признаков заболевания:
- Сокращения сердца происходят с частотой 160-190 ударов в минуту;
- имеется деформация зубца Р;
- высокая вероятность наслоения зубца Р на Т;
- не наблюдается кардинальных изменений QRS.
Получить более точную картину состояния больного позволит проведение ЭКГ параллельно с другими методами диагностики.
ЭКГ- признаки наджелудочковой тахикардии
ЧСС от 150 до 250 мин; комплекс QRS обычно не деформирован, но иногда его форма изменяется вследствие аберрантного проведения.
Re-entry в АВ узле (реципрокная АВ узловая тахикардия) — самая частая причина наджелудочковой тахикардии — на долю этой формы приходится 60% случаев наджелудочковой тахикардии. Импульс возбуждения циркулирует в АВ узле и прилежащих участках предсердия. Существует концепция, согласно которой re-entry в АВ узле возникает из-за его продольной диссоциации на два функционально разъединенных пути. Во время наджелудочковой тахикардии импульс проводится антероградно по одному их этих путей и ретроградно — по другому. В результате предсердия и желудочки возбуждаются почти одновременно, поэтому ретроградные зубцы Р сливаются е комплексами QRS и не видны на ЭКГ или регистрируются сразу же после комплексов QRS (отрицательные в отведениях II, III, aVF; интервал RP менее 50% RR). При блокаде в самом АВ узле цепь re-entry прерывается, но блокада на уровне пучка Гиса или ниже может и не повлиять на наджелудочковую тахикардию. Однако подобные блокады встречаются редко, особенно у молодых больных, поэтому развитие АВ блокады во время наджелудочковой тахикардии (без прерывания тахикардии) свидетельствует против реципрокной АВ узловой тахикардии.
Re-entry в синусовом узле — редкая причина наджелудочковой тахикардии. Импульс циркулирует внутри синусового узла, и во время наджелудочковой тахикардии зубцы Р по форме не отличаются от зубцов Р синусового ритма. АВ узел не участвует в циркуляции импульса, поэтому величина интервала PQ или наличие АВ блокады зависят от внутренних свойств АВ узла.
Re-entry в предсердиях служит причиной около 5% наджелудочковой тахикардии. Импульс циркулирует в предсердиях; во время наджелудочковой тахикардии зубец Р регистрируется перед комплексом QRS (интервал RP более 50% RR), что отражает антероградное распространение возбуждения по предсердиям. АВ узел не входит в цепь re-entry, поэтому АВ блокада не влияет на эту форму наджелудочковой тахикардии.
Очаги повышенного автоматизма в предсердиях — причина примерно 5% случаев наджелудочковой тахикардии (автоматическая НЖТ). Форма зубцов Р во время наджелудочковой тахикардии зависит от локализации эктопического источника. Форма первого зубца Р, который начинает НЖТ, такая же, как и последующих. Напротив, при реципрокных тахикардиях форма зубцов Р предсердной экстрасистолы, начинающей пароксизм наджелудочковой тахикардии, как правило, отличается от формы остальных зубцов Р во время тахикардии. При автоматической наджелудочковой тахикардии, как и при реципрокной синусовой НЖТ, АВ узел не участвует в патогенезе тахикардии, поэтому продолжительность интервала PQ или наличие АВ блокады обусловлены его внутренними свойствами.
М. Коэн, Б. Линдсей
«ЭКГ- признаки наджелудочковой тахикардии» и другие статьи из раздела Заболевания сердца
Прогноз для больного
Течение болезни зависит от формы СВТ, причины ее развития, продолжительности и частоты пароксизмов, осложнений и состояния миокарда. Самым легким вариантом является тахикардия без сопутствующих заболеваний сердца или внутренних органов у молодых людей. В таких случаях не страдает ни общее самочувствие, ни работоспособность. Известны случаи самопроизвольного излечения.
Неблагоприятный прогноз при возникновении аритмии после инфаркта, миокардита, дистрофии миокарда или кардиомиопатии. Ухудшает состояние пациентов недостаточность кровообращения, нарушение внутрисердечной гемодинамики при неоперированных пороках сердца.
Длительное ЭхоКГ-мониторирование
Амбулаторная суточная или месячная регистрация ЭКГ применяется для оценки симптомов, потенциально обусловленных аритмиями: сердцебиений, головокружения, обмороков, церебральных ишемических атак или внезапной одышки в покое. ХМ имеет небольшое практическое значение, если симптомы возникают редко, а его эффективность выше, если жалобы у пациента появляются ежедневно, довольно часто при предсердных ЭС, но редко у пациентов с НЖТ. Для пациентов с редкими симптомами и без предвозбуждения более подходящими могут быть месячное мониторирование ЭКГ, периодические регистраторы событий и даже имплантируемые мониторы. Диагностика неадекватной синусовой тахикардии базируется на результатах ХМ. При постоянной НЖТ ХМ может показать временный или постоянный характер течения аритмии.

Comments
(0 Comments)