Миокардит
Диагностика и тактика лечения
Как только человек обращается за медицинской помощью, его направляют на обследование. Диагностика воспаления сердечной мышцы будет состоять из нескольких стандартных этапов:
- сбор анамнеза, осмотр пациента;
- развернутые анализы крови и мочи;
- ЭКГ для исследования сердечного ритма;
- ЭхоКГ для получения сведений о структурных изменениях;
- рентгенография легких;
- эндомиокардиальная биопсия;
- сцинтиграфия миокарда;
- МРТ сердца.
Эти исследования помогут определить характеристики работы сердца, а также оценить структурные изменения. Они дают возможность выявить возбудителя, спровоцировавшего заболевание. Обладая таким обширным информированием, можно говорить про максимально эффективное лечение воспаления миокарда, симптомы которого будут подтверждены результатами диагностики.
Обычно проводится комплексная терапия, направленная на устранение первопричины заболевания, а также на стабилизацию работы сердца, улучшение самочувствия пациента. Она состоит из нескольких элементов:
- этиологическое лечение – его целью становится подавление инфекционного или вирусного очага, который и спровоцировал развитие болезни. Пациенту назначают антибиотики или противовирусные препараты. Также может быть показана санация инфекционных очагов;
- патогенетическое лечение – оно состоит совершенно из других лекарственных средств. Обычно с целью его проведения назначают: противовоспалительные, антигистаминные, иммуностимулирующие препараты. Также могут рекомендовать прием глюкокортикоидных гормонов;
- симптоматическое лечение воспаления сердечной мышцы – сюда входит ряд препаратов, которые помогают человеку избавиться от проявления гипертонии, аритмии, сердечной недостаточности и других болезней, которые могут развиваться вследствие воспаления миокарда.
Интересно! Очень часто при миокардите доктора назначают препараты калия, рибоксин. Также пациентам рекомендуют АТФ, кокарбоксилазу, специальные витаминные препараты. Все эти лекарства помогают улучшить метаболизм сердечной мышцы.
Медикаментозное лечение заболевания
Что касается эффективности лечения и прогнозов для пациентов, то они зависят от большого количества факторов, в частности от того, как лечить воспаление сердечной мышцы, также от вида заболевания, особенностей его протекания и наличия осложняющих недугов, эффективность рекомендованной программы лечения, точность ее соблюдения пациентом. При этом если консервативное лечение по какой-то причине оказалось бесполезным, всегда есть возможность рассмотреть хирургическое вмешательство как способ избавления от недуга.
Безусловно, намного легче предупредить миокардит, чем его вылечить. Поэтому, лучше всего задуматься о профилактике: своевременно проходить вакцинацию, принимать лекарства только по назначению врача, избегать укусов насекомых, вести здоровый образ жизни.
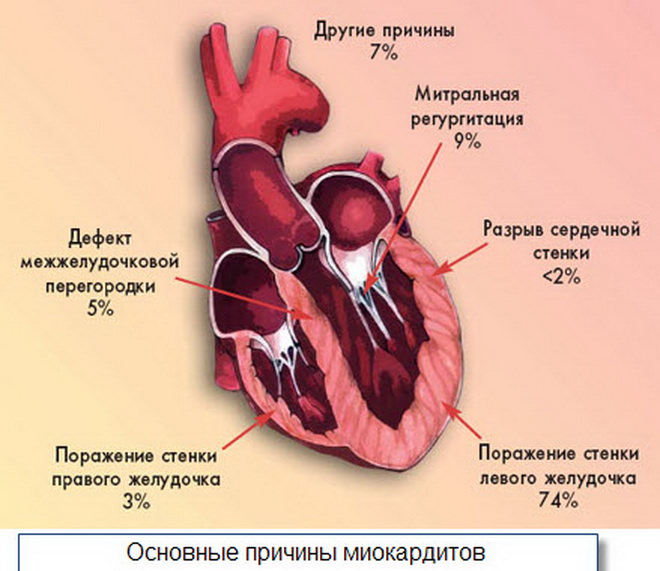
Причины и следствие перехода в хроническую стадию
Форма хронического проявления миокардита может быть из-за перехода в неё острого характера болезни или после перенесённой подострой стадии. Чаще всего острый миокардит перетекает в хронический за 3 месяца болезни. Иногда это происходит в течение года.
Хроническая форма как следствие влечёт за собой:
- сердечно-сосудистую недостаточность, с нарушениями сердечной функциональности;
- различного рода аритмии;
- возникновение тромбов и тромбоэмболию.
Такие последствия неблагоприятного прогресса запущенной формы болезни могут привести даже к смерти пациента. Хорошая новость заключается в том, что современные методы обследования, лечения свели до минимума подобные летальные исходы.
Если в острой форме миокардита преобладает какое-либо одно из состояний изменения тканей, то в хронической — они выявляются одновременно. Это относится к воспалительному поражению клеток ткани мышцы, к отмиранию отдельных её участков, патологическому разрушению энергетической клеточной базы — митохондрий кардиомиоцитов. Насколько каждое из этих изменений ярко выражено, превалирует, зависит как болезнь проявляется симптоматически и при инструментально-лабораторной диагностике.
Лечение и профилактика
Заболевание носит агрессивный характер. Это означает, что при несвоевременном или неправильном лечении могут возникнуть серьезные нарушения в сердечной деятельности в целом. Лечение инфекционного миокардита предусматривает решение двух важных задач:
- Предотвращение необратимого расширения сердечных камер, спровоцированного воспалительным процессом;
- Минимизацию рисков возникновения хронической сердечной недостаточности.
При малейшем подозрении на развитие инфекционного миокардита пациенты госпитализируются в обязательном порядке. При этом во время лечения всегда показан постельный режим. Комплекс лечебных мероприятий всегда назначается индивидуально после проведения диагностики и зависит от степени тяжести болезни и состояния пациента.
 Важным фактором, ускоряющим выздоровление, является строгое соблюдение специальной диеты, которая базируется на ограничении жидкости, углеводных продуктов и соли. Длительность лечения зависит от динамики выздоровления и восстановления нормальной работы сердца.
Важным фактором, ускоряющим выздоровление, является строгое соблюдение специальной диеты, которая базируется на ограничении жидкости, углеводных продуктов и соли. Длительность лечения зависит от динамики выздоровления и восстановления нормальной работы сердца.
Хирургическое лечение заболевания проводится крайне редко. К нему прибегают в случае, если после излечения инфекционного миокардита не удалось нормализовать сердечную деятельность. Хирургическое вмешательство, как правило, предполагает внедрение в сердечную мышцу специальных устройств, поддерживающих ритмы сердца в норме.
Медикаментозное лечение
Правильно подобранное медикаментозное лечение играет важную роль в ускорении выздоровления. Оно всегда направлено на устранения причины болезни и непосредственно ее симптомов.
Поскольку, в большинстве случаев, развитие инфекционного миокардита провоцируют вирусы, то обязательной является противовирусная терапия. В острой стадии развития болезни доктор может назначить:
- Поликлональные иммуноглобулины;
- Рибоверин;
- Интерферон альфа.
 Если миокардит возник на фоне бактериальной этиологии, то, как правило, назначаются антибиотики с учетом характера основного заболевания. Наиболее часто применяются:
Если миокардит возник на фоне бактериальной этиологии, то, как правило, назначаются антибиотики с учетом характера основного заболевания. Наиболее часто применяются:
- Эритромицин;
- Оксацилин;
- Доксициклин;
- Моноциклин,
В комплексе медикаментозных средств при лечении инфекционного миокардита обязательно присутствуют препараты для:
- Нормализации ритмов сердца;
- Профилактики тромбоэмболических осложнений.
Также во время лечения инфекционного миокардита используются иммуномодулирующие препараты и витаминные комплексы. Для укрепления сердечной мышцы и восстановления электролитного баланса назначаются препараты, содержащие калий и магний.
Профилактические методы
Профилактические методы направлены на минимизацию рисков заражения какой-либо инфекцией. Поэтому если в окружении появился больной пациент, следует как можно меньше общаться с ним или использовать для этого медицинскую повязку.
Для устранения провоцирующего фактора, который может привести к развитию воспалительного процесса в сердечной мышце, важно провести санацию имеющихся очагов инфекции в человеческом организме. Прежде всего, это касается устранения кариозных полостей в зубах
Кроме того, нужно вылечить тонзиллит и гайморит, если они имеются. Доказано, что данные заболевания в хронической форме ослабляют иммунную систему и снижают способность организма человека бороться с вредоносными вирусом, бактериями или грибками
Прежде всего, это касается устранения кариозных полостей в зубах. Кроме того, нужно вылечить тонзиллит и гайморит, если они имеются. Доказано, что данные заболевания в хронической форме ослабляют иммунную систему и снижают способность организма человека бороться с вредоносными вирусом, бактериями или грибками.
Очень важно для профилактики заболевания своевременно сделать все прививки против определенных инфекций. При приеме лекарств следует соблюдать все правила, указанные в инструкции по применению
Такой подход позволит избежать развития инфекционно-аллергического миокардита.
Но если несмотря на все принимаемые меры предосторожности избежать развития воспаления сердечной мышцы не удалось, для положительного прогноза следует строго соблюдать все назначения и рекомендации врача. Кроме того, после выздоровления следует регулярно, как минимум два раза в год, проходить кардиологические обследования с целью своевременного обнаружения нарушений в сердечной деятельности
Диагностика хронического миокардита
Если врач ставит предварительное заключение «подозреваемое воспаление сердечной мышцы», то пациенту сразу же назначается прохождение электрокардиограммы. Специалист увидит приглушенность и появление 3 и 4 сердечных тонов, присутствие систолического шума.
Следующий этап диагностики рассматриваемого заболевания – проведение эхокардиографии.Такое обследование позволяет врачу отметить:
расширенную полость левого желудочка (это может наблюдаться и на правом желудочке, но крайне редко);
ухудшение сократительной функции мышцы сердца;
образование внутрисердечных тромбов.
Увеличение размеров сердца можно увидеть при рентгенологическом обследовании органов грудной клетки, но такая процедура проводится только в рамках общей диспансеризации и никогда при диагностике хронического миокардита.
В обязательном порядке пациенту делают забор крови для лабораторного исследования – биохимический и/или общий продемонстрируют врачу увеличение количества С-реактивного белка, фибриногена и тропонина, а также повышение СОЭ.
Наиболее достоверным методом диагностики рассматриваемой патологии является внутрисердечная биопсия, но она проводится очень редко, в случае тяжелого течения патологии.
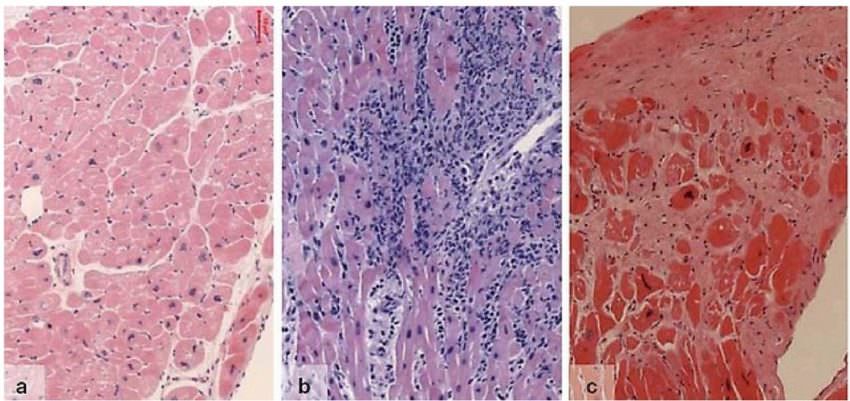 а) здоровый миокард; b) острый миокардит с участками очагового отека и некроза; c) хронический миокардит с гипертрофией кардиомиоцитов, интерстициальным фиброзом и рубцеванием.
а) здоровый миокард; b) острый миокардит с участками очагового отека и некроза; c) хронический миокардит с гипертрофией кардиомиоцитов, интерстициальным фиброзом и рубцеванием.
В ходе проведения диагностических мероприятий врач выясняет вид патогенного микроорганизма, который спровоцировал развитие хронического миокардита. Это поможет быстро и грамотно подобрать лечение.
Диагностика миокардита
Миокардит зачастую диагностируется как «подозреваемое воспаление сердечной мышцы». Диагностика заболевания опирается на динамику электрокардиографии (ЭКГ), увеличение размеров сердца, острую и прогрессирующую застойную сердечную недостаточность.
В ходе обследования может отмечаться приглушенность, появление III и IV сердечных тонов, несвязанный с I тоном систолический шум на верхушке сердца, интенсивность которого не изменяется при смене положения тела.
Важное место в диагностике миокардита занимает ЭКГ исследование. Зачастую изменения выявляются в конечной части желудочкового комплекса: подъём сегмента RS-T, отмечается отрицательный несимметричный зубец T с уменьшенной амплитудой
Также на ЭКГ возможны изменения, сопровождающие различные нарушения ритма (тахикардия, экстрасистолия мерцательная аритмия) и проводимости (блокады ножек пучка Гиса).
Изменения при эхокардиографии (ЭхоКГ) можно выявить только в тяжёлых случаях течения болезни. Расширение полости преимущественно левого желудочка, уменьшение фракции выброса с последующим снижением сократительной функции сердечной мышцы, внутрисердечные тромбы – основные обнаруживаемые особенности.
Рентгенография грудной клетки позволяет определить увеличение размеров сердца и признаки частичного легочного застоя.
Лабораторные методы изучения состоят из общего и биохимического анализа крови, которые показывают увеличение СОЭ, С-реактивного белка, фибриногена, тропонина, отмечаются нарушения в содержании основных белков и ферментов с повышением лактатдегидрогеназы (ЛДГ1), креатинфосфокиназы (МВ-фракции) и аспарагинаминотрансферазы (АСТ). Кроме того используют иммунологический анализ, позволяющий выявить повышение уровня циркулирующих иммунных комплексов, титра антител к мембранам клеток ткани и белкам миокарда, снижение числа Т-лимфоцитов и изменение состояния нейтрофилов и моноцитов.
Более точным методом считается эндомиокардиальная (внутрисердечная) биопсия (ЭМБ), которая допустима в случаях очень тяжёлого течения болезни, чтобы уточнить диагноз.Однако достоверный диагноз: «миокардит» установить весьма трудно, так как заболевание может быть абсолютно бессимптомным или выражаться различными неспецифическими симптомами.
Диагностика Миокардита
В диагностике миокардита большое значение имеет изучение ЭКГ в динамике. Наряду с диффузным поражением выявляют нарушения процессов реполяризации (≈ 80%), ритма (≈ 52%), проводимости (≈ 40%). В грудных отведениях находят смещение сегмента ST и инверсию зубца Т. При появлении глубокого зубца Q и внутрижелудочковой блокады ЭКГ напоминает ЭКГ при инфаркте миокарда (ИМ), но изменения при миокардите проходят быстрее. Наиболее тяжелые и сложные нарушения ритма и проводимости бывают при миокардите Абрамова-Фидлера.
Характерные изменения отмечаются на ЭКГ при миоперикардите. На ранней стадии обнаруживают подъем сегмента ST в тех отведениях, где комплекс QRS направлен вверх. Подъем сегмента ST в грудных отведениях свидетельствует о диффузном изменении миокарда. Вышеупомянутые изменения сохраняются до 1-2 недель. Затем наступает снижение сегмента ST к изолинии с уменьшением амплитуды зубца Т. В конечной стадии, которая затягивается до 1-2 мес., наступает инверсия зубца Т, он симметричный, широкий. В течение вышеуказанного периода отсутствуют изменения комплекса QRS. Динамика изменений сегмента ST и зубца Т при миоперикардите обусловлена субэпикардиальным повреждением и ишемией миокарда. Встречаются разные вариации указанных изменений и разная их продолжительность.
Из вспомогательных исследований следует указать на эхокардиоскопию. При диффузной патологии миокарда диагностируют дилатацию полостей сердца, гипертрофию миокарда, ремодуляцию сердца, снижение фракции выброса, повышение конечного диастолического давления левого желудочка (ЛЖ), систолодиастолическую дисфункцию ЛЖ, наличие экссудата в перикардиальной полости.
В остром периоде инфекционного миокардита в крови у части больных определяют лейкоцитоз, увеличение СОЭ, положительный С-протеин, повышение концентрации фибриногена, β2- и γ-глобулинов. Повышение активности таких кардиоспецифических ферментов, как креатинфосфокиназа (КФК) и лактатдегидрогеназа (ЛДГ), диагностируют в 80-90% всех случаев. Вирусную этиологию миокардита можно подтвердить путем посевов крови или других биологических жидкостей на специальные среды при вирусемии. В период выздоровления от острой инфекции в плазме крови в несколько раз увеличивается содержание вируснейтрализирующих антител. Вышеупомянутые изменения отсутствуют при хроническом течении миокардита.
С диагностической целью проводят биопсию эндомиокарда правого желудочка. Повторные исследования позволяют контролировать регресс воспалительного процесса. Для проведения биопсии необходимо иметь специальную аппаратуру и соответствующие условия. Довольно часто получают сомнительные и противоречивые результаты исследований, особенно когда в биоптате есть здоровая ткань.
При миоперикардите с подозрением на тампонаду сердца проводится двухмерная эхо-кардиоскопия. Частота выявления последнего коррелирует с эпидемией острой респираторной инфекции. Одновременно определяют в крови титр антистрептолизина-О, С-реактивного протеина, ревматоидного фактора, проводятся туберкулиновые пробы и посевы биологических жидкостей на вирусы. Диагностическая и лечебная пункция перикарда показана при симптомах сжатия сердца. По возможности выполняется хирургическая биопсия перикарда. Повторно пункцию перикарда проводят при рецидивах тампонады.
В 1964 г. Нью-Йоркская ассоциация кардиологов предложила критерии диагностики миокардита, которыми пользуются до наших дней.
Диагностические критерии миокардита
- Перенесенная инфекция, подтвержденная клиническими и лабораторными исследованиями (выделение возбудителя, медикаментозная аллергия и т.д.).
- Ослабленный I тон сердца.
- Синусовая тахикардия или брадикардия.
- Нарушения ритма и проводимости (ритм галопа, А/В блокада I степени).
- Кардиомегалия (эхокардиоскопия).
- Застойная сердечная недостаточность.
- Патологические изменения на ЭКГ: нарушения ритма и проводимости, смещение сегмента ST, инверсия зубца Т.
- Повышение активности кардиоспецифических ферментов (КФК, ЛДГ).
Формы миокардита, особенности проявления
Миокардит фото
Несмотря на многочисленные классификации заболевания, в основе многочисленных форм болезни лежит фактор генезиса – причина, вызвавшая болезнь.
- Инфекционная форма болезни. Характеризуется тяжелым течением, особенно у пациентов с ослабленной иммунной защитой. Проявляется осложненными процессами, развиваясь воспалением миокарда. Первопричиной могут быть вирусы и бактерии, грибы и разные виды гельминтов.
- Ревматическая, является разновидностью инфекционной формы болезни. Проявляется вследствие выраженной реакции иммунитета на кокковую инфекцию (стрептококк гемолитический).
- Миокардит аллергической формы. Генезис воспалительных реакций в миокарде обусловлен синтезом антител в результате иммунных реакций на определенные раздражители – трансплантацию, лекарственную аллергию, либо состояний с массивным тканевым некрозом.
- Токсическая форма. Проявление данной формы заболевания обусловлено интоксикацией при различных формах отравления – алкоголем, воздействием химических элементов, повышенным содержанием в крови солей натрия (мочевой кислоты), вследствие почечных патологий.
- Симптоматическая – следствие влияния хронических инфекций, в основном, аутоиммунного характера с системным иммунокомплексным поражением соединительных тканей и микрососудов, либо дерматосклероза (склеродермии).
- Идиопатический вид заболевания – одна из самых тяжелых форм боле, часто с неопределенным генезисом. Развивается тяжело и стремительно, характеризуется тканевым распадом, проявлением диффузного кардиосклероза и недостаточностью сердечных функций.
Вне зависимости от формы болезни, основой ее развития являются реакции иммунитета. Иммунодефицит одного из звеньев иммунитета приводит к синтезу аутоантител к сердечным мышцам. Внедряясь в клетки миокарда, антитела запускают в мышцах реакции воспаления. В развитии клинической симптоматики принимают участия не только аутоантитела, но и клетки иммунитета вместе с модуляторами воспаления (медиаторами).
Классификация
Согласно международной классификации болезней МКБ-10 миокардит входит одновременно в несколько классов заболеваний. В качестве главного критерия здесь выступает основная причина болезни.
Так, первичный (острый) миокардит определен как самостоятельный вид заболевания и входит в шестую группу «Другие болезни сердца».
Данная группа относится к IX классу «Болезни системы кровообращения», в нее входят:
- инфекционный миокардит;
- септический миокардит;
- изолированный миокардит;
- другие виды острого миокардита;
- острый миокардит неуточненный;
- миокардит инфекционный (гонококковый, дифтерийный, менингококковый, сифилитический, туберкулезный).
Вторичные миокардиты относятся:
- миокардит вирусный (паротит, токсоплазмоз) — к I классу «Некоторые инфекционные и паразитарные болезни»;
- миокардит саркоидный — к III классу «Болезни крови, кроветворных органов и отдельных нарушений, вовлекающие иммунный механизм»;
- миокардит ревматический — к IX классу «Болезни системы кровообращения»;
- миокардит гриппозный — к X классу «Болезни органов дыхания»;
- миокардит ревматоидный — к XIII классу «Болезни костно-мышечной системы и соединительной ткани».
Первые признаки миокардита появляются в период выздоровления после перенесенного инфекционного заболевания либо спустя 7—14 дней после него.
Миокардит сердца что это
Миокардит – это активный процесс воспаления в миокарде, при котором наблюдается некроз и дегенерация кардиомиоцитов (мышечных клеток сердца). При этом патологические изменения, происходящие в сердце при миокардите, отличаются от изменений, возникающих при инфаркте. Кардиомиоциты погибают и подвергаются процессу фиброза. Появление воспалительных инфильтратов могут провоцировать любые иммунные клетки, но причиной этого воспаления чаще всего является внешний фактор.
Что касается статистики миокардита, то конкретные цифры обозначить достаточно сложно. Дело в том, что болезнь зачастую протекает скрыто и не диагностируется врачами. Длительное хроническое воспаление приводит к тому, что у человека развивается дилатационная кардиомиопатия. Причем это происходит спустя много лет после воздействия этиологического фактора, давшего старт миокардиту.
Рутинная аутопсия позволяет выявить миокардит лишь в 1-4% случаев. Что касается европейских стран и Северной Америки, то там вирусные инфекции принято считать ведущей причиной развития миокардита. Поражение сердечной мышцы возникает, по разным данным, в 5% случаев после всех перенесенных вирусных инфекций. При этом выраженная кардиальная патология будет наблюдаться в 0,5-5,0% случаев.
На увеличение рисков развития миокардита оказывают дополнительное влияние такие факторы, как вынашивание ребенка, возраст человека (чаще всего миокардит развивается у грудных детей и у подростков), а также время года.
Механизм развития заболевания на данный момент активно изучается. Ученые считают, что вирусы оказывают влияние на антигены, посылаемые кардиомиоцитами, в итоге именно их иммунные клетки воспринимают как чужеродные и начинают уничтожать. Таким образом развивается иммунная клеточная реакция.
Чаще остальных к миокардиту приводят энтеровирусы, вирусы гриппа, вирусы Коксаки А и В. От 25 до 40% ВИЧ-позитивных людей имеют признаки нарушения в работе сердца, и лишь у 10% это проявляется какими-либо симптомами.
Появляется все больше данных относительно того, что миокардит может развиваться спустя продолжительное время после перенесенной лучевой терапии и выступает в качестве отдаленного ее осложнения. При этом артерии и клапаны сердца, а также сам миокард могут быть повреждены даже спустя много лет после облучения
Поэтому современная лучевая терапия, принимая во внимание этот факт, должна быть осуществлена таким образом, чтобы человек мог избежать подобных отдаленных проблем с сердцем
Лечение миокардита
Варианты лечения болезни определяются тяжестью патологии. Пациенты с миокардитом средней и тяжелой степени обязательно госпитализируются, лёгкие формы очагового воспаления лечатся в амбулаторных условиях.
Врач может применять различные способы оказания помощи пациенту. Немедикаментозные: полноценное рациональное питание с ограничением потребления поваренной соли и употребления алкоголя, снижение физической активности, отказ от курения и других вредных привычек.
Медикаментозные, которые охватывают ряд направлений:
- влияние на воспалительные, аутоиммунные и аллергические процессы, включая снижение повреждающего действия антител;
- уменьшение продукции биологически активных веществ;
- восстановление и поддержание уровня гемодинамики;
- влияние доступными средствами на метаболизм миокарда;
- интенсивную санацию очагов инфекции.
К сожалению, специфического лечения данного заболевания сегодня не существует, в основном применяются:
- терапия, направленная против источника воспаления или уменьшающая его воздействие. При установленном возбудителе с применением противовирусных, антибактериальных и противопаразитарных средств.
- неспецифическая противовоспалительная терапия: используются индометацин, вольтарен, ибупрофен, глюкокортикоиды, обладающие иммуносупрессивным действием (преднизолон).
- симптоматическая терапия осложнений и, если необходимо, сопутствующих патологий.
Формы развития болезни
Если своевременно и правильно не были отслежены признаки, не проведено лечение острого течения миокардита, то он быстро перерастает в хроническую стадию. Детально развитие хронической формы болезни продвигается в одном из двух направлений:
- Прогрессирующее — состояние больного постоянно ухудшается.
- Рецидивирующее — обострения (рецидивы) происходят периодически. Часто их провоцируют многие неблагоприятные факторы и распространённые вирусные инфекции.

Хроническая рецидивирующая форма подразделяется на:
- персистирующую неактивную, при которой обычно много лет упорно сохраняется состояние болезни без изменений. Начало периода может проходить абсолютно без симптомов. В дальнейшем, после угасания процесса воспаления, иногда проявляются признаки сердечной недостаточности. Гистология показывает воспаление миокарда, отмирание тканей с фиброзом. В этом случае деятельность левого желудочка сердца сильно не нарушается. Нет деформации с увеличением сердечных полостей. Всё это определяет более благоприятный результат выздоровления;
- активную, в которой проявляются симптомы, характерные скоротечным и острым формам миокардита. Ярким отличием является чрезвычайно распространённый переход в дилатационную кардиомиопатию, с увеличением размеров сердечной мышцы из-за её растяжения. Это сопровождается аритмиями, нарушениями сердечной проводимости. После улучшения состояния сохраняются отдельные очаги воспаления, прогрессирует развитие соединительной ткани с рубцеванием, что приводит к фиброзу мышцы.
В активной хронической форме есть особенности дилатационного и гипертрофического проявления:
- В первом случае, который встречается у 70% больных, патологией поражается полость левого желудочка, растягиваясь до аномальных размеров.
- Во втором — полости сердца остаются без изменения, гипертрофия (увеличение) охватывает всю сердечную мышцу. При этом полость левого желудочка остаётся также неизменной или уменьшается — рестриктивный вариант.
Заболевание начинается незаметно для больного, он с трудом может определить, как долго оно у него есть. Постепенно сократительная функция миокарда начинает слабеть, что проявляется хронической сердечной недостаточностью. Гистологическая диагностика фиксирует наличие воспаления с фиброзными проявлениями.
Диагностика и лечение
Своевременная диагностика миокардита помогает назначить комплексную терапию заболевания и предупредить развитие тяжелых осложнений. Она включает такие обследования:
- электрокардиограмма (ЭКГ) – подъем сегмента RS-T, отрицательный зубец Т, признаки тахикардии, экстрасистолии, блокады пучка Гисса, мерцательной аритмии;
- эхокардиография (ЭхоКГ) – ультразвуковое исследование, позволяющее выявлять гипертрофию миокарда, работу клапанов и их размеры, расширение полостей сердца, систолический и диастолический показатель;
- рентгенография легких – определяет расширение сердечных границ, застойные явления легочной ткани;
- лабораторные методы исследования (общий, биохимический, иммунологический анализ крови) – выявляет показатели воспаления, такие как СОЭ, лейкоцитоз, С-реактивный белок, активность кардиоспецифических ферментов, присутствие антител к сердечной мышце;
- посев крови на питательную среду для выявления возбудителей миокардитов и чувствительность к антибиотикам;
- ПЦР-диагностика крови на определение генетического материала болезнетворных микроорганизмов;
- сцинтиграфия – радиоизотопный метод обследования, позволяющий выявить характер патологического процесса в миокарде;
- МРТ сердца с использованием контрастного вещества визуализирует области повреждения сердечной мышцы;
- зондирование полостей с последующей биопсией миокарда и гистологическим исследованием ткани для подтверждения диагноза.
 Патология сердечного ритма – экстрасистолия
Патология сердечного ритма – экстрасистолия
Острая фаза миокардитов требует терапии в условиях стационара. Больному назначают постельный режим на 2-3 недели с ограничением физической активности, рекомендуют психологический покой и полноценный сон. Из рациона исключают жирные, острые, копченые продукты, ограничивают потребление жидкости и соли. Пища должна содержать витамины (овощи, фрукты), «правильные» углеводы (крупы, отрубной хлеб), белки (нежирное мясо, бобовые). Лечение миокардита у детей должно проводиться в ранние сроки с учетом физиологических особенностей организма. Частое развитие осложнений и высокая вероятность формирования пороков клапанного аппарата может приводить к стойкому нарушению работы сердечно-сосудистой системы.
Лечебная тактика включает:
- антибактериальные, противовирусные препараты;
- санацию хронических очагов инфекции;
- антигистаминные, иммуносупрессивные лекарственные вещества;
- нестероидные противовоспалительные средства (НПВС);
- гормональные вещества (глюкокортикоиды);
- метаболиты (препараты калия, аргинина, кокарбоксилаза);
- симптоматические средства (антиагреганты, сердечные гликозиды, анальгетики, бета-блокаторы).
 Сонография (ЭхоКГ) выявляет органические и функциональные нарушения работы сердца
Сонография (ЭхоКГ) выявляет органические и функциональные нарушения работы сердца
При выполнении всех рекомендаций доктора прогноз заболевания обычно благоприятный. Осложнения при миокардите, сопровождающиеся тяжелой сердечной недостаточностью, стойкими аритмиями, тромбоэмболией системы легочной артерии требуют хирургического вмешательства вплоть до трансплантации органа.
Дополнительными методами лечения болезни считаются народные средства, которые эффективно дополняют медикаментозную терапию, укрепляют сердечную мышцу, нормализуют ритм. Большой популярностью пользуется травяной сбор из цветов ландыша, листьев мяты, корня валерианы, плодов фенхеля. Измельченное сырье смешивают в равных количествах по 4 столовые ложки, заливают стаканом кипятка, варят на водяной бане четверть часа. Охлажденное и процеженное лекарственное средство принимают по 100 мл трижды в день. Лечебный курс продолжают 2 недели. Это снадобье можно использовать в качестве профилактики обострения болезни.
Воспаление сердечной мышцы должно выявляться на ранних этапах развития. Назначение своевременной терапии улучшает прогноз заболевания и предупреждает развитие тяжелых осложнений. После выписки из стационара пациенты находятся на диспансерном наблюдении у кардиолога до полного восстановления функций сердечно-сосудистой системы.
Лечение миокардита, препараты

Пациенты с острым проявлением миокардита госпитализируются для стационарного лечения. Вылечить самостоятельно патологию сердечной мышцы невозможно. К тому же, неправильно подобранная терапия часто оборачивается обострением болезни и развитием опасных, смертельных осложнений. Пациентам необходимо долговременное соблюдение постельного режима (до восстановления сердечных функций).
Очень значимым в лечении миокардита является – коррекция пищевого рациона, в котором должно быть ограничено употребление соленой пищи и жидкости. Диета должна быть сбалансирована и насыщена белками и витаминами, что способствует восстановлению тканей сердечной мышцы.
Терапия заболевания обусловлена назначением различных медикаментозных препаратов для лечения миокардита различного генезиса.
- При вирусном генезисе рекомендована антибактериальное лечение противовирусными нестероидными препаратами – «Ибупрофена», «Индометацина», «Аспмрина», либо, «Мовалиса», обладающими противовоспалительным и обезболивающим действием.
- Антигистаминные средства – «Супрастин» или «Кларитин», способствующие снижению интенсивности воспалительных реакций.
- При тяжелом течении, назначается лечение глюкокортикоидными гормонами в виде «Преднизолона».
- Улучшить тканевую регенерацию миокарда и процессы метаболизма помогают препараты с калием – «Панангин» или «Аспаркам», витаминные комплексы, метаболические средства, типа «Рибоксин».
При сопутствующих патологиях и в случае возникших осложнений, назначается симптоматическая терапия антиаритмическими препаратами.
Лечение, направленное на профилактику тромбоэмболических состояний заключается в назначении препаратов антикоагулянтов – «Клексана» или «Фраксипарина» и средств, тормозящих образование тромбоцитов – «Плавикс» и «Эгитромб».
Продолжительность лечебного курса зависит от наличия фоновых заболеваний, тяжести самого воспалительного процесса и эффективности лечения. В среднем, пациентам необходим курс лечения до полугода, иногда – это занимает значительно продолжительное время.
Вероятный прогноз
Малосимптомные варианты миокардита, при адекватном лечении излечиваются полностью, без каких-либо неприятных последствий. Хуже обстоит с вариантами патологии в сопровождении сопутствующих заболеваний.
Клинические проявления
Для миокардита характерны сердцебиение, боли в области сердца, повышение температуры, появление посторонних шумов в работе сердца. Симптомы инфекционно-аллергического миокардита появляются, как правило, вскоре после периода лихорадки на фоне инфекции, часто под маской затянувшегося гриппа. Окончательный диагноз устанавливают после клинического, инструментального и лабораторного обследования пациента и консультации врача-кардиолога. Имеют ценность такие исследования, как общий анализ крови, протеинограмма, С-РБ, сиаловые кислоты, активность ферментов ACT, АЛТ, ЛДГ, КФК в сыворотке крови, реакция торможения миграции лейкоцитов, титр ЦИК и протомиокардиальных AT.
Больной ощущает недомогание и общую слабость, температура тела субфебрильная (37—38 °С), иногда отмечаются повышенная потливость, лихорадочное состояние. Затем возникают болевые ощущения в области сердца, которые могут варьироваться от слабых, быстро отпускающих колющих болей до интенсивных, приступообразных, по характеру и силе напоминающих давящую боль при стенокардии. Боль сопровождается ощущениями перебоев, усиленного и учащенного сердцебиения. Нередко к болям присоединяется одышка.
При осмотре и выслушивании пациента врач отмечает приглушение сердечных тонов, I тон расщеплен, появляются добавочные тоны (III и IV). Могут прослушиваться шумы: систолический над верхушкой миокарда, а также шум трения околосердечной сумки — перикарда. Наполнение пульса слабое, он заметно учащен и имеет характерный ритм галопа. Для тяжелых форм заболевания характерны альтернирующий пульс (чередование слабых ударов с сильными) и значительное увеличение размеров сердечной мышцы. Артериальное давление, как правило, бывает нормальным либо наблюдается его снижение (гипотония).
Течение болезни обычно проходит по одному из типичных клинических «сценариев», однако могут наблюдаться смешанные варианты. Наиболее распространенными являются три клинические картины: болевая, недостаточности кровообращения и аритмическая. Первая, несмотря на присутствие болевых ощущений, не сопровождается серьезной патологией сердечной мышцы. Выздоровление наступает обычно спустя 30—60 дней. При развитии недостаточности кровообращения и аритмическом течении болезни, напротив, отмечаются тяжелые расстройства, обычно охватывающие весь миокард. При этом заболевание часто сопровождается нарушением проводимости и ритма работы сердца.

Comments
(0 Comments)