Ангиопатия
Ангиопатия Диагностика
При обращении пациента с подозрением на наличие ангиопатии проводится физикальный осмотр, пальпация, перкуссия, аускультация, сбор жалоб больного и анамнеза заболевания.
Затем для уточнения диагноза назначается несколько исследований:
- Ультразвуковое исследование сосудов – проводится доплеровское исследование и дуплексное сканирование, дающие информацию о состоянии сосудистой стенки и скорости кровотока.
- Фундус-графия – применяется для исследования глазного дна. На полученном компьютерном снимке визуализируются сосуды сетчатой оболочки глазного яблока.
- Ангиография – это ретгенологическое исследование начинается с введения в просвет сосуда рентгеноконтрастного вещества. Затем проводится серия снимков, с помощью которых можно оценить проходимость сосуда, скорость продвижения контраста.
- Магнитно-резонансная томография – этот метод исследования, не несущий дозовой нагрузки облучения, позволяет визуализировать на экране монитора строение мягких тканей организма.
- Компьютерная томография – направлена на получение послойных снимков из области патологического процесса.
История болезни пациента
Церебральная амилоидная ангиопатия может протекать бессимптомно, наиболее частым проявлениями патологии являются признаки и последствия внутричерепного кровоизлияния, а также слабоумие (деменция).
Внутричерепные кровоизлияния
В зависимости от обширности и локализации произошедшего кровоизлияния, симптомы могут варьироваться от временного недомогания до комы. Как правило, данные эпизоды у пациента повторяются. Наиболее частый симптом начала заболевания — головная боль (60 — 70%), расположение которой зависит от места формирования гематомы (кровоизлияния). Рвота (30 — 40%) возникает практически одновременно с появлением боли. Клиника классического апоплексического удара наблюдается в 30% случаев. У половины пациентов встречается эпилептический статус.
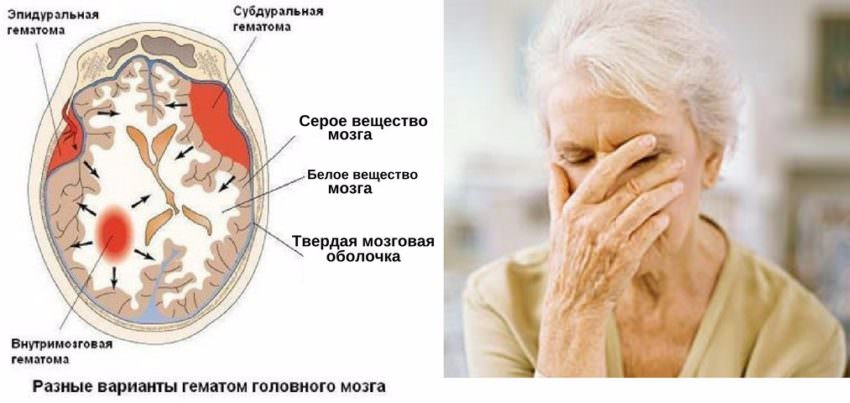
Проявления деменции
Когнитивные нарушения, такие как снижение памяти, умственной деятельности и других познавательных способностей, у одних больных прогрессирую быстро, что приводит в течение нескольких лет к тяжелой деменции (к дезадаптации в повседневной жизни). При другом варианте прогрессирование нарушений умственной способности приобретает вялотекущий характер, что наблюдается в последнее время.
Преходящие неврологические нарушения
Данную симптоматику связывают с мелкими (петехиальными) кровоизлияниями в корковые структуры головного мозга. Иногда они являются предтечей более крупного, тяжелого кровоизлияния. Мышечная слабость, парестезии (жжение, покалывание), онемение, как правило, появляются в конечностях и распространяются на смежные части тела в течение 2 — 10 минут. Скорость распространения имеет сходство с той, которая встречается при мигрени. У некоторых больных в этот момент возникают дезориентация, зрительные иллюзии.

Лечение церебральной ангиопатии
Медикаментозное лечение при установлении ангиопатии головного мозга назначается на начальном этапе развития патологии и направлено на улучшение кровообращения в сосудах. Пациентам показан прием следующих групп лекарственных средств:
- Ангиопротекторы. Эффективным препаратом является «Пармидин».
- Для улучшения или восстановления свертываемости крови. Выписывается «Этамзилат».
- Спазмолитические препараты. Они помогают не только снять боль, но и спазм сосудов. Эффективным средством данной группы является «Спазмалгон».
- Биогенные стимуляторы.
- Анаболические препараты. Показаны для получения стабилизирующего эффекта от терапии.
- Аноксиданты. Помогают снять симптомы интоксикации организма.
- Антикоагулянты.
- Для улучшения кровообращения в сосудах мозга.
- Антиагреганты.
Медикаментозная терапия проводится только на начальной стадии развития заболевания. Это обусловлено тем, что все происходящие процессы обратимы. С помощью правильно подобранного курса терапии удается восстановить функцию сосудов.
При тяжелом течении патологии, когда наблюдается развитие необратимых процессов, использование лекарственных препаратов не приносит результата. Для исключения осложнений и летального исхода пациентам назначается оперативное вмешательство.
При установлении макроангиопатии проводится каротидная эндартерэктомия. Для этого специалист выполняет надрез, через который удаляют сформированную атеросклеротическую бляшку. Стенку сосуда ушивают.
Еще одними методами хирургического вмешательства при церебральной ангиопатии являются ангиопластика и стенирование артерии. Процедура выполняется под контролем рентгена. В артерии делают небольшого размера прокол, куда вводят катетер. С его помощью расширяют стенки сосудов. Для исключения повторного развития патологии устанавливают специальный стент.
Диагностика. Назначение лечения
Для правильного, результативного лечения ангиопатии сетчатки глаза профессиональная диагностика очень важна. Заболевание диагностируется, естественно, только врачом-офтальмологом. Для уточнения диагноза потребуются специальные исследования, например, ультразвуковое сканирование сосудов, дающее информацию относительно скорости кровообращения. Благодаря доплеровскому (дуплексному) сканированию специалист видит состояние стенок сосудов.
Эффективно также рентгенологическое исследование. При процедуре вводится рентгенконтрастное вещество для определения проходимости сосудов. Иногда может применяться магнитно-резонансная томография. Это помогает наглядно изучить состояние мягких тканей.
Обнаружив ангиопатию, врач прописывает для улучшения кровообращения эффективные препараты: пентилин, вазонит, арбифлекс, солкосерил, трентал. Правда, при беременности ангиопатию лечить медикаментозно нежелательно. Химическое воздействие на плод следует полностью исключить, чтобы сохранить здоровье. Поэтому врачи предусмотрительно не назначают препаратов, в частности улучшающих кровообращение. Подбираются щадящие физиотерапевтические методы.

Для лечения диабетической ангиопатии к назначенным препаратам в обязательном порядке добавляют специальную диету. Из ежедневного рациона требуется исключить углеводные продукты. Медики рекомендуют также легкие (не напрягающие) физические нагрузки, что поспособствует необходимому потреблению мышцами сахара, улучшению состояния, нормальной работе сердечно-сосудистой системы. К
огда имеется повышенная хрупкость сосудов, целесообразно назначить добезилат кальция. Благодаря препарату улучшается микроциркуляцию крови, в необходимой степени уменьшается вязкость крови, довольно эффективно нормализуется проницаемость сосудов.
В лечении ангиопатии обоих глаз может предусматриваться использование физиотерапевтических методов. Различные процедуры (например, лазерное облучение, магнитотерапия, иглорефлексотерапия) улучшают общее состояние.
При гипертонической ангиопатии результативным является лечение, нацеленное на нормализацию давления, значительное понижение уровня холестерина. Назначается соответствующая диета. Офтальмолог обычно прописывает глазные капли, витамины (Антоциан Форте, Лютеин). При запущенном состоянии ангиопатии назначается гемодиализ. Процедура способствует очищению крови.
Вывести все публикации с меткой:
- Ангиопатия
- Сосуды глаз
Перейти в раздел:
Заболевания мозга и сосудов головы
Рекомендации читателям СосудИнфо дают профессиональные медики с высшим образованием и опытом профильной работы.
На ваш вопрос ответит один из ведущих авторов сайта.
Гипертоническая макро и микроангиопатия
Гипертоническая макроангиопатия подразумевает поражение средних и крупных сосудов, в результате чего изменяется их строение и функция (повреждается стенка и изменяется его диаметр). Данное заболевание, как правило, сочетается с гипертонической микроангиопатией, так как мелкие сосуды поражаются на более ранних стадиях течения основного заболевания.
Гипертоническая болезнь, при которой развиваются данные изменения, представляет собой стойкое повышение артериального давления. При этом диаметр сосуда сокращается, а давление циркулирующей крови на стенку интимы (внутренней оболочки) увеличивается.
Если это происходит резко, как при гипертоническом кризе, неизбежны мелкие повреждения сосуда изнутри. В месте микротравмы интимы концентрируются определенные клетки крови, избытки липидов, кальций — образуется атеросклеротическая бляшка. В результате этого меняется просвет сосуда и нарушается способность менять диаметр, линейный ток крови меняется на вихревой.
Таким образом, в месте образования атеросклеротической бляшки создается риск разрыва сосуда и образования тромба (кровяного сгустка). Тромб может оторваться от бляшки и закупорить другой сосуд. Так могут развиваться инсульты и инфаркты.
Макроангиопатия — это неизбежные патологические изменения, появляющиеся в результате гипертонии и определяющие клинические проявления заболевания.
Клинические проявления и признаки гипертонической макроангиопатии зависят главным образом от того, какие сосуды повреждены. При повреждении нижних конечностей нарушается кровоток в ногах, появляются боли, отечность. Характерным проявлением является перемежающая хромота. При закупорке тромбом может развиться гангрена.
Если повреждаются сосуды головного мозга, могут развиваться такие состояния как инсульт, транзиторные (проходящие) ишемические атаки головного мозга – кратковременный обратимый инсульт. Клинически у пациента будут поваляться такие симптомы как нарушение памяти, головные боли, головокружение, возможны обратимые очаговые проявления в виде нарушения координации, парезов.
В сердечной мышце макроангиопатия неизбежно приводит к развитию ишемической болезни сердца. Человек будет ощущать боли за грудиной, между лопатками при активной физической нагрузке, одышку. При прогрессировании заболевания переносимость нагрузок ухудшается, приступы болевого синдрома начинают появляться спонтанно. Крайним проявлением ишемической болезни сердца является острый инфаркт миокарда (сердечной мышцы).
При развитии макроангиопатии почек ухудшается течение самой гипертонической болезни. Могут развиваться отеки, нарушения водного и электролитного обмена, хроническая почечная недостаточность.
Симптомы микро- и макроангиопатии
Основные проявления диабетической ангиопатии будут зависеть от того, какими являются размеры пораженных сосудов, а также степень развития подобного поражения. По оценкам специалистов, микроангиопатия подразделяется на шесть степеней, первой из которых является нулевая степень. В этом случае диабетик не испытывает каких-либо конкретных жалоб, но при диагностике будут идентифицированы начальные изменения в области сосудов.
Далее симптомы ангиопатии нижних конечностей при сахарном диабете могут относиться к первой степени. В этом случае признаки являются такими: кожный покров ног приобретает бледный оттенок и оказывается холодным на ощупь. Можно будет выявить незначительные язвы на поверхности кожи без воспалений и каких-либо болей. Симптомы второй степени ассоциируются с тем, что язвы начинают углубляться. Они начинают затрагивать область мышц и костей, приносят пациенту беспокойство выраженными болями. Также не следует забывать о том, что:
Профилактика грибка ногтей при диабете
- третьей степени характерны гораздо более серьезные симптомы, в частности, края и дно язвы ассоциируются с некрозом (отмиранием клеток) в качестве черных фрагментов. Вероятным последствием этого оказывается остеомиелит (воспаление костных тканей и костного мозга), абсцессы и флегмоны (гнойные недуги кожи и других слоев);
- четвертая степень – это такая стадия, при которой некроз будет распространяться за границы язвенного поражения (например, на область пальца или на начало стопы);
- при пятой степени некроз начинает занимать практически всю поверхность стопы. В такой ситуации ампутация является неизбежной.
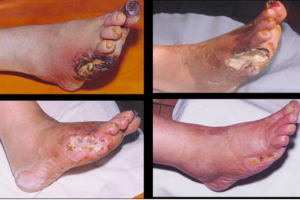 Диабетическая макроангиопатия, в свою очередь, подразделяется на стадии. На первой из них пациента будут беспокоить такие симптомы, как высокая степень утомляемости нижних конечностей, скованность и даже онемение ног, утолщение ногтевых пластин. Следующий этап – это 2а стадия, при которой диабетика будет беспокоить онемение стоп, ноги начнут мерзнуть даже в летнее время. К тому же, в существенной мере учащается перемежающаяся хромота, которая будет возникать через такие расстояния, как от 200 до 500 метров. Еще один этап – это 2б стадия. Жалобы диабетика будут беспокоить такие же, но сама по себе хромота будет возникать уже через 50-200 метров.
Диабетическая макроангиопатия, в свою очередь, подразделяется на стадии. На первой из них пациента будут беспокоить такие симптомы, как высокая степень утомляемости нижних конечностей, скованность и даже онемение ног, утолщение ногтевых пластин. Следующий этап – это 2а стадия, при которой диабетика будет беспокоить онемение стоп, ноги начнут мерзнуть даже в летнее время. К тому же, в существенной мере учащается перемежающаяся хромота, которая будет возникать через такие расстояния, как от 200 до 500 метров. Еще один этап – это 2б стадия. Жалобы диабетика будут беспокоить такие же, но сама по себе хромота будет возникать уже через 50-200 метров.
Гипертониум снизит давление до возрастной нормы без химии и побочных эффектов! Подробнее
Далее наступает 3а стадия, а к предыдущим жалобам присоединятся болезненные ощущения в нижних конечностях, которые будут усиливаться в ночное время, а также судорожные сокращения. Кожный покров на ногах, если развилась диабетическая макроангиопатия, будет жечься или даже колоть. Хромота будет формироваться на расстоянии меньше 50 м. На 3б стадии боли в ногах будут иметь постоянный характер, а нижние конечности – отекать. Можно будет даже обнаружить фрагментарные или многочисленные язвенные поражения с областями некроза.
Четвертая стадия такого заболевания, как диабетическая макроангиопатия, ассоциируется с отмиранием пальцев или даже стопы в целом. Она будет сопровождаться очевидной слабостью, увеличением температурных показателей тела (это связано с присоединением инфекционного поражения).
Диагностика
Если существует подозрение на патологию головного мозга, важно диагностировать, в каком месте располагаются очаги микроангиопатии и какова степень повреждения стенок сосудов. Для этого применяют следующие методы диагностики:
- МРТ головного мозга; магнитно-ядерный резонанс; ультразвуковая допплерография.
Чтобы получить как можно больше информации, используют такую довольно безопасную процедуру для организма человека, как МРТ головного мозга, цена которой немного кусается. Такой способ диагностики считается самым популярным. Он позволяет выявить такие признаки заболевания, как церебральная атрофия, лейкоареоз, расширения периваскулярных пространств, микроскопические кровоизлияния, лакунарные инфаркты. МРТ головного мозга, цена которой зависит от количества применяемого контрастного вещества, позволяет ставить правильный диагноз. Если пациент весит меньше 69 кг, эта цифра составляет 2700 рублей, от 70 до 99 кг – 3200 рублей, от 100 кг и больше – 4400 рублей.
Метод магнитно-ядерного резонанса позволяет провести исследование самой мозговой ткани и сосудистой сети. В этом случае хорошо заметны признаки гипоплазии артерий. Легко просматриваются очаги инфарктов, которые возникают из-за окклюзии сосудов, гипоперфузия головного мозга, микроскопические кровоизлияния.
Метод ультразвуковой допплерографии позволяет выявить отклонения в сосудах, закупорки или сужение просвета.
Пациенты не всегда понимают, когда им ставится диагноз «микроангиопатия головного мозга», что это такое и возможно ли ее вылечить. Врач обычно назначает комплексную терапию.
Прежде всего больной должен принимать препараты, нормализующие кровяное давление. Чтобы устранить недостаток кислорода в головном мозгу, используют антигипоксанты, например «Эмоксипин»
Важно также откорректировать уровень липидов, применяя статины, фибраты, секвестранты желчных кислот. Это могут быть следующие препараты: «Аторвастатин», «Симвастатин», «Розувастатин»
Также, если диагностирована микроангиопатия, лечение должно осуществляться с использованием ноотропов, улучшающих питание мозга. Это «Пирацетам», «Ноотропил», «Цереброзилин», «Энцефабол». Для нормализации кровообращения используют препараты никотиновой кислоты: «Пикаммилон», «Ксантилона никотинат».
Таким образом, мы разобрали такое заболевание, как микроангиопатия головного мозга. Что это такое, вам теперь известно. Это серьезная патология, которая требует незамедлительного вмешательства. Чем раньше будет выяснено, в каком месте локализуется очаг этого заболевания и какова степень поражения сосудов, тем легче будет свести к минимуму последствия такого недуга.
Http://atlasven. ru/mosg/angiopatiya. html
Http://serdec. ru/bolezni/gipertonicheskaya-makro-i-mikroangiopatiya
Http://fb. ru/article/249854/mikroangiopatiya-golovnogo-mozga—chto-eto-takoe-prichinyi-diagnostika-i-lechenie
Сосудистые заболевания головного мозга ангиопатия
Ангиопатия сосудов головного мозга – это поражение кровеносных сосудов, обусловленное их иннервацией. По какой-то причине нервы, передающие команду сосудам изменить тонус, перестают делать это в должной мере. Нарушается кровообращение. При длительной ангиопатии происходят необратимые изменения сосудов, часты кровоизлияния. Почему нарушается иннервация сосудов головного мозга? При каких заболеваниях возникает ангиопатия?
Атеросклероз и атеросклеротическая ангиопатия
При атеросклерозе происходит изменение внутренней оболочки артерий (накапливаются липиды, сложные углеводы, компоненты крови, фиброзная ткань) и средней оболочки. Подобные изменения происходят во всем организме. Но, прежде всего, в головном мозге. Причем в сосудах не только откладываются бляшки, происходит гемодинамическая перестройка вследствие стенозов и облитерации.
При атеросклеротической ангиопатии в головном мозге происходит ряд взаимосвязанных патологических процессов:
- образование атеросклеротических бляшек различной структуры, величины в одной или нескольких артериях и последующие изменения в них;
- атеростеноз;
- сужение и закрытие просветов артерий;
- атероэмболия;
- тромбоз в области бляшки или за ее пределами;
- структурные изменения сосудов головного мозга под влиянием редуцированного или усиленного кровотока в них.
Данные патологические явления наблюдаются на всех важных уровнях сосудистой системы головного мозга.
Признаки атеросклеротической ангиопатии:
- ослабление краткосрочной памяти;
- головные боли, шумы в голове и головокружения;
- раздражительность;
- снижение концентрации внимания;
- иногда обмороки и бессонница.
Атеросклеротические изменения сосудов очень разнообразны. И это нужно учитывать при организации лечения, основная цель которого создать искусственный приток крови к сосудам.
Вегето-сосудистая дистония как причина ангиопатии головного мозга
Вегето-сосудистой дистонией называют различные по происхождению и проявлениям нарушения вегетативных функций. А объясняется данный синдром расстройством нервной регуляции. Иннервация кровеносных сосудов и приводит к ангиопатии. Вегето-сосудистая дистония встречается часто. Болеют и дети, и взрослые. Распространенность синдрома в современном мире объясняется сумасшедшим темпом жизни, требующей полной отдачи внутренних сил, частыми стрессами.
Причины вегетативной дисфункции:
- наследственность (ВСД у детей);
- заболевания нервной системы;
- хронические патологии (особенно в тех случаях, когда процесс происходит в сердечно-сосудистой, эндокринной или желудочно-кишечной системе);
- хронический стресс;
- перенапряжение, переутомление.
Для синдрома вегетативной дисфункции характерны нарушения, имитирующие признаки хронических заболеваний. Механизм развития:
2. Его психика не в состоянии переработать это переживание, потому вытесняет травмирующую ситуацию.
3. В результате появляются различные соматоформные расстройства. Причем «мишенями для невротических атак» становятся часто внутренние органы.
Как проявляется вегетативная дисфункция? Назовем самые распространенные синдромы:
- сердечно-сосудистые (скачки артериального давления, пульса, сердечного ритма, боли в области сердца различной интенсивности, не связанные с физической нагрузкой);
- дыхательные (затрудненный вдох, учащенное дыхание, мышечные спазмы, головокружения и т.д.);
- «раздраженная кишка» (любые расстройства со стороны пищеварительного тракта, от потери аппетита и тошноты до болей в области живота);
- повышенная потливость ладоней и стоп;
- частое болезненное мочеиспускание (без симптомов заболеваний мочевыделительной системы);
- сексуальные расстройства (снижение либидо, нарушение эрекции и эякуляции у мужчин; аноргазмия у женщин);
- небольшое стойкое повышение температуры, ознобы (особенно у детей).
Основное лечение – психотерапевтическое. Плюс здоровый образ жизни. При стойкой ангиопатии необходимо курсовое медикаментозное лечение.
Поделиться статьей с друзьями:
Лучение заболевания
Этот недуг отличается тем, что справиться с ним можно приемом препаратов. Именно те, что направлены на понижение кровяного давления. Также есть лекарства, предотвращающие развитие патологии.
Если это гипертоническая макроангиопатия, то первоначально необходимо произвести терапию основного заболевания. Если же основной причиной является изменение состава крови, то здесь алгоритм действий будет совершенно другим. Можно использовать статинты, антиагреганты. Изменения крови могут быть самые различные. особенно часто нарушается ее густота, повышается уровень жира.
Необходимо понимать, что с недугом можно справиться только при использовании комплексного подхода. Помимо того, что вы должны снизить уровень артериального давления, требуется избавиться от низкпольного холестерина, который тоже может навредить. Обычно его уровень во время начала лечения крайне высок.
Желательно сразу же обращаться в хорошие клиники. К сожалению, далеко не везде вам смогут помочь на высоком уровне. Дело в том, что комплексный подход предусматривает использование лазерных технологий. Вам должны будут подобрать именно те средства, которые подходят вам, а не те, что стоят дороже.
Принципы терапии при ангиопатии
Лечение при ангиопатии может отличаться при разных формах этого недуга. Главным принципом при лечении любого вида ангиопатии является выяснение причины недуга и лечение первичного диагноза.
Т.е., при гипертонии необходимо вплотную заниматься ее эффективным лечением, подбирая препараты и постоянно измеряя давление
А при диабете важно регулярно принимать сахароснижающие препараты и измерять глюкозу крови.. Помимо общей терапии, при прогрессировании ангиопатии обязательно подбираются самые эффективные методы восстановления глазной сетчатки
Чаще всего при терапии используются такие медикаментозные методы:
Помимо общей терапии, при прогрессировании ангиопатии обязательно подбираются самые эффективные методы восстановления глазной сетчатки. Чаще всего при терапии используются такие медикаментозные методы:
- Дезагреганты — препараты для улучшения микроциркуляции и питания тканей, укрепления сосудистой стенки (Актовегин, Пентоксифиллин, Трентал, Солкосерил, Вазонит и др.)
- Лекарства для снижения проницаемости сосудистой стенки (Гинкго билоба, Ксантиола никотинат).
- Препараты-активаторы тканевого метаболизма (Кокарбоксилаза, АТФ).
- Витаминотерапия (Антоциан форте, Лютеин комплекс, Нейрорубин, витамины В, С, Е и А, никотиновая кислота) для поддержания хорошей микроциркуляции в глазных сосудах.
- Препараты для снижения вероятности тромбообразования (Магникор, Аспирин кардио, Тромбонет, Дипиридамол и др.)
- Местная терапия (закапывание капель с кортикостероидами, Тауфон, Эмкси-оптик, Эмоксипин, Айсотин).
- Контроль за холестерином и понижение его (Правастатин, Аторвастатин и др.)
- Диета с ограничением высококалорийных продуктов, соли, пряностей, алкоголя для замедления трансформации сетчатки.
Помимо основных методов, в терапии ангиопатии прекрасно зарекомендовали себя следующие методы лечения:
- Специальная лечебная физкультура для улучшения работы сосудов и сердца, гимнастика для глаз, йоговские асаны.
- Физиотерапия (магнитотерапия, лазерная коагуляция, иглорефлексотерапия). Неплохо показало себя при данном заболевании устройство «Очки Сидоренко» (совмещает эффект фонофореза, цветотерапии, пневмомассажа и инфразвука). Также в некоторых частных клиниках используется инновационный прибор импульсной терапии СТИОТРОН. Считается, что этот новый прибор способен восстанавливать регенерацию поврежденных сосудов и устранять сбои в работе самого глаза.
- Массаж ШВЗ (шейно-воротниковой зоны) для улучшения кровообращения и лучшего оттока сосудов глаз.


Comments
(0 Comments)