Когда повышается уровень холестерина ЛПВП и что это значит
Причины и симптомы дефицита холестерина
Как уже было сказано ранее, исследования гипохолестеринемии сегодня продолжаются. На основе имеющихся исследований и знаний, можно выделить следующие причины, вызывающие пониженный уровень холестерина в крови:
- Постоянный, хронический стресс.
- Заболевания, поражающие печень. Всегда приводят к нарушениям в выработке холестерина.
- Предрасположенность на генетическом уровне.
- Ограничения в приеме пищи (недоедание).
- Наличие в организме болезней или патологий, негативно влияющих на процесс усвоения пищи.
- Отравление тяжелыми металлами.
- Употребление продуктов, содержащих много сахара и мало жиров. В данном случае понижение уровня вещества в крови может быть следствием диет, вегетарианства, голодания.
- Гипертиреоз.
- Инфекции, приводящие к лихорадке. Это относится к циррозу печени, сепсису, туберкулезу и т.д.
Причин, которые могут вызывать нехватку холестерина, много. Не все из них достаточно изучены. Некоторые выдвинуты в качестве гипотез
Современная медицина долгое время уделяла основное внимание повышенному холестеролу, проблема его дефицита начала изучаться сравнительно недавно
При высоких показателях ЛПВП блокируется формирование холестериновых бляшек, происходит удаление уже сформированных образований
Поэтому важно не допускать дефицита этого типа липопротеидов. Понизить уровень ЛПВП могут следующие факторы:
- Беременность. Это явление, вместе с менопаузой, чаще всего приводит к понижению уровня холестерина у женщин. Причина – гормональные изменения. Даже после деторождения, женщина может ощущать недостаток ЛПВП на протяжении двух лет.
- Менопауза. Синтез холестерина регулируется эстрогенами. Во время менопаузы они отсутствуют, что нарушает выработку холестерола.
- Противозачаточные таблетки. В состав таких средств входит прогестин, повышающий уровень холестерина ЛПНП. Как следствие, понижается показатель ЛПВП.
- Ожирение. Из-за избытка триглицеридов в организме, увеличивается количество ЛПОНП (липопротеиды очень низкой плотности). Также это обстоятельство вызывает уменьшение размера ЛПВП и потерю ими своих атерогенных функций.
- Курение. Современные специалисты пока неспособны объяснить механизм и причины влияния табака на уровень холестерина, но в ходе исследований было обнаружено, что отказ от курения приводит к повышению концентрации ЛПВП.
Как и в предыдущем случае, дефицит липопротеидов высокой плотности может быть вызван неправильным питанием и заболеваниями, поражающими печень. Кроме того, снижение ЛПВП может быть следствием употребления определенных видов лекарственных препаратов (интерферона, статинов, бета-блокаторов).
На пониженный уровень холестерина ЛПНП редко обращают внимание во время диагностики. Между тем, понижение количества вещества в организме может быть вызвано:
- хронической обструктивной болезнью легких;
- тяжелыми заболеваниями печени;
- воспалительными заболеваниями суставов;
- инфекциями и болезнями острого характера;
- наследственной гипохолестеринемией;
- онкологическими болезнями, поражающими костный мозг.
Изменение концентрации общего холестерина, а также липопротеидов низкой и высокой плотности не вызывает никакой симптоматики. Единственный способ вовремя диагностировать проблему – провести биохимический анализ. Лицам, достигшим двадцати лет, рекомендуется проходить подобное обследование не менее одного раза в пять лет.
Люди, у которых понижен холестерин, могут заметить данное явление только на фоне развившихся из-за него заболеваний. Среди симптомов проблемы можно выделить следующие признаки:
- заметное нарушение аппетита, в некоторых случаях – полная его потеря;
- стеаторея;
- ощущение слабости в мышцах;
- заторможенное проявление рефлекторных реакций;
- потеря чувствительности;
- увеличение размера лимфатических узлов;
- снижение сексуальной активности;
- депрессивное, а в некоторых случаях агрессивное состояние.
Данные симптомы, как уже было сказано ранее, проявляются только при наличии заболеваний и свидетельствуют о необходимости начала терапии. Предотвратить развитие болезней, ориентируясь на подобную симптоматику, невозможно. Именно поэтому рекомендуется регулярно сдавать анализ на холестерин.
Мы рекомендуем!
Профилактика
Курение противопоказано. Кроме того, своевременный отказ от курения повысит концентрацию ЛПВП примерно на 10%;
Постоянные физические нагрузки могут незначительно повышать концентрацию ЛПВП. Аэробика, йога и плавание 3-4 раза в неделю по 30 минут станут хорошей мерой профилактики;
Ожирение всегда связано с низким содержанием липопротеидов высокой плотности и высокой концентрацией триглицеридов. Существует обратная взаимосвязь между уровнем ЛПВП и индексом массы тела. Сброс лишних килограммов, как правило, повышает концентрацию этих липопротеинов. За каждые 3 сброшенных килограмма уровень ЛПВП растет приблизительно на 1 мг/дл;
Соблюдение диеты и правильного режима питания. Уровни ЛПВП и ЛПНП падают, если потреблять меньшее количество жиров;
Включение насыщенных жиров в диету увеличивает уровни ЛПВП, но уровни липопротеидов низкой плотности также вырастут
В этом случае их стоит заменить на мононенасыщенные и полиненасыщенные жиры;
Полезно снизить потребление простых углеводов, если триглицериды повышены (часто у пациентов с лишним весом и метаболическим синдромом);
Общее потребление жиров важно понизить до 25-30% от общего количества калорий;
Потребление насыщенных жиров понизьте до 7% (ежедневный рацион);
Потребление трансжиров необходимо снизить до 1%.
Для корректировки уровней липопротеинов высокой плотности в диету стоит включить:
- Оливковое масло (а также соевое, кокосовое, рапсовое);
- Орехи (миндаль, кешью, арахис, грецкие, пекан);
- Рыба (например, лосось), рыбий жир, омары и кальмары.
Все эти продукты являются источниками омега-3.
Важно: в рацион стоит добавить простые углеводы (зерновые картофель, белый хлеб). Также в диету можно включить:
Также в диету можно включить:
Овсянка;
Овсяные отруби;
Цельнозерновые продукты.
Уровни ЛПВП можно повысить с помощью некоторых препаратов, например, с помощью ниацина, фибратов, и, в меньшей степени, статинов:
Ниацин. Ниацин (Niaspan, витамин В3, никотиновая кислота) — лучший препарат для коррекции уровня ЛПВП. У него практически отсутствуют противопоказания
Важно! Биологически активные добавки с ниацином, доступные без рецепта врача, не будут эффективными в снижении концентрации триглицеридов, их применение без консультации специалиста может вызвать повреждение печени;
Фибраты. Безалип, грофибрат, фенофибрат, трайкор, липантил, трилипикс увеличивают уровни ЛПВП;
Статины
Своеобразные блокаторы, они ограничивают производство веществ, которые вырабатывает печень для создания холестерина, что значительно понижает концентрацию последнего, а также приводит к его экскреции из печени. Статины способны абсорбировать холестерин из застойных отложений в стенках артерий. Это, в основном, препараты в таблетках или капсулах: розувастатин, симвастатин, аторвастатин, ловастатин; статины нового поколения: крестор, роксера, розукард. Важно! Статины могут вызвать значительные побочные эффекты, перед применением проконсультируйтесь с лечащим врачом.
Только профессиональный специалист может помочь сделать выбор, и решить какому препарату стоит отдать предпочтение.
Из всех предложенных вариантов, лишь статины показали эффективность в предупреждении сердечных приступов. Терапия статинами может принести пользу пациентам с сахарным диабетом.
Так ли плох плохой холестерин
Напоследок хочу поделиться еще кое-какими соображениями, касающимися связи атеросклероза и холестерина.
В 1912 году русский академик Аничков произнес фразу «Без холестерина нет атеросклероза!». Такой вывод он сделал, проведя эксперимент на кроликах. Их насильно кормили жирной пищей, и все они умерли от атеросклероза. После этого долгое время весь холестерин считался опасным для здоровья сердца.
В 1985 году американские ученые получили Нобелевскую премию за открытие ЛПНП и ЛПВП. С тех пор считается, что причина атеросклероза – это липопротеины низкой плотности, а не весь холестерин.
Сегодня можно услышать о частице под названием «липопротеин (а)». Это частица, схожая с ЛПНП, но имеющая дополнительный белок. Некоторые медики (Матиас Рат) утверждают, что именно она причина заболевания, а не ЛПНП.
Также есть мнения, что холестерин вообще мало влияет на развитие атеросклероза. Об этом я позже напишу в статье «Причины атеросклероза».
Какие продукты снижают уровень холестерина
Если у вас повышены уровни холестерина, вам нужно есть продукты, помогающие снизить его уровень. Самые полезные из них:
- Миндаль
Это очень полезные орехи, когда речь идет о снижении уровня холестерина. Во-первых, они содержат ненасыщенные жиры, помогающие поднять здоровый уровень холестерина ЛПВП при одновременном снижении ЛПНП. Во-вторых, его жиры также полезны для уменьшения окисления холестерина ЛПНП.
- Апельсиновый сок
Поставщики апельсинового сока делают все возможное, чтобы сделать их сок более привлекательным, в том числе укрепляют соединения в нем, известные как фитостеролы. Всего 2 г фитостеролов (что эквивалентно стакану сока) в день могут снизить уровень ЛПНП более чем на 8%.
- Оливковое масло
Оно является питательной суперзвездой – имеет высокое содержание антиоксидантов и мононенасыщенных жиров. Эти соединения помогают снизить уровень плохого холестерина, при этом повышая хороший холестерин. Оливковое масло содержит фенольные вещества, разжижающие кровь. Все, что вам нужно, это около 2 столовых ложек в день.
- Овсяная каша
Миска овсяных хлопьев предоставит необходимое количество растворимой клетчатки, образующей гель для предотвращения всасывания холестерина в кровь.
- Фасоль
Бобовые продукты также содержат растворимую клетчатку, и она помогает снизить уровень ЛПВП холестерина. При покупке консервированной фасоли, советуем промыть ее, чтобы убрать избыток натрия.
- Черника
Исследования показывают, что эти ягоды помогают очищать артерии за счет снижения уровня ЛПНП, засоряющего сосуды.
- Помидоры и томатные соусы
Включите томатные продукты, богатые ликопином, в ваш ежедневный рацион, и вы можете сбить уровень плохого холестерина на целых 10%. Исследователи считают, что ликопин в томатах ингибирует продукцию ЛПНП, помогая предотвратить засорение артерий жиром.
- Авокадо
Плоды авокадо заполнены здоровыми мононенасыщенными жирами, снижающими уровень вредного холестерина и триглицеридов, одновременно повышая здоровый уровень ЛПВП холестерина.
- Темный шоколад
Многочисленные исследования подтверждают, что темный шоколад — довольно удивительный продукт. Он содержит флавоноиды, которые являются антиоксидантами, помогающими снизить уровень холестерина. Он также содержит такую же олеиновую кислоту, что и в оливковом масле. Чтобы снизить уровень плохого холестерина, просто ешьте около 30 г темного шоколада в день. И проверьте этикетку, чтобы убедиться, что шоколад состоит хотя на 70% из какао.
И напоследок — фрагмент видео «Холестерин — друг или враг?» из телепередачи «Жить здорово»:
Пища источник холестерина
Несмотря на то что холестерин вырабатывается печенью, значительная часть его поступает с продуктами питания.
Для того чтобы более или менее контролировать уровень своего холестерина, достаточно ориентироваться в продуктах и знать, в которых из них холестерин повышен:
- Желтки куриных яиц.
- Колбаса.
- Маргарин.
- Икра.
- Субпродукты – печень, легкие и т.д.
- Рыбные консервы. Это касается только консервов в масле. Рыба в собственном соку не представляет угрозы.
- Сыр.
- Фастфуд.
- Переработанное мясо – всевозможные тушенки, мясные консервы и т.д.
- Креветки, мидии, устрицы.
От этих продуктов необходимо отказаться совсем до тех пор, пока уровень холестерина не придет в норму. В крайнем случае количество нужно сильно сократить.
Но необходимо понимать, что речь идет не об употреблении этих продуктов в пищу вообще, а об их злоупотреблении. Прием небольшими количествами вкупе с растительной клетчаткой, особенно до обеда, зарядит организм энергией. А активный день поспособствует «сжиганию» «плохого» холестерина.
ЛПВП повышен что это значит
Нормированный показатель липидов высокой плотности, соответствующий полу и возрасту, означает о физиологичном течении обменных процессов. Многие считают, что если ЛПВП повышен, это полезно для здоровья. Но значительное превышение допустимого порога связано с патологическими нарушениями липидного обмена и другими причинами.
Перечень состояний, способных патологически повысить ЛПВП в крови:
- инсулинозависимый и независимый сахарный диабет;
- болезни печени, сопровождающиеся холестазом;
- злокачественные новообразования;
- гипотиреоз;
- хронический алкоголизм.
К естественным факторам, при которых ЛПВП повышены, относят повышение потребности в хорошем холестерине с начала 3 триместра беременности.
Фармпрепараты искусственно повышающие уровень хорошего холестерина:
- адреноблокаторы;
- гиполипидемические препараты;
- фенобарбитал;
- эстрогены, андрогены;
- индапамид;
- инсулин.
Хороший и плохой холестерин
Холестерин – жироподобное вещество в организме человека, которое имеет печальную известность. О вреде этого органического соединения существует немало медицинских исследований. Все они связывают повышенный уровень холестерина в крови и такое грозное заболевание, как атеросклероз.
Атеросклероз на сегодняшний день – одно из самых распространённых заболеваний у женщин после 50 лет и мужчин после 40 лет. В последние годы патология встречается у молодых людей и даже в детском возрасте.
Атеросклероз характеризуется формированием на внутренней стенке сосудов отложений холестерина – атеросклеротических бляшек, которые значительно сужают просвет артерий и вызывают нарушение кровоснабжения внутренних органов. В первую очередь страдают системы, ежеминутно совершающие большой объем работы и нуждающиеся в регулярном поступлении кислорода и питательных веществ – сердечно-сосудистая и нервная.
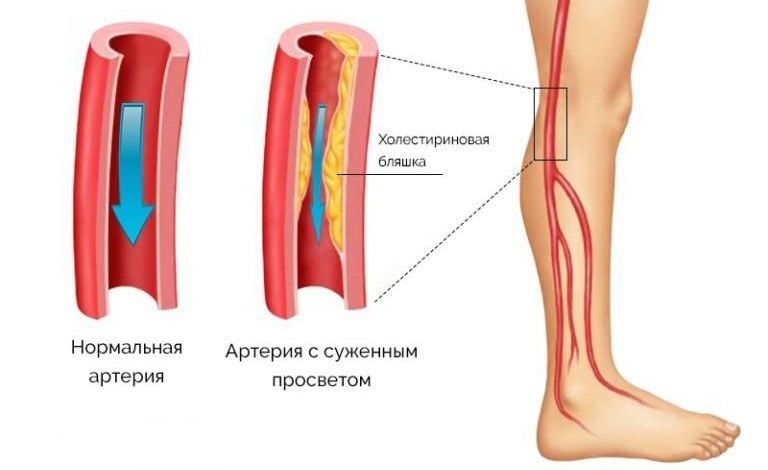
Распространенными осложнениями атеросклероза являются:
- дисциркуляторная энцефалопатия;
- ОНМК по ишемическому типу – мозговой инсульт;
- ишемическая болезнь сердца, стенокардические боли;
- острый инфаркт миокарда;
- нарушения кровообращения в сосудах почек, .
Известно, что главную роль в формировании заболевания играет повышенный уровень холестерина. Чтобы понять, как развивается атеросклероз, нужно больше узнать о биохимии этого органического соединения в организме.
Холестерин – вещество жироподобной структуры, по химической классификации относящееся к жирным спиртам. При упоминании его вредного влияния на организм, не стоит забывать и о важных биологических функциях, которые это вещество выполняет:
- укрепляет цитоплазматической мембраны каждой клетки человеческого организма, делает её более эластичной и прочной;
- регулирует проницаемость клеточных стенок, препятствует проникновению в цитоплазму некоторых токсичных веществ и литических ядов;
- входит в состав продукции надпочечников – глюкокортикостероидов, минералокортикоидов, половых гормонов;
- участвует в синтезе желчных кислот и витамина D клетками печени.
Большая часть холестерина (около 80%) вырабатывается в организме гепатоцитами, и лишь 20% поступает вместе с пищей.
Эндогенный (собственный) холестерин синтезируется в клетках печени. Он нерастворим в воде, поэтому к клеткам-мишеням транспортируется специальными белками-переносчиками – аполипопротеинами. Биохимическое соединение холестерина и аполипопротеина получило название липопротеин (липопротеид, ЛП). В зависимости от размеров и функций все ЛП делятся на:
- – самая крупная фракция холестерина, состоящая преимущественно из триглицеридов. Их диаметр может достигать 80 нм.
- – белково-жировая частица, состоящая из молекулы аполипопротеина и большого количества холестерина. Средний диаметр –18-26 нм.
- Липопротеиды высокой плотности (ЛПВП, ЛВП) – самая мелкая фракция холестерина, диаметр частиц которой не превышает 10-11 нм. Объем белковой части в составе значительно превышает объем жировой.
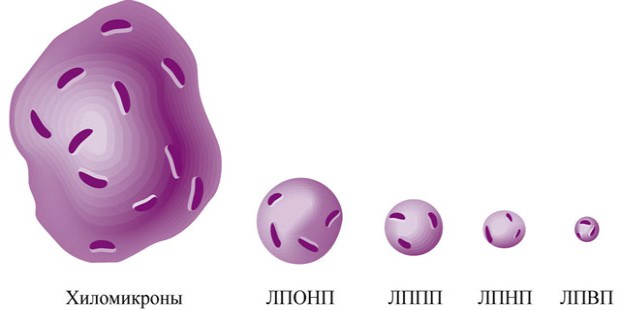
Липопротеиды очень низкой и низкой плотности (ЛПНП – особенно) относятся к атерогенным фракциям холестерина. Эти объемные и крупные частицы с трудом перемещаются по периферическим сосудам и могут «терять» часть жировых молекул во время транспортировки к органам-мишеням. Такие липиды оседают на поверхности внутренней стенки сосудов, укрепляются соединительной тканью, а затем и кальцинатами и образуют зрелую атеросклеротическую бляшку. За способность провоцировать развитие атеросклероза ЛПНВ и ЛПОНП называют «плохим» холестерином.
Липопротеины высокой плотности, напротив, способны чистить сосуды от скапливающихся на их поверхности жировых отложений. Мелкие и юркие, они захватывают липидные частицы и транспортируют их в гепатоциты для дальнейшей переработки в желчные кислоты и выведения из организма через ЖКТ. За эту способность холестерин ЛПВП .
Таким образом, не весь холестерин в организме плохой. О возможности развития атеросклероза у каждого конкретного пациента говорит не только показатель ОХ (общего холестерина) в анализе крови, но и соотношение между ЛПНП и ЛПВП. Чем выше фракция первых и ниже – вторых, тем вероятнее развитие дислипидемии и формирование атеросклеротических бляшек на стенках сосудов. Справедлива и обратная зависимость: повышенный показатель ЛВП можно рассматривать как низкий риск развития атеросклероза.
Что такое липопротеиды высокой плотности, и их функции
Холестерин (он же – холестерол) присутствует исключительно в организмах людей и животных. Растения не содержат данное вещество. Его можно обнаружить в печени, жировой ткани, надпочечниках, головном/спинном мозге. Холестерин является важным элементов клеточных оболочек.
Холестерол принимает участие в выработке гормонов и обеспечивает защиту клеток человеческого организма от действия внешних факторов
Это крайне важное вещество, необходимое для нормальной функциональности организма. Кроме всего прочего, холестерин также ответственен за выработку витамина Д, первоисточником которого является солнечный свет
В организме человека присутствует около трехсот пятидесяти грамм вещества. Около девяноста процентов холестерина содержится в тканях, остальные десять – в крови. Большая часть вещества (около восьмидесяти процентов) синтезируется печенью. Остальные двадцать процентов попадают в организм вместе с пищей (мясо, рыба).
Холестерин нерастворим в воде. Поэтому самостоятельно циркулировать по кровотоку он не способен. В организме человека холестерол встречается в соединениях со специальными белками. Сегодня выделяют несколько видов таких соединений:
- ЛПОНП. Образование липопротеидов очень низкой плотности происходит в печени. Этот тип соединения содержит холестерин и триглицериды. В таком виде ЛПОНП переносится в кровотоке по организму человека.
-
ЛПНП. После выхода из ЛПОНП триглицеридов, происходит образование липопротеидов низкой плотности («плохие»). После образования ЛПНП, его состав на пятьдесят процентов состоит из холестерола. Функция соединения – транспортировка липидов к клеткам организма.
При чрезмерном количестве ЛПНП, холестерин может оседать на сосудистых стенках, постепенно провоцируя их повреждение. Поэтому он назван «плохим». Несмотря на это, именно ЛПНП доставляют холестерин к клеткам организма, поэтому он является важным для его нормального функционирования.
- ЛПВП (хороший холестерин). Решает проблему переизбытка холестерола в организме. Основная роль этого вещества – поглощение излишков жира, накапливаемого на сосудистых стенках, и дальнейшая его транспортировка в печень, где холестерин перерабатывается в желчные кислоты.
ЛВП в небольшом количестве синтезируется в тонком кишечнике. Но здесь образовывается так называемый «незрелый липопротеин». Данное вещество перед поступлением в кровоток проходит через печень, в которой образуется основная часть липопротеидов высокой плотности.
Кроме транспортировки холестерина из тканей и органов в печень, ЛПВП выполняет следующие функции:
- является составным элементов мембран клеток, принимает участие в обменных процессах;
- фильтрует молекулы, поступающие в клетки;
- принимает участие в процессе синтеза половых гормонов;
- участвует в преобразовании солнечного света в витамин Д;
- обеспечивает изоляцию нервных клеток;
- является участником процесса создания желчи;
- необходим для усвоения жирорастворимых витаминов.
Таким образом, холестерин играет важную роль в нормальной жизнедеятельности человеческого организма. Он переносится по нему в соединении с белками, образовывая липопротеиды. Особую роль играю липопротеиды высокой плотности (альфа – еще одно обозначение данного холестерина). Они ответственны за выведение лишнего холестерола из сердечно-сосудистой системы. Кроме того, данное соединение участвует во многих важных для функционирования организма процессах.
Анализ рисков
Длительно высокий холестерин приводит к развитию самых разных заболеваний.
Здесь читайте о снижении холестерина – лекарства, названия, цены и отзывы.
В организме все связано и в том числе через кровь:
- В первую очередь страдает сердечная система.
- Атеросклероз – естественное следствие известкования сосудов и потери ими эластичности.
- Закономерно страдает печень. Как орган, непосредственно вовлеченный в процесс переработки холестерина. Тут же развивается ожирение.
- Страдают почки, поскольку нагрузка на них значительно увеличивается.
- Диабет и панкреатит. Возможное развитие рака поджелудочной железы. Это «плата» за больную печень в том числе.
- Щитовидная железа, как орган эндокринной системы. Жиры участвуют в выработке гормонов, поэтому концентрация их в крови влияет на все системы организма.
Снижение холестерина не менее опасно для организма. На его фоне развиваются самые различные заболевания – от туберкулеза легких до острых инфекционных заболеваний. Повышение уровня холестерина происходит не вдруг, поэтому возможно контролировать этот процесс, не допуская до необратимых последствий.
Как подготовиться к анализу
Анализ крови может проводиться как в составе липидограммы – комплексного обследования жирового обмена в организме, так и самостоятельно. Чтобы результат теста был максимально достоверным, пациентам стоит соблюдать следующие рекомендации:
- Липопротеиды высокой плотности исследуется строго натощак, в утренние часы (приблизительно с 8.00 до 10.00).
- Последний прием пищи должен быть за 10-12 часов до сдачи биоматериала.
- За 2-3 дня до обследования исключите из рациона все жирные жареные блюда.
- Если вы принимаете какие-то препараты (включая витамины и биологические добавки), обязательно скажите об этом врачу. Возможно, он посоветует вам не пить таблетки в течение 2-3 дней перед исследованием. Особенно влияет на результаты теста прием антибиотиков, гормональных средств, витаминов, омега-3, НПВС, глюкокортикоидов и др.
- Не курите как минимум за 30 минут до исследования.
- Перед тем, как зайти в кабинет забора крови, посидите 5-10 минут в спокойной обстановке и постарайтесь не нервничать.
Для определения уровня липопротеидов высокой плотности обычно берется кровь из вены. Сама процедура занимает одну-три минуты, а результат анализа будет готов уже на следующий день (иногда – спустя несколько часов). Вместе с полученными данными на бланке анализа обычно указываются референтные (нормальные) значения, принятые в данной лаборатории. Это делается для удобства расшифровки диагностического теста.
Врачи рекомендуют регулярно сдавать кровь на определение общего холестерина всем мужчинам и женщинам, достигшим 25-35 лет. Даже при нормальных показателях липидограммы повторять тест следует каждые 5 лет.
Альтернативные методы борьбы
Существуют и, так называемые, народные методы, позволяющие нормализовать повышенный уровень липопротеинов низкой плотности. Перед началом использования того или иного рецепта необходимо в обязательном порядке проконсультироваться с врачом.
- Самый первый и наиболее эффективный рецепт борьбы с повышенным холестерином – это употребление лимона, перемолотого через мясорубку с добавлением чеснока и меда. Полученную смесь хранят в холодильнике и употребляют по столовой ложке 2-3 раза в день. При хорошей переносимости, продолжительность лечения может составлять до нескольких месяцев.
- Отвар из корней одуванчика, цветков календулы и ромашки. Все компоненты берут в равных частях, заливают кипятком и употребляют по 1/3 стакана в день во время основного приема пищи. Курс лечения определяется индивидуально в зависимости от показателей биохимического анализа крови.
- Чесночная настойка. Для приготовления необходимо взять несколько зубков чеснока, измельчить и залить медицинским спиртом или водкой. Полученную смесь нужно настаивать на протяжении 5-7 дней, употреблять по чайной ложке дважды в день после еды. При нарушениях нормального функционирования сердечно-сосудистой системы и желудочно-кишечного тракта, перед началом приема необходимо обязательно проконсультироваться с врачом.
- Смесь из плодов боярышника, плодов фенхеля и корневищ валерианы заливают кипятком и проваривают на медленном огне на протяжении 3-5 минут. Полученный напиток остужают, процеживают и ставят в темное, прохладное место. Полученную смесь необходимо принимать по столовой ложке 1 раз в день. Данное средство не только нормализует уровень липопротеинов низкой плотности, но и оказывает благоприятное воздействие на сердечно-сосудистую систему.
Народные методы также наиболее эффективны в комбинации со спортивными упражнениями и ведением здорового образа жизни.
Соотношение липидных фракций и коэффициент атерогенности
Как было сказано выше, коэффициент атерогенности – это, в некоторой степени, обобщающий итог проведенной липидограммы. Он вычисляется путем простых математических действий, взяв за основу цифровые значения холестерола различной плотности – высокой (ЛПВП) и низкой (ЛПОНП и ЛПНП), являя собой соотношение между этими величинами.
КА (коэффициент атерогенности) = (Общий холестерин – ЛПВП) / ЛПВП
Вывод:
- если в итоге вычисления получился результат меньше 3, то это говорит о значительном содержания в крови «хорошего» холестерина и минимальных перспективах развития атеросклероза;
- если выявилось значение данного коэффициента от 3 до 4, с большой долей уверенности можно говорить о наличии предпосылок к развитию болезни сердца и атеросклероза;
- если же значение выше 5, то это уже сигнал, призывающий немедленно бить во все колокола – болезнь в самом разгаре.
Внимание! Имеет право на существование мнение, что коэффициент атерогенности – это простое соотношение между хорошим и плохим холестерином. Что, в принципе, тоже правильно.
Гистохимические методы определения липопротеидов в тканях
Л. входят в состав клеточных мембран, мембран митохондрий, ядра, микро-сом, пластинчатого комплекса (аппарата Гольджи). Гистохим, методы определения Л. в тканях основаны на экстрагировании липидов из липидно-белкового комплекса Л., поэтому методы определения Л. идентичны методам определения липидов в тканях (см .Липиды). Однако в связи с гем, что липиды в Л. прочно связаны с белком, ткани нуждаются в предварительной обработке. Так, именно при окраске мазков крови на липиды было обнаружено, что при обработке мазков органическими к-тами (уксусной, лимонной, щавелевой, муравьиной) с последующим окрашиванием созревающим р-ром судана черного В в 70% спирте усиливается окраска митохондрий в лимфоцитах, начинают окрашиваться тромбоциты. Многие структуры, содержащие Л., начинают окрашиваться также после длительного промывания срезов или после сушки их в горячем воздухе, а также после нагревания до кипения в спиртовом р-ре судана черного В.
Число методов определения Л. в тканях (связанных липидов) очень невелико. Наиболее распространен метод Беренбаума с применением судана черного В, растворенного в ацетоне, при окрашивании к-рым связанные липиды хроматина, ядрышек, гранул нейтрофильных лейкоцитов приобретают черный цвет. Для научно-исследовательской работы при определении Л. в замороженных срезах рекомендуют бенз(а)пирен — кофеиновый метод Берга. Среди методов электронной гистохимии также существует очень небольшое число методов для определения Л. При этом часто приходится прибегать к параллельному исследованию с помощью световой микроскопии. При фиксации тканей для электронно-микроскопического исследования в р-ре четырехокись осмия — йодид цинка интенсивно контрастируются такие компоненты клетки, как пластинчатый комплекс, лизосомы, гранулярная эндоплазматическая сеть, митохондрии. Считают, что эту реакцию дают Л., входящие в состав мембран клеточных органелл.
Что такое холестерин
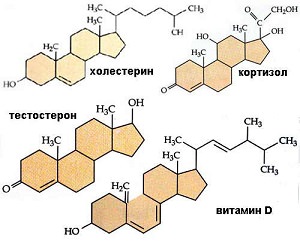 Рассказывая простому человеку о холестероле, трудно удержаться от применения малопонятных терминов и слов: кортикостероидные и половые гормоны, желчные кислоты, витамин D.
Рассказывая простому человеку о холестероле, трудно удержаться от применения малопонятных терминов и слов: кортикостероидные и половые гормоны, желчные кислоты, витамин D.
Объясняя на «пальцах», нужно отметить базовое назначение холестерола – это уникальный строительный материал биологического происхождения. Его норма предвещает яркую, насыщенную положительными эмоциями жизнь.
Для чего он вообще нужен или можно ли без него обойтись?
Сразу ответ – обойтись никак:
Он необходим для восстановления клеточной мембраны. Последняя отделяет содержимое клетки от внешней среды и оберегает ее целостность.
Говоря о гормонах, для понимания стоит отметить: тестостерон – это мужской гормон, эстроген – женский. Главное их назначение – это половые функции
И здесь присутствие холестерина крайне важно.
Он принимает непосредственное участие в таком важном и сложном процессе, как обмен веществ (метаболизм).
Холестерин зарекомендовал себя активным «тружеником» в процессе производства желчной кислоты. Именно она является главным компонентом при расщеплении жиров.
В процессе очищения организма от вредных шлаков и токсичных веществ роль холестерола трудно переоценить
Именно он вовремя «поставляет» в кровь антиоксиданты.
Генерация (выработка) вещества происходит в печени – это около 80%. Другая его часть поступает с пищей.
Печень играет важную роль как в процессе выработки холестерина, так и в регуляции его количества.
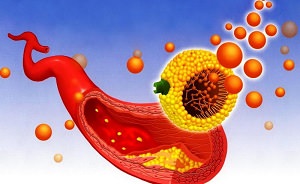 Если «перегрузить» печень, т. е. регулярно и безмерно потреблять продукты, озвученные вначале статьи, то наступает ее дисфункция.
Если «перегрузить» печень, т. е. регулярно и безмерно потреблять продукты, озвученные вначале статьи, то наступает ее дисфункция.
Произойдет ее полная разбалансировка и «впрыскивание» в кровь огромного количества холестерина, с которым организм справиться не в состоянии.
Излишки выводиться самостоятельно не могут. Они оседают на стенках сосудов, словно жировые отложения на сливной трубе кухонной раковины, куда нерадивая хозяйка выливает все без разбора.
Справедливости ради нужно отметить, что сам по себе холестерол не мигрирует в крови, «транспортным» средством для него служит белок. В соединении с ним он осуществляет свое перемещение по сосудам.
Именно это биологическое соединение и называется – липопротеинлипаза. От ее активности во многом зависит путь — куда дальше «пойдет» жир. Эта сложная органическая «формула» имеет другое название – липопротеиды. По количеству в них белка происходит градация их полезности.
Постепенно мы перешли к свойствам, которые характеризуют это вещество.
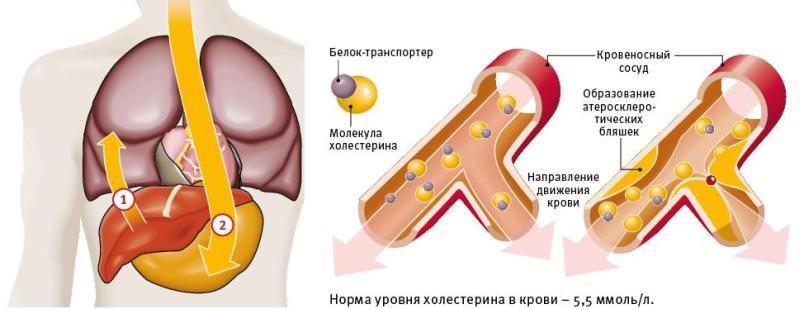
Холестерин и белок-транспортер

Comments
(0 Comments)