Статья Липидный спектр крови
ЛПНП
ЛПНП считаются одними из главных показателей возможного развития атеросклероза. В связи с их низкой плотностью, при неправильном питании, они накапливаются в крови, так как не успевают перерабатываться. Чем больше ЛПНП скапливаются – тем больше вероятность, что на их месте может образовываться атеросклеротическая бляшка.
Следует ориентироваться на такие нормы.
| Норма (ммоль/л) | |
|---|---|
| Мужчины до 1 года |
0,52-2,86 |
| Мужчины от 1 до 4 лет |
0,71-2,86 |
| Мужчины от 5 до 9 лет |
1,64-2,86 |
| Мужчины 10 лет |
1,75-2,86 |
| Мужчины от 11 до 17 лет |
1,67-2,86 |
| Мужчины старше 18 лет |
1,72-3,51 |
| Женщины до 1 года |
0,51-2,86 |
| Женщины от 1 года до 4 лет |
0,71-2,86 |
| Женщины от 5 до 9 лет |
1,64-2,86 |
| Женщины от 10 до 18 лет |
1,77-2,86 |
| Женщины старше 18 лет |
1,77-3,6 |
| Беременность | 1,77-3,6 |
ЛПОНП и ЛПВП
Многие считают, что ЛПОНП также как и ЛПНП оказывают влияние на развитие атеросклеротических бляшек. Некоторые считают, что ЛПОНП по умолчанию являются патологическими, однако это пока не доказано. В любом случае, повышенные показатели свидетельствуют о нарушении в липидном обмене.
 Липопротеиды высокой плотности являются очень важным составляющим компонентом. ЛПВП не только не провоцирует попадание жиров в стенки сосудов, но и предотвращает этот процесс. Липопротеиды позволяют избавиться от лишнего холестерина, который накапливается в клетках.
Липопротеиды высокой плотности являются очень важным составляющим компонентом. ЛПВП не только не провоцирует попадание жиров в стенки сосудов, но и предотвращает этот процесс. Липопротеиды позволяют избавиться от лишнего холестерина, который накапливается в клетках.
Эти вещества доставляют холестерин к печени, они также помогают липопротеинам очень низкой плотности превратиться в вещества низкой плотности – перейти на более высокий уровень. Поэтому во время проведения липидограммы снижение показателя считается негативным признаком.
Нормы анализа следует определять согласно следующим параметрам:
- риск развития заболеваний сосудов высок, если результаты следующие: у мужчин – менее 1,01 ммоль/л, у женщин – менее 1,32 ммоль/л;
- средний уровень развития сердечно-сосудистых заболеваний: у мужчин — 1- 1,35 ммоль/л – мужчины, у женщин — 1,31-1,52 ммоль/л;
- риск образований атеросклеротических бляшек не высок, хорошие показатели: 1,61 ммоль/л и более.
Коэффициент атерогенности
Атерогенность – это склонность организма к развитию жировых образований на стенках сосудов. Данный показатель позволяет подвести итог и сделать вывод по итогам исследования. Для вычисления данного коэффициента необходимы следующие результаты: уровень холестерина и липопротеидов высокой плотности. Считается, что этот показатель определяет, какого холестерина в организме больше: «плохого» или «хорошего».
 Нормальный уровень составляет от 2,2 до 3,5. При повышении значения коэффициента можно говорить о возможности развития атеросклероза. Научно доказана связь этого показателя для прогнозирования различных нарушений. Для профилактики сердечно сосудистых заболеваний рекомендуется проводить липидограмму крови минимум один раз в год.
Нормальный уровень составляет от 2,2 до 3,5. При повышении значения коэффициента можно говорить о возможности развития атеросклероза. Научно доказана связь этого показателя для прогнозирования различных нарушений. Для профилактики сердечно сосудистых заболеваний рекомендуется проводить липидограмму крови минимум один раз в год.
Когда начинают проявляться первые признаки атеросклероза – иногда бывает уже слишком поздно, и терапия – малоэффективна. Поэтому ежегодные исследования позволяют избежать данного заболевания. Помимо исследований нужно вести здоровый и активный образ жизни, правильно питаться.


https://youtube.com/watch?v=1taYrU12c3A
ВЫ ВСЕ ЕЩЕ ДУМАЕТЕ ЧТО ПОЛНОСТЬЮ ВЫЛЕЧИТЬСЯ НЕВОЗМОЖНО?
Результаты липидного спектра крови расшифровка
Расшифровыванием полученных результатов должен заниматься только специалист, который обязан учитывать все побочные факторы, способные оказать особое внимание на конечный результат. Во время выполнения работы врач определяет, наблюдаются ли у пациента отклонения результатов от общепринятой нормы
Считается, что у пациента существует серьезный риск появления атеросклероза тогда, когда показатели холестерина превышают норму. Также заметить развитие патологии можно по коэффициенту атерогенности, который становится выше 3, а также по низкому количеству ЛПВП.
Нормой липидограммы являются следующие результаты:
- КА – 2,2-3,5;
- ТГ – не более 2,25 ммоль/л;
- ЛПВП – 1,03-1,55 ммоль/л;
- ЛПНП – не более 3,3 ммоль/л;
- ЛПОНП – 0,13-1,63 ммоль/л;
- уровень холестерина не превышает показатели 5,2 ммоль/л.
При этом стоит знать, что для представительниц женского и мужского пола существует различная норма липопротеинов, имеющих высокую плотность. Поэтому во время расшифровки анализов врач должен быть предельно внимателен, ведь от многих факторов зависит их результат.
Также указать на наличие у человека увеличенного уровня холестерина может и коэффициент атерогенности:
- Если его значение не превышает отметку 3, то риск появления болезней сердца и сосудов можно смело свести к минимуму.
- При показателях в 3-4 значения существует высокий риск развития опасных для здоровья заболеваний.
- Если значение превышает 5, у больного уже наблюдаются различные проявления атеросклероза, а именно ИБС, болезни почек, дисциркуляторная энцефалопатия, ухудшение кровотока в нижних конечностях.
Если анализ на липидный спектр дает положительный результат, при котором можно заметить повышенные атерогенные показатели, у пациента способны развиться такие патологии, как:
- ИБС, вызывающая серьезные изменения коронарных артерий;
- панкреатит;
- ожирение;
- диабет;
- патологии мочевых органов;
- заболевания печени (цирроз, гепатит);
- наследственные формы гипер- и дислипидемий;
- ухудшение выработки гормонов, производимых при помощи щитовидной железы;
- беременность – наблюдается физиологическое увеличение количества находящегося в организме холестерина.
Понижение холестерина возможно в следующих случаях:
- злокачественные новообразования;
- тиреотоксикоз;
- ожоги;
- голодание;
- инфекционные болезни;
- болезни легочной системы.
Уровень липопротеидов повышенной плотности чаще всего понижается при ИБС, инфаркте, язве органов ЖКТ и диабете.
Важно знать, что на показатели данного компонента в организме способна оказывать влияние и пища человека. И если у пациента еще нет атеросклероза, то первые изменения липидного уровня уже гласят о том, что в организме произошло развитие заболеваний, связанных с сосудами и сердцем
При злоупотреблении жареными и жирными блюдами, а также алкогольными напитками, на организм создается повышенная нагрузка из холестерина, который он не способен полностью переработать.
Уже через некоторое время его излишки откладываются на основании кровеносных сосудов в виде бляшек и приводят к их сужению, а затем и закупорке.
Если при проведении БАК врач обнаружит у пациента увеличенный уровень холестерина, он даст ему направление на липидограмму, что позволит исключить обменные нарушения, своевременно диагностировать наличие серьезных проблем и приступить к эффективному лечению.
Тем больным, у которых с количеством холестерина все нормально, также следует пройти данный анализ, особенно если они входят в группу риска
С не очень хорошей наследственностью сдачу крови важно проводить регулярно – не менее 1 раза в год (в основном это зависит от возраста человека). Так как этот анализ считается известным в настоящее время, у врачей не возникает особых трудностей с его проведением
Расшифровка показателей норма, триглицериды, ЛПВП, ЛПНП
Полученные результаты анализирует врач по специальным таблицам, в которых указаны нормативы для мужчин и женщин в зависимости от возраста. Для детей нормальные показатели ниже, а у пожилых – выше почти в два раза.
Средние показатели у здоровых людей не должны превышать (в ммоль/л):
- триглицериды 2,25;
- липопротеины низкой плотности 3,3, очень низкой – 1,63;
- общий холестерол – 5,2.
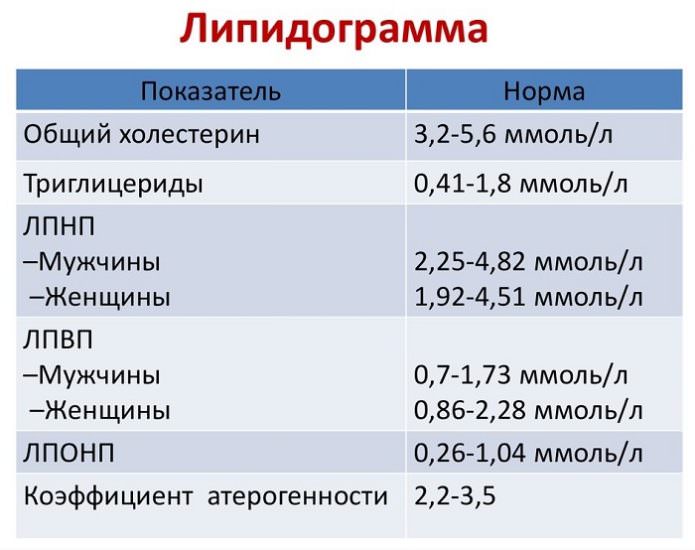
Все эти фракции относятся к атерогенным («плохим»), то есть при их превышении возрастает риск поражений артерий, закупорки их холестериновыми бляшками, прогрессирования ишемии миокарда, головного мозга и нижних конечностей.
В крови содержатся также и ЛПВП. Такие липопротеины переносят в клетки печени лишний холестерин для синтеза из него кислот желчи. То есть они очищают организм от излишков жира, не давая ему откладываться на стенках сосудов. У здорового человека ЛПВП не должны снижаться ниже 1,03 ммоль/л.
Смотрите на видео том, как расшифровать анализы липидограммы:
Как нормализовать липидограмму
При выявлении высокого риска атеросклероза всем пациентам, вне зависимости от причины, которая вызвала нарушения липидного обмена, назначается диета. При этом вводятся ограничения на такие продукты:
- жиры – свиной, говяжий, куриный, бараний, утиный, маргарин;
- все жирные сорта мяса, субпродукты, мясные деликатесы и консервы, колбасы, полуфабрикаты, кожа птиц;
- рыбная икра, печень, консервы, осетровые;
- фаст-фуд;
- сахар и белая мука, а также все, что их содержит;
- алкогольные напитки;
- соусы, соки, фруктовые и овощные консервы промышленного приготовления;
- любые кондитерские изделия и сладкие газированные напитки.
В качестве источника белка рекомендуются: нежирное куриное и индюшиное мясо, телятина, рыба, творог до 9% жирности, кисломолочные напитки (лучше домашнего приготовления). Жиры преимущественно растительные, сливочное масло можно добавить в готовые блюда не более столовой ложки в день.
Основу диеты при высоком уровне холестерина должны составлять свежие и отварные овощи, фрукты и ягоды. Каши полезнее всего готовить из цельных зерен овса, гречки, хлеб нужен с отрубями, ржаной.

Гиполипидемические препараты назначают при неэффективности диеты, прогрессировании сосудистых изменений, но их применение не означает возможности расширения рациона. Также для нормализации показателей липидограммы требуется полный отказ от курения, употребления алкоголя.
В индивидуальном порядке решается вопрос о возможности приема оральных контрацептивов и других медикаментов, влияющих на рост «плохого» холестерина в крови.
Липидограмма крови показывает, насколько у пациента высокий риск развития или прогрессирования атеросклеротических изменений в сосудах. Ее нужно проходить всем людям, у которых есть факторы риска ишемической и гипертонической болезни, нарушений мозгового кровообращения.
Перед анализом нужна подготовка, прием препаратов согласовывается с врачом. В случае повышения атерогенных фракций («плохого» холестерина) рекомендуется диетическое питание, при его недостаточной эффективности добавляют медикаменты.
Артериальное давление
В 2012 году более тщательный перекрестный анализ был опубликован в рамках исследований адвентистов в области здравоохранения-2. Оно исследовало только людей европеоидной расы (с белой кожей), и результаты не были скорректированы на какие-либо факторы. Результат указан в таблице 5. Веганы имели значительно более низкие показатели артериального давления.
| Таблица 5. Относительные показатели артериального высокого давления в исследовании адвентистов-2 (2012) (40) | |
| Диета | Риск |
| Невегетарианцы | 1,00 |
| Полу-вегетарианцы и Рыбоеды | 0,92 (0,50-0,79) |
| Лакто-ово-вегетарианцы | 0,57 (0,36-0,92) |
| Веганы | 0,37 (0,19-0,74) |
| Таблица 6. Высокое артериальное давление в исследовании ЭПИК-Оксфорд (2002) (22) | ||||
| Высокое давление | Веганы | Лакто-ово | Рыбоеды | Невегетарианцы |
| Мужчины | 6% (272)a | 10% (786)a | 10% (297)a | 15% (996)a |
| Женщины | 8% (467)a | 9% (3014)a | 10% (1431)a | 12% (3741)a |
| aКоличество людей в исследовании |
Результат с низкой долей веганов, имеющих высокое артериальное давление, был статистически значимым. Это единственное исследование, которое сравнило процент веганов с высоким кровяным давлением с другими диетическими группами.
Артериальное давление было измерено у 8663 участников, не имеющих высокого артериального давления. Результаты приведены в таблице 7. Результаты 4 других исследований измерения кровяного давления у веганов с 1980 года также указаны в таблице 7. Наконец, суммарный результат всех 5 исследований приведен также в таблице 7.
| Таблица 7. Артериальное давление у веганов (мм рт. ст) | ||||
| Веганы | Лакто-ово | Рыбоеды | Невегетарианцы | |
| ЭПИК-Оксфорд (22) | ||||
| Систола/ Диастола | 119 / 73,4 (612)a | 121 / 74,5 (3233)a | 120 / 73,5 (1404)a | 121 / 74,8 (3524)a |
| Другие исследования, кроме ЭПИК-Оксфорд (7, 11, 12, 21) | ||||
| Систола/ Диастола | 121 / 76,9 (104)a | 127 / 78,0 (192)a | 123 / 78,7 (100)a | |
| Все исследования (7, 11, 12, 21, 22) | ||||
| Систола/ Диастола | 120 / 73,9 (716)a | 121 / 74,7 (3425)a | 120 / 73,5 (1404)a | 121 / 74,9 (3624)a |
| aКоличество людей в исследовании |
Мета-Анализ о вегетарианцах и их артериальном давлении
В 2014 году исследователи из Японии опубликовали Мета-анализ клинических испытаний и перекрестного исследования на основе наблюдений за вегетарианской диетой и артериальным давлением (42). Многие из изучаемых вегетарианцев были на самом деле полу-вегетарианцами.
По результатам семи клинических исследований, вегетарианская диета уменьшает частоту систолического и диастолического артериального давления в среднем на 4,8 и 2,2 мм рт. ст. соответственно. Среди 32 перекрестных исследований вегетарианцев были обнаружено, что они имели более низкое систолическое и диастолическое артериальное давление на 6,9 и 4,7 мм рт. ст. соответственно.
Эти выводы были статистически значимыми. Авторы сообщили: «Согласно Уэлтону и др., снижение систолического артериального давления на 5 мм РТ. ст. может привести к снижению на 7%, 9% и 14% смертности вследствие всех причин, ишемической болезни сердца и инсульта соответственно».
Почему у веганов более низкое артериальное давление?
Исследователи Эпик-Оксфорд (22) и адвентистов в области здравоохранения-2 (40) посчитали, что более низкий индекс массы тела может быть, по большей части, объяснением различий в артериальном давлении между группами. Другими факторами могут быть следующие: большее потребление калия, пониженное потребления натрия, модуляция чувствительности барорецепторов, прямое сосудорасширяющее действие, изменения в катехоламинах и ренин–ангиотензин–альдостероновом метаболизме, улучшение толерантности к глюкозе с низким уровнем инсулина и пониженная вязкость крови у вегетарианцев (40).
Как развивается атеросклероз сосудов
Атеросклероз начинает развиваться еще в младенческом возрасте, и проходит последовательно три стадии:
- Образование липидных пятен и полосок (липиды – органические соединения, имеющие в своем составе жирные кислоты. В переводе с греческого lipos- жир).
- Образование фиброзной бляшки (фиброз — уплотнение соединительной ткани с образованием рубца).
- Образование осложненной атеросклеротической бляшки.
- Кальцификация атероматозной бляшки.
Анатомия сосуда
Кровеносный сосуд состоит из трех слоев: внутреннего, среднего и наружного. Внутреннюю поверхность сосуда выстилают эпителиальные клетки – эндотелий. Эндотелий лежит, как на подушке, на базальной мембране, которая состоит из соединительнотканных волокон (коллагеновых, эластических). Эндотелий вместе с базальной мембраной объединяются в одно понятие – интим сосуда. Средний слой сосуда, медия, составляют гладкомышечные клетки и клетки, вырабатывающие коллагеновые волокна (фибробласты): именно благодаря гладкомышечным клеткам сосуд может уменьшать или увеличивать свой просвет (спазмироваться или расширяться), а благодаря наличию соединительнотканных волокон обладает прочностью и растяжимостью. Наружный слой сосуда, адвентиция, состоит в основном из соединительной ткани, создавая каркас сосуда. Кроме того, в нем разветвляется мелкая сосудистая сеть, которая питает этот сосуд (так называемые сосуды сосудов).
2. Образование фиброзной бляшки
Соединительная ткань продолжает разрастаться благодаря выработке гладкомышечными клетками соединительнотканных волокон. В межклеточном пространстве под эндотелием и между клетками эндотелия накапливается большое количество холестерина, который формирует ядро бляшки. Холестериновые массы со стороны просвета сосуда обволакивается соединительной тканью. Теперь у бляшки есть липидное ядро, а также «покрышка» из соединительной ткани.
3. Образование осложнений атеросклеротической бляшки
На этой стадии бляшка начинает прорастать новыми сосудами. Эти сосуды отличаются от нормальных: они очень ломкие и в них очень часто образуются тромбы. В какой-то момент покрышка бляшки трескается или истончается, и ломается. Это может произойти, например, под действием высокого давления, ферментов, вырабатываемых клетками, сохранившимися внутри бляшки и др. В результате этого липидное ядро контактирует с кровью, запуская реакцию тромбообразования на месте поврежденной бляшки. Таким образом, возникает кровяной сгусток, закупоривающий просвет сосуда – так развивается нестабильная стенокардия, а также сосудистые катастрофы: инфаркт, инсульт, внезапная сердечная смерть. Кроме того, липидное ядро может оказаться в кровяном русле и перекрыть кровоток в одном из сосудов удаленно от места, где произошло нарушение целостности бляшки.
4. Кальцификация бляшки
Если покрышка бляшки не растрескалась, со временем она становится более плотной и толстой, а затем кальцифицируется. Такие бляшки обычно значительно сужают просвет сосуда, тем самым существенно нарушая кровоток, но зато они более стабильны, и шансов, что такая атероматозная бляшка растрескается, немного.
Как подготовиться к анализу
Чтобы результат был точным, требуется соблюсти некоторые правила подготовки к сдаче крови на липидограмму:
не менять кардинально свой режим питания;
в случае неважного самочувствия анализ следует отложить до лучших времен;
не разрешается делать тест после рентгенологического обследования и физиопроцедур;
при лечении атеросклероза нужно продолжать прием лекарств;
тренировки необходимо отложить на день, еще лучше – на несколько дней;
день-два не употреблять спиртное;
непосредственно за час до сдачи анализа не курить;
настроить себя на спокойствие;
последний прием пищи – за 8-10 часов до процедуры;
если возникает жажда накануне липидограммы, пить можно только чистую воду в небольшом количестве. Но вместо этого желательно прополоскать рот.

Плохого холестерина не бывает
На самом деле, люди сами придумали легенду про «плохой» холестерин, который и провоцирует сосудистые заболевания. Да, это верно. Мы знаем, что чем больше в питании жиров животного происхождения (жирное мясо, колбасные изделия, жирные молочные продукты и прочие), тем выше заболеваемость атеросклерозом. Но холестерин пищи дает 20-40% всего содержащегося в организме холестерина, остальные 60-80% синтезируются самими тканями организма.
И это подтверждают последние научные работы в этой области. Синтез холестерина в организме происходит из уксусной кислоты, которая является промежуточным продуктом обмена различных веществ. А ее источником могут быть не только жиры, но и углеводы. И некоторые формы пищевого ожирения связаны с избыточным потреблением именно углеводов, а не жиров.
Но важно и другое: образование и накопление холестерина в печени находится в обратной зависимости от его количества, поступающего с пищей. То есть, образование и накопление повышается, когда холестерина в пище мало, и снижается, когда его много
И если содержащие холестерин продукты полностью исключить из пищи, он просто начнет в большом количестве образовываться в организме. Поэтому важно соотношение этих двух типов холестерина.
— Во время лабораторного анализа, — объясняет Юрий Борисович, — в сыворотке крови после осаждения определяют так называемые липопротеидные комплексы
Их соотношение как раз и важно для врача, чтобы либо установить заболевание, либо предупредить его возникновение
Итак, что же происходит в нашем организме, когда жирная пища попадает в желудочно-кишечный тракт?
— В нем, — продолжает доктор, — жиры расщепляются с помощью ферментов и билирубина и в результате разрушения образуются жирные кислоты (липиды) и глицерин, который в крови вступает во взаимодействие с холестерином. Образуются так называемые хиломикроны. Они попадают в печень, где вырабатываются другие формы: холестерин липопротеидов низкой плотности (ЛПНП, или бета-липопротеиды) и холестерин липопротеидов высокой плотности (ЛПВП, или альфа-липопротеиды).
Чем больше в организме вырабатывается липопротеидов низкой плотности, а именно его по-народному называют «плохим» холестерином, тем выше концентрация жирных кислот доставляется внутрь клеток. Остатки жиров после преобразования их в клетке удаляются путем связывания с липопротеидами высокой плотности, которые в народе называют «хорошим» холестерином. Другими словами, «хороший» холестерин (ЛПВП) предотвращает накопление липидов в клетке и защищает сосуды от атеросклероза. Он их транспортирует и обезвреживает в печени.
Вот почему важно знать количество каждой фракции и коэффициент разницы между содержанием ЛПНП и ЛПВП, который как раз и отражает вероятность образования сосудистых заболеваний. Он называется коэффициентом атерогенности
Соотношение между типами холестерина должно быть правильным. И вот именно липидограмма ставит все точки над «і».
— Каждое из этих соединений, — разъясняет Юрий Борисович, — выполняет свою функцию и влияет на образование холестериновых бляшек в стенке сосуда. И не стоит умалять значение ни одного из этих типов. Недавно исследователи в Германии и Дании установили, что липопротеиды низкой плотности являются компонентом плазмы крови, который может не только связывать, но и нейтрализовать опасные бактериальные токсины. А это означает, что «плохой» холестерин помогает поддерживать иммунную систему. Поэтому надо просто следить за тем, чтобы его уровень не превышал установленную норму, тогда все будет в порядке.
Медикаменты и продукты, искажающие результат липидного профиля
Достоверность результата напрямую зависит от терапии лекарственными средствами и употребляемыми продуктами питания. Так, существуют медикаменты, влияющие на достоверность проводимого исследования (Табл. 2).
Таблица 2 – Медикаменты, которые могут исказить результаты анализа
| Группа препаратов | Действие на холестериновые фракции |
|---|---|
| Кортикостероиды (Кортинефф, Гидрокортизон, Преднизолон) | Повышают общий холестерол и ЛПНП, снижая ЛПВП |
| Фибраты (Безафибрат, Фенофибрат, Гемфиброзил) – расщепители жиров | Снижают липопротеины с низкой плотностью, повышают ЛПВП и уменьшают триглицериды |
| Статины (Ловастатин, Церивастатин, Флувастатин, Аторвастатин) | Понижают уровень ЛПНП |
| Тиазиды (Хлорталидон, Гидрохлортиазид) | Увеличивают общий холестерол |
| Эстрогены (Эстрадиол, Хлортрианизен) и андрогены (Андриол, Провирон, Даноген, Даназол, Метилтестостерон) | Снижают общий холестерин |
| Бета-блокаторы (Пропранолол, Эсмолол, Конкор, Бисопролол) | Повышают триглицериды |
| Витамин PP, Ниацин, витамин B3 | Снижают концентрацию триглицеридов |
| Психотропные препараты (Феназепам, Оксилидин, Лорафен) | Приводят к повышению общего холестерола |
Существует ряд продуктов, негативно влияющих на жировой обмен человека и способных повлиять на результаты липидограммы:
- сливочное масло;
- жирная сметана;
- сало;
- баранина;
- жирная свинина;
- творог с жирностью более 20 %;
- сахар;
- выпечка;
- маргарин;
- яичный желток;
- кофе и черный чай.
Перед проведением анализа больному необходимо отказаться от животной пищи и отдать предпочтение растительным продуктам. Молочные продукты должны содержать минимальное количество жиров.
Обязательный рацион для снижения уровня холестерола, а также перед исследованием должен включать:
- рыба;
- сырые фрукты и овощи;
- оливковое масло;
- лук и чеснок;
- мед;
- картофельный и свекольный соки;
- зеленый чай с имбирем;
- цельно зерновые каши;
- грубый хлеб;
- отруби;
- овощные супы.
Соблюдение диеты в комплексе правильным медикаментозным лечением позволят больным не только получить достоверные результаты липидного анализа, но и значительно улучшить свое здоровье.


Вы все еще думаете что ВОССТАНОВИТЬ сосуды и ОРГАНИЗМ полностью невозможно!?
Что такое липидограмма
Это исследование, которое позволяет определить уровень жиров в крови, а также ряд других важных критериев
Несмотря на то, что в некоторых анализах крови, к примеру, в биохимическом, есть ряд показателей, которые входят и в липидограмму, не стоит преуменьшать важности последнего. Это развернутое исследование – узкоспециализированное и позволяет оценить факторы, которые необходимы для постановки такого диагноза как атеросклероз
Данное исследование необходимо для диагностики заболеваний сердца, сахарного диабета, проблем с сосудами. Также в зону риска попадают те пациенты, у кого в семье были случаиинфарктов или инсультов.
 Липидограмму рекомендуется проводить регулярно после двадцати лет, а также:
Липидограмму рекомендуется проводить регулярно после двадцати лет, а также:
- при повышенном холестерине в крови;
- после перенесенных инфарктов, инсультов, при сахарном диабете;
- если пациент входит в группу риска: более пятидесяти пяти лет, ведение неправильного образа, нарушение обмена веществ.
Подготовка к исследованию
Холестерин и жиры (липиды) – не всегда являются вредными, они существуют в крови здорового человека. Именно эти вещества формируют клеточные оболочки, мембраны, в организме. Более того, липиды – это один из самых важных источников энергии, в связи с этим во время диагностики выявляется не наличие жиров, а их количество.
На результаты анализа могут влиять различные факторы, поэтому нужно соблюдать определенные правила накануне проведения исследования:
- исключить жирную пищу за двенадцать часов до сдачи анализа;
- ограничить физические нагрузки;
- ограничить эмоциональные нагрузки, стресс;
- не курить за один час до исследования;
- исключить алкоголь минимум за двое суток;
- в случае приема медицинских препаратов – необходимо сообщить врачу перед сдачей анализа.
Для анализа используется венозная кровь. Врачи советуют сдавать анализ в первой половине дня. За десять-пятнадцать минут до забора крови рекомендуется расслабиться и успокоиться. Накануне вечером ограничиться легким ужином.
Главными составляющими липидного обмена являются холестерин и триглицериды. В связи с тем, что жиры нуждаются в транспортировке, а для этого используются белки, то оба эти вещества соединяются и образуют липопротеиды. Во время анализа крови исследуется каждая из фракций.
Дополнительно может определяться ЛППП – липопротеиды промежуточной плотности, однако этот показатель не имеет высокой значимости. Во время расшифровки липидограммы учитываются также и факторы риска: возраст, вредные привычки (ожирение, курение, алкоголизм), предрасположенность к каким-либо заболеваниям, сахарный диабет, повышенное давление, болезни почек.
 Существуют некоторые факторы, которые могут повлиять на результат и на его правильность:
Существуют некоторые факторы, которые могут повлиять на результат и на его правильность:
- повышенные физические или эмоциональные нагрузки;
- употребление алкоголя или курение перед сдачей анализа;
- употребление жирной пищи перед исследованием, длительное голодание;
- беременность;
- заболевания внутренних органов выделительной системы;
- инфекционные заболевания, травмы, обострение хронических заболеваний.
Кому и когда нужна расширенная липидограмма
Так как отмечается тенденция к омоложению болезней сосуда и сердца, то рекомендуется проходить исследование обмена липидов всем взрослым людям не реже одного раза в 5 лет. Этот метод оценки риска или определения степени имеющихся нарушений назначается:
- при лечении артериальной гипертензии, атеросклеротических изменений в сосудах любой локализации;
- пациентам с диабетом в инсулинозависимой и инсулиннезависимой форме;
- семейные случаи инфаркта миокарда, головного мозга, высокого холестерина;
- для контроля результативности диеты, приема гиполипидемических средств;
- если ранее диагностировали нарушение обмена жиров или углеводов;
- при ожирении, курении или злоупотреблении алкоголем.
Расшифровка
Анализ липидного профиля дает развернутые сведения, необходимые для предстоящего лечения, показывая пять основных значений.
Общий холестерин
Данный показатель не является «страшилкой» для пациента, сдающего анализ крови на липидограмму. Это необходимое для организма вещество участвует в формировании клеток тканей, клеточных мембран, половых гормонов, роста и развития человека. Холестерин производят клетки печени, а пятая часть общего количества (при условии нормального питания) приходит в организм через пищу.
Особенностью холестерина, как и любого липида (жирового вещества), является его неспособность растворяться в жидкой среде и перемещаться в ней. Функцию транспорта холестерина по кровеносным сосудам выполняют липопротеины, которые способны сочетаться с липидами благодаря смешанной белково-жировой оболочке.
Липопротеины высокой плотности
Эти вещества для краткости называют хорошим холестерином, или ЛПВП. По структуре они на 50% состоят из белка и отвечают за здоровье человека, передавая в печень ненужный холестерин из сосудов, который перерабатывается в желчь. Таким образом, хороший холестерин контролирует сосуды от засорения плохим холестерином – ЛПНП.
Липопротеины низкой плотности
Вредные вещества ЛПНП прилипают к стенкам сосудов. Концентрация плохого холестерина создает бляшки, препятствующие движению крови к жизненно важным органам. Такая ситуация подвергает человека риску возникновения сердечно-сосудистых патологий. По сравнению с ЛПВП основной составляющей ЛПНП является холестерин – 42%.
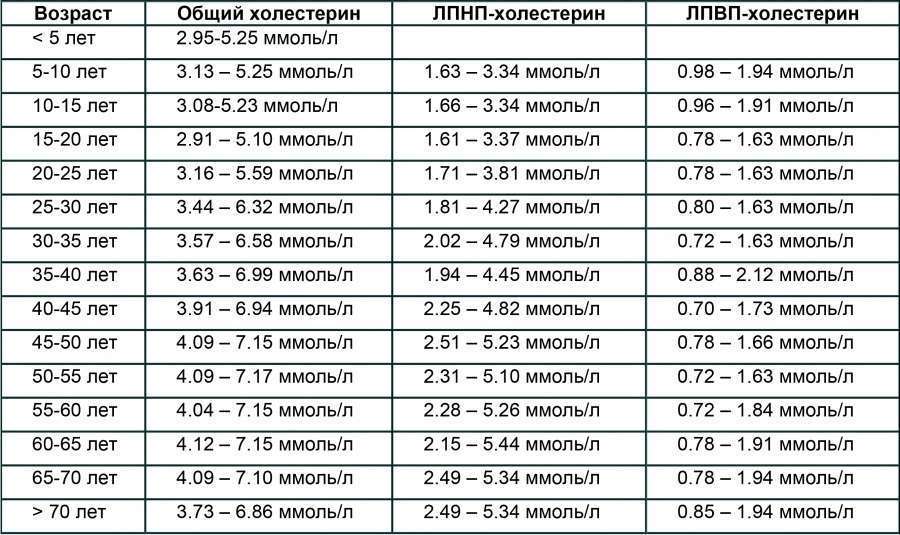
Три главных показателя липидного спектра в соответствии с возрастом представлены в таблице:
Липопротеины очень низкой плотности
Назначение фракции заключается в доставке нейтральных жировых веществ (триглицеридов, ТГ) от печени к периферической системе. ТГ преобладают в структуре транспортных веществ очень низкой плотности и составляют 55%.
Частицы ЛПОНП имеют сравнительно большие размеры и малую плотность, поэтому при перемещении по узким периферийным сосудам едва протискиваются вперед и могут распадаться на несколько липидных фрагментов. Эти кусочки обосновываются на стенках сосудов, затвердевают, становясь атеросклеротической бляшкой по аналогии с ЛПНП.
Триглицериды
Это нейтральные жиры, поставляющие энергию в клетки организма. Неизрасходованные ТГ откладываются про запас, но при их избытке вредят здоровью. При повышенных значениях ТГ и ЛПНП опасность образования сердечно-сосудистых нарушений повышается в несколько раз.
Нормы значений ЛПВП, ЛПНП и ТГ у женщин по возрастной шкале представлены в таблице (значения веществ указаны в ммоль/л):
| Количество лет | ЛПВП | ЛПНП | ТГ |
|---|---|---|---|
| До 14 | 0,91-1,90 | 1,61-3,61 | 0,31-1,41 |
| 15-20 | 0,92-1,91 | 1,54-3,55 | 0,43-1,49 |
| 21-25 | 0,87-2,04 | 1,49-4,12 | 0,41-1,54 |
| 26-30 | 0,97-2,15 | 1,85-4,25 | 0,41-1,49 |
| 31-35 | 0,94-1,99 | 1,82-4,04 | 0,43-1,64 |
| 36-40 | 0,89-2,12 | 1,95-4,45 | 0,43-1,69 |
| 41-45 | 0,89-2,28 | 1,93-4,51 | 0,46-1,92 |
| 46-50 | 0,89-2,25 | 2,06-4,82 | 0,50-2,15 |
| 51-55 | 0,97-2,38 | 2,29-5,21 | 0,51-2,43 |
| 56-60 | 0,97-2,35 | 2,32-5,44 | 0,58-2,64 |
| 61-65 | 0,99-2,38 | 2,60-5,80 | 0,63-2,97 |
| 66-70 | 0,92-2,48 | 2,39-5,72 | 0,64-2,70 |
| После 70 | 0,86-2,38 | 2,50-5,34 | 0,59-2,70 |
Липидограмма крови пациентов возрастной категории от 50 лет может значительно отклоняться от нормы. Женщины к этим годам постепенно теряют защиту половыми гормонами от атеросклеротических изменений в сосудах.
Что касается мужчин, то их организм совсем не защищен от риска сердечно-сосудистых заболеваний, а с годами у сильного пола накапливаются проблемы по липидному обмену веществ в связи с курением, принятием алкоголя, жирной пищей, подверженностью стрессам. Поэтому людям после 50-ти необходимо серьезно относиться к негативным изменениям в организме.
Норма показаний липидного спектра у детей в ммоль/л выглядит таким образом:
| Возраст | Общий холестерин | ЛПВП | ЛПНП | ТГ |
|---|---|---|---|---|
| 1-14 | 2,8-5,1 | 0,9-2,0 | 1,61-3,61 | 0,31-1,41 |
У младенцев младше месяца уровень холестерина в ммоль/л должен находиться в диапазоне 1,4-4,4; у детей от 2 до 12 месяцев – 1,7-4,9.
Коэффициент атерогенности (КА)
Этот показатель рассчитывают методом деления значения ЛПНП на ЛПВП.
КА = (Х – ЛПВП) / ЛПВП.
Числитель можно узнать, отняв от количества общего холестерина значение ЛПВП.
Соотношение хорошего и плохого холестерина, которое показывает КА, уведомляет о наличии либо отсутствии сердечно-сосудистого заболевания, а также стадии развития.

Comments
(0 Comments)