Правожелудочковая и левожелудочковая сердечная недостаточность
Острая левожелудочковая сердечная недостаточность
ЭТИОЛОГИЯ. Основными причинами острой левожелудочковой сердечной недостаточности являются заболевания миокарда — острый миокардит, врожденный кардит, кардиомиопатии, острый ревмокардит.
ПАТОГЕНЕЗ. Остро возникшее ослабление сократительной способности миокарда левого желудочка вызывает уменьшение ударного и минутного объемов сердца (рис. 54). Сердце не в состоянии перекачать необходимый объем крови в периферические области тела.
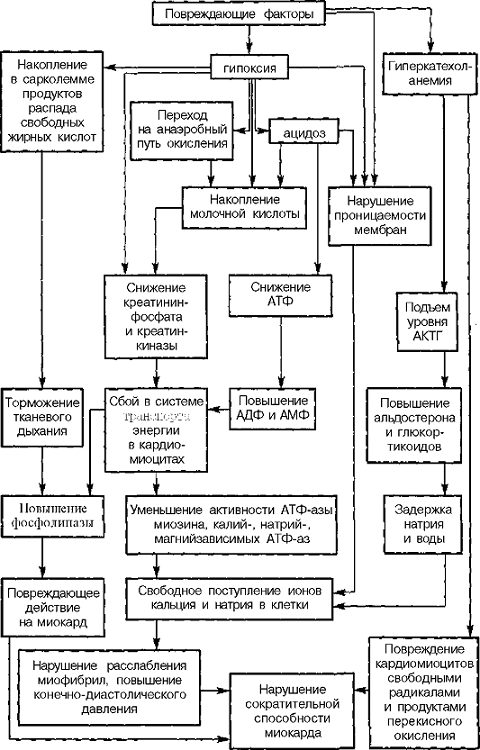
Рис. 54.
Схема патогенеза острой сердечной недостаточности
Усугубляет течение острой левожелудочковой сердечной недостаточности то обстоятельство, что непораженный правый желудочек перекачивает кровь к левому, который не способен перевести венозный возврат крови в адекватный сердечный выброс. В полости левого желудочка остается остаточный диастолический объем крови, и по мере увеличения этого объема повышается диастолическое давление в левом желудочке. Повышение давления в полости левого желудочка ведет к повышению давления в левом предсердии и развитию застоя в венозной сосудистой части малого круга кровообращения (пассивная, венозная, ретроградная гипертензия в малом круге кровообращения). В переполненных кровью легочных венах и капиллярах резко повышается гидростатическое давление.
Патофизиологическими предпосылками к возникновению острой левожелудочковой сердечной недостаточности являются неблагоприятные условия кровотока по коронарным сосудам левого желудочка, когда он осуществляется только в фазу диастолы и имеет прерывистый характер, в отличие от кровотока по коронарным сосудам правого желудочка. В результате этого любое снижение сердечною выброса вызывает выраженное уменьшение коронарного кровотока и еше большее ослабление сократительной способности миокарда.
Уменьшение ударного объема крови левого желудочка обусловливает уменьшение системного кровотока и увеличение связанной с ним циркуляторной гипоксии, что служит пусковым механизмом активации симпатико-адреналовой системы, представляющей собой защитно-приспособительную реакцию на стрессовую ситуацию. Активация симпатико-адреналовой системы вызывает увеличение образования катехоламинов, в результате чего возникает генерализованная вазоконстрикция (повышается АД), усиливается сократительная способность миокарда, развивается тахикардия (компенсация уменьшенного минутного объема сердца). Все это обеспечивает поддержание кровообращения на определенном уровне. Этот защитный механизм обладает малыми резервными возможностями и быстро истощается.
Гипоксия не только является пусковым механизмом симпатико-адреналовой системы, но и активизирует высвобождение биологически активных веществ (гистамина, серотонина, хининов, простагландинов), под влиянием которых возникает спазм сосудов малого круга кровообращения, что еще больше повышает гидростатическое давление в них и увеличивает проницаемость капилляров.
Повышение гидростатического давления в сосудах малого круга кровообращения способствует развитию сердечной астмы и отека легких.
Не менее важным защитным компенсаторным механизмом при острой и подострой сердечной недостаточности является увеличение сокращения миокарда согласно закону Франка—Старлинга, сущность которого заключается в том, что сила сердечных сокращений зависит от исходной длины миофибриллы, т.е. сила сокращения миокарда определяется степенью растяжения ее непосредственно перед началом сокрашения. Большое значение имеет этот механизм при увеличении преднагрузки (повышенном венозном возврате к сердцу).
КЛИНИКА. Отмечаются резкая бледность кожи (вазоконстрикиия периферических сосудов), тахикардия. Пульс нитевидный, легко сжимаемый или вообще плохо определяется.
Одышка при левожелудочковой сердечной недостаточности характеризуется учащением дыхания (тахипноэ) без заметных изменений его глубины и ритма. Как правило, одышка бывает сердечного происхождения — инспираторная, но при левожелудочковой сердечной недостаточности присоединяется экспираторный компонент. Перкуторно выявляют увеличение размеров сердца за счет левого желудочка (смещение левой границы сердца), что подтверждается рентгенологически. Аускультативно устанавливают резкое ослабление тонов, а над верхушкой сердца 1 тон не выслушивается. >
Этиология
Развитие острой сердечной недостаточности левого типа (левожелудочковой, левопредсердной) связано с заболеваниями, сопровождающимися повышенной нагрузкой на левые отделы сердца. Одним из таких наиболее частых заболеваний является митральный стеноз. При чистом митральном стенозе возникает левопредсердная сердечная недостаточность, при комбинированном митральном пороке (сочетание митрального стеноза и недостаточности митрального клапана)- левопредсердная и левожелудочковая недостаточность. Такая смешанная левого типа острая сердечная недостаточность может возникнуть также при недостаточности митрального клапана, хотя в этих случаях возможна только острая левожелудочковая сердечная недостаточность. Левопредсердная сердечная недостаточность может быть обусловлена наличием в левом предсердии шаровидного тромба (свободно плавающего или на ножке), опухоли (миксомы), которые приводят к частичному закрытию просвета левого предсердно-желудочко-вого отверстия и нарушению сократительной способности левого предсердия. Кроме того, левожелудочковая сердечная недостаточность может возникнуть вследствие аортальных пороков сердца (недостаточности аортальных клапанов и стеноза устья аорты).
Довольно часто острая левожелудочковая недостаточность развивается при гипертонической болезни, особенно во время гипертонических кризов, при симптоматических артериальных гипертензиях, которые, как правило, сопровождаются гипертрофией левого желудочка. Как известно, атеросклероз чаще и в большей степени поражает левую венечную артерию сердца, т. е. при коронарном атеросклерозе больше поражен левый желудочек, в котором рано или поздно развивается кардиосклероз. Коронарный атеросклероз с явлениями коронарной недостаточности и стенокардии, атеросклеротический кардиосклероз являются довольно частыми причинами сердечной астмы и отека легких как проявлений острой левожелудочковой сердечной недостаточности.
Нередко такого типа сердечная недостаточность развивается при инфаркте миокарда левого желудочка, особенно осложнившемся аневризмой сердца, инфаркте сосочковых мышц левого желудочка. Хотя при миокардитах, миокардическом кардиосклерозе, кардиомиопатиях часто развивается правожелудочковая сердечная недостаточность, однако в ряде случаев процесс локализуется преимущественно в левом желудочке и может привести к возникновению острой левожелудочковой недостаточности.
Возникновение острой сердечной недостаточности левого типа может быть связано с большей, чем обычно, физической и психоэмоциональной нагрузкой, ухудшением коронарного кровообращения при применении средств отрицательного инотропного действия (блокаторы бета-адренергических рецепторов и др.), внутривенным введением в больших количествах жидкости, увеличением нагрузки на сердце при использовании вазотонических средств, резкой брадикардией или выраженной тахикардией, инфекцией, интоксикацией и др.
Проф. А.И. Грицюк
«Причины возникновения острой левожелудочковой сердечной недостаточности» раздел Неотложные состояния
Дополнительная информация:
- Проявления острой левожелудочковой сердечной недостаточности
- Механизм развития острой левожелудочковой сердечной недостаточности
- Вся информация по этому вопросу
Распространенные признаки
Как уже упоминалось, проявления сердечной недостаточности при наличии проблем с малым или большим кругом кровоснабжения будут отличаться. Однако есть и общие признаки, свидетельствующие о дисфункции в том или иной отделе миокарда, а именно:
- болезные ощущения в области сердца, печени и других органов, свидетельствующие о застое крови и недостатке поступления кислорода;
- изменение цвета кожи, в том числе губ, пальцев рук и ног;
- ощущение слабости и быстрая утомляемость;
- проблемы с дыханием (бронхоспазмы, одышка и т.д.).
Боль и другие проявления становятся тем сильнее, чем дальше развивается недостаточность, симптомы перед смертью при этом могут включать также остановку сердца, отсутствие дыхания из-за внутреннего отека и т.д.
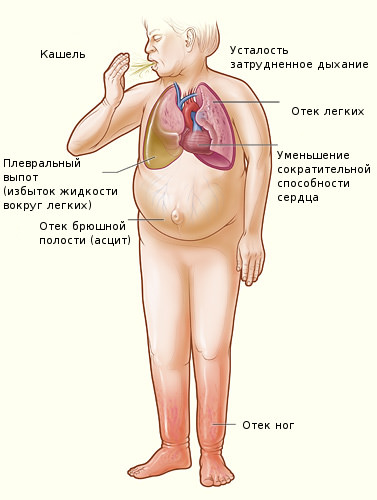
Общая симптоматика
Патогенез заболевания
Одним из основных патогенетических моментов развития левожелудочковой недостаточности является нарастание гидростатического давления в капиллярном и венозном отделах малого круга кровообращения. В легочном интерстиции постепенно накапливается жидкость в избытке, что приводит к снижению эластичности органов. Легкие становятся более «жесткими», возникают рестриктивные расстройства. Затем отечная жидкость попадает в альвеолы, вследствие чего они перестают участвовать в газообмене.
Происходит дальнейшее ее распространение вдоль легочных серозных и бронхиальных стволов. Наблюдается инфильтрация серозной жидкостью периваскулярных и перибронхиальных пространств, что отражается на их непосредственном сопротивлении, ухудшении условий обмена.
В левом предсердии кровь из невентилируемых альвеол смешивается с насыщенной кислородом субстанцией. Это влечет за собой снижение общего артериального парциального напряжения кислорода, развитие гипоксемии. В начальной стадии последняя носит циркуляторный характер.
Левожелудочковая недостаточность обычно обусловлена серьезными перегрузками или поражениями соответствующих отделов сердца. Такое заболевание влечет за собой ухудшение кровообращения. Оно требует не только своевременной диагностики, но и грамотного лечения. При сочетании патологии с правосторонней сердечной недостаточностью увеличивается вероятность смерти больного.
Острая левожелудочковая сердечная недостаточность
Острая левожелудочковая сердечная недостаточность проявляется клиническими признаками сердечной астмы и отёка легких. Сердечная астма развивается на фоне левожелудочковой недостаточности, когда кровь застаивается в малом круге кровообращения. Первоначально развивается лёгочная венозная, а в последствии — лёгочная артериальная гипертензия. Повышенное кровенаполнение лёгких ведёт к повышению лёгочного капиллярного давления. Внесосудистый объём жидкости в лёгких увеличивается в 2–3 раза. На начальных стадиях развития острой левожелудочковой недостаточности, когда внесосудистый объём жидкости в лёгких увеличивается за счёт её накопления в интерстициальной ткани лёгких, развивается гипоксемия без гиперкапнии, которая легко устраняется ингаляцией кислорода. Гипоксемия на этой стадии развития патологического процесса связана с утолщением альвеолокапиллярной мембраны и нарушением проникновения через неё газов. В последствии, несмотря на ингаляцию кислорода, нарастают гипоксемия и гиперкапния, что связано уже с альвеолярным шунтированием крови.
Другой патофизиологический механизм дыхательной недостаточности при острой левожелудочковой недостаточности – рестриктивный. Для раскрытия жёстких, отёчных, переполненных кровью лёгких необходимо увеличение работы дыхательных мышц, в результате этого повышается кислородная цена дыхания. По мере нарастания гипоксии ещё сильнее увеличивается проницаемость альвеолокапиллярной мембраны. Катехоламинемия, связанная с гипоксией, блокирует лимфоотток, в результате жёсткость тканей лёгкого от этого увеличивается еще сильнее.
Симптомы острой левожелудочковой недостаточности
Приступ удушья при сердечной астме, эквивалентом которого может быть приступ кашля, обычно возникает в ночное время. Дыхание шумное, глубокое, несколько учащенное. Кожа и слизистые оболочки становятся цианотичными, наблюдается выраженный акроцианоз, холодный липкий пот. Примечательно, что в случаях когда у больных наблюдается тяжёлая одышка и сильный кашель, отсутствуют или скудно выражены катаральные явления в лёгких. Границы сердца расширены, тоны сердца приглушены, акцент II тона в проекции легочной артерии, иногда выслушивается ритм галопа. Кардиогенный отёк лёгких является следующим после сердечной астмы этапом развития острой левожелудочковой недостаточности. Это довольно опасное критическое состояние — порядка 17% больных с кардиогенным отёком лёгких умирают в больнице, а 40% выписавшихся – в течение следующего года.
К провоцирующим факторам развития отёка лёгких на фоне основного заболевания относят физическую нагрузку, эмоциональное напряжение, интеркуррентные заболевания и приём большого количества жидкости. Если при сердечной астме в основе патологического процесса лежат явления экспираторного закрытия дыхательных путей вследствие интерстициального отёка альвеол и бронхов, то при кардиогенном отёке развивается транссудация плазмы в альвеолы в результате резко возросшего капиллярного давления. В этом дыхательная недостаточность возникает в результате перекрытия дыхательных путей пеной, образующейся при вспенивании плазмы в альвеолах. Возникновению транссудации способствуют явления ишемии и гипоксии альвеолярной ткани.
Клиническая симптоматика отёка лёгких соответствует клинике сердечной астмы, однако протекает значительно тяжелее. Дыхание у больного клокочущее, наблюдается тахипноэ, упорный кашель с выделением пенистой мокроты желтовато розового цвета. Над лёгкими выслушивается большое количество разнокалиберных влажных хрипов. Тоны сердца глухие, отмечается тахикардия, возможен ритм галопа.
Исходя из показателей уровня артериального давления, сердечного выброса, общего периферического сопротивления сосудов, давления наполнения левого желудочка и других показателей гемодинамики при отёке лёгких различают два основных типа кровообращения:
- гипокинетический — давление в легочной артерии нормальное или умеренно повышено, снижен сердечный выброс, артериальное давление снижено или нормальное;
- гиперкинетический — давление в легочной артерии резко повышено, кровоток ускорен, увеличен сердечный выброс, артериальное давление повышено.
Причины
Причинами сердечной недостаточности могут быть различные заболевания самого миокарда, изменения работы клапанов или повышенное давление:
- Инфаркт занимает ведущее положение среди причин снижения насосной функции. При этом часть сердца просто выключается из работы.
- Аритмии, при которых мышечные волокна хаотически сокращаются. Из-за этого фракция изгнания значительно уменьшается.
- Миокардит – воспалительное поражение мышечной ткани, приводит к поражению некоторых отделов сердца.
- Кардиомиопатии различного происхождения (наследственные, алкогольные) вызывают расширение полостей сердца и застой крови.
- Поражение клапанного аппарата может быть врожденным и приобретенным (атеросклеротическое, ревматическое). При стенозе (сужении отверстия) существует серьезное препятствие току крови, несмотря на нормальное сокращение желудочка. При недостаточности клапана (неполном смыкании створок) большая часть крови возвращается обратно в левый желудочек, а в системный кровоток попадет лишь небольшое количество.
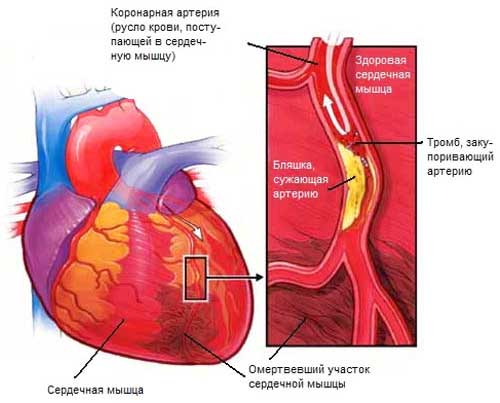 Инфаркт — одна из самых частых причин сердечной недостаточности
Инфаркт — одна из самых частых причин сердечной недостаточности
Помощь при острой левожелудочковой недостаточности
 При возникновении проблем с сердцем (особенно, если они возникли не впервые) нужно немедленно позвонить в Скорую помощь. Затем необходимо приступить к оказанию доврачебных мероприятий.
При возникновении проблем с сердцем (особенно, если они возникли не впервые) нужно немедленно позвонить в Скорую помощь. Затем необходимо приступить к оказанию доврачебных мероприятий.
Первоочередно нужно расслабить стягивающую одежду и открыть доступ к свободному притоку свежего воздуха. Нужно придать человеку позу сидя либо полусидя с опущенными нижними конечностями.
Справочно. Можно дать больному лекарственное средство, которое он обычно принимает. К примеру, при повышенном АД показан каптоприл, при болях около сердца – нитроглицерин сублингвально, при частом неправильном сердечном ритме – бета-блокаторы.
Приехавшая бригада медиков осуществляет подачу увлажнённого кислорода путём наложения специальной маски, нередко данный газ перед подачей пропускают через этанол. После этого больному вводят:
- антиаритмические препараты,
- нитраты,
- лекарственные средства, понижающие АД,
- фуросемид.
Справочно. Чтобы уменьшить функционирование дыхательного центра и диспноэ вводят дроперидол.
В стационарных условиях проводят два типа терапии – первый преследует цель лечения болезни, вызвавшей возникновение острой ЛН, а второй – позволяет удалить излишек жидкости в лёгочном круге кровообращения.
Вначале назначают различные группы лекарств, учитывая этиологию болезни – антиаритмики, анальгетики и т.п. С целью купирования лишней жидкости назначаются диуретики (фуросемид). Препараты вводятся в венозную сеть поструйно.
Справочно. Стоит отметить, что рекомендована наименьшая возможная дозировка, чтобы лекарство не накопилось в лёгких. Чтобы разгрузить мышцу левого желудочка, врачи назначают приём одной таблетки нитроглицерина либо иных нитратов.
После того, как отёчность лёгких была устранена, пациенту назначается терапия главного заболевания, послужившего причиной развития острой формы левожелудочковой недостаточности.
Острая правожелудочковая недостаточность
Приступ острой правожелудочковой недостаточности развивается при чрезмерной нагрузке на правый желудочек и сопровождается резким повышением давления в малом круге кровообращения и застоем крови в большом круге.
Причины
Данное состояние может провоцироваться различными заболеваниями и состояниями или развиваться на фоне длительно протекающей левожелудочковой недостаточности. Спровоцировать его могут:
- тромбоэмболия;
- врожденные пороки клапанов сердца;
- кардиомиопатии;
- тромбоз легочной артерии;
- тетрада Фалло;
- аномалия Эбштейна;
- правожелудочковый инфаркт миокарда;
- острый диффузный миокардит;
- синдром Эйзенменгера;
- разрыв межжелудочковой перегородки во время инфаркта миокарда;
- быстрая инфузия растворов или крови;
- заболевания легких (пневмосклероз, эмфизема легких, долевая пневмония, длительный приступ астмы, большие ателектазы, спонтанный пневмоторакс).
Симптомы

У больного с острой правожелудочковой недостаточностью быстро проявляются признаки и симптомы застоя в большом круге кровообращения:
- внезапная одышка;
- сердцебиение;
- тахикардия;
- аритмия;
- снижение артериального давления;
- при выслушивании сердца определяется ритм галопа и характерный систолический шум в области мечевидного отростка;
- цианоз;
- симптом Плеша (набухание вен на шее);
- патологическая пульсация в области брюшной полости;
- боль в области печени;
- увеличение размеров печени;
- пастозность кожных покровов;
- периферические отеки;
- асцит.
Данные приступы могут сопровождаться несистемным головокружением, головными болями, усиливающимися при попытке наклонить голову или чихании, рвотой, апатией и бессонницей.
Появление острой сердечной недостаточности всегда является поводом для проведения мероприятий по неотложной помощи и экстренной госпитализации больного, а при наступлении терминальных состояний необходимо экстренное выполнение мероприятий по сердечно-легочной реанимации. Данное патологическое состояние может осложняться аритмиями, тромбозом или тромбоэмболией, синдромом диссеминированного внутреннего свертывания крови, почечной и печеночной недостаточностью, остановкой сердца и смертью больного.
Хроническая левожелудочковая недостаточность
Хроническая левожелудочковая недостаточность возникает вследствие тех же причин, что и острая, т. е. при заболеваниях, протекающих с преимущественной нагрузкой на левый желудочек. Однако при этом причина действует постепенно, длительно и не столь значительно, чтобы привести к развитию острой левожелудочковой недостаточности (гипертоническая болезнь и симптоматические гипертензии, клапанные пороки левых отделов сердца, в основном аортальные; атеросклеротический и постинфарктный кардиосклероз, кардиомиопатии и др.). Патогенез такой же, как и острой левожелудочковой недостаточности. При этом хроническое нарушение сократительной способности миокарда левого желудочка приводит главным образом к венозному застою в легких.
Ранние признаки — постепенное нарастание одышки при привычных нагрузках и склонность к тахикардии. По мере прогрессирования сердечной недостаточности одышка может наблюдаться даже в покое. Обычно одышка усиливается в горизонтальном положении, поэтому больные предпочитают чаще (и даже ночью) занимать полусидячее положение со спущенными ногами. Бывает кашель с отделением серозной мокроты. Тахикардия появляется либо при физической нагрузке, либо носит постоянный характер. Изменение размеров и мелодия сердца соответствуют основному заболеванию. Наиболее часто отмечается выраженное расширение сердца влево, при аускультации иногда выслушивается трехчленный ритм (ритм галопа). При тяжелой левожелудочковой недостаточности может быть альтернирующий пульс. При аускультации легких в верхних отделах обычно обнаруживается усиленное везикулярное или жесткое дыхание, в самых нижних отделах дыхание ослаблено. Здесь же с обеих сторон выслушиваются незвонкие влажные мелкопузырчатые хрипы. В результате отека и частичной обструкции бронхов иногда выявляются удлиненный выдох, жесткое дыхание и сухие хрипы.
При рентгенологическом исследовании подтверждается застой в легких. В результате определения показателей функции внешнего дыхания выявляются признаки дыхательной недостаточности; они могут существенно улучшаться после введения мочегонных средств и значительного диуреза, что имеет определенное диагностическое значение. На электрокардиограмме выявляются горизонтальная электрическая позиция сердца, признаки гипертрофии и перегрузки левого желудочка.
У больных с хронической левожелудочковой недостаточностью нередко развивается острая лезожелудочковая недостаточность в виде сердечной астмы или отека легких.
Присоединение правожелудочковой недостаточности к левожелудочковой уменьшает признаки последней, самочувствие больных на некоторое время улучшается (уменьшается одышка).
Лечение хронической левожелудочковой недостаточности такое же, как и правожелудочковой. В периоды возникновения острой левожелудочковой недостаточности оно строится таким же образом, как описано выше при лечении кардиальной астмы и отека легких.
Хроническая правожелудочковая недостаточность часто присоединяется к левожелудочковой я тогда носит характер хронической тотальной сердечной (обоих желудочков) недостаточности. Изолированная хроническая правожелудочковая недостаточность возникает при бронхиальной астме, хронических неспецифических заболеваниях легких и некоторых пороках сердца, главным образом врожденных, сопровождающихся перегрузкой правого желудочка, при констриктивном перикардите. значительном ожирении, кифосколиозе и т. д. Хроническая правожелудочковая недостаточность проявляется главным образом застоем в венах большого круга кровообращения. Ранние симптомы: стойкая тахикардия, отечность или пастозность голеней, особенно к концу дня, проведенного на ногах, и увеличение печени. В дальнейшем в соответствии со стадиями хронической недостаточности кровообращения по Стражеско и Василенко развиваются постоянные отеки, анасарка, асцит, гидроторакс, гидроперикард, кардиальный цирроз печени, дистрофические изменения тканей и органов. Обычно обнаруживаются признаки значительного увеличения правого желудочка, соответствующие изменения рентгенологической картины и ЭКГ
Эта страница была опубликована 12.02.2015 в 20:38
Лечение при сердечной недостаточности
Терапия сердечной недостаточности проводится по двум направлениям. Острые формы требуют неотложной помощи. Хронические варианты подвергаются плановому лечению с коррекцией декомпенсаций и длительным приемом поддерживающих дозировок лекарств.
Первая помощь
Неотложная терапия включает догоспитальный этап, осуществляемый скорой помощью или врачом на амбулаторном приеме и стационарное лечение.
- Купирование острой левожелудочковой недостаточности в форме отека легкого начинается с придания пациенту положения с приподнятым изголовьем. Проводятся ингаляции кислорода с парами спирта. Внутривенно вводится лазикс и изосорбида динитрат на 5% глюкозе. При кислородном голодании тканей пациента переводят на искусственную вентиляцию легких (интубируют трахею, предварительно введя сульфат атропина, дормикум, реланиум и кетамин).
- Симптомы острой правожелудочковой недостаточности на фоне тромбэмболии легочной артерии включают оксигенотерапию, введение реополиглюкина и гепарина (при стабильном артериальном давлении). В случае гипотонии вводят допамин или адреналин. Если наступает клиническая смерть, проводят сердечно-легочную реанимацию.
Лечение хронической сердечной недостаточности
Хроническая сердечная недостаточность требует комплексного подхода. Лечение включает не только препараты, но предполагает диету с уменьшением жидкости (до 2,5 л в сутки) и соли (до 1 г на сутки). Терапия ведется с применением следующих групп лекарственных средств.
Они снижают венозный возврат к сердцу и позволяют справиться с отеками. Предпочтение отдается салуретикам (фуросемиду, лазиксу, торасемиду, индапамиду) и калийсберегающим (триампур, спиронолактон, верошпирон). Антагонисты альдостерона (верошпирон) — препарат выбора в лечении рефрактерных отеков.
Они снижают преднагрузку и застой в легких, улучшают почечный кровоток и ремоделируют сердечную мышцу, увенличивая сердечный выброс:
— Используются каптоприл (капотен), эналаприл (энап), периндоприл (престариум), лизиноприл (диротон).фозиноприл (моноприл), рамиприл (тритаце). Это основная группа, которой поддается хроническая сердечная недостаточность. Лечение проводится минимальными поддерживающими дозировками.
— Сердечные гликозиды среднего и длительного действия: дигоксин (цедоксин) и дигитоксин (дигофтон). Наиболее предпочтительны сердечные гликозиды, когда на фоне мерцательной аритмии есть сердечная недостаточность. Лечение III и IV функциональных классов также требует их назначения. Препараты увеличивают силу сокращений митокарда, урежают частоту сокращений, снижают размеры расширенного сердца.
уменьшают тахикардию и нуждаемость миокарда в кислороде. После двух недель адаптации к препаратам сердечный выброс увеличивается. Метопролола сукцинат (беталок ЗОК), бисопролол (конкор), небиволол (небилет).
Лечение сердечной недостаточности проводится длительно под наблюдение кардиолога и терапевта. При соблюдении всех рекомендаций специалистов удается компенсировать патологию, сохранять качество жизни и не допускать развитие декомпенсаций.
Острая недостаточность левого желудочка
 Острая недостаточность левого желудочка – это ситуация, которая может развиваться по двум вариантам (сердечной астме или отеку легких). Оба они характеризуются застойными явлениями в сосудах малого (легочного) круга.
Острая недостаточность левого желудочка – это ситуация, которая может развиваться по двум вариантам (сердечной астме или отеку легких). Оба они характеризуются застойными явлениями в сосудах малого (легочного) круга.
Основа их – нарушенный коронарный кровоток, который боле менее адекватным остается только в момент расслабления сердечной мышцы (диастолу).
В момент сокращения (систолу) кровь не полностью поступает в аорту, застаиваясь в левом желудочке. Нарастает давление в левых отделах сердца, а правые переполняются кровью, провоцируя легочный застой.
Сердечная астма
Сердечная астма это, по сути, сердечно-легочная недостаточность. Симптомы ее могут нарастать исподволь:
- Патология проявляется на ранних стадиях одышкой. Возникает вначале при физической нагрузке, толерантность к которой постепенно снижается. Одышка носит инспираторный характер и при ней, в отличие от бронхиальной астмы, затруднен вдох. При дальнейшем развитии процесса, одышка появляется в покое, заставляя пациентов спать на более высоких подушках.
- Затем одышка сменяется эпизодами удушья, которые часто сопровождают ночной сон. При этом пациенту приходится садиться в кровати, занимать вынужденное положение со спущенными с кровати ногами и опорой на руки, чтобы дать возможность работать вспомогательной дыхательной мускулатуре.
- Часто приступы сочетаются со страхом смерти, сердцебиениями и потливостью.
- Кашель при сердечной недостаточности — со скудной, трудно отделяемой мокротой. Если посмотреть на лицо человека в момент приступа, то можно увидеть посинение носогубного треугольника на фоне бледной ли сероватой кожи. Также отмечаются и частые дыхательные движения грудной клетки, синюшность пальцев. Пуль чаще неритмичный и слабый, артериальное давление снижено.
Сравнительная характеристика удушья при сердечной и бронхиальной астме
Резкое ослабление дыхания. Свистящие хрипы
Отек легкого
Отек легкого – это значительный выпот жидкой части крови в ткань легкого. В зависимости от того, куда попадает эта жидкость, отек легкого делят на интерстициальный и альвеолярный. При первом выпот занимает всю легочную ткань, при втором – преимущественно альвеолы, которые забиваются кровянистой мокротой. Развивается отек легкого в любое время дня или ночи, как приступ резкого удушья. Состояние пациента быстро прогрессивно ухудшается:
- нарастает нехватка воздуха, одышка,
- синюшность конечностей и лица,
- отмечается сердцебиение, холодный пот
- нарушения сознания от двигательного и речевого возбуждения вплоть до обморока.
- хриплое клокочущее дыхание слышно на расстоянии.
- при альвеолярном отеке выделяется большое количество розовой пены.
- если отек развивается на фоне снижения сердечного выброса (при инфаркте миокарда, миокардите), то есть риск развития кардиогенного шока.

Comments
(0 Comments)