Лейкозы виды, классификация, формы и особенности лечения
Терапия
Лейкоз у детей и взрослых лечится исключительно в условиях специализированного онкологического центра.
Базовые методы лечения лейкоза:
- Химиотерапия. Этот метод предполагает получение пациентом препаратов, направленных на разрушение раковых клеток и на подавление их роста. Больной может принимать как один, так и несколько лекарственных средств одновременно. Эффективным считается прямое введение препаратов в спинномозговой канал.
- Лучевая терапия. Пациента подвергают воздействию высокочастотной радиации, что способствует разрушению раковых клеток. Чаще всего врачи практикуют целенаправленное облучение, воздействуя на места максимального скопления мутированных клеток. Глобальное воздействие на организм применяют лишь перед предстоящей операцией по трансплантации костного мозга.
- Биологический метод лечения. Пациент получает препараты, направленные на повышение иммунитета, что позволяет организму лучше справляться с болезнью. С этой целью могут быть использованы моноклональные антитела и интерферон.
- Пересадка костного мозга. Этот метод предполагает трансплантацию здоровых стволовых клеток в костный мозг. Такие пациенты получают больше шансов на выздоровление, так как во время лечения на организм будет допустимо воздействие большими дозами радиации или препаратами для химиотерапии. Особенно это актуально при редких формах болезни, как, например, волосатоклеточный лейкоз, который поражает преимущественно людей пожилого возраста.
Медлить с проведением лечения после постановки диагноза «острый лейкоз» нельзя. Главной целью терапии является достижение ремиссии. После того, как все признаки болезни будут купированы, пациент получает профилактическое лечение.
Если была выявлена хроническая форма болезни, например, хронический мегакариоцитарный лейкоз, то можно от проведения терапии воздержаться. Выжидательная тактика допустима только при условии благоприятного течения патологии. При первом появлении признаков развития тромбоза и эритромегалии, пациентам назначают цитостатические препараты, дезагреганты и Гепарин.
Диета при лейкозе не сильно отличается от основных правил здорового питания. Следует употреблять в пищу больше свежих овощей и фруктов, полезны крупы и нежирное мясо. Отказаться стоит от продуктов, содержащих кофеин и тугоплавкие жиры, от острых, жирных и жареных блюд.
На стандартный вопрос всех пациентов по поводу того, лейкоз лечится или нет, можно однозначно ответить утвердительно. От болезни можно избавиться, если во время обратиться за помощью к специалистам. Прогноз во многом зависит от вида болезни и от состояния здоровья самого пациента. Поэтому не следует тянуть с обращением к доктору при появлении любых нарушений в работе организма.
Классификация недуга
Такое заболевание, как лейкоз (или лейкемия), делится на две основные формы:
- Хроническая.
- Острая.
проявляется не сразу. На первых его стадиях, когда белых кровяных клеток еще немного в организме, человек чувствует себя вполне нормально. Особые признаки патологии отсутствуют. Позже, когда лейкемия переходит в более серьезные стадии, появляются яркие, характерные симптомы недуга.
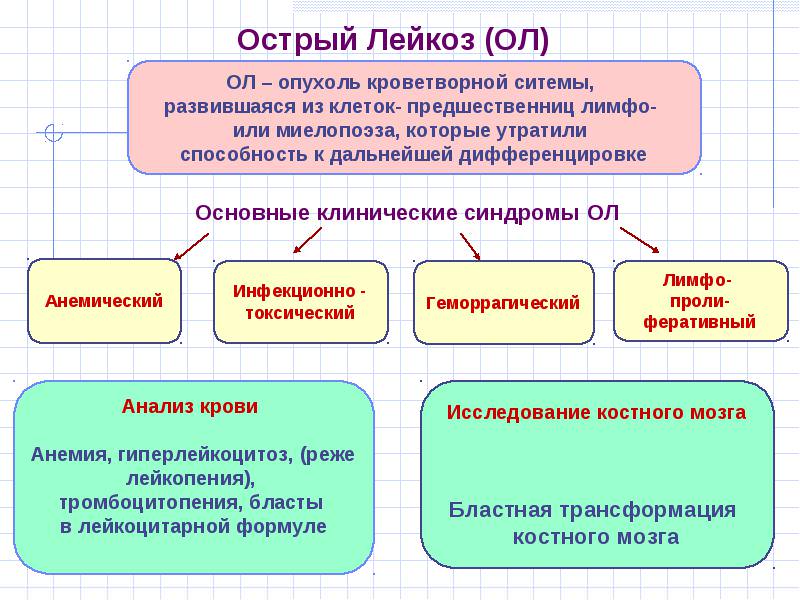 Острый лейкоз является выражением нарушения основных , когда белые тельца полностью начинают вытеснять красные. Соответственно, при этой форме человек чувствует себя очень плохо.
Острый лейкоз является выражением нарушения основных , когда белые тельца полностью начинают вытеснять красные. Соответственно, при этой форме человек чувствует себя очень плохо.
Острые и хронические формы лейкоза имеют свои стадии. Их классификация зависит от выбранной шкалы. Существуют два вида шкалы: метод Бинета и классификация Рай. Стадии острого лейкоза по методу Бинета делятся на три категории: А, В, С. Каждая из них имеет свою симптоматическую картину.
Классификация Рай выделяет четыре стадии лейкоза. Они характеризуются наличием определенного количества лейкоцитов на кубический метр. Определить, сколько присутствует лейкоцитов в крови, можно только после проведения специальных анализов.
Такую диагностику категорий лейкемии считают точной, но не очень удобной, так как сделать качественный прогноз довольно сложно. Поэтому метод Бинета в этом смысле более удобный. Но специалисты предпочитают использовать оба способа, так как они помогают сделать правильное определение существующей стадии рака. Соответственно, можно более точно разработать схему лечения с учетом существующего прогноза состояния пациента.
йПЮРЙНЕ НОХЯЮМХЕ
кЕИЙНГШ — РЕПЛХМ, НАЗЕДХМЪЧЫХИ ЛМНЦНВХЯКЕММШЕ НОСУНКХ ЙПНБЕРБНПМНИ ЯХЯРЕЛШ, БНГМХЙЮЧЫХЕ ХГ ЙПНБЕРБНПМШУ ЙКЕРНЙ Х ОНПЮФЮЧЫХЕ ЙНЯРМШИ ЛНГЦ. пЮГДЕКЕМХЕ КЕИЙНГНБ МЮ ДБЕ НЯМНБМШЕ ЦПСООШ — НЯРПШЕ Х УПНМХВЕЯЙХЕ — НОПЕДЕКЪЕРЯЪ ЯРПНЕМХЕЛ НОСУНКЕБШУ ЙКЕРНЙ: Й НЯРПШЛ НРМЕЯЕМШ КЕИЙНГШ, ЙКЕРНВМШИ ЯСАЯРПЮР ЙНРНПШУ ОПЕДЯРЮБКЕМ АКЮЯРЮЛХ, Ю Й УПНМХВЕЯЙХЛ — КЕИЙНГШ, ОПХ ЙНРНПШУ НЯМНБМЮЪ ЛЮЯЯЮ НОСУНКЕБШУ ЙКЕРНЙ ДХТТЕПЕМЖХПНБЮМЮ Х ЯНЯРНХР Б НЯМНБМНЛ ХГ ГПЕКШУ ЩКЕЛЕМРНБ. оПНДНКФХРЕКЭМНЯРЭ ГЮАНКЕБЮМХЪ МЕ НОПЕДЕКЪЕР НРМЕЯЕМХЪ РНЦН ХКХ ХМНЦН КЕИЙНГЮ Й ЦПСООЕ НЯРПШУ ХКХ УПНМХВЕЯЙХУ.
йНД ОН ЛЕФДСМЮПНДМНИ ЙКЮЯЯХТХЙЮЖХХ АНКЕГМЕИ лйа-10:
C95.9 кЕИЙНГ МЕСРНВМЕММШИ
Классификация
На основании агрессивности, присущей течению заболевания, выделяют острую форму лейкоза и форму хроническую.
Острый лейкоз подразумевает под собой обнаружение в крови значительного количества раковых незрелых клеток, своих функций эти клетки не выполняют. Симптомы лейкоза в данном случае проявляются достаточно рано, заболеванию свойственно быстрое прогрессирование.
Хронический лейкоз определяет способность раковых клеток к выполнению функций, им присущих, за счет чего долгое время симптомы заболевания не проявляются. Обнаружение хронического лейкоза происходит нередко случайным образом, например, в рамках проведения профилактического обследования или при необходимости изучения с той или иной целью крови пациента. Течение хронической формы заболевания характеризуется меньшей агрессивностью, в сравнении с острой его формой, однако это не исключает его прогрессирования из-за постоянного увеличения количества в крови раковых клеток.
У обеих форм есть важная особенность, заключается она в том, что вопреки сценарию многих заболеваний, острая форма никогда не становится хронической и форма хроническая никогда не может обостриться. Соответственно, определения типа «острая» или «хроническая» форма применяются лишь для удобства отнесения заболевания к конкретному сценарию его течения.
В зависимости от конкретного типа лейкоцитов, оказавшихся вовлеченными в патологический процесс, выделяют следующие типы лейкоза:
- Хроническая лимфоцитарная лейкемия (или хронический лимфолейкоз, лимфоцитарный хронический лейкоз) – представляет собой такого типа рак крови, который сопровождается нарушением деления лимфоцитов в костном мозге и нарушением их созревания.
- Хроническая миелоцитарная лейкемия (или хронический миелолейкоз, миелоцитарный хронический лейкоз) – такого типа рак крови, течение которого приводит к нарушению деления клеток костного мозга и к нарушению их созревания, причем эти клетки в данном случае выступают в качестве более молодых форм эритроцитов, тромбоцитов и лейкоцитов.
- Острая лимфобластная лейкемия (или острый лимфолейкоз, лимфобластный острый лейкоз) – течение рака крови в этом случае характеризуется нарушением деления в костном мозге лимфоцитов, а также нарушением их созревания.
-
Острая лимфобластная лейкемия (или острый миелолейкоз, миелобластный острый лейкоз) – в этом случае рак крови сопровождается нарушением деления клеток костного мозга и нарушением их созревания, клетки эти выступают в качестве более молодых форм эритроцитов, тромбоцитов и лейкоцитов. Исходя из типа клеток, подвергшихся вовлечению в патологический процесс, а также исходя из степени нарушения их созревания, выделяют следующие типы течения этой формы рака:
- лейкоз без сопутствующего созревания клеток;
- лейкоз, созревание клеток при котором происходит не в полном объеме;
- лейкоз промиелобластный;
- миеломонобластный лейкоз;
- лейкоз монобластный;
- эритролейкоз;
- лейкоз мегакариобластный.
Причины острого лейкоза крови
Развитию заболевания способствуют вирусные инфекции, ионизирующее излучение. Острый лейкоз может развиваться под влиянием химических веществ-мутантов. К таким веществам относятся бензол, цитостатики, иммунодепрессанты, левомицетин и др.
Под влиянием вредных факторов происходят изменения в строении кроветворной клетки. Клетка мутирует, а затем начинается развитие уже измененной клетки, с последующим ее клонированием вначале в костном мозге, затем в крови.
Увеличение количества измененных лейкоцитов в крови сопровождается выходом их из костного мозга, а затем расселением их в различных органах и системах организма с последующими дистрофическими изменениями в них.
Дифференцировка нормальных клеток нарушается, это сопровождается угнетением кроветворения.
Причину острого лейкоза в большинстве случаев выяснить не удается. Ниже перечислены некоторые из врожденных и приобретенных заболеваний, способствующих развитию лейкоза:
- синдром Дауна;
- анемия Фанкони;
- синдром Блума;
- синдром Кляйнфелтера;
- нейрофиброматоз;
- атаксия-телеангиэктазия.
У однояйцовых близнецов риск острого лейкоза в 3-5 раз выше, чем в популяции.
К лейкозогенным факторам внешней среды относят ионизирующую радиацию, в том числе облучение во внутриутробном периоде, различные химические канцерогены, особенно производные бензола, курение (двукратное повышение риска), химиопрепараты и различные возбудители инфекций. По-видимому, по крайней мере, в некоторых случаях у детей генетическая предрасположенность появляется во внутриутробном периоде. В дальнейшем после рождения под влиянием первых инфекций, возможно, происходят и другие генетические мутации, что в итоге становится причиной развития у детей острого имфобластного лейкоза.
Острый лейкоз развивается в результате злокачественной трансформации гемопоэтических стволовых клеток или ранних клеток-предшественников. Лейкозные клетки-предшественники пролиферируют, не подвергаясь дальнейшей дифференцировке, что приводит к накоплению властных клеток в костном мозге и угнетению остномозгового кроветворения.
Причиной острых лейкозов являются хромосомные мутации. Они возникают под воздействием ионизирующей радиации, что показал рост заболеваемости в 30— 50 раз в Хиросиме и Нагасаки. Лучевая терапия повышает риск болезни. Сигаретный дым вызывает не менее 20% острых лейкозов. Канцерогенным действием обладают химические соединения (бензол, цитостатики). У больных с генетическими заболеваниями лейкозы встречаются чаще. Есть данные, что вирусы способны встраиваться в геном человека, увеличивая угрозу развития опухолей. В частности, Т-лимфотропный ретровирус человека вызывает Т-клеточную лимфому взрослых.
Патологоанатомические изменения касаются главным образом лимфатических узлов, лимфатической ткани глотки и миндалин, костного мозга.
Лимфатические узлы представляют картину метаплазии характера обычно миелобластической ткани. В миндалинах преобладают некротические изменения. Костный мозг красный, состоит в основном из миелобластов или гемоцитобластов, реже из других форм. Нормобласты и мегакариоциты обнаруживаются лишь с трудом.
Патогенез заключается в более быстром росте клона патологических бластных клеток, которые вытесняют клетки нормального кроветворения. Лейкозные клетки могут развиваться на любом начальном этапе кроветворения.
Причины острого лейкоза
Причины лейкоза до настоящего времени неизвестны. Считается, что определенные факторы повышают риск развития лейкемии:
- определенные генетические отклонения,
- заболевания иммунной системы,
- воздействие высоких доз радиации и химических веществ, которые подавляют костномозговое кроветворение.
Причины у детей
Наследственность
При исследовании истории болезни детей больных лейкозом, выяснилось, что у некоторых из них лейкемией болел близкий родственник (мама, папа, бабушка, дедушка). Различные хромосомные дефекты и наследственные заболевания, связанные с нарушением работы иммунитета так же могут быть фактором развития различных видов лейкозов. Повышают риск рака крови синдром Дауна и синдром Кляйнфельтера. А так же болезни Брутона, Фанкони, Атаксия-телангиэктазия, нейрофиброматоз, синдромы Bloom, Kostmann.
Лекарства
Некоторые медикаменты обладают канцерогенной активностью. Если это однозначно доказано, то они исключены из оборота. Между тем есть отдельные исследования, которые связывают длительное применение некоторых препаратов с опухолями. Речь идет о барбитуратах (фенобарбитал), диуретиках, фенитоинах. Цитостатики же могут стать причиной вторичной опухоли. Некоторые исследования указывают на антибиотики пенициллинового ряда.
Химическое воздействие
Синтетические моющие средства, стеновые панели, линолеум и др., а так же канцерогены, которые попадают в детский организм вместе с едой, водой, воздухом. Солнечная радиация. Ультрафиолет в избыточной дозе может спровоцировать онкологию.
Радиоактивное излучение
Довольно значимый фактор. Причем речь идет не только об облучении самих детей, но так же и об облучении их родителей до зачатия ребенка. По открытым данным в интернете, в несколько раз увеличились случаи заболевания лейкозом среди населения, переживших атомные взрывы в Хиросиме и Нагасаки. Те, кто находился от эпицентра на расстоянии 1,5 километров болели лейкемией в 45 раз чаще, в отличии от не облученных людей. Рак крови чаще встречается так же среди жителей чернобыльской зоны и бывшего Семипалатинского ядерного полигона.
Классификация лейкозов
Можно выделить 5 основных принципов классификации:
По типу течения
- острые, из незрелых клеток (бластов)
- хронические, созревающие и зрелые клетки.
Необходимо отметить, что острый лейкоз никогда не переходит в хронический, а хронический не может обостриться. Таким образом, термины «острый» и «хронический» используются только из-за удобства, значение этих терминов в гематологии отличается от значения в других медицинских дисциплинах. Для хронических лейкозов характерны периоды «обострения» — бластные кризы, когда картина крови становится похожей на острый лейкоз.
В соответствии с цитогенезом
Эта классификация основывается на представлениях о кроветворении.
-
Острые лейкозы по цитогенезу подразделяются на:
- лимфобластный,
- миелобластный,
- монобластный,
- миеломонобластный,
- эритромиелобластный,
- мегакариобластный,
- недифференцированный.
-
Хронические лейкозы представлены лейкозами:
- миелоцитарного происхождения:
- хронический миелоцитарный лейкоз,
- хронический нейтрофильный лейкоз,
- хронический эозинофильный лейкоз,
- хронический базофильный лейкоз,
- миелосклероз,
- эритремия/истинная полицитемия,
- эссенциальная тромбоцитемия,
- лимфоцитарного происхождения:
- хронический лимфолейкоз,
- парапротеинемические лейкозы:
- миеломная болезнь,
- первичная макроглобулинемия Вальденстрема,
- болезнь тяжелых цепей Франклина,
- лимфоматоз кожи — болезнь Сезари,
- моноцитарного происхождения:
- хронический моноцитарный лейкоз,
- хронический миеломоноцитарный лейкоз,
- гистиоцитоз X.
- миелоцитарного происхождения:
С точки зрения данной классификации можно говорить об относительном переходе хронических лейкозов в острые лейкозы при продолжающемся, длительном действии этиологических факторов (действие вирусов, ионизирующего излучения, химических в-в и т. д.). То есть кроме нарушений клеток-предшественниц миело- или лимфопоэза развиваются нарушения, характерные для острых лейкозов; происходит «осложнение» течения хронического лейкоза.
На основе иммунного фенотипа опухолевых клеток
В настоящее время стало возможным проводить более точное типирование опухолевых клеток в зависимости от их иммунного фенотипа по экспрессии CD19, CD20, CD5, легких цепей иммуноглобулинов и других антигенных маркеров.
По общему числу лейкоцитов и наличию бластных клеток в периферической крови
- лейкемические (более 50—80×109/л лейкоцитов, в том числе бласты),
- сублейкемические (50—80×109/л лейкоцитов, в том числе бласты),
- лейкопенические (содержание лейкоцитов в периферической крови ниже нормы, но есть бласты),
- алейкемические (содержание лейкоцитов в периферической крови ниже нормы, бласты отсутствуют).
Диагностика лимфолейкоза
Методы представляют собой лабораторные исследования.
- Берется общий анализ крови.
- Проводится генетическое обследование.
- Биохимический анализ крови. Метод лабораторной диагностики, позволяющий определить качество работы функций внутренних органов.
- УЗИ представляет собой ультразвуковое исследование, данная процедура также позволит определить работу системы внутренних органов.
- Томография помогает увидеть послойную картину состояния внутренних органов человека.
- Компьютерная томография — метод послойной диагностики организма, основывающийся на рентгеновском излучении.
- Проведение сканирования костной и лимфатической систем.
- Биопсия лимфоузлов.
Лабораторные методы исследования всех лейкозов
Питание при лейкемии
При борьбе с недугом, пациент теряет много сил и энергии, проявляются побочные эффекты облучения, рацион питания при заболевании несильно отличается от обычного сбалансированного питания. Для поддержания иммунной системы, больным назначается пищевые добавки и витамины.
Рекомендовано отказаться от фаст-фуда, жареной и копченой пищи, алкогольных напитков, постарайтесь исключить чрезмерное употребление соли в вашей еде. Нужно отказаться от кофеина, чая, кока-колы, эти продукты препятствуют усвоению железа, нехватка которого остро ощущается при лейкозе. При данной патологии рекомендовано употреблять продукты богатые на антиоксиданты, а именно: яблоки, морковь, ягоды, чеснок.

Профилактика лейкозов
Употреблять достаточное количество цинка, который обеспечивает важнейшие процессы кроветворения. Включить в рацион морепродукты: мидии, морскую капусту, говяжью печень. Для борьбы с болезнью, пациенту требуется большая затрата сил и энергии, целесообразно употреблять жиры и углеводы, чья концентрация находится в орехах, жирной рыбе, авокадо.
Чтобы получить достаточное количество селена, рекомендовано употреблять бобовые. Кашу гречневую и овсяную. Селен защищает организм от токсических веществ.
Детальнее о причинах лейкоза у взрослых можно узнать из видеоролика.
Клинические проявления
Клинические проявления одинаковы для всех вариантов острых лейкозов и могут быть довольно полиморфными. Начало заболевания может быть внезапным или постепенным. Для них не существует характерного начала, каких-либо специфических клинических признаков. Только тщательный анализ клинической картины позволяет распознать скрывающееся под видом «банального» заболевания более серьёзное.
Характерна комбинация синдромов недостаточности костного мозга и признаков специфического поражения.
В связи с лейкозной инфильтрацией слизистых оболочек полости рта и ткани миндалин появляются некротический гингивит, тонзиллит (некротическая ангина). Иногда присоединяется вторичная инфекция и развивается сепсис, приводящий к смерти.
Тяжесть состояния больного может быть обусловлена выраженной интоксикацией, геморрагическим синдромом, дыхательной недостаточностью (вследствие сдавления дыхательных путей увеличенными внутригрудными лимфатическими узлами).
Использование активной цитостатической терапии повлияло на течение острых лейкозов, то есть привело к индуцированному лекарственному патоморфозу. В связи с этим в настоящее время выделяют следующие клинические стадии заболевания:
- первая атака,
- ремиссия (полная или неполная),
- рецидив (первый, повторный).
Недостаточность костного мозга
Она проявляется в виде инфекционных осложнений, ДВС-синдрома, геморрагического и анемического синдромов.
Развитие инфекционных осложнений происходит вследствие иммунодефицита, вызванного нарушением функции лейкоцитов. Чаще всего инфекционные осложнения имеют бактериальное происхождение, грибковые и вирусные инфекции встречаются реже. Могут развиться ангина, гингивит, стоматит, остеомиелиты челюстно-лицевой области, пневмония, бронхит, абсцессы, флегмоны, сепсис.
Геморрагический синдром при острых лейкозах обусловлен тромбоцитопенией, повреждением печени и стенок сосудов. Он проявляется геморрагическим диатезом петехиально-пятнистого типа. На коже и слизистых оболочках появляются «синячки» и петехии небольшого размера. Появление геморрагий легко провоцируется самыми незначительными воздействиями — трением одежды, легкими ушибами. Могут иметь место носовые кровотечения, кровотечения из десен, метроррагии, кровотечения из мочевыводящих путей. Геморрагический синдром может привести к весьма опасным осложнениям — кровоизлияниям в головной мозг и желудочно-кишечным кровотечениям.
Анемический синдром проявляется в виде бледности, одышки, учащённое сердцебиения, сонливости.
ДВС-синдром чаще имеет место при промиелоцитарном лейкозе.
Специфическое поражение
Отмечаются признаки интоксикации: снижение массы тела, лихорадка, слабость, потливость, снижение аппетита.
Может наблюдаться инфильтрация десен лейкозными клетками, при этом десны гиперплазированы, нависают над зубами, гиперемированы.
Пролиферативный синдром может проявляться увеличением размеров лимфатических узлов (лимфоаденопатия), селезёнки, печени. В ряде случаев на коже появляются лейкемиды — приподнимающиеся над поверхностью кожи образования мягкой или плотной консистенции. Цвет их может соответствовать цвету кожи или быть светло-коричневым, жёлтым, розовым.
Поражение ЦНС (нейролейкемия) возникает особенно часто при ОЛЛ и значительно ухудшает прогноз. Возникает метастазирование лейкозных клеток в оболочки головного и спинного мозга или в вещество мозга. Клинически возможны проявления различной тяжести — от головной боли до тяжелых очаговых поражений.
Манифестация острого лейкоза может быть внезапной или стертой.
Острый миелобластный лейкоз симптомы
Проявить себя это заболевание может в любом возрасте, однако чаще всего оно диагностируется у пациентов после 55 лет. Преимущественно симптомы, характерные для острого миелолейкоза, проявляют себя постепенным образом. В качестве наиболее раннего признака болезни выделяют недомогание, причем появиться оно может за несколько месяцев до того, как себя проявит остальная симптоматика.
Симптоматика этого заболевания присуща предыдущей форме лейкоза и лейкозам в целом. Так, здесь проявляются уже рассмотренные нами анемический и токсический синдромы, что проявляется, в головокружении, выраженной слабости, повышенной утомляемости, плохом аппетите, а также в лихорадке без сопутствующих катаральных явлений (то есть без конкретных факторов, ее провоцирующих: вирусы, инфекции и пр.).
В большинстве случаев лимфоузлы особенно не изменяются, они небольших размеров, безболезненны. Увеличение их отмечается редко, что может определять для них размеры в пределах 2,5-5 см, с сопутствующим формированием конгломератов (то есть в этом лимфоузлы спаяны друг с другом таким образом, что появляется характерный «комочек»), сосредотачиваемых в рамках шейно-надключичного участка.
Костно-суставная система также характеризуется некоторыми изменениями. Так, в некоторых случаях это подразумевает под собой стойкие боли, возникающие в суставах нижних конечностей, а также боли, сосредотачиваемые вдоль позвоночного столба, в результате чего нарушениям подвергается походка и движения. Рентгенограммы в этом случае определяют наличие деструктивных изменений в различных областях локализации, явления остеопороза и пр. Многие больные сталкиваются с определенной степенью увеличения селезенки и печени.
Опять же, актуальны общие симптомы в виде подверженности инфекционным заболеваниям, появления синяков при незначительных ушибах или без воздействия вообще, кровотечений различной специфики (маточные, десенные, носовые), потери веса и боли в костях (суставах).

Comments
(0 Comments)