Причины, симптомы и лечение лейкопении
Как повысить уровень лейкоцитов в домашних условиях
Лечение лейкопении наиболее эффективно, когда медикаментозная терапия дополняется средствами нетрадиционной народной медицины. Одним из лучших средств для увеличения количества эритроцитов и лейкоцитов является мумие. Принимают его по специальной схеме, постепенно увеличивая дозировку.
Схема приема мумие
- утром после пробуждения;
- перед обедом (за полтора часа);
- перед сном.
Дозировка:
- 0,2 г на протяжении первых десяти дней;
- 0,3 г — следующие десять дней;
- 0,4 г — в последние десять дней.
После этого необходим перерыв в течение 10 дней.  Взрослые могут справиться с истощение организма и упадком сил, принимая 25% спиртовую настойку корней барбариса или настоянные на светлом пиве цветки и листья шандры.
Взрослые могут справиться с истощение организма и упадком сил, принимая 25% спиртовую настойку корней барбариса или настоянные на светлом пиве цветки и листья шандры.
Рецепт приготовления настойки из шандры
Две столовые ложки сухого растения залить литром пива. Настоять 4 дня. Процедить. Пить по четверти стакана перед едой.
Лейкопения у взрослых симптомы и причины
Вне зависимости от возрастной группы, чаще всего лейкопения обусловлена значительным уменьшением числа нейтрофилов, на которые возложено большое количество защитных функций. Поэтому вне зависимости от причины возникновения у взрослых, лейкопения обычно проявляется:
- Фебрильной температурой (выше 38С);
- Ознобом;
- Повышенным потоотделением.
Если у ранее внешне здорового взрослого человека внезапно определяется лейкопения, возможны следующие причины возникновения этого состояния:
- Длительный прием лекарств, побочным эффектом которых является влияние на кроветворение;
- Инфекционные процессы (ВИЧ, вирусные гепатиты, туберкулез, саркоидоз);
- Аутоиммунные нарушения (ревматоидный артрит, системная красная волчанка);
- Недостаточное питание (Витамин В12, фолиевая кислота, цинк).
В 2014м году ученые из Швеции представили рекомендации по алгоритму поиска причины возникновения транзиторной лейкопении. Исходя из того, что лейкопения у взрослых – это такое состояние, которое может быть спровоцировано множеством факторов, следует в первую очередь исключить возможность влияния такого фактора, как прием лекарств, угнетающих кроветворение.
Так, обычно выраженная лейкопения с анемией не характерна для этих препаратов:
- Фенотиазинов;
- Полусинтетических пенициллинов;
- Нестероидных противовоспалительных препаратов;
- Барбитуратов;
- Препаратов серебра;
- Сульфонамидов;
- Лекарств, угнетающих функцию щитовидной железы.
Но иногда, при регулярном употреблении этих лекарств на протяжении 2-3 месяцев, возможно развитие лейкопении. Поэтому если у пациента отмечается нейтропения или имеются явления агранулоцитоза, следует подобрать более безопасные аналоги этих препаратов. Несмотря на то, что лейкопения у взрослых – это такое состояние, симптомы при котором могут широко варьироваться, обычно достаточно исключить прием вышеуказанных лекарств для нормализации функций крови. В среднем достаточно 1-2х недель для увеличения числа белых клеток крови.
Если же причины лейкопении установить не удается, проводится ряд лабораторных исследований, позволяющих оценить степень нарушения функции костного мозга. Во всем случаях обследование носит комплексный характер. Исключается наличие хронических вирусных заболеваний, скрытых аутоиммунных процессов, дефицита витаминов. В ситуациях, когда у детей или взрослых имеется стойкая лейкопения, чтобы понять, что это такое, проводится пункция костного мозга.
Причины возникновения лейкопении у пожилых

В 2018 году ученые из Германии опубликовали результаты научного исследования, согласно которому большинство пожилых людей в возрасте старше 75 лет имели стойкие изменения показателей крови. Так, анемия встречалась в 78% случаев, тогда как лейкопения была выявлена в 13% случаев.
Причины лейкопении у пожилых в большинстве случаев практически не отличаются от таковых у взрослых людей. Часто изменение показателей крови у пожилых пациентов связано с употреблением большого количества лекарственных средств.
Однако отдельное внимание нужно уделить препаратам – цитостатикам, которые пожилые люди принимают для лечения аутоиммунных и онкологических заболеваний. При аутоиммунных болезнях цитостатики позволяют сдерживать агрессию собственного иммунитета
При онкологическом процессе цитостатики действуют на клетки злокачественного новообразования, вызывая гибель измененных клеток.
При выраженных симптомах лейкопении лечение основного заболевания откладывается на период восстановления показателей крови до нормы. С целью профилактики инфекционного процесса обычно назначаются антибактериальные препараты, тогда как для восстановления функции костного мозга назначаются колоние-стимулирующие факторы.
В ряде случаев причиной стойкого изменения показателей крови может быть развитие лейкопенического или алейкемического лейкозов. При этих заболеваниях происходит нарушение функции стволовых клеток костного мозга, что приводит к развитию злокачественного процесса.
Виды и степени лейкопении
Болезнь имеет наследственную и приобретенную модификацию, причем в первом случае является врожденным заболеванием. Острый дефицит лейкоцитов характеризует такие опасные заболевания, как синдром Генслера, нейтропения Костмана и синдром Чедиака-Хигаси. Приобретенной форме недуга свойственно воздействие провоцирующих факторов из окружающей среды, либо это неутешительный клинический исход при неправильном консервативном лечении.
Изучая виды и степени лейкопении, стоит уточнить, что такой диагноз встречается абсолютной и перераспределительной разновидности. В первом случае концентрация лейкоцитов снижается до критической отметки 4 000 на 1 мм квадратный, во втором – нанесенные системному кровотоку убытки не столь глобальные, но тоже ощутимые для состояния пациента.
Главные симптомы лейкопении
Основным признаком того, что возникло инфекционное осложнение, является фебрильная лихорадка. На 90% резкий подъём температуры означает инфекцию, но 10% приходится на осложнения неинфекционного генеза (опухолевая лихорадка, индивидуальная реакция на препараты и т. д.).
Иногда температура поднимается не сразу, а держится субфебрильной с периодическими скачками до высоких цифр. У людей с лейкопенией, но принимающих глюкокортикостероиды, температура обычно не повышается.
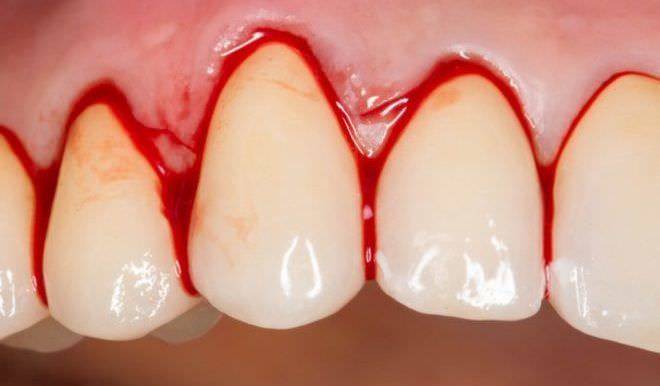
Основными входными воротами инфекции при лейкопении выступает ротовая полость. Поэтому немаловажные признаки возможной лейкопении являются:
- болезненные язвы во рту;
- кровоточащие десна;
- болезненное глотание вследствие увеличения миндалин;
- осипший голос в сочетании с лихорадкой.
Инфекционные болезни при лейкопении протекают значительно тяжелее, у таких больных часто стёрта клиническая картина из-за отсутствия типичных признаков воспаления (краснота, отёк, боль). Велик риск развития молниеносного сепсиса, когда первое проявление инфекции доходит до генерализованного септического поражения за считанные часы.
Летальность от септического шока среди людей с лейкопенией в 2 раза выше, чем среди людей с нормально функционирующей системой крови. Наряду с типичными бактериальными возбудителями, при лейкопении инфекцию могут вызывать микроорганизмы, не встречающиеся среди людей без недостатка лейкоцитов (атипичные возбудители).
Лейкопению, возникшую на фоне химиотерапии, следует рассматривать отдельно. В этом случае лейкопения является проявлением цитостатической болезни. При этом заболевании происходит поражение всей системы кроветворения. В крови падает не только содержание лейкоцитов, но и эритроцитов (эритропения), а также тромбоцитов (тромбоцитопения).

Сначала появляется лихорадка, затем из-за тромбоцитопении возникает геморрагический синдром, проявляющийся кровотечениями и кровоизлияниями. По причине эритропении присоединяется анемический синдром (бледный цвет кожи, общая слабость). Такое состояние очень опасно и требует немедленной госпитализации, где для стабилизации состояния больному сделают переливание крови.
К другим признакам цитостатической болезни стоит отнести:
- поражение печени;
- оральный синдром (отёк слизистой рта, некротически-язвенный стоматит);
- кишечный синдром (нейтропенический энтероколит или некротическую энтеропатию).
Нейропенический энтероколит – острое воспаление кишечника, возникающее из-за гибели эпителиальных клеток кишечника. Проявляется это состояние болями в области живота без определённой локализации, метеоризмом, диареей. Почти у половины больных с лейкопенией нейропенический энтероколит предшествует сепсису, переходящему в септический шок.

Симптоматические проявления
Типичных (специфичных) клинических признаков, указывающих на низкий уровень лейкоцитов нет, патологические признаки обусловлены действием инфекционных “агентов” проникших в кровь.
Незначительные отклонения от границ допустимого диапазона приемлемы, жалоб на здоровье пациенты не предъявляют.
В случае сильного отклонения (тяжёлая степень), на первой неделе инфекция “фиксируется” у четверти больных, однако продолжительное (месяц) сохранение такой степени тяжести лейкопении, на 100% свидетельствует о инфекционных осложнениях в организме.
Скоротечность и динамичность развития патологического состояния именуемого лейкопенией — аргументы свидетельствующие в пользу увеличения рисков возникновения инфекционных осложнений.
Дефицит лейкоцитов, позволяет активизироваться инфекционным возбудителям (вирусам, бактериям, грибковым паразитам).
Заражение организма (попадание в кровь гноеродных микроорганизмов, токсинов) происходит скоротечнее, первичное заболевание, на фоне которого развилась лейкопения протекает тяжело.
Повышение температуры, считается превалирующим, часто первичным симптоматическим фактором, указывающим на развитие инфекционного патологического процесса на фоне лейкопении.
Возникшее лихорадочное состояние, которое способно быть продолжительным — неоспоримый аргумент проверить уровень лейкоцитов. Причём температурные колебания у больных разнятся от незначительных (37.2) до ощутимых (39 и выше).
Ротовая полость представляет удобный “плацдарм” для разрастания инфекционных очагов, плотно укомплектованных патогенными микроорганизмами. Кроме лихорадки, перечень клинических проявлений, характерных для больных с дефицитом лейкоцитов включает:
- кровоточивость дёсен
- появление болевых ощущений при глотании
- возникновение язвочек на слизистой оболочке полости рта
Специфичная симптоматика появляется после воздействия препаратов, используемых для лечения онкологических заболеваний, при проведение процедур химиотерапии, лучевого облучения. Возникающая цитостатическая болезнь поражает все ростки кроветворения. В крови наступает дефицит всех форменных элементов, повышается вероятность развития тромбоцитопении, эритропении. Среди характерных признаков, кроме роста температуры, выделяют:
- отёчность слизистой рта
- язвенный стоматит
- диарея
- слабость организма
- бледность кожи
- кровоизлияния
- метеоризм
- болевые ощущения в животе
Ионизирующая радиация, применение цитостатических препаратов при лечение опухолей, способны крайне пагубно отражаться на состояние организма, происходит гибель клеток (костного мозга, пищеварительного тракта, кожного покрова), находящихся в процессе деления.
Чрезвычайно опасны осложнения цитостатического заболевания, имеющие как инфекционную, так и бактериальную природу, при которой негативный сценарий развития способен привести к летальному исходу.
Клинические проявления: острая недостаточность.
Воспалительный процесс, при недостаче лейкоцитов в крови сопровождается характерными отличительными особенностями:
- поражение мягких тканей — чрезмерное насыщение кровью кожного покрова, незначительные болевые ощущения
- воспаление лёгочной ткани спровоцированное бактериальным натиском — рентген-снимки не фиксируют заметных патологических нарушений, хотя слабость, рост температуры, повышенная потливость, быстрая утомляемость неотъемлемо присутствуют
- некротический энтероколит, характеризуемый вероятным развитием перитонита, парапроктита
Каждый десятый случай сопровождается острыми мышечными болями, отёчными проявлениями.
Грибковая инфекция “дружит” с лейкопенией, вероятная симптоматическая картина следующая:
- повторяющейся кандидоз полости рта
- пиодермия
- диарея
- фурункулы, карбункулы
Причины возникновения лейкопении
Лейкопения может возникать по трём механизмам:
- недостаточная выработка лейкоцитов костным мозгом;
- повышенное разрушение лейкоцитов;
- неправильное распределение лейкоцитов в крови.
По происхождению эта болезнь может быть врождённой (циклическая нейтропения) и приобретённой.
Снижение синтеза лейкоцитов возникает:
- при генетических заболеваниях (врождённая лейкопения);
- при злокачественных новообразованиях, в том числе поражающих органы кроветворения;
- при апластической анемии и миелофиброзе;
- при приёме некоторых антидепрессантов, противоаллергических, противовоспалительных, антибиотиков, анальгетиков и диуретиков;
- при долгосрочном взаимодействии с химикатами (пестициды, бензол);
- при продолжительной лучевой терапии;
- при недостатке фолиевой кислоты, меди или витамина В12, неправильном отложении гликогена 2b типа.

Повышенное разрушение нейтрофилов возникает:
- в результате химиотерапии больных с онкологией (миелотоксическая лейкопения);
- при аутоиммунных заболеваниях (тиреоидит, системная красная волчанка);
- при ВИЧ-инфекции и СПИДе.
Неправильное распределение лейкоцитов в крови возникает в результате инфекционного поражения организма:
- вирусами (краснухи, гепатита, цитомегаловирусом, Эпштейна-Барра, парвовирус В12);
- бактериями (туберкулёз, бруцеллёз, тяжёлый сепсис);
- грибками (гистаплазмоз);
- простейшими (малярия, лейшманиоз).

Точную причину лейкопении устанавливает врач-гематолог по результатам анализов и обследования пациента.
У ребёнка возможно возникновение особой формы лейкопении – транзиторная. Это состояние не нуждается в лечении и считается вариантом нормы. Такая лейкопения возникает у новорождённых под действием антител матери, поступивших в кровеносное русло ребёнка во время беременности.
У ребёнка диагностируется уменьшение количества гранулоцитов в крови (до 15%) на протяжении длительного времени. Показатели общего количества лейкоцитов крови при этом находятся в пределах нормы. Транзиторная лейкопения проходит без медикаментозного вмешательства до достижения ребёнком четырех лет.
 Наблюдение у педиатра
Наблюдение у педиатра
Симптомы и лечение заболевания
Лейкопения опасна своим бессимптомным проявлением. В самом старте развития болезни видимой симптоматики не существует. В ходе развития человек начинает ощущать слабость, усталость, начинает падать иммунитет, из-за чего появляются частые болезни. В этот период практически никто не обращается к специалисту за помощью, считая, что недомогание вскоре пройдет
Это не так, болезнь прогрессирует и развивается, важно обращать внимание на такие симптомы, как частые болезни без видимой причины
Дополнительно на первом этапе отмечают такие симптомы заболевания:
- озноб;
- учащенное биение сердца;
- повышенная температура.
Второй этап характеризуется:
- развитием во рту воспалительных процессов;
- язвочками в области кишечника;
- пневмонией;
- увеличением миндалин.
Наличие симптоматики зависит от типа недостающих лейкоцитов. Снижение гранулоцитов приводит к ослабленной работе иммунитета и появлению частых простудных болезней. Уменьшение количества агранулоцитов становится причиной опухоли желез, селезенки, на этом фоне появляются другие серьезные болезни.
Ученые предположили, что риск появления простудных болезней внутри человеческого организма напрямую зависит от количества лейкоцитов, входящих в состав крови. Проведенные исследования доказали, что у пациентов со сниженным уровнем лейкоцитов за первую неделю развились инфекционные болезни. К дополнительному фактору заражения ОРЗ относят скорость развития лейкопении. Если заболевание прогрессирует с повышенной скоростью, то и вероятность заболеть возрастает. При лейкопении любого типа болезнь может длительное время развиваться и проявлять неприятные симптомы.

Практически регулярно у пациентов с лейкопенией обнаруживают повышенную температуру. Это первый признак начала развития болезни, более 90% жителей имеют такой симптом. У 10% заболевших повышенная температура возникла из-за занесенной инфекции, у 50% больных не было обнаружено причин лихорадочного состояния. Симптомы заболевания зачастую даже не проявляют себя, а потому не всегда есть возможность вовремя диагностировать лейкопению.
Причины лейкопении
Почему возникает столь опасное состояние? В норме у человека нейтрофилы (гранулоцитарные лейкоциты) образуются в костном мозге, откуда поступают в кровь. Далее нейтрофилы проникают в различные ткани организма, выполняя свои дальнейшие функции. В частности, они борются с чужеродными бактериями, обеспечивая таким образом защиту от инфекций.
Процессы образования нейтрофилов или их ускоренное разрушение могут быть обусловлены такими факторами:
- воздействие чрезмерных доз радиации (например, при лечении онкологических недугов);
- прием отдельных медпрепаратов (цитостатиков, карбамазепина, некоторых антибиотиков, антитиреоидных средств и др.);
- ускоренная потеря массы тела;
- аутоиммунные недуги, такие как красная волчанка или тиреоидит;
- тяжелые осложнения при вирусных, а также бактериальных инфекциях;
- воздействие вирусов: Эпштейна-Барр, цитомегаловируса, желтой лихорадки, гепатита;
- наследственные болезни;
- химиотерапия, а также попадание в организм некоторых токсичных веществ (мышьяк, ртуть);
- выраженный дефицит железа, витаминов В1 или В12, меди, фолиевой кислоты и других веществ, участвующих в созревании лейкоцитов.
Более точно установить конкретную причину может врач-гематолог после выполнения необходимых анализов.
Диагностика
Основным анализом для выявления лейкопении является анализ крови, в частности – определение числа лейкоцитов. В норме их количество должно превышать 4,0х10 9/л, но не заходить за предел 9,0х109/л. Отклонение в меньшую сторону свидетельствует о нарушении кроветворения или об интенсивном разрушении уже имеющихся лейкоцитов под влиянием каких-либо негативных факторов.
Для более точной диагностики подсчитывают абсолютное число нейтрофилов, а не количество лейкоцитов вообще. Это вызвано тем, что при некоторых недугах показатель нейтрофилов может быть сниженным, а в то же время число лейкоцитов продолжает оставаться нормальным за счет лимфоцитов и других компонентов крови.
При необходимости пациенту выполняют пункцию костного мозга для установления причины заболевания. При неясном диагнозе назначают дополнительные исследования крови.
Что такое лейкопения крови у взрослых
Выше было указано, что существуют определенные типы белых кровяных клеток, каждый из которых обладает различной способностью бороться с болезнями. В соответствии с недостатком той или иной разновидности лейкоцитов выделяют конкретный тип клеточной недостаточности.
Нарушения лейкоцитарной формулы с участием определенного типа лейкоцитов могут быть следующие:
- Нейтропения. При нейтропении наблюдается недостаточное количество нейтрофилов, типа лейкоцитов, который борется с инфекциями, грибками и бактериями. Нейтропения может быть вызвана раком, а также заболеваниями, расстройствами или инфекциями, которые повреждают костный мозг. Кроме того, определенные лекарства и отравление также могут вызвать нейтропению.
- Лимфоцитопения. При этой форме лейкопении уменьшается количество того типа лейкоцитов, который, помимо других задач, защищает организм от вирусных инфекций. Лимфоцитопения может возникнуть в результате наследственной предрасположенности. Также бывает связана с определенными заболеваниями или выступать в роли побочного эффекта после приема некоторых лекарств или использования других методов лечения.
- Нарушения моноцитов. Моноциты помогают избавиться от мертвых или поврежденных тканей и регулировать иммунный ответ организма. Инфекции, рак, аутоиммунные заболевания и другие состояния могут вызывать увеличение количества моноцитов. Уменьшение количества этих клеток нередко является результатом применения токсических веществ, химиотерапии и других причин.
- Эозинофилия. При этом нарушении наблюдается большее количество, чем обычно, эозинофильных клеток, борющихся с различными болезнетворными возбудителями. Эозинофилия может быть вызвана множеством состояний и расстройств, чаще всего аллергической реакцией или паразитарной инфекцией.
- Базофильные расстройства. Базофилы составляют лишь небольшое количество лейкоцитов, но они играют роль в заживлении ран, сдерживании инфекции и аллергических реакций. Уменьшение количества базофилов может возникнуть в результате аллергических реакций или инфекций. Увеличение числа этих клеток может быть вызвано определенными типами рака крови или другими расстройствами.
Симптомы лейкопении у взрослых чаще всего отсутствуют, но иногда они совпадают с признаками инфекции, поэтому стоит насторожиться при появлении:
- Лихорадки
- Озноба
- Кашля
- Затрудненного дыхания
- Поноса
- Боли
Если используется устройство для внутривенного доступа (катетер), стоит проверить если на месте инъекции покраснение, припухлость, боль или гнойное выделение. На фоне низкого АКН может не определяться покраснение или другие признаки воспаление, но при это все же будет развиваться инфекция.
Видео: Лейкоциты в крови понижены
Лечение лейкопении
Как лечить лейкопению зависит от степени тяжести состояния. При небольшом отклонении количества лейкоцитов от нормы лечение больных заключается в устранении причины лейкопении и комплексе мероприятий по профилактике инфекций.
Палата убирается с дезраствором, используют бактерицидные УФ-лампы. Лечение должно проводиться комплексное:
- устранение факторов, ставших причиной лейкопении (прекращение приёма лекарственных средств, восполнение дефицита макро и микроэлементов в организме больного, лечение первичной инфекции, прекращение использования химических веществ или регулярного облучения);
- постельный режим и максимальная стерильность помещения;
- профилактика возможных или возникших инфекционных осложнений антибиотиками и антимикотиками;

- гормональная терапия глюкокортикостероидами (малыми дозами гидрокортизона);
- переливание части крови, а именно лейкоцитарной массы (при отсутствии антител к антигенам лейкоцитов);
- стимуляция лейкопоэза лекарственными средствами;
- снятие интоксикации организма;
- применение народных методов – например, приём алтайского мумиё, настойки на пиве из листьев и цветов шандры, настоя на спирту кореньев барбариса, пустырника, отвара овса, настойки донника, настоя прополиса с полынью, травы полевого хвоща;
- особый рацион.
Какие общие симптомы характерны для лейкопении
Вне зависимости от того, с чем связана лейкопения, симптомы этого состояния в большинстве случаев будут сопряжены с проявлениями иммуносупрессии. В 2019 году учеными из Валденского университета, США, была опубликована научная работа, в которой отмечено, что развитие инфекций, вызванных условно-патогенной флорой, начинается при снижении числа нейтрофилов до 1*109/л (в норме до 1*109/л).
Если предварительно не проводить исследования клеточного состава крови, то у детей и взрослых предположить, что это лейкопения, могут такие симптомы снижения иммунной защиты, как:
- Кожные инфекции;
- Гингивит;
- Глубокий абсцесс тканей;
- Перитонит;
- Остеомиелит;
- Легочный абсцесс;
- Синусит и легочные инфекции, включая пневмонию;
- Острый средний отит;
- Менингит;
- Септицемия;
- Артрит;
- Лихорадка;
- Кандидоз кожи и слизистых оболочек;
- Кашель;
- Ощущение недомогания;
- Конъюнктивит;
- Диарея;
- Афтозный стоматит.
Медикаментозная терапия
Лейкопения крови чаще всего сопровождает начало патологических процессов, связанных с разрушением белых кровяных телец. Она опасна на всех стадиях, поэтому желательно начинать ее устранение с первых симптомов. Для этого используют лекарственные средства, действие которых направлено на стимуляцию лейкопоэза. Они делятся на две группы:
- Для стимуляции метаболических процессов. К ним относятся Пентоксил, Метилурацил, Лейкоген и т.п. Они обладают свойствами регенерации клеток и способностью восстановления иммунитета на клеточном и гуморальном уровне.
- Для повторения колониестимулирующих факторов. Это — Саграмостим, Филграстим, Ленограстим.
Препараты обеих групп можно использовать при всех видах лейкопении. Хорошим дополнением к лекарствам служат БАДы, которые обычно рекомендует лечащий врач.
Почему возникает
Лейкопения, хотя широко распространена и довольна известна, но все-таки возникает значительно реже, чем лейкоцитоз. Этиология и патогенез синдрома весьма обширны. Наиболее распространены следующие факторы, приводящие к снижению уровня лейкоцитов в крови:
- Наследственные заболевания, вызывающие различную патологию кроветворения.
- Нередко к лейкопении приводит острый дефицит витаминов В1 и В12, железа, меди и фолиевой кислоты, необходимых для созревания и пролиферации лейкоцитов. К этому состоянию могут привести даже погрешности в питании.
- Опухоли с метастазами в костный мозг, апластическая анемия.
- Но основные причины лейкопении кроются в повышенном разрушении белых кровяных телец. Чаще всего оно вызывается аутоиммунными процессами, сильнодействующими химическими препаратами, которые используются в лечении онкологических и инфекционных заболеваний. К ним относятся цитостатики, антибактериальные средства, некоторые противовоспалительные медикаменты. Иногда лейкопению могут вызвать лекарства для лечения эпилепсии.
- Частой причиной снижения образования всех видов кровяных клеток является поражение костного мозга (аплазия и гипоплазия), вызванное облучением и повышенным радиационным фоном.
Самые распространенные причины лейкопении у взрослых — разрушение и уничтожение лейкоцитов вследствие усиления функционирования селезенки на фоне некоторых трудно поддающихся лечению заболеваний, таких как лимфогранулематоз, туберкулез, цирроз печени, сифилис, вирусный гепатит и т.д.
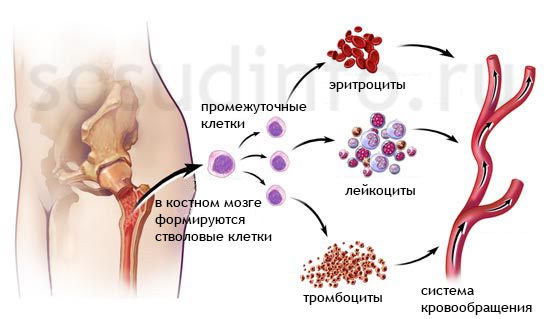
Формирование кровяных клеток в костном мозге
Патогенез лейкопении
Остановимся подробней на механизме зарождения и развития данного патологического нарушения.
Фундаментальные предпосылки старта патологического процесса:
- сбой работоспособности органов кроветворения (селезёнка, лимфатические сосуды, красный костный мозг) продуцирующих лейкоциты
- перераспределение в крови лейкоцитов по причине нарушения циркуляции
- повышение скорости разрушения нейтрофилов
При здоровом кроветворении, “зона” сосредоточения лейкоцитов — костный мозг, откуда вместе с кровью, происходит транспортировка к органам и тканям.
Допустимые показатели колеблются в диапазоне 4-9×109/л.
Жизненный цикл белых кровяных клеток ограничен, не превышая десяти-двенадцати дней.
При процедурах химиотерапии, лучевого облучения, гибнут растущие клетки костного мозга, что не позволяет полноценно формироваться лейкоцитам.
Проникновение инфекции, влечёт сокращение свободных циркулирующих белых кровяных телец.
Паразитарные “атаки” на организм влекут разрастание селезёнки, становящейся резервуаром для избыточного скопления лейкоцитов. Итог, в крови констатируется дефицит белых кровяных клеток.
У ВИЧ-инфицированных разрушаются стромальные клетки костного мозга, что рушит работоспособность (постоянство) системы кроветворения.
Гематологические патологии провоцируют негативные изменения в стволовых клетках костного мозга, являющихся “источником” пролиферации (роста) лейкоцитов.
Классификация
Виды белых клеток крови
- Гранулоциты — внутри клеток присутствуют специфические гранулы. Составляют 60-70% всего состава лейкоцитов.
- Агранулоциты — не содержат гранул, делятся на лимфоциты (25-30%), моноциты (5-10%)
Форма протекания
- острая — длиться 2-3 месяца
- хроническая — месяцами, высокие риски развития агранулоцитоза, комплексное обследование обязательно
Выделяют следующие типы лейкопении
- первичная — обусловлена нарушениями синтеза, повышенным распадом нейтрофилов (основного компонента гранулоцитов)
- вторичная — присутствуют провокационные факторы, пагубно отражающиеся на процессах кроветворения
Степени
- лёгкая — показатель равняется 1.5×109/л., осложнений нет
- средняя — 0.5-0.9×109/л., риски инфекционного поражения
- тяжёлая — менее 0.5×109/л., опасность агранулоцитоза

Comments
(0 Comments)