Что такое лейкоэнцефалопатия головного мозга причины заболевания, лечение
Содержание
- Болит голова в затылке
- Болит голова и глаза
- Болит голова и температура
- Болит голова и тошнит
- Болит голова при беременности
- Головная боль в висках
- Головная боль и головокружение
- Головная боль при грудном вскармливании
- Головная боль РАЗНОЕ
- Головные боли при остеохондрозе
- Давление и головные боли
- Из за чего может болеть голова
- Киста мозга
- Кормящей маме при головной боли
- Лечение мозга
- Обезболивающие от головной боли
- Опухоль мозга
- Почему болит голова
- Сильная головная боль
- Таблетки от головной боли
- Температура и головная боль
- У ребенка болит голова
- Частые головные боли
- Что делать если болит голова
- Энцефалопатия
Другие статьи:
| Головные боли при шейном остеохондрозе. Симптомы, лечение, далее… |
| герпес Добрый день. С самого юного возраста (8 далее… |
| Как отражается доброкачественная опухоль гипофиза на женском далее… |
Популярное
| Узи головного мозга может показать опухоль (2) |
| Если болит голова и тошнит какое это давление (2) |
| Точка на стопе отвечающая за головную боль (2) |
| Массаж при боли головы в затылке (1) |
| Аспирин кардио от головной боли (1) |
| Могут ли от шейного остеохондроза быть головные боли (1) |
Может быть Вас заинтересует:
| Опухоли головного мозга: диагностика и лечение в далее… |
| Отзыв: ПреператПарацетамол МС- При головной боли, воспалении далее… |
| Болит голова после кальяна: причины, профилактика, далее… |
Что такое лейкоэнцефалопатия головного мозга
Виды заболевания
Список разновидностей данной патологии составляют:
Данный вид лейкоэнцефалопатии считается специалистами самым тяжелым, он в большинстве случаев влечет за собой такие последствия, как полное разрушение и смерть.
Перивентикулярная форма. Эта разновидность представлена в виде воздействия на подкорковые структуры мозга, возникающего на фоне кислородного голодания, протекает в хронической форме. Чаще всего она локализуется параллельно с сосудистой деменцией в мозжечке, стволовой области головного мозга и отделах полушарий, связанных с двигательной активностью. В области подкорковых волокон происходит формирование патологических бляшек, также они могут возникать в глубоких слоях серого вещества.
Причины появления заболевания
Главным звеном для возникновения такого недуга, как лейкоэнцефалопатия, становится состояние острого иммунодефицита, проявляющегося на почве инфицирования человеческого организма палиомавирусом.
Фактор риска составляют:
- СПИД и ВИЧ инфекция.
- Лейкоз.
- Гипертоническая болезнь.
- Саркаидоз.
- Туберкулез.
- Иммунодифецитное состояние, возникающее на фоне терапии, проводимой с помощью иммунодепрессантов.
- Лимфогранулематоз.
- Злокачественные новообразования, появляющиеся в тканях и органах.
Симптоматика заболевания
Признаки, характерные для данного недуга очень похожи на картину поражения некоторых структур мозга, определяемую специалистами. Выделяются:
- Нарушение координации движений.
- Афазия.
- Гемипарезы.
- Дизартрия.
- Снижение остроты зрения.
- Понижение уровня интеллектуальных способностей у больного (приводит к деменции).
- Постоянная головная боль и так далее.
Диагностирование заболевания
Для установления более точного диагноза и места нахождения проблемы специалистами осуществляется целый ряд мероприятий, направленных на диагностирование заболевания:
- Консультация таких специалистов, как невропатолог и инфекционист.
- Проведение электроэнцефалографии.
- МРТ головного мозга.
- Осуществление диагностической биопсии головного мозга.
Пациент проходит обследование при помощи лабораторных методов диагностики. Основным методом врачи считают полимеразную цепную реакцию, она направлена на обнаружение вирусного ДНК в мозговых клетках. Реакция давно уже зарекомендовала себя с положительной стороны, ее достоверность равна 95%.
Люмбальная пункция считается еще одним способом, помогающим обнаружить у пациента лейкоэнцефалопатию. На сегодняшний день он считается непопулярным, это связано с его малой информативностью. Показателем к данному способу исследования становится небольшое увеличение уровня белка в составе спинномозговой жидкости больного.
Поддерживающая терапия
Окончательно избавиться от подобного недуга человек не может. В таком случае все лечебные мероприятия направляются на удержание развития заболевания и активизацию деятельности подкорковых структур мозга.
Сосудистое слабоумие #8212; итог вирусного поражения структур мозга, лечение направляется на подавление данного вирусного очага.
Специалисты для поддержания жизни пациента в течение некоторого времени назначают такие лекарственные препараты, как цитарабин, топотекан, пептид-Т и так далее.
Излечиться совсем больной от лейкоэнцефалопатии не может. Срок жизни от момента обнаружения первых признаков поражения центральной нервной системы до смерти не долог – полгода. Терапевтические мероприятия могут продлить жизнь на год.
Причины патологии
Лейкоэнцефалопатия сосудистого происхождения может развиваться как следствие одной из перечисленных ниже патологий. Основное условие, актуальное во всех случаях, – это длительное неконтролируемое течение заболевания, полное отсутствие его лечения или же прием неадекватного лечения.
- Гипертоническая болезнь или вторичная артериальная гипертензия. При условии систематического повышения цифр артериального давления выше допустимых норм сосуды головного мозга испытывают колоссальную нагрузку. Их стенки претерпевают ряд реактивных изменений, становятся толще и теряют присущую им эластичность. Как следствие, они пропускают все меньший объем крови к клеткам головного мозга. Развивается явление хронической ишемии.
- Стенотическое поражение крупных сосудов, несущих кровь к головному мозгу. В большинстве случаев причиной тому служит атеросклероз. Бляшка может локализоваться в устье общей сонной, внутренней сонной или же позвоночной артерии. Возможен и вариант наличия нескольких бляшек в различных сегментах артериального русла мозга. В любом случае эти бляшки постепенно растут, увеличиваются в размерах, препятствуя тем самым нормальному току крови. Это также приводит к развитию хронической ишемии головного мозга.
-
Расстройства на уровне микроциркуляторного русла. Чаще всего капиллярную сеть мозга поражает воспалительный процесс. Само воспаление может иметь аутоиммунный или же вирусный генез, причем первый вариант встречается намного чаще. Поражение капилляров приводит к тому, что нарушается их функционирование.
Ведь основная их задача – это диффузия компонентов артериальной крови в ткани, при одновременной диффузии продуктов метаболизма в кровяное русло из тканей. Когда происходит сбой, капилляры не отдают в нервную ткань достаточное количество кислорода, а также не выводят из ткани продукты метаболизма. Как следствие, явление прогрессирующей ишемии усугубляется эндогенной интоксикацией.
Это основные причины, из-за которых может развиваться сосудистая энцефалопатия. Примечательно, что если первые две причины характерны для возрастной группы 60-70 лет и старше (типично для данной патологии), то последняя причина приводит к развитию болезни в возрасте 30-40 лет, имея при этом крайне неблагоприятный прогноз.
Кто попадает в группу риска?
Исходя из названных выше причин, можно выделить основные группы риска в отношении развития заболевания:
- лица, длительное время страдающие от гипертонии и не принимающие адекватного лечения;
- лица, длительное время страдающие от атеросклеротического поражения сосудов головного мозга с соответствующими клиническими проявлениями;
- лица, переносящие вирусные заболевания, при которых может поражаться головной мозг и его отдельные структуры (сосуды, оболочки и т.д.);
- лица, страдающие от какого-либо аутоиммунного заболевания, либо же имеющие отягощенную наследственность в отношении аутоиммунной патологии;
- лица, близкие родственники которых страдали от проявлений деменции неуточненного генеза.
Последний пункт связан с тем, что такое заболевание как сосудистая энцефалопатия, стали диагностировать относительно недавно.
На последний пункт стоит обратить внимание еще и потому, что из него следует дополнительный возможный этиологический фактор болезни – отягощенная наследственность. Однако роль наследственности в развитии сосудистой лейкоэнефалопатии остается до конца не изученной, поэтому мы не стали ее выносить в перечень основных причин развития данного заболевания
Диагностика
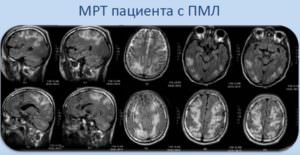
- Электроэнцефалограмма или допплерография – для изучения состояния сосудов мозга;
- МРТ – для выявления множественных очагов поражения белого мозгового вещества;
- КТ – метод не так информативен, как предыдущий, однако все же позволяет выявить патологические нарушения в структурах мозга в виде инфарктных очагов.
К лабораторным исследованиям, позволяющим диагностировать лейкоэнцефалопатию, относятся:
- ПЦР-диагностика – метод «полимеразной цепной реакции», позволяющий на уровне ДНК выявить в клетках мозга вирусные возбудители. Для проведения анализа у пациента производят забор крови, информативность результата при этом составляет не мене 95%. Это позволяет отказаться от проведения биопсии и осуществления открытого вмешательства в структуры мозга как следствие.
- Биопсия – методика предполагает забор тканей мозга для выявления структурных изменений в клетках, степени развития необратимых процессов, а также скорости течения болезни. Опасность проведения биопсии состоит в необходимости непосредственного вмешательства в ткани мозга для забора материала и развитии вследствие этого осложнений.
- Люмбальная пункция – производится для исследования спинномозговой жидкости, а именно, степени повышения уровня белка в ней.
На основании результатов комплексного обследования врач-невролог делает заключение о наличии заболевания, а также форме и скорости его прогрессирования.
Лечение
Специфическая терапия неизвестна. Для подтверждения эффекта лечения различными противовирусными препаратами не хватает . Самым эффективным методом лечения является восстановление активности иммунной системы.
У пациентов с иммуносупрессивной терапией она должна быть по возможности отменена или уменьшена дозировка. Пациентам, получавшим моноклональные антитела показан . У пациентов с возникновением ПМЛ после трансплантации органов при определенных условиях трансплантированный орган должен быть удален. Обсуждается возможность применения атипичных нейролептиков: известна их способность блокирования — — эти же рецепторы являются целью вируса JC; для подтверждения этого предположения пока нет контролируемых исследований.
Прогрессирующая сосудистая лейкоэнцефалопатияболезнь Бинсвангера, субкортикальная артериосклеротическая энцефалопатия
Общее описание
Чаще встречается у мужчин старше 60 лет.
Этиологический фактор — артериальная гипертензия. Наследственная предрасположенность отмечается в 20% случаев. У 50% больных имели место периодические преходящие нарушения в виде парезов/параличей или нарушения глотания/речи с последующим обратным развитием симптомов.
Клиническая картина
Симптомы прогрессирующей сосудистой лейкоэнцефалопатии развиваются на протяжении нескольких лет. Часто отмечается снижение критики пациентов к своему состоянию, поэтому к врачам обращаются близкие пациентов. Имеют место следующие жалобы: снижение памяти и внимания, изменение настроения, замедление мышления (70–90%), затруднение при разговоре (45%). В 50% случаев отмечается замедленность движений и нарушение походки. Наблюдаются слабость в одной половине тела (40%), затруднение при глотании (30%), недержание мочи (25%).
При объективном осмотре пациента выявляют синдром деменции (интеллектуально-мнестическое снижение) (90%), остальные когнитивные дисфункции (афазия, апраксия, агнозия) (50%). Также можно выявить гипо- и брадикинезию, ригидность, дисбазию, гипосмию. «Сенильная походка», атаксия, постуральная неустойчивость с частыми падениями отмечаются в 50% случаев. Гемипарез, гиперрефлексия, патологические знаки, псевдобульбарный синдром — в 45%. Тазовые дисфункции — в 25%.
Лечение прогрессирующей сосудистой лейкоэнцефалопатии
- Симптоматическая терапия.
- Коррекция артериального давления, дезагреганты, нейропротекторы.
- Катетеризация мочевого пузыря.
- Реабилитация.
- Социальная адаптация.
- Вторичная профилактика.
Лечение назначается только после подтверждения диагноза врачом-специалистом.
Основные лекарственные препараты
Имеются противопоказания. Необходима консультация специалиста.
- Лизиноприл (кардиопротективное, вазодилатирующее, гипотензивное средство). Режим дозирования: внутрь, независимо от приема пищи. При артериальной гипертензии больным, не получающим другие гипотензивные средства, назначают по 5 мг 1 раз в сутки. При отсутствии эффекта дозу повышают каждые 2-3 дня на 5 мг до средней терапевтической дозы 20-40 мг/сут. Обычная суточная поддерживающая доза — 20 мг. Максимальная суточная доза — 40 мг. Полный эффект обычно развивается через 2–4 нед. от начала лечения.
- Клопидогрел (антитромбоцитарный препарат). Режим дозирования: внутрь 75 мг 1 раз в сутки.
- Церебролизин (ноотропное средство). Режим дозирования: в/м (до 5 мл), в/в (до 10 мл), в/в, путем медленной инфузии (от 10 до 50 мл). Рекомендуемый оптимальный курс лечения — ежедневные инъекции в течение 10-20 дней.
- Пирацетам (ноотропное средство). Режим дозирования: внутрь, во время приема пищи или натощак, запивая жидкостью. В начале лечения назначают по 800 мг в 3 приема, при улучшении состояния разовую дозу постепенно снижают до 400 мг. Суточная доза от 30 до 160 мг/кг, кратность приема — 2 раза/сут., при необходимости 3-4 раза/сут. Курс лечения продолжают от 2 недель до 6 месяцев. При необходимости курс лечения повторяют.
- Прозак (антидепрессант). Режим дозирования: начальная доза внутрь 20 мг/сут. на один прием.
Клиническая симптоматика
Когда лейкоэнцефалопатия развивается по причине сосудистых расстройств, она проходит три последовательных стадии своего развития, каждая из которых сопровождается соответствующей клинической симптоматикой.
-
Первая стадия – это компенсированная стадия заболевания. Ткань мозга уже испытывает ишемию, но компенсаторные возможности организма еще способны контролировать ситуацию. Среди характерных симптомов:
- головные боли;
- ощущение тяжести в голове;
- эпизоды внезапно возникающего головокружения;
- эмоциональная лабильность, склонность к плаксивости, резким перепадам настроения;
- забывчивость, невнимательность, легкие расстройства памяти.
-
Вторая стадия – это уже субкомпенсация. Компенсаторные возможности организма начинают исчерпываться, давая при этом болезни возможность прогрессировать. Перечисленные выше симптомы усугубляются, кроме того, к ним присоединяются:
- нарушения координации движений;
- неустойчивость при ходьбе;
- периодический звон в ушах;
- периодическое онемение отдельных частей тела;
- возможны также расстройства слуха, зрения.
-
Третья стадия – это декомпенсация. На данной стадии компенсаторные возможности организма исчерпываются полностью, а длительно существующая ишемия приводит к грубым нарушениям функции головного мозга. Это проявляется следующими симптомами:
- проблемы с речью, вплоть до затруднения при произнесении отдельных слов;
- резкое изменение личностных характеристик больного, сужение круга его интересов, склонность к вспыльчивости, агрессии, гневливости;
- утрата многих умений и навыков, невозможность выполнять работу, которая ранее выполнялась больным;
- периодически возникающие эпилептические приступы с высокой вероятностью последующего развития коматозного состояния.
Прогрессирующая сосудистая лейкоэнцефалопатия при условии естественного течения неизбежно приводит к летальному исходу. Такие больные обычно некоторое время (от нескольких дней до нескольких месяцев) находятся в коме, а затем умирают по причине того, что пораженный процессом мозг теряет возможность обеспечивать основные витальные функции.
Диагностика
(МРТ) является по сравнению с предпочтительной методикой. В Т2-взвешенных изображениях определяются гиперинтенсивные очаги — асимметрично распределенные в белом веществе лобных и теменно-затылочных отделов, а также в корковом веществе, в стволе мозга и мозжечке, без — или с незначительным захватом контрастного вещества; увеличения объёма ткани не наблюдается. В Т1-взвешенных изображениях эти очаги гипоинтенсивны. У одной трети пациентов также обнаруживаются инфратенториальные очаги, которые могут также определяться изолированно..
Изменения неспецифичны и характерны для таковых при заболеваниях, связанных с вирусом . Прямое обнаружение вируса JC путём -обследования удается в 74-90 %. Также может быть определена нагрузка JC-вируса по аналогии с такой при . Исследования показали, что снижение показателей вирусной нагрузки или даже их исчезновение в связи с проводимой терапией связаны с улучшенным прогнозом заболевания и общим числом выживания.
: неспецифическое замедление активности.
ткани мозга: проводится при повторно негативной ПЦР и прогрессирующем заболевании.
Для окончательной постановки диагноза необходимо: наличие заболевания, обуславливающего иммуносупрессию; типичные изменения МРТ и положительная ПЦР; иногда — биопсия ткани мозга.
Лейкоэнцефалопатия причины, симптомы, лечение, прогноз

Лейкоэнцефалопатия — хроническая прогрессирующая патология, обусловленная деструкцией белого вещества головного мозга и приводящая к старческой деменции или слабоумию.
Заболевание имеет несколько равнозначных названий: энцефалопатия Бинсвангера или болезнь Бинсвангера. Автор впервые описал патологию в 1894 году и дал ей свое имя.
Наряду с сосудистой лейкоэнцефалопатией, в последние годы свое распространение получает прогрессивная мультифокальная лейкоэнцефалопатия (ПМЛ) — заболевание вирусной этиологии.
Гибель нервных клеток, вызванная нарушением кровоснабжения и гипоксией мозга, приводит к развитию микроангиопатии. Лейкоареоз и лакунарные инфаркты изменяют плотность белого вещества и указывают на имеющиеся в организме проблемы с циркуляцией крови.
Клиника лейкоэнцефалопатии зависит от степени тяжести и проявляется различной симптоматикой. Обычно признаки подкорковой и лобной дисфункции сочетаются с эпиприпадками.
Течение патологии хроническое, характеризующееся частой сменой периода стабилизации и обострения. Лейкоэнцефалопатия встречается преимущественно у пожилых людей.
Прогноз заболевания неблагоприятный: быстро развивается тяжелая инвалидизация.
Мелкоочаговая лейкоэнцефалопатия
Мелкоочаговая лейкоэнцефалопатия — хроническое заболевание сосудистого происхождения, основной причиной которого является гипертония. Стойкая гипертензия приводит к постепенному поражению белого вещества мозга.
В наибольшей степени развитию лейкоэнцефалопатии сосудистого генеза подвержены мужчины в возрасте 55 лет и старше с наследственной предрасположенностью. Сосудистая лейкоэнцефалопатия — хроническая патология сосудов головного мозга, приводящая к поражению белого вещества и развивающаяся на фоне стойкой гипертензии.
Fact Sheet 516
ПРОГРЕССИВНАЯ МНОГООЧАГОВАЯ ЛЕЙКОЭНЦЕФАЛОПАТИЯ (ПМЛ)
• ЧТО ТАКОЕ ПМЛ?
• КАК ОБНАРУЖИТЬ ПМЛ?
• КАК ЛЕЧИТЬ ПМЛ?
• ГДЕ Я МОГУ ПОЛУЧИТЬ БОЛЬШЕ ИНФОРМАЦИИ?
• ОСНОВНЫЕ МОМЕНТЫ
ЧТО ТАКОЕ ПМЛ?
«Энцефало» означает мозг, а «патия» означает заболевание. Энцефалопатия — это болезнь мозга. «Лейко-» означает белый. Лейкоэнцефалопатия – заболевание белого вещества мозга. «Прогрессивная» означает, что эта болезнь ухудшается в течение короткого времени. «Многоочаговая» означает, что инфекция проявляется в нескольких местах одновременно.
По оценкам исследователей ПМЛ развивается примерно у 6% людей со СПИДом. В большинстве случаев ПМЛ встречается у людей с количеством CD4 клеток ниже 100. Точный уровень распространенности трудно узнать, потому что ПМЛ сложно диагностировать.
В большинстве случаев ПМЛ заканчивается смертельным исходом. Люди с диагнозом ПМЛ жили в среднем 6 месяцев, и большинство из них умерли в течение 2 лет. Однако если люди начинают прием сильных антиретровирусных препаратов (АРВ) для контроля за ВИЧ-инфекцией, они живут намного дольше. Сейчас лишь около половины всех людей, живущих с ВИЧ и ПМЛ, умирают от ПМЛ.
ПМЛ вызывает вирус » JC «. Во всем мире около 80-85% всего взрослого населения подвергаются воздействию этого вируса. У людей с ослабленной иммунной системой вирус JC может активизироваться.
КАК ОБНАРУЖИТЬ ПМЛ?
Симптомы ПМЛ начинаются со слабости или проблем координации в руках или ногах. Возможны сложности с мышлением или речью. Могут иметь место проблемы со зрением и памятью, припадки и головные боли.
Эти симптомы могут также возникнуть при других оппортунистических инфекциях, в том числе токсоплазмозе, лимфоме, инфекциях внутреннего уха, или криптококовом менингите
Важно исключить эти заболевания
ПМЛ можно обнаружить с помощью сканирования головного мозга путем магнитно-резонансной томографии (МРТ). Другой способ провериться на ПМЛ – анализ спинномозговой жидкости. Образец забирается с помощью иглы из спинного канала, процедура называется спинномозговая пункция.
КАК ЛЕЧИТЬ ПМЛ?
Одной из основных проблем при лечении любой инфекции мозга является «гематоэнцефалический барьер». Кровеносные сосуды вокруг мозга отличаются от остальной части тела. Они представляют собой «плотную ткань» для защиты мозга от токсичных веществ. Химические вещества, которые растворяются в жире, могут проникнуть через него. Те, которые растворяются в воде, — не могут. К сожалению, к последним относится большинство антибиотиков и многие другие лекарства.
На сегодняшний день не существует проверенного лечения ПМЛ. Научные исследования имели противоречивые результаты, а другие возможности лечения не были тщательно изучены. Вместе с тем, у некоторых пациентов, принимающих сильные препараты для борьбы с ВИЧ, ПМЛ замедляется или исчезает.
Ара-C (Цитозин арабинозид или цитарабин) проходил испытания против ПМЛ. Его вводили внутривенно, а также непосредственно в мозг. Казалось, это работало в одном небольшом исследовании, но не в тех, которые проводились позже. Ара-С очень токсичный и повреждает костный мозг.
Большие дозы АЗТ испытывались для лечения ПМЛ, потому что АЗТ может пересечь гематоэнцефалический барьер. Другие вещества, которые были опробованы с разной степенью успеха, включают ацикловир, гепарин, пептид-T-, бета-интерферон, дексаметазон, и н-ацетилцистеин, топотекан и цидофовир
Некоторые исследования показывают, что внутривенно цидофовира может улучшить работу мозга у людей с ПМЛ.
В связи с тем, что ПМЛ может быстро прогрессировать, важно быстро начать лечение
ГДЕ Я МОГУ ПОЛУЧИТЬ БОЛЬШЕ ИНФОРМАЦИИ?
Прекрасным источником информации является книга «Прогрессивная многоочаговая лейкоэнцефлопатия (ПМЛ): Исследования и возможности лечения». Петр и Лиза Броснан написали книгу в 1993 году. Они не являются врачами-специалистами, брат Лизы получил диагноз ПМЛ, и Броснаны начали поиск возможного лечения. Брат Лизы умер, но они продолжили поиски и опубликовали свою работу.
Вы можете получить их книгу, написав по адресу: Питер Броснан, 1709 Н. Фуллер пр. # 25, Лос-Анджелес, штат Калифорния, 90046. Для покрытия расходов он просит врачей и учреждения направить 30 долларов, больных СПИДом 20 долларов, а в случае сложной ситуации он отправит книгу бесплатно.
ОСНОВНЫЕ МОМЕНТЫ
ПМЛ — это вирусная инфекция головного мозга. В 50% случаев она заканчивается смертельным исходом. Ее можно перепутать с другими заболеваниями.
Подтвержденного лечения ПМЛ не существует, хотя некоторые виды лечения могут быть полезными. Любое лечение должно быть начато как можно скорее. Комбинированная антиретровирусная терапия (АРТ) может замедлить течение ПМЛ.

Comments
(0 Comments)