Неревматические кардиты у детей
Кардит у детей риски и осложнения
Финал кардита у детей зависит от многих факторов, среди которых выделяют наследственную предрасположенность, состояние здоровья, возраст ребенка к началу заболевания, состояние иммунитета, своевременность и эффективность подобранной терапии.
Вероятными финалами кардитов являются:
- Полное выздоровление, о котором возможно делать выводы по окончании 12-18 месяцев В первую очередь заболевания. При хроническом и подостром течении кардитов полное выздоровление, в большинстве случаев, не наступает;
- Аритмия – осложнение при кардите у детей, характеризующееся стойким нарушением сердечных ритмов. Часто данное осложнение есть обстоятельством смерти детей при хронических формах кардитов;
- Кардиосклероз и гипертрофия миокарда – при таких осложнениях кардиты у детей характеризуются более тяжелым течением, часто с летальным финалом;
- Легочная гипертензия – изменение сосудов бассейна легочной артерии стойкого характера, что ухудшает прогноз заболевания.
Кардит, виды кардита. Ревматический кардит симптомы, лечение
Кардит — общее понятие, объединяющее различные виды воспаления сердечных тканей. Под сердечными тканями принято понимать оболочки сердца, а именно: миокард, эндокард, эпикард, перикард и непосредственно околосердечную сумку. Чаще всего термин «кардит» в медицинской терминологии используется в сочетании с обозначением области, в которой возникает воспаление. Именно поэтому в определении диагнозов встречается миокардит, эндокардит, эпикардит и перикардит, и редко когда кардит в качестве самостоятельного заболевания.
Ревматический кардит — такое же следствие острой ревматической лихорадки, как и другие сердечные заболевания. Для него характерно незаметное начало, малое количество симптомов, а также постепенное наращивание симптомов по мере развития заболевания. Может быть острым и хроническим, как и другие подвиды кардитов.
Основные виды кардита, кроме ревматического:
- Вирусный. Основные возбудители — вирус герпеса, энтеровирусы, вирус краснухи и цитомегаловирус
- Аллергический. Следствие приема препаратов, на которые у больного аллергия, тяжелой интоксикации, химиотерапевтических препаратов.
- Идиопатический. Неизвестного происхождения, вывить причину, способствующую появлению воспаления тканей сердца в таком случае невозможно.
- Бактериальный. Причина — активность бактерий, грибковых инфекций и различных паразитов.
- Неревматический. При доминировании инфекционного фактора, дополнительным стимулом развития кардита может быть любой инфекционный агент.
Симптомы ревматического кардита
Симптомы кардита таковы:
- температура;
- слабость, общее недомогание;
- озноб и лихорадка;
- повышенная потливость при физических нагрузках;
- колющие боли в области сердца;
- одышка.
Общий признак ревматического кардита — наличие цианоза в области носогубного треугольника и рта. Отмечается тахикардия, слабый, плохо прощупываемый пульс. При легкой форме заболевания острые симптомы отсутствуют, тупость сердечной мышцы смещается в левую сторону. При подострой форме ревматического кардита происходит увеличение сердца во все стороны. Сердце бьется в ритме, который медики называют «галоп», что свидетельствует об ослаблении тонуса миокарда, угнетении скоральной способности. Стоит отметить, что общая симптоматическая картина при кардите может быть разной, она отличается в зависимости от первоначального состояния миокарда, степени развития заболевания и возраста больного.
Диагностика ревматического кардита
Ревматический кардит можно определить по присутствию лейкоцитоза, повышенной СОЭ и уровню сиаловых кислот, а также по увеличению в крови альфа и гаммаглобулинов. Если заболевание усугубляется вирусной инфекцией, в крови повышается количество антител. Основным методом диагностики кардитов является электрокардиография. С её помощью можно определить наличие нарушений в миокарде, даже когда болезнь протекает с минимальным количеством симптомов.
Лечение ревматического кардита
В острый период кардит лечат в стационаре, больной находится на постельном режиме на 7-14 дней, но не дольше, поскольку сердце должно выполнять свою работу эффективно, а без движения это сделать тяжело. Рекомендовано витаминизированное, богатое питательными веществами меню, в зависимости от уровня натрия в крови показано употребление соли до 5 г в сутки, достаточного количества воды. Исключаются острые пряности, например, хрен, чеснок, полностью исключается кофе и крепкие чаи.
Медикаментозное лечение: кардиотропные препараты, антикоагулянты (курантил, гепарин, дипиридамол), антиаритмические средства.
Механизмы развития
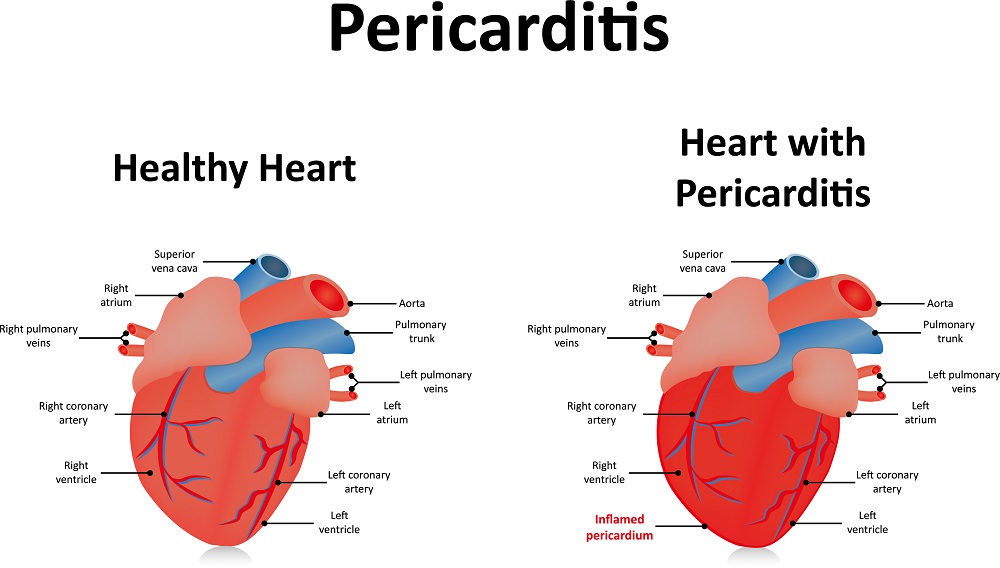
Развитие инфекционного перикардита связано с проникновением в полость перикарда возбудителей по кровеносным и лимфатическим путям, реже из гнойных очагов в соседних органах.
Перикардит при инфаркте миокарда возникает, как реакция перикарда на обширный некроз (омертвение) сердечной мышцы или вследствие аутоиммунных реакций (синдром Дресслера).
При уремии перикард выделяет кристаллы мочевины, раздражающие его листки.
В некоторых случаях имеется сочетание инфекционного, инфекционно-аллергического, аутоиммунного, токсического механизмов.
В результате запускается воспалительная реакция, характеризующаяся вначале расширением капилляров, скоплением иммунных клеток в очаге воспаления, проникновением жидкой части крови из тканей в полость перикарда. Экссудативная фаза воспаления сменяется пролиферативной, сопровождающейся образованием соединительной ткани.
Считается, что перикардит в течение жизни встречается у 3 – 5% людей, но диагностируется он значительно реже.
Патогенез и патоморфология
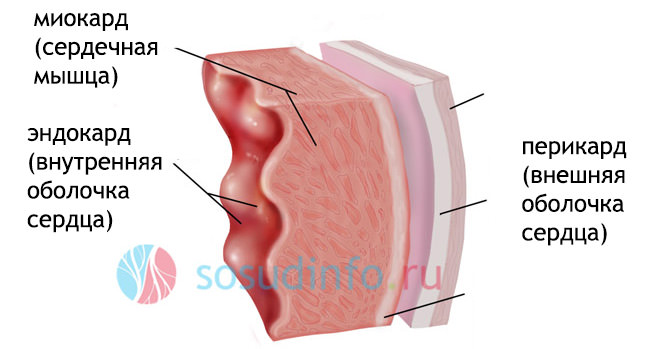
слои сердечной стенки, поражаемые при кардите
Микробы с током крови проникают в сердечную мышцу из имеющихся в организме очагов хронической инфекции. В мышечных клетках — миоцитах происходит процесс репликации. Бактерии оказывают непосредственное кардиотоксическое влияние, что приводит к развитию воспаления и формированию очагов деструкции в оболочках сердца. В них нарушается микроциркуляция и сосудистая проницаемость, разрушаются миофибриллы, возникает тромбоз, эмболия, гипоксемия.
Микробы представляют собой антигены, к которым в сыворотке крови вырабатываются антитела. Развивается защитная реакция, функцией которой является ограничение патологического процесса. Вирусы блокируются и элиминируются. Усиливается синтез коллагена в пораженных структурах сердца, который замещает воспаленные ткани. Он постепенно уплотняется, что заканчивается образованием рубцовой фиброзной ткани.
При вирусном кардите происходит персистирование микробов в кардиомиоцитах. Неблагоприятные факторы внешней среды активизируют их, наступает обострение заболевания. Патогенное воздействие вирусов и их токсинов вызывает повреждение миокарда, развитие альтернативного и дистрофически-некротического воспаления. В мышце нарушается обмен веществ, под влиянием лизосомальных ферментов происходит клеточная деструкция, нарушается микроциркуляция и свертывание крови. Кардиомиоциты разрушаются и становятся объектом аутоагрессии. В крови появляются антитела к кардиомиоцитам, образуются иммунные комплексы, оседающие на стенках сосудов и поражающие их. На эндотелии сосудов формируются инфильтраты, развивается пролиферация. У больных выявляют кардиомегалию, утолщение листков перикарда.
Диагностика перикардита
Во время проведения диагностических процедур у больного выявляют:
- Сухое воспаление перикарда характеризуется немного приглушёнными тонами сердца, шумом трения плевральной оболочки, причём он имеет “царапающий” характер и звучит на несколько частот выше, чем у сердечных ударов. Что касается выпотного перикардита, то сердечные тоны имеют глухой характер, а шума трения практически не слышно.
- Рентгеновский снимок демонстрирует смену расположения теневых отражений сердца: слева граница его распрямляется, а восходящая часть аорты тени не даёт. По мере скопления экссудата очертания сердца приобретают более округлую форму, они расширяются. Затяжная форма перикардита характеризуется треугольной или бутылочной формой сердца.
- Электрокардиографическое исследование регистрирует видоизменения сегмента ST – он поднимается над изолинией, зубец T может, напротив, принять отрицательное значение. Во время экссудативного перикардита регистрируется снижение амплитуды всех зубцов.
Кроме проведения обследований, у пациента собирают анамнез.
Признаки, отличающие воспаление перикарда от иных схожих болезней:
- Болевые ощущения имеет прямую зависимость от позы пациента: они усиливаются в стоячем положении и ослабляются, когда больной сидит;
- Шум трения наружной оболочки сердца ясный и громкий, хорошо выслушивается;
- Недостаточность функционирования сердца обусловлена сбоем кровообращения в большом круге;
- Сегмент ST на электрокардиограмме поднят во всех отведениях, зубцы имеют одинаковое направление, зубец T направлен вниз;
- Функционирование ферментов крови соответствует норме;
- Рентгенографическое исследование демонстрирует увеличенные сердечные границы и сниженную пульсацию.
Формирование экссудата можно определить по следующим признакам:
- Эхо-свободное пространство между оболочками или структурами сердца;
- Размах движения перикарда ограничен;
- Правый желудочек располагается на большей глубине.
Симптомы неревматических кардитов у детей
Клиническая картина. Клиника заболевания зависит от возраста больного, особенностей реактивности его организма, характера течения болезни. Различают острый, подострый и хронический (рецидивирующий) неревматические кардиты, а также внутриутробный кардит.
При аускультации обнаруживаются преходящее или стойкое нарушение ритма сердечной деятельности (трехчленный ритм или ритм галопа, экстрасистолия, реже — пароксизмальная тахикардия, мерцательная аритмия), приглушение тонов сердца, наличие систолического шума мышечного характера. Появление интенсивного и стабильного шума или нарастание его в динамике может указывать на относительную недостаточность или пролапс митрального клапана, а иногда свидетельствует о сопутствующем поражении эндокарда.
У части больных наблюдается и перикардит, обычно аллергический, преходящего характера, значительно реже с исходом в облитерацию полости перикарда. В короткий срок могут развиться признаки острой левожелудочковой, а затем и правожелудочковой недостаточности с одышкой, цианозом слизистых оболочек, тахикардией, сердцебиением, застойными хрипами в легких, пастозностью конечностей, увеличением печени.
Врожденные кардиты
Ранний врожденный неревматический кардит обычно манифестирует сразу после рождения или в первом полугодии жизни. Ребенок рождается с умеренной гипотрофией; с первых дней жизни у него отмечается вялость и быстрая утомляемость при кормлении, бледность кожных покровов и периоральный цианоз, беспричинное беспокойство, потливость. Тахикардия и одышка, выраженные в покое, еще более усиливаются при сосании, плаче, дефекации, купании, пеленании. Дети с врожденными неревматическими кардитами рано и заметно отстают в наборе веса и физическом развитии. Уже в первые месяцы жизни у детей выявляется кардиомегалия, сердечный горб, гепатомегалия, отеки, рефрактерная к терапии сердечная недостаточность.
Клиника позднего врожденного неревматического кардита у детей развивается на 2-3 году жизни. Часто протекает с поражением 2-х или 3-х оболочек сердца. Признаки кардиомегалии и сердечной недостаточности выражены в меньшей степени, по сравнению с ранним кардитом, однако в клинической картине преобладают явления нарушения ритма и проводимости (трепетания предсердий, полная атриовентрикулярная блокада сердца и др.). Наличие у ребенка судорожного синдрома указывает на инфекционное поражение ЦНС.
Приобретенные кардиты
Острый неревматический кардит чаще развивается у детей раннего возраста на фоне перенесенного инфекционного процесса. Неспецифическая симптоматика характеризуется слабостью, раздражительностью, навязчивым кашлем, приступами цианоза, диспепсическими и энцефалитическими реакциями. Остро или постепенно возникает левожелудочковая недостаточность, характеризующаяся одышкой и застойными хрипами в легких. Клиническую картину неревматического кардита у детей обычно определяют различные нарушения ритма и проводимости (синусовая тахикардия или брадикардия, экстрасистолия, внутрижелудочковые и атриовентрикулярные блокады).
Для подострого кардита характерна повышенная утомляемость, бледность, аритмии, сердечная недостаточность. Хронический неревматический кардит обычно свойственен детям школьного возраста; протекает малосимптомно, преимущественно с экстракардиальными проявлениями (слабостью, утомляемостью, потливостью, отставанием в физическом развитии, навязчивым сухим кашлем, тошнотой, болями в животе). Распознавание хронического кардита затруднительно; дети нередко длительно и безрезультатно лечатся у педиатра с диагнозами ‘хронический бронхит’, ‘пневмония’, ‘гепатит’ и др.
Неревматический кардитЗдоровье малыша Педиатрия Заболевания сердечно-сосудистой системы Неревматический кардитСтраница 1
Понятие «кардит» в клиническую педиатрическую практику введено сравнительно недавно. Им обозначают одновременное воспалительное поражение оболочек сердца — миокарда, эндо- и перикарда.
До недавнего времени для обозначения воспалительного поражения миокарда, обусловленного вирусными и бактериальными агентами, использовали понятие «миокардит». Однако, как показали многочисленные исследования, выполненные в последние годы, у детей с вирусными и бактериальными миокардитами в патологический процесс практически всегда вовлекаются одновременно эндо- и перикард. Поэтому использование термина «миокардит» не полностью отражает сущность патологического процесса. Исходя из этого, было предложено использовать у детей термин «кардит».
Для обозначения различия кардитов, имеющих нестрептококковую этиологию, до недавнего времени употребляли термин «инфекционно-аллергический». Однако с позиции современного представления о патогенезе кардита термин «инфекционно-аллергический» нельзя считать правильным. В настоящее время кардит нестрептококковой этиологии у детей обозначают понятием «неревматический кардит».
Неревматические кардиты в детском возрасте встречаются достаточно часто. Однако данные о частоте неревматических кардитов очень неточны в связи с трудностями их диагностики из-за вариабельности клинической картины и отсутствия четких диагностических критериев. Считают, что больные неревматическим кардитом составляют около 0,5% всех госпитализированных детей. При аутопсии умерших детей частота кардитов составляет 2,3—8% случаев. Среди лиц, заболевших вирусной инфекцией, частота кардитов может возрастать до 10—15%.
ЭТИОЛОГИЯ. Возникновение кардита связано с инфекцией. Кардиты, как правило, осложняют течение основного, обычно инфекционного, заболевания.» Причем кардитом может осложниться любое инфекционное заболевание, которое вызывается вирусами, риккетсиями, микробами, грибами, протозойными возбудителями.
Главным этиологическим фактором неревматических кардитов являются вирусы. Наибольшим тропизмом к различным оболочкам сердца обладают энтеровирусы (Коксаки типа А и В, ECHO, герпеса), а также вирусы гриппа, краснухи, ветряной оспы и др. (табл. 37).
Неревматические кардиты могут быть вызваны бактериальными инфекциями, такими как дифтерия, брюшной тиф и др. Возникновение кардитов описано при некоторых паразитарных инфекциях, в частности при токсоплазмозе, гистоплазмозе, трихинеллезе и др.
Следует отметить, что спектр возбудителей, которые могут вызывать кардиты, в различном возрасте неодинаков. В первые годы жизни наиболее часто кардиты встречаются при вирусных заболеваниях, особенно энтеровирусных. После 5—6 лет основная причина кардитов у детей — стрептококковая инфекция, т.е. кардиты имеют ревматическое происхождение. Реже наблюдаются кардиты при неинфекционных процессах — диффузных заболеваниях соединительной ткани, пищевой и лекарственной аллергии и др.
Таблица 37
Этиологические факторы неревматического кардита у детей
|
Фактор |
Этиологические агенты |
|
Вирусный |
Коксаки (типа А и В), ЕСНО, грипп, краснуха, |
|
ветряная оспа, герпес |
|
|
Бактериальный |
Дифтерия, брюшной тиф |
|
Паразитарный |
Токсоплазмоз, гистоплазмоз, шистосомоз |
|
Грибковый |
Кокцидиомикоз |
|
Аллергический |
Лекарства, сыворотка, вакцина |
Страницы: 1
Классификация патологии
В зависимости от состояния иммунной системы ребенка и интенсивности поражающего фактора перикардит может иметь острое и хроническое течение, сопровождаться выпотом в плевральную полость или сращением листков сердечной сумки между собой, бывает ограниченным или распространенным.
При доброкачественном течении возможно самопроизвольное выздоровление, а молниеносная форма приводит к тампонаде сердца со смертельным исходом.
Поэтому для формулировки диагноза и подбора лечения выделены разновидности этой патологии.
Острый и хронический
Если болезнь начинается внезапно и длится до 6 месяцев, то ставится диагноз острого перикардита. Вначале в перикардиальной полости появляется выпот, он может самостоятельно рассасываться, тогда процесс переходит в стадию сухого (фибринозного) или продолжает прогрессировать, сдвигая сердце и затрудняя его работу. Большое скопление жидкости заполняет все пространство между листками перикарда, может вызывать остановку сокращений.
Хронический процесс может быть исходом острого или возникать первично. По механизму развития выделяют экссудативный (со скоплением жидкости) и адгезивный (при слипании оболочек сердечной сумки), а также смешанным. При длительном течении на месте воспалительного процесса формируется соединительная ткань, полость может зарастать, на поверхности листков откладывается кальций. Это приводит к образованию «панцирного сердца».
Сухой и экссудативный
При сухом перикардите в околосердечной сумке имеется отложение нитей фибрина в виде ворсинок и небольшой объем жидкости. Эту форму болезни назвали «волосатым» сердцем.
Экссудативный перикардит характеризуется накоплением жидкого содержимого между внутренним и наружным листком перикардиальной сумки. По характеру выпота он может быть:
- серозным или фибринозным (жидкость и фибрин),
- гнойным (инфекционного происхождения),
- кровянистым (при травмах или операциях).
Тяжелее всего протекает выпотной вариант болезни, особенно при быстром поступлении жидкости в околосердечную сумку, а сухой и адгезивный могут протекать бессимптомно.
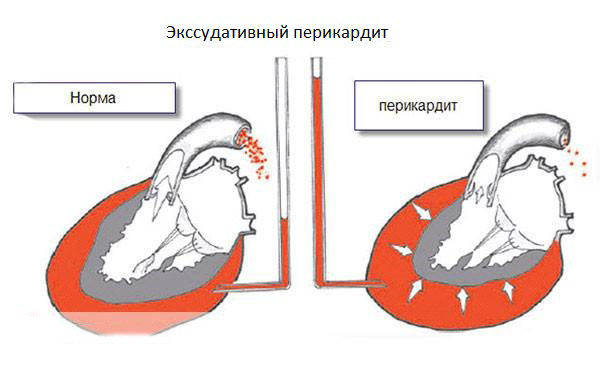
Формы заболевания
Врачи выделяют несколько видов детского перикардита, каждый из которых отличается характером воспалительного процесса, возникшего в сердечной сумке. Данная классификация выглядит следующим образом.
Экссудативный (выпотной)
Один из самых опасных — экссудативный перикардит у детей. Он характеризуется существенным увеличением жидкости, которая скапливается в сердечной сумке. Это приводит к затруднению кровотока и постепенному сдавлению сердца. Подобные нарушения могут спровоцировать летальный исход.
Фибринозный (сухой)
Фибринозный, напротив, — является следствием уменьшения жидкости в перикарде. При этом на внутренней поверхности сердечного мешочка в виде ворсинок откладывается фибрин, поэтому в медицине данную форму заболевания называют «ворсинчатым сердцем».
Слипчивый (адгезивный)
Нередко воспалительный процесс в перикарде приводит к тому, что части сердечной сумки срастаются — образуются утолщения. Следствие — возросшая нагрузка на сердце и нарушение его деятельности.
Гнойный (инфекционный)
Гнойный перикардит у детей вызван инфекционными заболеваниями: бактерии проникают в сердечную сумку, осложняя протекающие там воспалительные процессы. Не может не радовать, что инфекционный вид данного заболевания диагностируется достаточно редко.
Туберкулёзный
Туберкулёзный перикардит не всегда является следствием туберкулёза: он может встречаться у детей, которые не имеют к этой болезни никакого отношения. Часто такое воспаление наблюдается у ВИЧ-инфицированных деток. Протекает в тяжёлой форме, которая требует немедленного и своевременного лечения.
Фиброзный
Врачи могут диагностировать фиброз перикарда — заболевание соединительной ткани, из которой состоит сердечная сумка.
Для того, чтобы определить конкретную форму перикардита у ребёнка, ему назначается стационарные обследования, проводятся многочисленные анализы. При правильной и своевременной постановке диагноза дальнейший прогноз может быть вполне благоприятным.
Описание презентации Неревматические кардиты. Неревматический кардит это по слайдам
 Неревматические кардиты.
Неревматические кардиты.
 Неревматический кардит – это воспалительное заболевание сердца неревматической и некоронарогенной природы.
Неревматический кардит – это воспалительное заболевание сердца неревматической и некоронарогенной природы.
 Этиология. Инфекционные факторы; Аллерго-иммунологические факторы; Сочетание инфекционно-токсических и токсико — аллергических факторов;
Этиология. Инфекционные факторы; Аллерго-иммунологические факторы; Сочетание инфекционно-токсических и токсико — аллергических факторов;
 Рабочая классификация неревматических кардитов у детей (Н. А. Белоконь, 1984) Период возникновения заболевания Врожденный (антенатальный) — ранний и поздний. Приобретенный Этиологический фактор Вирусный, вирусно-бактериальный, паразитарный, грибковый, иерсиниозный, аллергический (лекарственный, сывороточный, поствакцинальный), идиопатический Форма (по преимущественной локализации процесса) Кардит. Поражение проводящей системы сердца Течение Тяжесть кардита Острое — до 3 мес. Подострое — до 18 мес. Хроническое — более 18 мес. (рецидивирующее, первично-хроническое): застойный, гипертрофический, рестриктивный варианты Легкий Среднетяжелый Тяжелый Форма и степень сердечной недостаточности Левожелудочковая I , I I A , I I б, III степени Правожелудочковая I , I I A , I I б , III степени Тотальная Исходы осложнения Кардиосклероз, гипертрофия миокарда, нарушение ритма и проводимости, легочная гипертензия, поражение клапанного аппарата, тромбоэмболический синдром, констриктивный миоперикардит
Рабочая классификация неревматических кардитов у детей (Н. А. Белоконь, 1984) Период возникновения заболевания Врожденный (антенатальный) — ранний и поздний. Приобретенный Этиологический фактор Вирусный, вирусно-бактериальный, паразитарный, грибковый, иерсиниозный, аллергический (лекарственный, сывороточный, поствакцинальный), идиопатический Форма (по преимущественной локализации процесса) Кардит. Поражение проводящей системы сердца Течение Тяжесть кардита Острое — до 3 мес. Подострое — до 18 мес. Хроническое — более 18 мес. (рецидивирующее, первично-хроническое): застойный, гипертрофический, рестриктивный варианты Легкий Среднетяжелый Тяжелый Форма и степень сердечной недостаточности Левожелудочковая I , I I A , I I б, III степени Правожелудочковая I , I I A , I I б , III степени Тотальная Исходы осложнения Кардиосклероз, гипертрофия миокарда, нарушение ритма и проводимости, легочная гипертензия, поражение клапанного аппарата, тромбоэмболический синдром, констриктивный миоперикардит
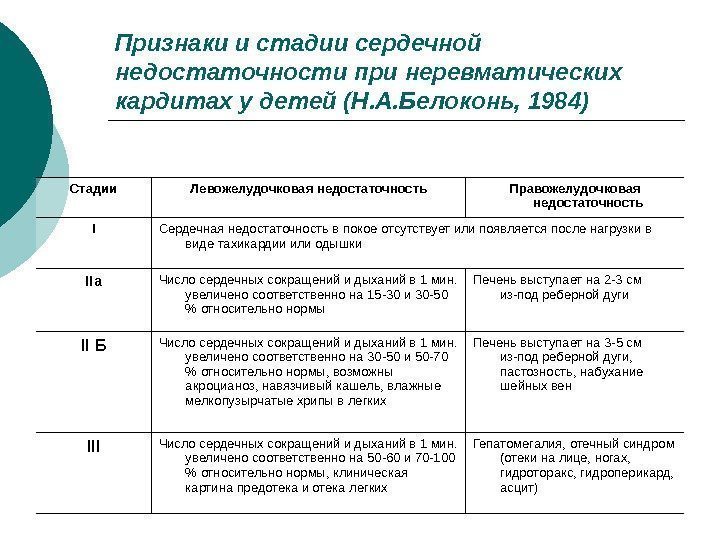 Признаки и стадии сердечной недостаточности при неревматических кардитах у детей (Н. А. Белоконь, 1984) Стадии Левожелудочковая недостаточность Правожелудочковая недостаточность I Сердечная недостаточность в покое отсутствует или появляется после нагрузки в виде тахикардии или одышки II а Число сердечных сокращений и дыханий в 1 мин. увеличено соответственно на 15 -30 и 30 -50 % относительно нормы Печень выступает на 2 -3 см из-под реберной дуги II Б Число сердечных сокращений и дыханий в 1 мин. увеличено соответственно на 30 -50 и 50 -70 % относительно нормы, возможны акроцианоз, навяз чивый кашель, влажные мелкопузырчатые хрипы в легких Печень выступает на 3 -5 см из-под реберной дуги, пастозность, набухание шейных вен III Число сердечных сокращений и дыханий в 1 мин. увеличено соответственно на 50 -60 и 70 -100 % относительно нормы, клиническая картина предотека и отека легких Гепатомегалия, отеч ный синдром (отеки на лице, ногах, гидроторакс, гидроперикард, асцит)
Признаки и стадии сердечной недостаточности при неревматических кардитах у детей (Н. А. Белоконь, 1984) Стадии Левожелудочковая недостаточность Правожелудочковая недостаточность I Сердечная недостаточность в покое отсутствует или появляется после нагрузки в виде тахикардии или одышки II а Число сердечных сокращений и дыханий в 1 мин. увеличено соответственно на 15 -30 и 30 -50 % относительно нормы Печень выступает на 2 -3 см из-под реберной дуги II Б Число сердечных сокращений и дыханий в 1 мин. увеличено соответственно на 30 -50 и 50 -70 % относительно нормы, возможны акроцианоз, навяз чивый кашель, влажные мелкопузырчатые хрипы в легких Печень выступает на 3 -5 см из-под реберной дуги, пастозность, набухание шейных вен III Число сердечных сокращений и дыханий в 1 мин. увеличено соответственно на 50 -60 и 70 -100 % относительно нормы, клиническая картина предотека и отека легких Гепатомегалия, отеч ный синдром (отеки на лице, ногах, гидроторакс, гидроперикард, асцит)
 Диагностические критерии миокардита: Миокардитический синдром; Синдром сердечной недостаточности; Электрокардиографический синдром; Инструментально-рентгенологиче ское и лабораторное подтверждение;
Диагностические критерии миокардита: Миокардитический синдром; Синдром сердечной недостаточности; Электрокардиографический синдром; Инструментально-рентгенологиче ское и лабораторное подтверждение;
Лечение перикардита у детей
Терапия направлена на устранение патологического процесса, ставшего причиной развития перикардита. При этом доктора ориентируются на тип воспалительного процесса и уровень тяжести состояния маленького пациента.
Внимание. Во время острого периода течения болезни предписывается строгий постельный режим, если форма заболевания затяжная – для ребёнка устанавливается ограничение физической активности.. Назначается диетическое питание, включающее витаминокомплекс и богатое легко усвояемыми белками
При этом количество жирных и солёных блюд ограничивается
Назначается диетическое питание, включающее витаминокомплекс и богатое легко усвояемыми белками. При этом количество жирных и солёных блюд ограничивается.
Медикаментозная терапия
 Во время острого периода течения сухого перикардита назначаются противовоспалительные лекарственные средства (“Немесулид”, “Нурофен”), а также анальгетики и комплекс витаминов. Также врачи назначают калиевые соли, “Рибоксин” и “Милдронат”.
Во время острого периода течения сухого перикардита назначаются противовоспалительные лекарственные средства (“Немесулид”, “Нурофен”), а также анальгетики и комплекс витаминов. Также врачи назначают калиевые соли, “Рибоксин” и “Милдронат”.
При накоплении экссудата ввиду наличия инфекционных процессов ребёнку назначают лечение антибиотиками.
Справочно. В случае, если был сделан прокол серозной оболочки сердца, проводится лабораторное исследование выпота на выявление микроорганизмов и их чувствительности к антибиотическим медикаментам.
При гнойном патологическом процессе нередко применяют комбинированное введение лекарственных средств – путём внутримышечных инъекций и дренажа.
Воспаления серозной оболочки сердца, вызванные ревматическими или аутоиммунными заболеваниями, лечат с использованием гормональных кортикостероидных препаратов. Наиболее часто в детском возрасте для купирования воспаления и рассасывания экссудата назначают “Преднизолон”.
Хирургическое вмешательство
 При быстром накоплении экссудата в околосердечной сумке для ребёнка имеется угроза развития тампонады сердца, что может привести к асистолии и летальному исходу болезни.
При быстром накоплении экссудата в околосердечной сумке для ребёнка имеется угроза развития тампонады сердца, что может привести к асистолии и летальному исходу болезни.
Ввиду этого в данных ситуациях в срочном порядке проводят прокол серозной оболочки сердца с последующим удалением экссудата. Также данное оперативное вмешательство могут проводить при большом сроке рассасывания выпота (более двух-трёх недель) или для лабораторного исследования его состава.
Справочно. В случае, если листки перикарда уплотнились, и на них были обнаружены отложения кальция, что препятствует расширению сердца в момент расслабления, участок рубцовой ткани удаляют при помощи резекции. Сращения в виде спаек между плеврой и перикардом рассекают путём почти полного удаления околосердечной сумки.

Comments
(0 Comments)