Руководство по лечению пациентов с фибрилляцией предсердий ФП обследование, стратегия терапии, фармакологическая и электрическая кардиоверсии
Общие рекомендации
Оценить тяжесть мерцательной аритмии, эффективность ее лечения помогает определение дефицита пульса. Этот метод основан на том, что при мерцательной аритмии не все сокращения сердца ощущаются на запястье в виде пульсовой волны. Чем больше неполноценных сокращений, тем меньше их ощущается на запястье.
Оценить тяжесть мерцательной аритмии помогает определение дефицита пульса. Чтобы определить дефицит пульса, надо сосчитать за одну минуту количество сокращений сердца методом аускультации с помощью фонендоскопа и частоту пульса на периферической артерии.
Если же разница велика, это означает, что сердце сокращается неэффективно, и лечение требует коррекции. Рекомендации по самопомощи:
- Для предупреждения приступа.
- Не прекращайте самостоятельно прием лекарств, назначенных вам врачом. Не пробуйте самостоятельно снизить их дозу, даже если чувствуете себя хорошо очень длительное время.
- Запоминайте, а лучше записывайте, какие антиаритмические средства, и с каким результатом вам назначались и назначаются. Это поможет врачу подобрать наиболее подходящее именно для вас лечение и будет полезно в случае оказания экстренной помощи. Желательно иметь на руках электрокардиограммы, зарегистрированные при нормальном ритме и во время приступа аритмии, а также другую медицинскую документацию.
- Заблаговременно выясните у лечащего врача, когда вам назначен контрольный визит, через какое время и к кому надо обращаться за медицинской помощью, если аритмия не проходит.
Во время приступа.
- Обеспечьте доступ свежего воздуха (откройте окно, форточку, расстегните затрудняющую дыхание одежду).
- Удобно, без напряжения сядьте. Если есть резкая слабость или головокружение, будет лучше лечь.
- Не принимайте самостоятельно противоаритмические средства, если только их не порекомендовал вам врач.
- При необходимости примите корвалол (валокордин) или другое успокоительное средство, которое вам назначил врач.
- Если аритмия сопровождается резким ухудшением самочувствия, появлением болей за грудиной, резкой слабостью, удушьем, то необходимо обратиться за медицинской помощью незамедлительно.
Электроимпульсная терапия
См. также в других словарях:
терапия электроимпульсная — (син. кардиоверсия нрк, контршок нрк) Т. некоторых аритмий, основанная на воздействии на миокард разряда конденсатора высокого напряжения, что ведет к деполяризации всего миокарда и прерывает патологическую циркуляцию в нем волн возбуждения … Большой медицинский словарь
Кардиоверсия (Cardioversion), Терапия Электроимпульсная (Countershock) — метод восстановления нормального ритма сердечных сокращений у больных с увеличенным сердцем и аритмией. Контролируемый ток прямой полярности, синхронизированный с R волной электрокардиографа, пропускается через электроды, закрепленные на груди… … Медицинские термины
КАРДИОВЕРСИЯ, ТЕРАПИЯ ЭЛЕКТРОИМПУЛЬСНАЯ — (countershock) метод восстановления нормального ритма сердечных сокращений у больных с увеличенным сердцем и аритмией. Контролируемый ток прямой полярности, синхронизированный с R волной электрокардиографа, пропускается через электроды,… … Толковый словарь по медицине
ЭИТ — электроимпульсная терапия электронная испытательная таблица электронно ионная технология … Словарь сокращений русского языка
Лечение — I Лечение (лат, curatio; греч. therapeia) система мероприятий, направленных на восстановление здоровья, предупреждение осложнений заболевания и устранение тягостных для больного проявлений болезни. Среди них выделяют мероприятия, направленные на… … Медицинская энциклопедия
Мерца́тельная аритми́я — (греч. arrhythmia отсутствие ритма, неритмичность; синоним: мерцание предсердий, фибрилляция предсердий, полная аритмия) нарушение ритма сердца, характеризующееся частым и обычно нерегулярным возбуждением волокон миокарда предсердий. а также… … Медицинская энциклопедия
МЕРЦАНИЕ ПРЕДСЕРДИЙ — мед. Мерцание предсердий (МП) быстрый нерегулярный предсерд ный ритм с частотой деполяризации предсердий 350 700 в 1 мин. Клиническая характеристика мерцательная аритмия. Этиология • Ревматические пороки сердца (до 48% всех случаев МП) • ИБС… … Справочник по болезням
КАРДИОВЕРСИЯ — мед. Кардиоверсия купирование тахиаритмии разрядом дефибриллятора, синхронизированным с наименее уязвимой фазой электрической систолы желудочков (как правило, через 20 30 мс после вершины зубца R). В отличие от фибрилляции желудочков (ФЖ), при… … Справочник по болезням
ИНСУЛЬТ — – острое нарушение мозгового кровообращения. По характеру поражения выделяют ишемический инсульт, возникающий вследствие недостаточного кровоснабжения (ишемии) мозга, и геморрагический инсульт, или спонтанное (нетравматическое) внутричерепное… … Энциклопедический словарь по психологии и педагогике
ИНФАРКТ МИОКАРДА — мед. Инфаркт миокарда (ИМ) остро возникший очаговый некроз сердечной мышцы вследствие абсолютной или относительной недостаточности коронарного кровотока. Более чем в 95% случаев в основе ИМ лежит атеросклероз коронарных артерий, осложнённый… … Справочник по болезням
АРИТМИИ — – нарушения ритма сердца. Могут осложнять течение таких серьезных заболеваний, как инфаркт миокарда, кардиосклероз, острый миокардит, клапанные ревматические пороки сердца. Различают следующие основные нарушения ритма и проводимости: синусовые… … Энциклопедический словарь по психологии и педагогике
Книги
- Нарушения ритма сердца. Е. И. Чазов, В. М. Боголюбов. Нарушения сердечного ритма — частое осложнение при различных заболеваниях. Предлагаемая монография представляет обобщение новейших данных по патогенезу, клиникеи лечению нарушений ритма… Подробнее Купить за 336 руб
- Неотложная терапия. Справочник для врачей. А. П. Голиков, А. М. Закин. В справочнике описаны основные приемы интенсивной терапии и реанимации: наружный массаж и дефибрилляция сердца, искусственное дыхание, интубация трахеи, пункция сердца, перикарда, плевры,… Подробнее Купить за 192 руб
- Диагностика и лечение нарушений ритма сердца. Пособие для врачей. Яковлев. В книге представлены современные данные о нарушениях ритма сердца. Рассмотрены вопросы клинической электрофизиологии сердца, номенклатура, классификация и электрокардиографические критерии… Подробнее Купить за 157 руб
Другие книги по запросу «Электроимпульсная терапия» >>
Метод на основе оптогенетики заменит электрошок при лечении мерцательной аритмии
Ученые из Испании предложили использовать свет для восстановления нормального сердечного ритма вместо болезненных электрических разрядов у пациентов с мерцательной аритмией.
 Ученые открыли новый способ лечения мерцательной аритмии
Ученые открыли новый способ лечения мерцательной аритмии
Мерцательная аритмия — серьезное нарушение, вызванное нерегулярными сокращениями предсердий и приводящее к плохой прокачке крови в желудочках. На фоне нарушения сердечного ритма растет риск образования тромбов, развития сердечной недостаточности и инсульта. Самым эффективным средством восстановления ритма является электрический шок. Однако после одного приступа мерцательной аритмии сердце становится чувствительным к рецидивам, а перебои ритма возникают все чаще и менее поддаются лечению.
Исследованием нового метода дефибрилляции занялся Брайан О. Бингер, который выдвинул теорию о том, что «они могли бы нажать на кнопку выключателя света и деполяризовать всю (мышечную ткань сердца), не нуждаясь в электрошоке». Согласно его теории, пациентам могут быть имплантированы устройства со светоизлучающими диодами, которые при выключении останавливают мерцательную аритмию.
Метод разработан на основе оптогенетики, предполагающей, что каждая клетка имеет деполяризирующие ионные каналы, и их можно активировать воздействием света.
Во время мерцательной аритмии активность сердца происходит под его внешней оболочкой (эпикардом), но ученым удалось проверить новый метод в действии. Они вырастили 2D-сердца, используя клетки мышей, а затем внедрили в клетки ген под названием «кальциевый транслокационный канал родопсина» — светочувствительный деполяризующий канал. После чего произвели дефибрилляцию — выключили свет. Во всех тридцати выращенных сердцах был восстановлен нормальным ритм. Теперь ученые собираются проверить методику на 3D-моделях, чтобы увидеть полную картину механизма дефибрилляции и отыскать более эффективный источник света с глубоким проникновением для наружного применения.
Кардиоверсия
Кардиоверсия
Наружная (трансторакальная) ЭИТ — основной метод. Оба электрода накладывают на грудную клетку таким образом, чтобы сердце было охвачено электрическим полем разряда конденсатора. Для взрослых величина разряда — от 200 до 360 Дж (4—7кВ). У детей используют разряды из расчёта 2 Дж/кг массы тела
Внутренняя ЭИТ — электроды прикладывают непосредственно к сердцу. При этом требуется существенно меньшая величина разряда (для взрослого пациента — около 500 В или 12,5—25 Дж)
Чреспищеводная ЭИТ -один из электродов вводят в пищевод до уровня предсердий, другой расположен в прекардиальной области. Энергия разряда — 12—25 Дж. Чреспищеводная ЭИТ показана при тяжело протекающих наджелудочковых тахиаритмиях, устойчивых к трансторакальным разрядам, а также для подавления тяжёлых желудочковых тахиаритмии разрядами малой энергии
Трансвенозная внутрисердечная ЭИТ с помощью многополюсного катетера используется в палатах интенсивной терапии при рецидивирующих желудочковых тахикардиях. Энергия разряда при эндокардиальной ЭИТ варьирует от 2,5 до 40 Дж.
Непереносимость противоаритми-ческих препаратов
Отсутствие эффекта лекарственной противоарит-мической терапии
Прогрессирующая вследствие тахиаритмии сердечная недостаточность, симптомы ухудшения кровоснабжения сердца, головного мозга, нарушения периферического кровообращения
Указание в анамнезе на положительный результат ЭИТ при лечении тахиаритмии.
Интоксикация сердечными гликозидами
Редкие непродолжительные пароксизмы мерцательной аритмии
Мерцание предсердий в предоперационном и раннем послеоперационном периодах у заболевших с клапанными пороками сердца
Наджелудочковые тахиаритмии при тиреотоксикозе до коррекции содержания гормонов щитовидной железы
Наджелудочковые тахиаритмии у заболевших с полной предсердно-желудочковой блокадой.
Отмена сердечных гли-козидов за 3—4 дня до процедуры
Нормализация электролитного баланса. Проведение ЭИТ при,гипокалиемии менее хорошо и чаще осложняется ФЖ
Использование антикоагулянтов за 2—3 нед до ЭИТ с целью профилактики норма-лизационных тромбоэмболии, возникающих сразу после восстановления синусового ритма у 2—3% заболевших с хронической фибрилляцией предсердий
Хинидин или новокаинамид прописывают больным с мерцанием или трепетанием предсердий за 24—48 ч до ЭИТ
Седативная терапия — за 24 ч перед ЭИТ
Глюкозо-калиевая смесь (10 мл 7,5% или 4 мл 20% р-ра калия хлорида) в/в капельно. : Способы обезболивания при плановой ЭИТ
Сочетание 1 мл 2% р-ра промедола с 1 мл 0,1% р-ра атропина и/к
Диазепам 1 мл 0,5% р-рав/# (при перекрытой системе), далее по 0,4 мл (2 мг) каждые 2 мин до наступления сна
Барбитураты быстрого действия (гексенал, тиопентал-натрий) чаще вызывают тяжёлую артериальную гипотёнзию и временную остановку дыхания.
ФЖ
Нормализационные эмболии
АВ блокада
Асистолия желудочков
Ваготонический шок
Артериальная ги-потёнзия
Отёк лёгких
Ожоги кожи
Нарушения дыхания, запрещено использовать аналептики.
Заболеваемость смертность
Мерцательная аритмия редко является жизнеугрожающим состоянием. По данным Фрамингемского исследования, смертность у пациентов с мерцательной аритмией в 1,5-2 раза выше, чем в популяции в целом. Частота инсульта у пациентов с мерцательной аритмией в отсутствие ревматизма достигает 5% в год, что примерно в 2-7 раз выше, чем у пациентов без мерцательной аритмии. При этом следует учитывать, что риск инсульта повышен не только из-за мерцательной аритмии, но также и вследствие наличия у пациента других сердечно-сосудистых заболеваний. Распространенность инсульта у пациентов младше 60 лет составляет менее 0,5%; в возрасте старше 70 лет частота этого заболевания удваивается с каждым дестяилетием. По оценкам, риск инсульта в связи с мерцательной аритмией составляет 1,5% (для пациентов в возрасте 50-59 лет) и достигает 3% в возрасте 80-89 лет. Раса также влияет на частоту мерцательной аритмии: она развивается у белых более чем в два раза чаще, чем у представителей негроидной расы. Частота мерцательной аритмии также выше у мужчин; это характерно для всех возрастных групп. Частота мерцательной аритмии зависит от возраста и увеличивается по экспоненте. Так, в детском возрасте мерцательная аритмия развивается очень редко (за исключением кардиохирургии). В возрасте младше 55 лет частота мерцательной аритмии составляет 0,1%, в возрасте старше 60 лет — 3,8%, и возрасте старше 80 лет – 10%.
Особенности кардиоверсии и виды
 Кардиоверсией называют ряд мероприятий, направленных на восстановление синуснового ритма с помощью приема антиаритмических лекарств. При необходимости воздействуют на сердечную мышцу электрическим током определенного напряжения через датчики специального прибора.
Кардиоверсией называют ряд мероприятий, направленных на восстановление синуснового ритма с помощью приема антиаритмических лекарств. При необходимости воздействуют на сердечную мышцу электрическим током определенного напряжения через датчики специального прибора.
Процедура показана пациентам с прогрессирующей аритмией на фоне медикаментозной терапии. Задача врача при ее назначении заключается в восстановлении обычной функции миокарда. Целесообразно заниматься кардиоверсией в первые 48 часов от появления первых признаков патологии. Приступ тахиаритмии принято купировать несколькими способами:
Сначала проводят медикаментозную кардиоверсию. Если попытка оказывается неудачной, то пациенту показана электрическая. С ее помощью удается воздействовать на хаотично сокращающиеся волокна миокарда. После мощного импульса у большинства пациентов ритм становится синусовым. Нормальная функция сердца позволяет вернуться к обычному ритму жизни и устранить неприятные проявления аритмии.
Медикаментозная
Терапия лекарствами заключается в приеме антиаритмических препаратов внутрь. За 3 недели до ее начала обязательным этапом считается подготовка. Для этого пациент принимает таблетки, препятствующие формированию сгустков и превращения их в тромбы.
Зная, как проводится кардиоверсия при мерцательной аритмии, учитывают раннее назначение препаратов. Эффективность от такой терапии будет намного выше. Если антиаритмические средства вводятся до 48 часов до проявлений тахиаритмии, вероятность восстановления сердечного ритма достигает 90%.
После указанных сроков возможность вернуть нормальную функцию миокарда составляет всего 30%. Затем состояние пациента ухудшается, появляется фибрилляция. В некоторых случаях такие нарушения самопроизвольно устраняются, что связано с достаточным уровнем компенсаторных возможностей сердечно-сосудистой системы.
Кардиоверсия препаратами при фибрилляции предсердий выполняется таблетками, которые принимает пациент внутрь и растворами для внутривенного введения. Первый способ считается самым простым и удобным. При нарушениях сердечного ритма длительностью 6-7 дней будет эффективен «Пропафенон».
При стабильном состоянии и подтвержденном действии таблеток пациенту разрешают лечение в домашних условиях. Дозировку назначает врач, нельзя принимать средство в большем или меньшем количестве. Метод, при котором человек, при необходимости, пьет сам «Пропафенон» называется «таблетка в кармане».
Медикаментозная кардиоверсия при недавно начавшейся фибрилляции предсердий будет эффективна на 80%, если процедуру сделать в первые 5-6 часов
Важно учитывать риск развития трепетания. По этой причине предварительно дают человеку средство из группы бета-блокаторов или антагонистов кальция
С этой целью используют и «Хинидин». Если планируется вводить для лечения большую дозу лекарства, то делают это в стационарных условиях. Чтобы избежать риска развития тахикардии желудочкового происхождения, дают препарат под контролем электрокардиографии.
В отдельных случаях должна проводиться медленная кардиоверсия. С ее помощью удачно восстанавливают синусовый ритм. Пациенту дают определенную дозировку «Амиодарона». Такой метод называется «жди и смотри». Если после 1-2 месяцев от начала приема лекарства эффект незначительный или отмечается ухудшение состояния – рассматривают вопрос о восстановлении ритма с помощью электрических импульсов.
 Не реже назначается и внутривенный способ введения препаратов. Для кардиоверсии при мерцательной аритмии используют следующие средства:
Не реже назначается и внутривенный способ введения препаратов. Для кардиоверсии при мерцательной аритмии используют следующие средства:
Первые 2 препарата могут вызвать тахикардию, и без неотложных мероприятий закончиться медленным трепетанием. Нормальное проведение импульсов восстанавливается, если предварительно ввести антагонисты кальция.
Электрическая
В ходе операционной кардиоверсии с использованием электрических импульсов важно помнить о возможном повреждении миокарда. Для этого начинают с низкого разряда
При отсутствии эффекта его постепенно увеличивают.
Такие особенности связаны с расположением сердца. Предсердие находится низко в грудной клетке. По этой причине нецелесообразно начинать процедуру с нагрузки высокого напряжения. Если мерцательный ритм длительно сохраняется, то рекомендуется проводить кардиоверсию импульсами большой мощности.
Сначала пациенту дают лекарственный препарат для нормализации сердечных сокращений. Если нет положительной динамики, то проводится электрическая кардиоверсия при мерцательной аритмии.
Подготовка и как проводится
С целью получения достоверных результатов к этой специфической манипуляции нужно заранее готовиться. Процедура проводится в отдельном кабинете кардиолога, операционном зале, где присутствует рентген-аппарат, или в блоке интенсивной терапии, предназначенном для инструментального обследования. Накануне пациенту рекомендуется выполнять следующие правила подготовки:
- Избегать в рационе жареной и жирной пищи. Процедура выполняется натощак. Поэтому есть перед ней следует вечером накануне.
- Сбрить чрезмерную растительность на груди, в области наложения электродов. Невыполнение этого правила ведет к неполному прилеганию измерительных датчиков к поверхности кожи и ложным результатам.
- Необходимо накануне принять полный комплекс медикаментозных средств, рекомендованный кардиологом.
- Избегать физических и эмоциональных перегрузок.
Показания к процедуре
Кардиоверсия проводится при диагностировании у пациента таких нарушений:
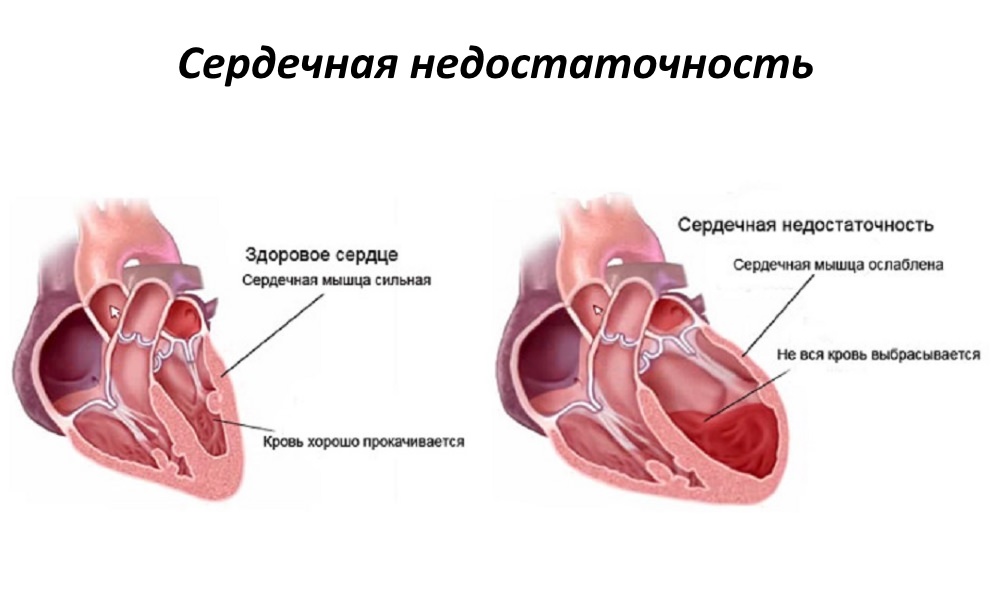 Процедуру делают людям с прогрессирующей сердечной недостаточностью.
Процедуру делают людям с прогрессирующей сердечной недостаточностью.
- Противопоказания к приему медикаментозных антиаритмических средств. Причиной тому становится индивидуальная непереносимость или наличие сопутствующих заболеваний.
- Недостаточность сердца в стадии прогресса. Чаще всего она бывает осложнением самой фибрилляции предсердий.
- Критическое состояние пациента, требующее безотлагательной интенсивной терапии. Таковыми являются нарушения гемодинамики при остановке сердца, отсутствии периферического кровообращения.
Показания к проведению коронарографии
- высокий риск осложнений по данным клинического и неинвазивного обследования, в том числе при бессимптомном течении ИБС
- неэффективность медикаментозного лечения стенокардии
- нестабильная стенокардия, не поддающаяся медикаментозному лечению, возникшая у больного с инфарктом миокарда в анамнезе, сопровождающаяся дисфункцией левого желудочка, артериальной гипотонией или отеком легких
- постинфарктная стенокардия
- невозможность определить риск осложнений с помощью неинвазивных методов
предстоящая операция на открытом сердце (например, протезирование клапанов, коррекция врожденных пороков сердца и т. д.) у больного старше 35 лет
Морфометрические методы
Все изменения, выявленные при лабораторном и иммунологическом обследовании, на ЭКГ и ЭхоКГ, не являются специфичными признаками, характерными для миокардита. Для установления окончательного диагноза необходимо подтверждать воспаление и его последствия морфометрическими методами.
К морфометрическим методам относятся:
– биопсия миокарда с последующим гистологическим изучением микропрепаратов; – томосцинтиграфия сердца с «воспалительными» и кардиотропными радиофармпрепаратами; – магнитно-резонансная томография сердца с контрастированием и ультразвуковая денситометрпя.
Эндомиокардиальная биопсия
Одним из методов диагностики воспалительного процесса в мышце сердца является эпдомиокарднальпая биопсия (ЭМБ). Показания к ЭМБ достаточно широки. Ее рекомендуют проводить при всех кардиомиопатиях для определения причин дилатации или гипертрофии сердца, а также при констриктивных и рестриктивных заболеваниях. Для морфологического подтверждения диагноза считается необходимым взять 3-7 биоптатов сердца. Основным морфологическим признаком воспаления является наличие клеточной инфильтрации, которая состоит из лимфоцитов, нейтрофилов, эозинофилов и гистиоцитов. Можно выявить отек межклеточного пространства, полнокровие сосудов микроциркуляторпого русла, набухание эндотелия, дистрофические изменения кардиомиоцитов и миокардитический кардиосклероз. Для морфологического подтверждения миокардита используют рекомендованные группой американских морфологов в 1986 г. – “далласские критерии”миокардита (таблица).
| Диагноз миокардита | Гистологические признаки |
| Определенный миокардит | Воспалительная инфильтрация миокарда с некрозом и/или дегенерацией прилегающих миоцитов, не характерных для ИБС |
| Вероятный миокардит | Воспалительные инфильтраты достаточно редки либо кардиомиоциты инфильтрированы лейкоцитами. Нет участков миоцитонекроза. Миокардит не может быть диагностирован в отсутствие воспаления |
| Миокардит отсутствует | Нормальный миокард или имеются патологические изменения ткани невоспалительной природы |
В чем суть
Электрическая кардиоверсия заключается в использовании электродефибриллятора. Помещение, в котором выполняется процедура, обязательно должно быть оснащено оборудованием для отслеживания жизненных показателей пациента. Для этого используют электрокардиограф для снятия ЭКГ, тонометр для измерения артериального давления, аппаратуру для определения частоты дыхания и кислородного насыщения крови. В случае необходимости выполняются реанимационные мероприятия. Для этого в кабинете присутствует электродефибриллятор, аппарат для спонтанного дыхания и мониторы для фиксации и жизненных показателей.
Патофизиология
Мерцательная аритмия вызывается множеством электрических импульсов, возникающих в предсердиях по механизму «re-entry», которые передаются через АВ-соединение, зачастую вызывая тахикардию с нерегулярным сокращением желудочков. Частота проведения возбуждения к желудочкам зависит от рефрактерности АВ-узла. Отсутствие нормального сокращения предсердий приводит к нарушению наполнения кровью желудочков, что называется «потерей предсердной подкачки». Кроме того, отсутствие полноценного сокращения предсердий приводит к застою крови и способствует образованию сгустков. Поэтому при восстановлении синусового ритма и появлении организованного сокращения предсердия эти тромбы могут отрываться и попадать в системный кровоток, приводя к эмболическим явлениям, таким как инфаркт миокарда или инсульт.Таким образом, клинические проявления мерцательной аритмии, чаще всего, обусловлены:
потерей предсердной подкачки (т.е. синхронизированного сокращения предсердий)
нерегулярным желудочковым ответом
слишком быстрой частотой сокращения желудочков
Получение изображений
Сканирование
Последовательная компьютерная томография
При последовательной компьютерной томографии производится пошаговое сканирование в строго поперечных проекциях по мере того как стол с больным продвигается через сканер.
Спиральная компьютерная томография
При спиральной компьютерной томографии сканирование производится непрерывно одновременно с движением больного через сканер. Спиральная КТ позволяет получать трехмерные изображения.
ЭКГ-синхронизация
Ретроспективная ЭКГ-синхронизация
Сбор данных происходит в течение всего сердечного цикла, однако для построения изображения выбираются лишь определенные моменты сердечного цикла.
Другие параметры
Сегментированная реконструкция
При многослойной компьютерной томографии для реконструкции изображения используются данные более чем одного сердечного цикла. Это приводит к уменьшению временной разрешающей способности до 105 мс.
Модуляция дозы излучения
В этом режиме доза излучения меняется в зависимости от фазы сердечного цикла (максимальная интенсивность в конце диастолы). Это уменьшает общую эквивалентную дозу облучения.
Реконструкция изображения и его интерпретация
Трехмерная реконструкция позволяет воссоздавать косые срезы, проходящие вдоль длинной оси сердца и коронарных артерий.
Мультипланарная реконструкция
Это метод, позволяющий воссоздавать срезы, проходящие в прямых и косых проекциях, из ряда двумерных срезов или трехмерного массива данных.
Проекция максимальной интенсивности
Это метод, позволяющий спроецировать на заданную плоскость элементы объема с максимальной интенсивностью. При этом получаются изображения наподобие ангиографических.
Трехмерная реконструкция
Трехмерная реконструкция позволяет создавать полупрозрачные поверхности объемов с цветовой кодировкой сигнала.
Расшифровка кардиограммы
Сделать кардиограмму, расшифровать полученные данные и назначить при необходимости соответствующее лечение может только специалист. Но понять некоторые термины, важные для расшифровки кардиограммы могут и сами пациенты:
- частота сердечных сокращений (ЧСС). Показатель отображает количество сокращения мышцы сердца в минуту. Если сокращений больше чем 91 в минуту — это тахикардия, если 59 ударов и меньше – это брадикардия. Норма ЧСС для взрослого – 60-90 ударов.
- Электрическая ось сердца (ЭОС). Этот показатель, полученный с помощью кардиографии, помогает понять расположение сердца, определить функции разных его отделов. В кардиограмме сердца может быть указано нормальное, горизонтальное, вертикальное и отклоненное влево или вправо положение ЭОС.
- Синусовый регулярный ритм. Так называют нормальный ритм сердца, который задает синусовый узел.
- Несинусовый ритм. Такая формулировка в кардиограмме сердца указывает на то, что ритм сердца задается не синусовым узлом, а каким-то второстепенным источником электрических сердечных потенциалов, что в свою очередь свидетельствует о патологии сердца.
- Синусовая аритмия (синусовый нерегулярный ритм). Этот термин означает, что на кардиографии зафиксирован неправильный синусовый ритм с постепенным уменьшением и увеличением частоты сокращений сердца. Подобная аритмия может быть недыхательной и дыхательной.
- Мерцание предсердий или аритмия мерцательная. Подобное заключение кардиографии сосудов и сердца говорит о том, что есть некоторое нарушение ритма сердца, чаще всего встречающееся у пациентов после 60 лет, протекающеее без явных симптомов и часто провоцирующее сердечную недостаточность, инсульт мозга.
- Пароксизм мерцательной аритмии. Так называют выявленный на кардиографии внезапный приступ мерцательной аритмии. Подобное состояние требует немедленного лечения и чем раньше оно будет начато, тем больше вероятность восстановления нормального ритма сердца.
- Трепетание предсердий. Разновидность аритмии, которая лечится тяжелее, чем классическая аритмия.
- Экстрасистола или экстрасистолия. Так в кардиограмме сердца называется внеочередное сокращение мышцы сердца, вызывающее аномальный импульс. Экстрасистолия может быть желудочковой, атриовентрикуляной и предсердной – в зависимости от участка сердца, откуда происходит такой импульс.
- Синдром Вольф-Паркинсон-Уайта (WPW). Врожденная патология, которой характерны аномальные электрические импульсы и опасные приступы аритмии.
- Синоатриальная блокада. Подобная формулировка в расшифровке кардиограммы указывает на нарушения проведения импульса к предсердному миокарду от синусового узла. Такая патология часто встречается при кардиосклерозе, кардиопатии, миокардите, инфаркте, передозировке препаратов калия, бета-адреноблокаторов, сердечных гликозидов, после проведения на сердце операции.
- Атриовентикулярная блокада. Это обнаруженная на кардиографии патология прохождения импульса от предсердий к сердечным желудочкам. Провоцирует такое нарушение несинхронное сокращение желудочков и предсердий сердца.
- Полная, неполная блокада ножек пучка Гиса. Нарушение проведения импульса в толще миокарда желудочков сердца. Такое отклонение проявляется при пороках сердца, кардиосклерозе, миокардите, инфаркте, гипертрофии миокарда, повышенном давлении.
- Гипертрофия левого/правого желудочка. Так называют увеличение в размерах желудочка или утолщение его стенки.
- Рубцы. Кардиография с таким заключением говорит о том, что в прошлом пациент перенес инфаркт. В этом случае назначают профилактическое лечение для предупреждения рецидива и устранения причины нарушения кровоснабжения.
- Удлиненный интервал QT. В расшифровке кардиограммы так обозначается приобретенное или врожденное нарушение проводимости сердца, которое сопровождается обмороками, нарушениями ритма, остановкой сердца.
В процессе обследования сделать кардиограмму часто назначают и детям, только следует учесть, что показатели их кардиографии отличаются от показателей взрослых. Для детей до года типично колебание сокращений сердца в зависимости от их поведения. Средняя частота сокращений у них – 138 ударов, ЭОС – вертикальная. Кардиография детей 1-6 лет отображает вертикальное, нормальное и иногда горизонтальное расположение ЭОС, частоту сокращений – 128 ударов, часто обнаруживается синусовая дыхательная аритмия. Кардиограмма сердца детей 7-15 л указывает, на то, что нормальная ЧСС — 65-90 ударов, положение ЭОС – вертикальное или нормальное, характерна дыхательная аритмия.
Как кардиостимулятор улучшит работу сердца и что такое система стимуляции
Если описанные выше симптомы действительно связаны со сниженной частотой сердечных сокращений, это можно исправить при помощи имплантируемого кардиостимулятора, который возьмет на себя функции естественного водителя ритмов и/или функции других пораженных частей проводящей системы.
Если Ваше сердце не в состоянии учащать ритм в ответ на психоэмоциональную и/или физическую нагрузку, за него это сделает так называемый частото-адаптирующий кардиостимулятор. Учащение ритма происходит благодаря встроенным сенсорам, реагирующим на определенные показатели, изменяющиеся при физических нагрузках. Все сенсоры реагируют на физическую нагрузку, но не все реагируют на психоэмоциональное напряжение. Для того чтобы стимулятор реагировал на психоэмоциональные раздражители, должен быть специфический сенсор. В кардиостимуляторах имеется сенсор минутной вентиляции. Этот сенсор реагирует на все виды нагрузки. В качестве датчика, реагирующего только на физическую нагрузку, используется акселерометр. наиболее физиологичный сенсор, реагирующий на физическую активность. Кардиостимуляторы, имеющие оба сенсора, функционируют наиболее физиологично, контролируя и дополняя друг друга.
Помимо редкого ритма у многих больных возникают различные тахикардии. Кардиостимуляторы имеют функции, которые помогут предотвратить их появление, устранить или уменьшить симптоматику, возникающую при частом ритме.
Для лечения методом электрической стимуляции сердца имплантируется система стимуляции. Эта система состоит из двух компонентов: самого кардиостимулятора (аппарата) и электрода (электродов). Обычно кардиостимулятор имплантируется в области грудной клетки. Один или два электрода (в зависимости от типа аппарата) вводятся в сердце и подсоединяются к стимулятору.
это маленький компьютер, контролирующий работу всей системы стимуляции. Он состоит из батарейки и электронной цепи. которая генерирует электрические импульсы и является «мозгом» системы стимуляции. Кардиостимулятор постоянно следит за тем, как работает сердце, вырабатывает электрические импульсы и направляет к сердцу, когда «видит», что ритм редкий. Эти импульсы достаточно слабые, поэтому чаще всего пациенты их вообще не ощущают.
Кардиостимулятор не только следит за ритмом, но и собирает и хранит в своей памяти информацию о работе сердца. Ваш врач может просмотреть эти данные с помощью специального устройства – программатора . который позволяет врачу «общаться» с имплантированным прибором, обеспечивать сбор и считывание информации. Получив данные, Ваш врач может оценить работу системы стимуляции, ритмы Вашего сердца и эффективность проводимой терапии.
Если необходимо, то с помощью программатора врач также может изменить настройки стимулятора. Этот процесс называется «перепрограммирование системы стимуляции» и осуществляется без дополнительного хирургического вмешательства. Каждая компания-производитель имеет свой программатор.
Кардиостимуляторы достаточно маленькие, тонкие и плоские. В зависимости от модели вес аппарата находится в пределах 21,5–29,6 г.

Comments
(0 Comments)