Кардиогенный шок неотложная помощь спасает жизнь
Диагностика
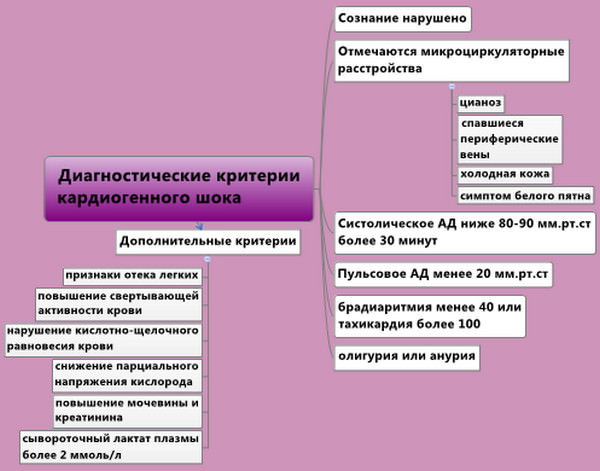
В подавляющем числе случаев кардиогенный шок развивается после острого ИМ. При возникновении специфической клинической симптоматики кардиогенного шока необходимо провести дополнительные исследования для того, чтобы отдифференцировать шок от:
- гиповолемии;
- сердечной тампонады;
- напряженного пневмоторакса;
- тромбоэмболии легочной артерии;
- внутреннего кровотечения из язв и эрозий пищевода, желудка или кишечника.
Справочно. Если полученные данные свидетельствуют в пользу шока, необходимо определить его тип (от этого зависит дальнейший алгоритм действий).
Следует помнить, что у пациентов преклонного возраста с НМК (нарушение мозгового кровообращения) и длительно текущим сахарным диабетом, может отмечаться кардиогенный шок на фоне безболевой ишемии.
Для быстрой дифференциальной диагностики проводят:
- запись ЭКГ (на фоне клинической симптоматики шока значимые изменения отсутствуют); пульсоксиметрию (быстрое, неинвазивное оценивание степени насыщения крови кислородом);
- мониторинг артериального давления и пульса;
- оценку уровня сывороточного лактата плазмы (наиболее значимый для прогноза фактор). В пользу истинного кардиогенного шока свидетельствует уровень лактата более 2 ммоль/л. Чем выше уровень лактата, тем выше риск летального исхода).
Крайне важно! Помните про правило получаса. Шансы больного выжить увеличиваются, если помощь оказана в первые полчаса после наступления шока
В связи с этим, все диагностические мероприятия должны проводиться максимально быстро.
Методы лечения кардиогенного шока
Кардиогенный шок, терапия которого проводится только в условиях медицинского учреждения, относится к опасным для здоровья и жизни осложнениям. Обезболивающими препаратами и мерами помощи можно только на время улучшить состояние больного. Дальнейшие действия выполняются специалистами.
Лечение шокового состояния в первую очередь направлено на нормализацию показателей давления в артериях:
- Сначала обеспечивают больному доступ кислорода, обычно с применением кислородной подушки.
- При нарушении сердечного ритма осуществляют электроимпульсную терапию.
- В случае с фибрилляцией желудочков проводят дефибрилляцию.
- Если больного беспокоят резкие боли, то в вену вводят наркотические анальгетики в виде Промедола и Фентанила с Дроперидолом или Морфин.
- В тяжёлых случаях для обеспечения нормальной дыхательной функции пациента не обойтись без специального аппарата, вентилирующего лёгкие.
- Внутривенно вводят раствор Норадреналина.
В этих действиях заключается первая помощь при кардиогенном шоке в условиях клиники. Все мероприятия должны выполнять быстро, так как в этой ситуации каждая секунда на счету.
Количество смертей при шоке довольно большое, и с каждой минутой шансов спасти человека всё меньше. При отсутствии помощи в течение 3-4 минут пациент гибнет.
Хирургическое лечение
Если вышеперечисленные методы не принесли желаемых результатов, то не обойтись без оперативного вмешательства.
Практикуют такие хирургические методики:
- Внутриаортальную баллонную контрпульсацию. Во время выполнения такой операции вводят полый баллончик, который сделан из полиуретана. Весь процесс введения аппарата в сосуд контролируют с помощью рентгена, так как даже небольшая неточность может стать причиной тяжёлых осложнений. После достижения баллоном цели в него вдувают и выдувают воздух одновременно с сокращениями сердца, таким образом, он фиксируется и помогает сердцу в выполнении его функций. Так в ходе лечения левый желудочек заменяют искусственным.
- Аортокоронарное шунтирование. При неэффективности баллонной контрпульсации проводят аортокоронарное шунтирование. Это тяжёлая и длительная процедура, занимающая не меньше 4 часов. На протяжении этого времени сердце и процесс кровообращения поддерживают с помощью специального аппарата. В ходе операции берут вену из ноги или другой кровеносный сосуд и присоединяют к коронарной артерии ниже того уровня, где она была сужена. Это обеспечивает дополнительные пути движения крови и снабжает сердце необходимым количеством крови, что позволяет снизить последствия инфаркта миокарда и приблизить показатели артериального давления к нормальным.
Подобные процедуры являются сложными и высокотехнологичными методиками, выполнять их могут только опытные специалисты. Но данные методики не дают гарантии на полное выздоровление. После операций могут возникать осложнения, также высока вероятность смерти больного на операционном столе. Прогноз выживаемости в этих ситуациях негативный. Большинство больных умирает.
Прогноз выживаемости
Патология сопровождается рядом других, не менее тяжёлых осложнений.
Кардиогенный шок может привести:
- к увеличению или уменьшению сердечного ритма;
- к инфаркту лёгких или селезёнки;
- к кровотечениям из сосудов;
- к неврозу кожи;
- к тромбозам крупных сосудов, которые приводят к внезапному летальному исходу.
Сердечная мышца и так находится в ослабленном состоянии, а в сочетании с этими осложнениями шансы на выживаемость значительно уменьшаются.
Выздороветь могут только те, кого вовремя доставили в больницу с шоком первой степени тяжести. Вторая степень характеризуется смертностью пациентов в 70% случаев, а при третьей стадии 8 больных из 10 умирают.
Согласно статистике, половина людей с инфарктом миокарда на протяжении суток переносит кардиогенный шок. У некоторых осложнение развивается до приезда скорой помощи.
При наличии приступа инфаркта развитие шока наступает в 10% случаев, так как половина пациентов страдает от недостаточности левого желудочка. Это и повышает риск летального исхода.
Кардиогенный шок не относится к самостоятельным заболеваниям, а возникает при запущенных заболеваниях сердца. Лечение проблемы сложное и часто не приносит результата, поэтому нужно приложить все усилия, чтобы предотвратить проблему.
Основные причины развития и классификация
Патологический процесс развивается:
- при нарушении структуры левого желудочка, из-за чего он не нагнетает крови в сосуды в достаточном количестве, что происходит обычно при миокардите и повреждении клапана;
- при разных видах нарушения сердечного ритма;
- в случае закупорки сосудов тромбами.
Болезнь имеет несколько степеней развития и классифицируется исходя из спровоцировавших её факторов. Различают внутренние и внешние причины формирования патологического процесса.
Внутренние причины
Кардиогенный шок причины может иметь связанные с нарушениями функционирования сердца.
Он может быть:
- Аритмическим. Возникает в результате нарушений сердечного ритма, связанных со значительным уменьшением частоты сердечных сокращений или их повышением.
- Вызванным разрывами сердечной мышцы, что сопровождается резким снижением показателей давления в артериях и развитием сердечной тампонады.
- Истинным. В этом случае вероятность летального исхода гораздо выше, чем в других, так как прекращается сокращение левого желудочка, из-за чего в сосуды поступает недостаточное количество крови и быстро развиваются нарушения функций всех органов.
- Ареактивным. Имеет сходство с истинным шоком, но протекает в более тяжёлой форме.
- Рефлекторным. Этот вид шока самый лёгкий, и его можно быстро купировать. Он является реакцией на сильные болезненные ощущения в области сердца.
Важно быстро отличить вид болезни, чтобы провести правильное лечение
Внешние причины
На развитие кардиогенного шока могут повлиять и факторы, не связанные с сердечно-сосудистыми заболеваниями:
- Пневмоторакс. Это комплекс патологических симптомов, при которых скапливается жидкость в пространстве плевральной полости, что сопровождается спаданием лёгкого, смещением органа и расстройством дыхательной функции.
- Повреждения перикардиальной полости. В ней расположен сердечный орган. Если в нём скапливается кровь или другие жидкости, миокард сдавливается и повреждается.
Как будет проявляться проблема, зависит от вида патологического состояния и причины его развития.
Степень тяжести
В зависимости от интенсивности воздействия на организм и повреждений кардиогенный шок степени тяжести имеет такие:
- лёгкая степень протекает в течение пяти часов без ярких проявлений. Наблюдается падение систолического давления, но не ниже 90 мм рт. ст., сердечный ритм учащается до ста ударов. Большинство пациентов выздоравливает после приступа, так как методы лечения достаточно эффективны, но только при условии, что терапию провели вовремя;
- шоковое состояние длиться до 10 часов и сопровождается ярко выраженной симптоматикой. Основным признаком является недостаточность левого желудочка. Давление в артериях значительно снижается до 60 единиц. Частота сердечных сокращений превышает сто ударов. Устранить проблему гораздо тяжелее, чем в первом случае;
- продолжительность шока выше 10 часов. Больные с таким диагнозом чаще всего умирают, АД при этом ниже 60 единиц, пульс значительно учащён.
В большинстве случаев к развитию шокового состояния приводят тяжёлые патологические процессы в сердце. Поэтому предотвратить данное осложнение можно, только если следить за состоянием сердечно-сосудистой системы и вовремя устранять нарушения.
Лечение
Кардиогенный шок является чрезвычайной ситуацией, требующей немедленной медикаментозной терапии, поэтому при выявлении вышеперечисленных признаков нужно сразу вызвать скорую помощь. Больной укладывается на ровную поверхность и при сохранении у него сознания проводится наблюдение за его состоянием. Если отсутствует дыхание или пульс — сердечно-легочная реанимация.
Медицинской бригадой обычно выполняются следующие действия:
Вливание жидкости для коррекции гиповолемии и гипотонии, при этом должны отсутствовать признаки отека легких.
Для поддержания артериального давления и сердечного выброса должны быть максимально быстро использованы соответствующие фармакологические препараты.
Быстрое и полное восстановление коронарного кровотока; в настоящее время подобная терапия считается стандартной для пациентов с кардиогенным шоком, развившегося на фоне ишемии миокарда.
Коррекция нарушений электролитного состава и уровня кислорода, что особенно важно при гипокалиемии, гипомагниемии, ацидозе.
Больные с кардиогенным шоком принимаются в отделение интенсивной терапии (например, для проведения катетеризации сердца) или в отделение интенсивной терапии. Для оказания неотложной медицинской помощи на догоспитальном этапе используется специализированный медицинский транспорт.
Инвазивные процедуры зачастую делаются с целью проведения более быстрой и эффективной медикаментозной терапии:
- Для проведения всего объема реанимации обеспечивается сосудистый доступ для проведения нескольких инфузий одновременно. Дополнительно проводится инвазивный мониторинг центрального венозного давления.
- Выполнение доступа к артерии необходим для обеспечения непрерывного контроля артериального давления.
- Внутриаортальная баллонная помпа может быть помещена в качестве моста для чрескожного коронарного вмешательства (ЧКВ) или шунтирования коронарной артерии (АКШ).
Фармакологическая терапия
При диагностике у больного инфаркта миокарда или острого коронарного синдрома назначают такие препараты, как аспирин и гепарин. В дополнение может потребоваться инотропная и / или вазопрессорная лекарственная терапия, особенно при наличии у больного недостаточной перфузией тканей и адекватного внутрисосудистого объема. При этом среднее артериальное давление (САД) должно придерживаться в пределах 60 или 65 мм рт.ст.
Диуретики используются для уменьшения объема плазмы и периферического отека. Чаще всего используется допамин (дофамин) и особенности этого препарата следующие:
- Допамин является препаратом выбора для улучшения сократимости сердца у больных с гипотонией.
- Допамин может увеличить потребность в кислороде миокарда.
- Скорость введения препарата обычно регулируется в соответствии с артериальным давлением и другими параметрами гемодинамики.
При необходимости может быть использован добутамин. Особенности этого препарата следующие:
- Добутамин может быть предпочтительнее допамина, если определяется систолическое артериальное давление выше 80 мм рт.ст.
- По сравнению с дофамином добутамин оказывает меньшее влияние на потребность в кислороде миокарда.
- Наличие тахикардии из-за добутамина может препятствовать его применению.
Наличие гипотензии, даже на фоне умеренных доз дофамина, может быть введен прямой сосудосуживающий препарат. При этом чаще всего используются такие средства, как норадреналин.
В некоторых случаях используются ингибиторы фосфодиэстеразы (например, амринон, милринон), которые являются инотропными агентами с сосудорасширяющими свойствами и длительным периодом полураспада. Они оказываются полезны в случае отсутствия сердечной деятельности. Вместе с ними может потребоваться одновременное введение вазопрессора.
Чрескожное коронарное вмешательство (ЧКВ) или шунтирование коронарной артерии (ШКА)?
ЧКВ или ШКА — это процедуры выбора в лечении кардиогенного шока
ЧКВ должно быть проведено в течение 90 минут после начала развития КШ. Также ЧКВ может оставаться полезным в виде острого вмешательства в течение 12 часов после начала возникновения КШ.
Тромболитическая терапия является менее эффективной при возникновении КШ, но она проводится в обязательном порядке, если ЧКВ и ШКА не могут быть выполнены сразу.
Лечение
Увеличить шансы на выздоровление можно, только если больному будет своевременно и правильно оказана доврачебная помощь. Попутно с проведением этих мероприятий следует вызвать бригаду неотложной медицинской помощи и четко описать симптоматику.
Оказывают неотложную помощь при кардиогенном шоке по алгоритму:
- уложить человека на твердую ровную поверхность и приподнять ноги;
- расстегнуть ворот и пояс брюк;
- обеспечить доступ свежего воздуха, если это помещение;
- если больной находится в сознании, дать таблетку «Нитроглицерина»;
- при видимых признаках остановки сердца начать непрямой массаж.
Бригада «Скорой помощи» может осуществлять такие мероприятия по спасению жизни:
- инъекции из обезболивающих препаратов — средство из группы нитратов или наркотических анальгетиков;
- при отеке легкого — мочегонные быстрого действия;
- препарат «Допамин» и адреналин при кардиогенном шоке — если произошла остановка сердца;
- для стимуляции сердечной деятельности вводится препарат «Добутамин» в разбавленном виде;
- обеспечение кислородом при помощи баллона или подушки.
 Препарат Допамин
Препарат Допамин
Интенсивная терапия при кардиогенном шоке существенно повышает шансы на то, что человек не умрет. Алгоритм оказания помощи примерный, так как действия врачей будут зависеть от состояния больного.
Лечение кардиогенного шока при инфаркте миокарда и других этиологических факторах непосредственно в медицинском учреждении может включать следующие мероприятия:
- для проведения инфузионной терапии в подключичную вену вводится катетер;
- диагностически выясняются причины развития кардиогенного шока и подбирается препарат для их устранения;
- если больной находится в бессознательном состоянии, человека переводят на искусственную вентиляцию легких;
- установка катетера в мочевой пузырь для контроля количества выделяемой мочи;
- вводятся препараты для повышения артериального давления;
- инъекции препаратов группы катехоламин («Допамин», «Адреналин»), если возникла остановка сердца;
- для восстановления нарушенных коагулирующих свойств крови вводится «Гепарин».
В процессе проведения мероприятий по стабилизации состояния могут использовать препараты такого спектра действия:
- анальгетики;
- вазопрессоры;
- сердечные гликозиды;
- ингибиторы фосфодиэстеразы.
Самостоятельно давать больному гемодинамические препараты и другие средства (за исключением «Нитроглицерина») нельзя.
Если мероприятия инфузионной терапии для кардиогенного шока не дают должного результата, в срочном порядке принимается решение относительно оперативного вмешательства.
В таком случае может проводиться коронарная ангиопластика с дальнейшим установлением стента и решением вопроса о проведении шунтирования. Наиболее эффективным методом при таком диагнозе могла стать экстренная трансплантация сердца, но это практически невозможно.
К сожалению, в большинстве случаев кардиогенный шок приводит к смерти. Но оказание неотложной помощи при кардиогенном шоке все же дают шанс человеку выжить. Профилактических мероприятий не существует.
Тампонада перикарда
Клинические признаки тампонады перикарда
- Одышка.
- Коллапс.
- Тахикардия.
- Гипотензия.
- Сильное повышение давления в яремных венах.
- Глухие тоны сердца при аускультации, ранний III тон.
- Парадоксальный пульс (большой перепад АД на вдохе, пульс может не пальпироваться).
- Признак Куссмауля (парадоксальное повышение давления в яремной вене на вдохе)
ЭКГ может указывать на признаки основного заболевания, такого как перикардит или острый инфаркт миокарда. При большом скоплении жидкости комплексы на ЭКГ небольшой амплитуды, возможна электрическая альтернация (ЭОС постоянно меняется из-за того, что сердце перемещается в жидкости). Рентгеновское исследование грудной клетки демонстрирует шаровидную тень сердца, однако у него могут быть и нормальные размеры. ЭхоКГ, которую можно провести у постели больного, является лучшим способом диагностики и формирования оптимальной тактики лечения (в частности, аспирации жидкости).
Раннее распознавание тампонады очень важно больной отлично отвечает на чрескожный парацентез или на хирургическое дренирование
Профилактические меры

Если больному установлен диагноз «кардиогенный шок», то никакими профилактическими мерами ему уже не помочь, поэтому важно заботиться о здоровье и не допускать развития каких-либо патологических процессов. Профилактика заболеваний сердечно-сосудистой системы — это:
Отказ от вредных привычек. Если человек часто курит и злоупотребляет спиртными напитками, а его питание оставляет желать лучшего, то рано или поздно организм начнет давать сбои. В результате некачественного питания, курения и употребления алкоголя на стенках сосудов начинают образовываться атеросклеротические бляшки, из-за чего нагрузка на сердце значительно увеличивается и, как следствие, ухудшается работа всех жизненно важных органов организма. Контроль уровня физической активности
Важно чтобы все физические нагрузки на организм были регулярными и равномерными. Так, чрезмерные нагрузки могут нанести организму колоссальный вред, в то время как малоподвижный образ жизни влияет на него так же пагубно, поэтому необходимо соблюдать баланс, то есть физическую активность нужно чередовать с отдыхом
Если нет возможности заниматься каким-либо видом спорта, то нужно ежедневно совершать пешие прогулки на свежем воздухе, плавать, кататься на велосипеде. Спать нужно не менее восьми часов в сутки, этого времени вполне достаточно, чтобы эффективно отдохнуть после трудового дня. Профилактическое обследование. Людям с наследственным факторам или тем, кто подвержен развитию заболеваний сердечно-сосудистой системы, нужно каждые шесть месяцев проходить обследование у лечащего врача со сдачей всех необходимых анализов. Это поможет вовремя обнаружить заболевание и предотвратить развитие серьезных патологий. Стрессы и эмоциональное напряжение. Очень важно помнить о том, что во время стрессовых ситуаций или эмоциональных перенапряжений уровень гормона адреналина резко увеличивается, что неблагоприятно сказывается на работе сердечно-сосудистой системы, поэтому очень важно относиться как можно спокойней к любой жизненной ситуации, только так можно добиться того, что сердце долгие годы проработает без отклонений. Здоровое питание. В рационе больного должно быть необходимое количество полезных макро- и микроэлементов. Для этого важно придерживаться специальной диеты.
Теперь стали понятны патогенез, клиника и лечение кардиогенного шока
Заболевания сердца часто чреваты летальным исходом пациента, поэтому очень важно следовать всем вышеперечисленным рекомендациям, при малейшем подозрении на какую-либо патологию сразу обращаться за помощью специалистов
Классификация кардиогенного шока
Классификация по этиологическим факторам выделяет несколько форм кардиогенного шока:
- Истинный (поражение более 40% мышечной массы левого желудочка). У многих пациентов наблюдается стеноз основных коронарных артерий и их непроходимость. Истинный кардиогенный шок вызывает значительное нарушение циркуляции крови в органах и системах (включая головной мозг, печень, почки) и расстройство периферической микроциркуляции крови. Значительный некроз тканей левого желудочка серьезно осложняет терапию истинной формы шока. Здоровые ткани необходимо заставить работать при удвоенной нагрузке, которая усугубляется кислородным голоданием;
- Рефлекторный (наличие болей, выраженность которых не всегда связана с величиной некротических поражений). Нередко осложнен плохим тонусом сосудов, что вызывает понижение объема крови, циркулирующей в организме. Состояние купируется обезболивающими препаратами в сочетании с сосудистыми средствами. Интенсивность шока усиливает брадикардия, которая возникает при задней локализации очага некроза. При сравнительно небольшом поражении редкое биение сердца провоцирует дальнейшее падение давления крови;
- Аритмический (вызван расстройствами сердечной проводимости и нарушениями ритма). Антиаритмическая терапия обычно купирует клинические проявления. Вызвать развитие этой формы шока способны желудочковые и пароксизмальные нарушения ритма сердца, синоаурикулярные и предсердно-желудочковые блокады, синдром дисфункции водителя ритма;
- Ареактивный (возникает даже при незначительном некрозе тканей левого желудочка из-за нарушения его способности к сокращению). Патогенез практически тот же, что у истинного шока, но более выражен и продолжителен. Полностью отсутствует ответ организма на введение симпатомиметических аминов. Такое состояние объясняется тем, что некротическая часть во время систолы выбухает, а не сокращается, потребность здорового участка сердца в кислороде увеличивается. Ответом на прием вазоактивных средств служит незначительное повышение давления крови, которое сопровождается развитием отека легких.
Патогенез патологического состояния сложен и не совсем изучен. Тем не менее, каждой из четырех форм кардиогенного шока присущи свои патогенетические особенности.
Прогноз
Кардиогенный шок является основной причиной смерти при остром ИМ. При отсутствии высококвалифицированной медицинской помощи смертность среди больных с кардиогенным шоком чрезвычайно высока (до 70-90%).
Ключом к предотвращению летального исхода является быстрая диагностика, оперативная поддерживающая терапия и быстрая реваскуляризация пораженных коронарных артерий у больных с ишемической болезнью сердца или инфарктом. Поэтому при использовании реваскуляризации, улучшенных интервенционных процедур и современных медицинских методов лечения совместно с устройствами механической поддержки показатели смертности от кардиогенного шока могут продолжать снижаться.
Общая смертность в стационаре среди больных с кардиогенным шоком составляет 39%. Для лиц в возрасте 75 лет и старше смертность составляет 55%; для тех, кто моложе 75 лет, этот показатель составляет почти 30%. Процент смертности среди женщин выше (почти 45%) по сравнению с мужчинами (чуть больше 35%).
Доказательства дилатации правого желудочка на эхокардиограмме могут указывать на худший результат у пациентов с кардиогенным шоком, а также на инфаркт миокарда на правой стороне электрокардиограммы. Прогностическое значение для пациентов, переживших кардиогенный шок, не изучено достаточно хорошо, но оно может быть благоприятное, если проведена оперативная коррекция основной причины шока.
Осложнения кардиогенного шока могут включать следующие патологические состояния:
- Сердечно-легочной приступ.
- Аритмия.
- Почечная недостаточность.
- Нарушение мультисистемного органа.
- Желудочковая аневризма.
- Тромбоэмболические осложнения.
- Инсульт.
- Смерть.
Существуют определенные факторы-предсказатели, наличие которых указывает на высокую вероятность смерти при кардиогенном шоке:
- Пожилой и преклонный возраст.
- Наличие инфаркта миокарда в анамнезе болезни.
- Холодная, липкая кожа.
- Олигурия.
Эхокардиографические данные, такие как фракция выброса левого желудочка и митральная регургитация, являются независимыми предсказателями смертности. Как показывают исследования, при выбросе менее 28% выживаемость больных составляет 24% в течение 1 года по сравнению с выживаемостью 56% с более высокой фракцией выброса. Также было установлено, что умеренная или тяжелая митральная регургитация связана с 1-летней выживаемостью, которая приравнивается к 31%, по сравнению с выживаемостью 58% у пациентов без регургитации.
Время реперфузии является важным предиктором смертности при остром инфаркте миокарда, осложненном кардиогенным шоком. У пациентов с шоком смертность в стационаре постепенно возрастала с увеличением времени до реперфузии.
Результаты кардиогенного шока значительно улучшаются только тогда, когда может быть достигнута быстрая реваскуляризация. Исследование SHOCK показало, что общая смертность при реваскуляризации составляет 38%. Когда отсутствует возможность проведения быстрой реваскуляризации, смертность приближается к 70%. Цены варьируются в зависимости от процедуры (например, чрескожная транслюминальная коронарная ангиопластика, размещение стента, тромболитическая терапия).
Видео: Мастер класс по оказанию экстренной помощи при ОКС кардиогенный шок
Источники
1. Thiele H, Zeymer U, Neumann FJ, Ferenc M, Olbrich HG, Hausleiter J, Richardt G, Hennersdorf M, Empen K, Fuernau G, Desch S, Eitel I, Hambrecht R, Fuhrmann J, Böhm M, Ebelt H, Schneider S, Schuler G, Werdan K; IABPSHOCK II Trial Investigators. Intraaortic balloon support for myocardial infarction with cardiogenic shock. N Engl J Med. 2012;367:1287–1296. doi: 10.1056/NEJMoa1208410.
2. Contemporary Management of Cardiogenic Shock. 2017 American Heart Association, Inc. https://www.ahajournals.org/doi/pdf/10.1161/CIR.0000000000000525
3. Гостра серцева недостатність і кардіогенний шок: сучасні принципи діагностики та лікування. Гарбар М.О., Світлик Г.В., Підгірний Я.М., Світлик Ю.О./ Медицина неотложных состояний.
4. ДОДАТОК до Уніфікованого клінічного протоколу екстреної, первинної, вторинної (спеціалізованої) та третинної (високоспеціалізованої) медичної допомоги “Гострий коронарний синдром з елевацією сегмента ST”, затвердженого наказом Міністерства охорони здоров’я України від 02.07.2014 № 455. ГОСТРИЙ КОРОНАРНИЙ СИНДРОМ З ЕЛЕВАЦІЄЮ СЕГМЕНТА ST АДАПТОВАНА КЛІНІЧНА НАСТАНОВА, ЗАСНОВАНА НА ДОКАЗАХ.

Comments
(0 Comments)