Как проверить почки в домашних условиях
Какие анализы наиболее информативны
После проведения внешнего осмотра пациента и выслушивания его жалоб уролог расскажет, с чего начать обследование и какие анализы необходимы. Как правило, для постановки первоначального диагноза нежны результаты лабораторных и биохимических исследований мочи и крови. В урине определяется содержание белых и красных кровяных телец, а также эпителиальных тканей. Обязательно оценивается прозрачность, цвет и удельный вес мочи. Концентрация цилиндров, протеинов и глюкозы является определяющим фактором наличия инфекционного очага в почках.
Для того чтобы определить вид патогенного возбудителя, лаборанты проводят посев биологического образца в питательную среду. Этим методом выявляется чувствительность микроорганизмов к антибактериальным препаратам, которые будут использованы при лечении.
Перед сдачей крови на анализ врач рекомендует пациенту воздержаться от физических нагрузок, курения и употребления алкогольных напитков в течение 2-3 дней. Чтобы проверить почки, у человека берут кровь такими способами:
- из пальца для установления или опровержения воспалительного процесса и степени его распространения;
- из вены для определения концентрации белков и мочевины.
Для достоверных результатов анализов нужно не принимать пищу за 12 часов до проведения процедуры. При подозрении на эндокринную этиологию снижения функциональной активности почек нельзя пить любую жидкость и даже чистить зубы. Людям с системными заболеваниями необходимо сдавать лабораторные анализы каждые 6 месяцев.
Инструментальные тесты
А как можно узнать, здоровы ли почки, «заглянув» внутрь организма и получив полную информацию о расположении, размерах и внутренней структуре органов? К счастью, это доступно современной медицине с помощью высокотехнологичных приборов. Ниже рассмотрим популярные инструментальные методы исследования почек, которые информативны для врача и безопасны для пациентов.
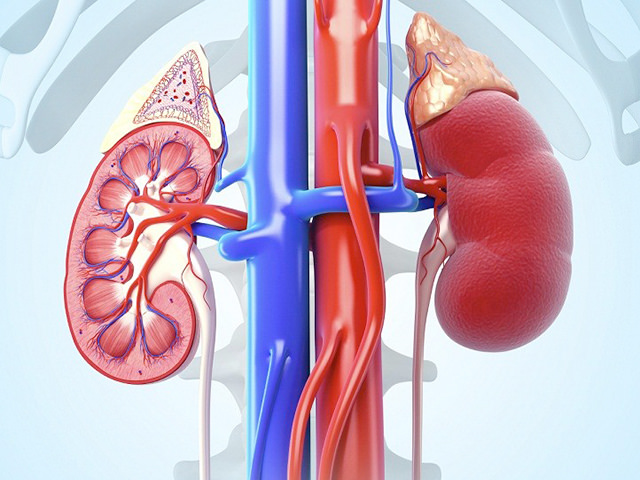
УЗИ почек
УЗИ – неинвазивный и безопасный способ диагностики почечных заболеваний, позволяющий оценить:
- расположение;
- контуры;
- точные размеры;
- состояние чашечно-лоханочной системы;
- внутреннее строение органа.
Обзорная R-графия
Обзорная рентгенография брюшной полости позволяет визуализировать почки, мочевой пузырь и мочеточники, но их контуры будут нечеткими, смазанными из-за петель кишечника. Поэтому в настоящее время R-графия почек вытесняется более показательными методами диагностики.
Экскреторная урография
Среди рентгенологического обследования почек наиболее популярной остается экскреторная урография. Она основана на внутривенном введении контраста (амидотриазота натрия), которое экскретируется преимущественно почками, и создании серии рентгеновских снимков:
- обзорный снимок до введения рентгеноконтрастного вещества;
- через 5 минут после введения – для визуализации почек;
- через 20 минут – для подробного обследования чашечно-лоханочной системы и верхнего отдела мочеточников;
- через 45 минут – для визуализации мочеточника;
- после мочеиспускания – для диагностики патологии мочевого пузыря.
КТ, МРТ
Современные методы послойной визуализации и создания виртуальной 3D-модели внутренних органов используются для уточнений результатов УЗИ и экскреторной урографии. Основаны на действии рентгеновского излучения (компьютерная томография) или магнитного поля (магнитно-резонансная томография).
Заболевания, выявляемые при обследовании
С помощью вышеописанных исследований выявляют следующие заболевания почек:

Камни в почках. Заподозрить мочекаменную болезнь можно при возникновении почечной колики, когда камень застревает в мочеточнике.
Пиелонефрит. Воспалительное заболевание бактериальной природы, поражающее преимущественно почечные канальцы. У пациента присутствуют: боль в пояснице, рези при мочеиспускании, повышение температуры.
Гломерулонефрит. Аутоиммунное заболевание, при котором воспаляются почечные клубочки. Симптомы болезни: сильные отеки, уменьшение объема выделяемой мочи, повышение давления.
При каких заболеваниях повышаются почечные показатели
Повышение показателей концентрации этого вещества может говорить о том, что есть вероятность таких заболеваний:
- Пиелонефрита в хронической стадии, мочекаменной болезни, стеноза почечной артерии.
- Болезней, возникших после приема медпрепаратов, оказывающих разрушительное действие на почки, например, диуретики, пенициллины и многие другие.
- Гигантизма и акромегалии, то есть болезней связанных с эндокринной системой.
- Повреждения мышц. Происходит чаще всего от физических воздействий при падениях, сильных ушибах, некрозах.
- Почечной недостаточности, вызванной кровотечениями и обезвоживанием.
Креатинин повышается тогда, когда происходит сильная физическая нагрузка. В первую очередь речь идет о спортсменах и бодибилдерах. Если в рацион включено большое количество мяса или продуктов с большим количеством белка, это вещество будет в организме больше нормы. Или человек решил поголодать, и организм начал использовать свой ресурс — белок, и его возросший распад спровоцировал повышение креатинина.
Необходимость проверить креатинин возникает, если нужно исследовать работу почек или проверить, в порядке ли скелетные мышцы. Кровь для лабораторного исследования нужно сдать с утра. За единицу измерения концентрации в крови берут микромоль на литр.
Если креатинин повышен, можно ощутить это по:
- болям в нижней части спины;
- моче, она может вырабатываться слишком активно, более 2 литров в сутки, или почти совсем не выводиться, и в ней присутствуют белок и эритроциты;
- повышенному давлению;
- сильным отекам;
- судорогам;
- одышке;
- постоянной усталости;
- анемии.
Для снижения вещества в крови обычно назначают те препараты, которые могут восстановить процессы распада белка. Если повышение не такое сильное, патологии органов не наблюдаются, необходимо наладить питание, обсудив проблему с диетологом
Необходимо уделить внимание питьевому режиму и правильно рассчитанной физической нагрузке
Мочевина — низкомолекулярное соединение — начинает повышаться от мясной диеты или во время голодания, при почечной недостаточности и от тех же состояний, что и при высоком уровне креатинина. Но есть у них значительное отличие: повышенное присутствие мочевины говорит о длительных патологических процессах, а не об острых.
Появляется мочевина, когда в печени идет необходимый процесс обезвреживания аммиака, и фильтруется из крови в клубочках. Ее количество в плазме всецело зависит от скорости:
- собственного синтеза;
- клубочковой фильтрации;
- ренальной перфузии.
Она не имеет большой токсичности, но вместе с ней присутствуют производные гуанидина, а также ионы калия, они представляют угрозу в плане токсичности. Когда мочевина повышена, то начинают страдать ткани:
- центральной нервной системы;
- подкожной клетчатки;
- парехиматозных органов;
- миокарда.
Большое количество мочевины сопровождается интоксикацией. Причины ее возрастания следующие:
- катаболические состояния;
- много белка, который поступает в организм;
- кровотечения желудка, когда происходит всасывание белков и аминокислот;
- обезвоживание.
Мочевая кислота и цистатин С. Если показатели крови говорят о повышении мочевой кислоты, скорее всего, человек имеет такое заболевание, как:
- лейкоз;
- подагра;
- почечная недостаточность, хроническая форма;
- изменения в щитовидной железе;
- отравление;
- алкоголизм.
Показатели могут повышаться и после приема некоторых лекарств. В последнее время используют при анализе цистатин С. Он еще раньше креатинина реагирует на изменения организма, настолько является чувствительным. Самое лучшее его качество заключается в том, что он применяется для исследования в случаях, когда у пациентов больна печень, так как при многих болезнях печени те клетки, которые должны синтезировать креатинин, погибают.
О чем говорят результаты исследования почек
Использование наиболее популярного ультразвукового метода диагностики позволяет определить такие заболевания:
- камни в почках — образование твердых частиц внутри почек из-за неправильного обмена веществ, при этом накопление солей постепенно превращается в песок и камни;
- пиелонефрит, характеризующийся воспалительным процессом в области мочевого тракта, возникающим по причине переохлаждения и заражения инфекцией;
- образование почечной кисты, заполненной жидкостью;
- инфекционные заболевания с воспалением мочевого пузыря и мочевых путей;
- плотные образования в тканях почек, которые могут иметь злокачественное происхождение.
Применение современных диагностических форм исследования почек дает возможность выявить нарушение работы почек еще на самом раннем этапе, что значительно повышает шансы быстро вылечить данное заболевание. Обычно в таких случаях основные симптомы устраняются уже через 3-4 недели. При более затяжном течении болезни для полного ее устранения могут понадобиться месяцы и даже годы лечения.
Даже при небольшой простуде или легком недомогании возможно развитие скрытой формы заболевания почек, которая может со временем превратиться в более серьезное ухудшение здоровья. Поэтому стоит позаботиться о своем здоровье, регулярно посещая нефролога и выполняя его указания.
Для сохранения хорошего состояния почек необходимо соблюдать основные меры профилактики. Это означает придерживаться правильного питания, выполнять физические нагрузки умеренного характера, содержать область почек в тепле, совершать регулярные медицинские осмотры и обращаться к доктору при первых подозрениях.
Источник
Кому нужно обследовать почки
- обнаружено повышение артериального давления выше 139/89 мм рт.ст.
- уменьшилось количество мочи
- ночное мочеиспускание
- тяжесть, боль или дискомфорт в поясничной области
- болезненное мочеиспускание
- неприятный запах мочи
- изменение цвета мочи, особенно – появление в ней крови
- при обнаружении анемии (сниженного гемоглобина) без острой или хронической кровопотери
- в качестве диагностики мочекаменной болезни: планово – когда ваш рацион богат мясными и солеными продуктами, вы любите шоколад, пиво, субпродукты, щавель, шпинат, бобовые; экстренно – когда появились признаки камней в почках
- при обезвоживании вследствие повышенной температуры, рвоты, поноса, одышки
- если вы принимаете токсичные для почек препараты: мочегонные, «Аспирин» («Салициловую кислоту»), «Бисептол», «Ацикловир», «Амикацин», некоторые другие лекарства
- УЗИ почек и анализы крови и мочи показаны, если вы по вечерам чувствуете необъяснимое недомогание, повышение температуры до небольших цифр (до 37,5°C)
- при сахарном диабете, системной волчанке, некоторых других системных заболеваниях
- при пальпируемом образовании в брюшной полости
Какие существуют виды диагностики почек
Выделяют два основных вида тестов, по результатам которых врач может судить о состоянии почек:
- лабораторные методы, благодаря которым можно составить представление об изменении функции почек
- инструментальная диагностика: ее методы позволяют судить об изменениях строения почек и мочевыводящих путей, а урография почек еще и дает информацию о выводящей функции парного органа.
Какие бывают методы лабораторной диагностики
Лабораторное обследование почек включает в себя исследование двух основных биологических жидкостей – крови и мочи.
В крови определяют такие вещества как мочевина, креатинин, мочевая кислота (для этого сдается кровь из вены). По общему анализу крови (он сдается из пальца) можно только делать вывод о наличии анемии, наличии и степени воспаления (без локализации последнего). Оба анализа сдаются натощак.
В моче определяют количество таких клеток, как лейкоциты, эпителий, эритроциты. Оценивают удельный вес, наличие цилиндров, белка и глюкозы, а также патологических образований: солей, бактерий, грибков, слизи или других примесей. Моча имеет особенности сбора в зависимости от вида анализа (общий, по Зимницкому или Нечипоренко). Общий анализ желательно сдавать всем, хотя бы раз в полгода; для сдачи других двух и пробы Реберга есть свои показания.
Инструментальные методы
На данный момент существует четыре вида диагностических инструментальных исследований, применяемых для оценки структуры почечной ткани:
- Ультразвуковое исследование (УЗИ почек) – метод, который позволит только оценить структуру, но не функцию почек и мочевыводящих путей. Можно проводить раз в год в качестве планового обследования.
- Рентген почек: под этим общим названием «скрываются» несколько методов, когда для визуализации органов применяется рентгеновская трубка. Для одних требуется введение контраста (в вену или мочевыводящие пути), для других в этом нет необходимости. К этой группе методов относится и компьютерная томография почек. Все они применяются строго по показаниям.
- Радионуклидная сцинтиграфия – исследование почек с помощью введения радиоизотопного вещества. Применяется только по назначению врача.
- Магнитно-резонансная томография. В этом случае послойную визуализацию органа обеспечивает специальный магнит. Вредного облучения, в отличие от предыдущих двух случаев, нет, но метод должен применяться по показаниям.
Профилактика заболеваний почек заключается не только в соблюдении определенных правил, но и в ежегодном обследовании с помощью общего анализа мочи и УЗИ почек. Остальные исследования проводятся по показаниям.
Таким образом, проверять почки необходимо, многие проблемы с этим чрезвычайно важным органом можно будет обнаружить уже на ранних стадиях. Так можно вовремя начать адекватную терапию и, соответственно, сохранить здоровье.
Посмотрите видео к статье
Поделитесь информацией с друзьями:

Предыдущее из рубрики
- Прием уролога, как выбрать хорошего врача
- Чем так хорош рентген почек
- Компьютерная томография почек — безобидная и важная процедура
- Узи мочевого пузыря глазами обывателя
- Урография почек: тонкости процедуры
Какие анализы на гормоны нужно сдавать, чтобы проверить надпочечники
 Надпочечники представляют собой пару желез, которые по своей форме напоминают треугольник. Расположен данный орган над почками. Функцией надпочечников являются:
Надпочечники представляют собой пару желез, которые по своей форме напоминают треугольник. Расположен данный орган над почками. Функцией надпочечников являются:
- контроль обмена веществ;
- выработка гормонов, как мужских, так и женских.
На надпочечники в женском организме иногда приходится больше работы, чем обычно. То есть они должны работать в усиленном режиме. Именно поэтому в особо важные жизненные моменты проблемы с надпочечниками могут стать очень серьезными и повлечь за собой ряд неприятных последствий.
Примером такого периода у женщины может быть беременность. В этом случае роль надпочечников очень велика. Ведь в момент формирования плода беременная девушка нередко испытывает недомогание. В этом случае за последние три месяца работу надпочечников берет на себя эндокринная система ребенка, что может привести к проблемам у будущего малыша, связанных с функциями данных желез.
Также очень важным периодом у слабого пола, когда роль надпочечников очень значительна, является климакс или предменопауза. У мужчин процесс продуцирования тестостерона является постепенным, именно поэтому надпочечникам не трудно справляться со своими функциями. Они способны в обычном режиме работы поддерживать допустимые уровни данного гормона. В организме женщины же все происходит очень быстро. По этой причине и возникают проблемы с надпочечниками, которые не могут справиться с выработкой эстрогена в кратчайшие сроки.
 Чтобы неприятных ситуаций не случилось, необходимо предотвратить все возможные проблемы с работой надпочечников своевременно. Нужно обследоваться в клинике и пройти диагностику самых важных желез.
Чтобы неприятных ситуаций не случилось, необходимо предотвратить все возможные проблемы с работой надпочечников своевременно. Нужно обследоваться в клинике и пройти диагностику самых важных желез.
Клинические анализы
Первые клинические проблемы в работе надпочечников не всегда можно точно распознать. Ведь симптомы, которые наиболее часто встречаются при нарушении их функций (стремительная потеря веса, нарушение обмена веществ, понижение давления) могут иметь отношение и к иным заболеваниям. Однако если эти признаки все-таки есть, оставлять их без внимания нельзя.
Основные симптомы, указывающие на вероятные проблемы работы надпочечников:
- Появление волос в отдельных частях тела.
- Грубость в голосе.
- Пятна на небе или деснах.
- Возникновение потемнений на коже.
- Какие-либо осветления на коже.
Перед проверкой работы надпочечников пациент должен проконсультироваться у специалиста, после чего сдать анализы мочи и крови на содержание в них гормонов. Во время осмотра эндокринолог должен измерить давление, назначить УЗИ и, в том случае если это необходимо, отправить на компьютерную томографию или же МРТ.
Гормоны надпочечников: анализы
Проблемы в работе надпочечников могут привести к разладу гормонального фона. Поэтому во время подготовки к диагностике стоит также проверить гормональный статус пациента. Сдача анализа крови одинакова что у мужчин, что у женщин. Перед сдачей анализов необходимо отказаться от физических 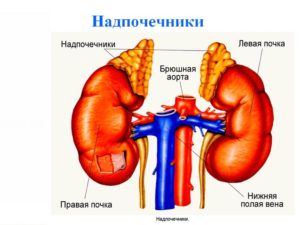 нагрузок, от курения и за 24 часа от спиртного.
нагрузок, от курения и за 24 часа от спиртного.
При диагностике пациента проводятся анализы крови на содержание таких гормонов, как:
- Андроген ДЭА-SO4, с помощью которого можно выявить различия проблем в работе яичников и нарушения функций надпочечников, а также разных опухолевых заболеваний.
- Кортизол, с помощью которого реально определить работу обмена веществ, принимающих участие в функционировании иммунной системы человека.
- Адренокортикотропный гормон (далее – АКТГ), который отвечает за реакцию организма на различные стрессы.
Кроме всего этого, мужчины могут сдать кровь на АКТГ в любой период, а женщины должны приходить на анализы только после менструаций (спустя неделю по их окончании или по назначению доктора).
Слюнной анализ на кортизол
Анализ крови является очень важным, однако анализы слюны считаются более точными. Тест на кортизол указывает на уровень содержания данного гормона на протяжении 1-го дня в 4-х периодах времени. Кроме этого, подобный тест дает возможность увидеть изменения в функциональности надпочечников.
Признаками здоровых надпочечников являются следующие результаты:
- наивысшее значение показателя кортизола наблюдается в утреннее время;
- значение показателя кортизола снижается к обеденному времени;
- наличие значительного различия во второй половине дня;
- значение показателя кортизола к вечеру является самым низким.
Тест слюны обычно назначается мужчинам и женщинам, у которых есть проблемы с работой щитовидной железы. Ведь из-за этого заболевания скорость выхода гормона из человеческого организма существенно снижается. Так, уровень кортизола на самом деле у таких пациентов намного ниже, чем это показывает анализ крови.
Обследование почек способами визуализации
- Ультразвук
В этом тесте используются звуковые волны, чтобы получить изображение почки. Его можно использовать для поиска аномалий по размеру или положению почек или для препятствий, таких как камни или опухоли.
Ультрасонография почек полезна для скрининга на гидронефроз, который может не наблюдаться при ранней непроходимости, или причастности забрюшинного фона с фиброзом, опухолью или диффузной аденопатией. Небольшие эхогенные почки наблюдаются при прогрессирующей почечной недостаточности.
И наоборот, почки обычно имеют нормальный размер при прогрессирующей диабетической нефропатии, в которой пораженные почки изначально увеличены от гиперфильтрации. Структурные аномалии, такие как те, которые указывают на поликистозные почки, также могут наблюдаться на ультрасонограммах. Она не подходит для поиска функцинальных нарушений, так как проверить работу почек при УЗИ нельзя, а лишь отметить анатомические особенности.
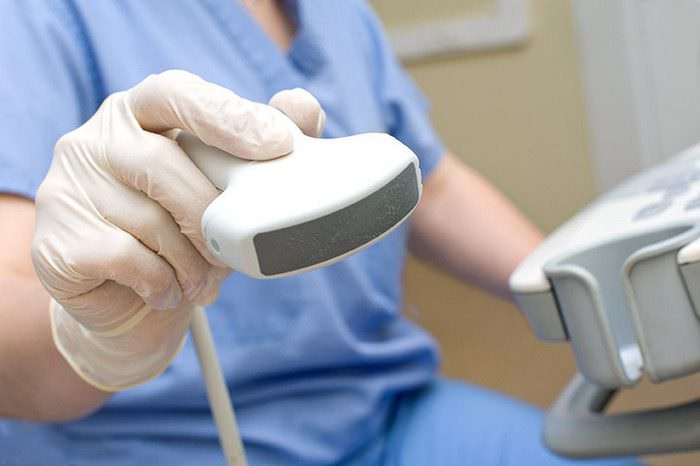 УЗИ используют для поиска отклонений по размеру и расположению почек, наличию камней и опухолей
УЗИ используют для поиска отклонений по размеру и расположению почек, наличию камней и опухолей
Ультрасонография почек является исходным методом визуализации для детей. Тем не менее, радиологи должны иметь специальную подготовку, чтобы иметь возможность распознавать ненормальный размер почек или развитие у пациентов детского возраста.
- Компьютерная томография и МРТ
Этот метод визуализации использует рентгеновские снимки для картирования почек. Его также можно использовать для поиска структурных аномалий и наличия препятствий. Этот тест может потребовать использования внутривенного контрастного красителя, который может вызывать беспокойство у пациентов с заболеваниями почек.
Компьютерная томография (КТ) может лучше определять почечные массы и кисты, обычно отмечаемые при УЗИ. Кроме того, КТ-сканирование является наиболее чувствительным тестом для идентификации почечных камней. Пациентам с почечной недостаточностью следует избегать внутривенного контрастного КТ-сканирования, чтобы избежать острой почечной недостаточности. Обезвоживание также заметно увеличивает этот риск.
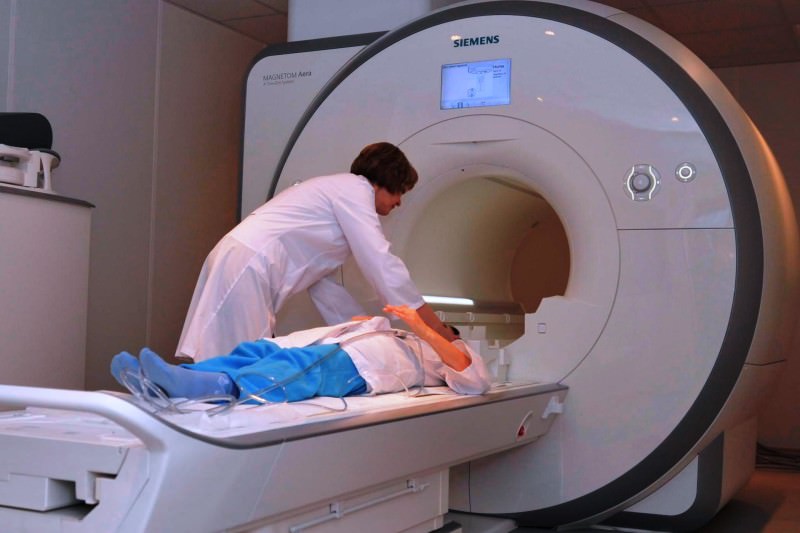 КТ лучше определять почечные массы и кисты
КТ лучше определять почечные массы и кисты
Магнитно-резонансная томография (МРТ) очень полезна для пациентов, которые не могут получить контраст. Этот метод визуализации достоверен при диагностике тромбоза почечной вены. Магнитно-резонансная ангиография становится более полезной для диагностики стеноза почечной артерии.
- Биопсия почек
Биопсию можно проводить иногда по одной из следующих причин:
- определить конкретный процесс заболевания и определить, будет ли оно отвечать на лечение;
- оценить количество повреждений, которые произошли в почках;
- выяснить, почему пересадка почки может потерпеть неудачу.
Биопсию почек выполняют с использованием тонкой иглы с резкой режущей кромкой для срезания мелких кусочков ткани почки для обследования под микроскопом.
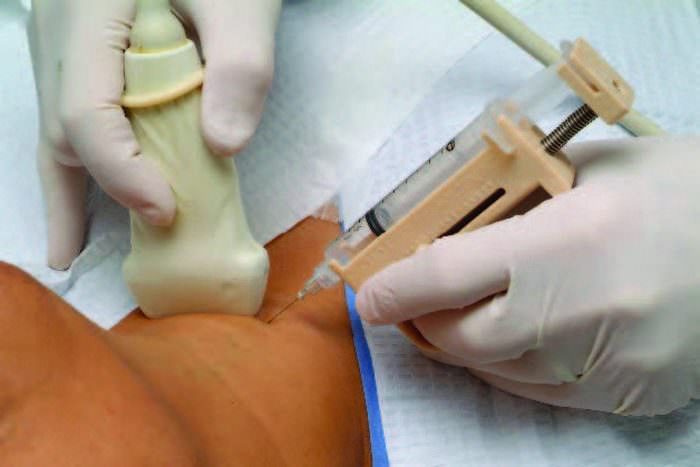 Биопсию почек выполняют с использованием тонкой иглы
Биопсию почек выполняют с использованием тонкой иглы
Биопсия почек выполняется чаще всего с помощью ультразвукового исследования и использования подпружиненной или другой полуавтоматической иглы. Биопсия обычно не нужна, когда почечная ультрасонография выявляет небольшие эхогенные почки при УЗИ, потому что она представляет собой серьезные рубцы и хроническую необратимую травму.
Наиболее распространенным осложнением этой процедуры является кровотечение, которое может быть опасным для жизни в небольшом числе случаев. Хирургическая открытая биопсия почек может быть нужна, когда риск кровотечения в почках считается минимальным.
- Рентгенография
Ретроградная пиелограмма может быть проведена, если существует высокий показатель клинического подозрения на препятствие в почке, несмотря на отрицательный результат по почечной ультрасонографии. Внутривенная пиелография обычно не проводится из-за потенциальной токсичности почечной ткани от внутривенного контраста, однако, эта процедура часто используется для диагностики почечных камней.
 Рентгенографию используют для поиска радио-непрозрачных камней или нефрокальциноза
Рентгенографию используют для поиска радио-непрозрачных камней или нефрокальциноза
Обычная абдоминальная рентгенография особенно полезна для поиска радио-непрозрачных камней или нефрокальциноза.
Анализы мочи и крови для проверки почек
В диагностике патологии почек важную роль играют лабораторные тесты. Они позволяют достоверно оценить функциональное состояние органов мочевыделения и даже судить о прогнозе заболевания. В нашем обзоре мы постараемся разобраться, какие анализы нужно сдать в первую очередь, чтобы проверить почки и получить полное представление об их работе.
Проверка почек в домашних условиях
Интересно, что простейшее обследование почек можно провести самостоятельно. Достаточно собрать утреннюю мочу в чистый белый или прозрачный контейнер и оценить ее прозрачность, цвет и запах.
Моча здорового человека:
- прозрачная, без посторонних взвесей,
- соломенно-желтого цвета,
- имеет слабый запах.
При обнаружении в ней пены, хлопьев, осадка, изменении цвета до коричневого или красноватого, а также появлении резкого запаха в обязательном порядке нужно пройти медицинское обследование. Симптомы патологии мочевыделительной системы (боль в пояснице, затрудненное мочеиспускание, признаки интоксикации) – еще одно показание для назначения анализов.
Анализы мочи
Основным методом лабораторной диагностики при заболеваниях почек остается исследование мочи. Почечные пробы позволяют судить как об общем функционировании органов мочевыделительной системы, так и выявить специфические симптомы заболевания.
Чтобы результаты теста были максимально достоверными, сдавать мочу рекомендуется после небольшой подготовки:
- За 1-2 дня исключаются продукты, способные окрасить мочу (например, свекла, большое количество моркови, копчености, маринованные овощи и фрукты, сладости).
- В течение этого же времени откажитесь от алкоголя, кофе, поливитаминных комплексов, мочегонных средств.
- Если вы постоянно принимаете какие-либо лекарственные препараты, предупредите об этом врача, направившего вас на анализ.
- За 24-48 часов до визита в лабораторию откажитесь от тяжелых физических нагрузок, посещения бани, сауны.
Сдавать следует утреннюю мочу, которая скопилась в мочевом пузыре за время ночного сна. Перед этим стоит принять душ, проведя тщательную гигиену наружных половых органов. В стерильную емкость (лучше, если это будет одноразовый контейнер, который продается в аптеках) собирается средняя порция мочи: обследуемому необходимо начать мочеиспускание в унитаз, а затем собрать 50-100 мл в контейнер, не касаясь им кожи.
Моча, собранная для анализа, хранится 1,5-2 часа в прохладном месте. Позже биоматериал считается непригодным для изучения.
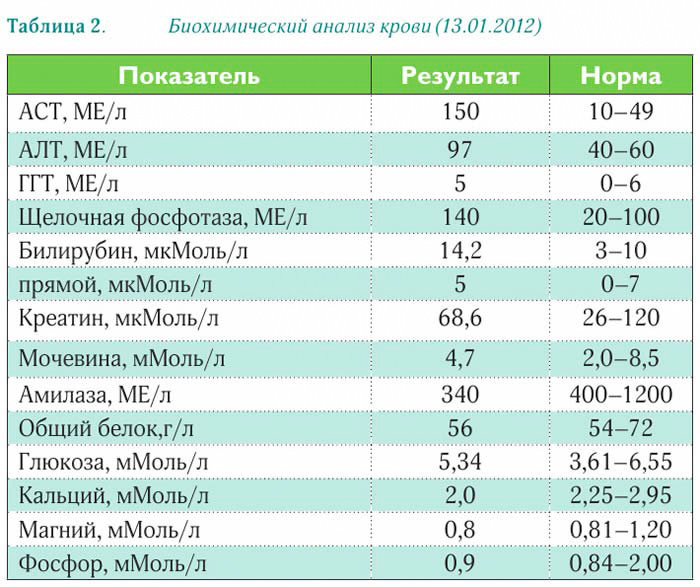
Общее клиническое исследование мочи
ОАМ – стандартный метод обследования, оценивающий физико-химические характеристики собранной мочи, наличие или отсутствие в ней патологических примесей.
Расшифровка теста представлена в таблице ниже.
Анализы мочи
Основным методом лабораторной диагностики при заболеваниях почек остается исследование мочи. Почечные пробы позволяют судить как об общем функционировании органов мочевыделительной системы, так и выявить специфические симптомы заболевания.
Чтобы результаты теста были максимально достоверными, сдавать мочу рекомендуется после небольшой подготовки:
- За 1-2 дня исключаются продукты, способные окрасить мочу (например, свекла, большое количество моркови, копчености, маринованные овощи и фрукты, сладости).
- В течение этого же времени откажитесь от алкоголя, кофе, поливитаминных комплексов, мочегонных средств.
- Если вы постоянно принимаете какие-либо лекарственные препараты, предупредите об этом врача, направившего вас на анализ.
- За 24-48 часов до визита в лабораторию откажитесь от тяжелых физических нагрузок, посещения бани, сауны.
Сдавать следует утреннюю мочу, которая скопилась в мочевом пузыре за время ночного сна. Перед этим стоит принять душ, проведя тщательную гигиену наружных половых органов. В стерильную емкость (лучше, если это будет одноразовый контейнер, который продается в аптеках) собирается средняя порция мочи: обследуемому необходимо начать мочеиспускание в унитаз, а затем собрать 50-100 мл в контейнер, не касаясь им кожи.
Моча, собранная для анализа, хранится 1,5-2 часа в прохладном месте. Позже биоматериал считается непригодным для изучения.
Общее клиническое исследование мочи
ОАМ – стандартный метод обследования, оценивающий физико-химические характеристики собранной мочи, наличие или отсутствие в ней патологических примесей.
Расшифровка теста представлена в таблице ниже.
| Цвет | Соломенно-желтая |
| Прозрачность | Прозрачная |
| Запах | Слабый, нерезкий |
| рН | 4-7 |
| Отн. плотность | 1012-1023 г/л |
| Белок | Не определяется / менее 0,033 г/л |
| Глюкоза (сахар) | Не определяется / менее 0,8 ммоль/л |
| Кетоны (кетоновые тела) | Не определяются |
| Билирубин | Не определяется |
| Уробилиноген | 5-10 мг/л |
| Гемоглобин | Не определяется |
| Эритроциты | Муж. – единичные в п/з (поле зрения) |
| Жен. — | |
| Лейкоциты | Муж. — |
| Жен. — | |
| Клетки слущенного эпителия | |
| Цилиндры | Не определяются / единичные в п/з (гиалиновые) |
| Соли | Не определяются |
| Бактерии | Не определяются |
| Патогенные грибки | Не определяются |
| Паразиты | Не определяются |
ОАМ позволяет создать общее представление о работе почек в организме. Повышение уровня лейкоцитов в моче и появление в ней бактерий свидетельствует о развитии инфекционного процесса. Эритроциты и большое количество цилиндров позволяет предположить острую стадию гломерулонефрита.
При отклонении указанных выше параметров от нормы можно судить не только о заболевании почек, но и о системных нарушениях в организме. Например, обнаружение глюкозы в моче – вероятный признак сахарного диабета, а положительный анализ на билирубин может подтвердить наличие механической желтухи.
Проба по Нечипоренко
Анализ мочи по Нечипоренко – метод диагностики, необходимый для детального определения в моче форменных элементов – эритроцитов, лейкоцитов и цилиндров. Обычно используется для выявления скрытого инфекционного процесса, когда по результатам ОАМ сложно судить о характере патологии. Общепринятые нормы анализа представлены в таблице ниже.
| Лейкоциты | |
| Эритроциты | |
| Цилиндры |
Проба по Зимницкому
Анализ мочи по Зимницкому основан на сборе суточной мочи с указанием времени мочеиспускания. Позволяет определить плотность мочи, выделяемой в различное время (длительная, монотонная гипоизостенурия – признак почечной недостаточности), наличие извращения режима мочеиспускания.
Анализы на рак
Современная медицина располагает лабораторными тестами, которые используются для диагностики злокачественных опухолей почек. Для этой цели из вены натощак забирается кровь. Существует несколько веществ, содержание которых может повышаться при раке почек. По своему химическому строению они являются белками:
- хорионический гонадотропин человека (ХГЧ);
- тумор-М2-пируваткиназа (Tu M2-PK);
-
нейронспецифическая енолаза (NSE).
Эти вещества вырабатываются злокачественными опухолями почек. Однако полагаться только на онкомаркеры в диагностике новообразований не стоит. Их уровень может быть повышен при наличии в организме опухолей других локализаций (яичек, желудка, печени, тонкого и толстого кишечника). Кроме того, онкомаркеры могут превышать норму по причине неопухолевых заболеваний.
Нормы содержания некоторых онкомаркеров в крови — таблица
| Показатель | Нормативные значения |
| Хорионический гонадотропин человека |
|
| Тумор-М2-пируваткиназа | Не более 4 Ед/мл |
| Нейронспецифическая енолаза | Не более 13,2 нг/мл |
Когда необходимо обследование почек
От состояния почек, выполняющих роль фильтра, зависит здоровье всего организма, поэтому о них нужно очень старательно заботиться. Все необходимые анализы и обследования проводятся совершенно безболезненно и не создают дискомфорт, в связи с этим не нужно медлить с каким-либо обследованием. Обязательно проведение таких анализов необходимо в таких случаях:
- высокое артериальное давление, которое достигает показаний 90/140 мм рт.ст. При этом осложняется предварительный диагноз, так как проблемы с почками могут восприниматься как нарушения работы сердца. Единственным способом определить точную причину болезни в данном случае является проведение полноценного обследования;
- частые походы в туалет;
- значительное уменьшение объема мочи, которая выводится из организма. Иногда это объясняется нарушениями в процессах обмена веществ;
- болезненные ощущения и дискомфорт в пояснице, что по ошибке воспринимается как подагра или солевые отложения;
- повышенная температура;
- ощущение тяжести внизу живота, которая не связана с нарушением работы кишечника;
- визуально заметные изменения состава или цвета мочи, наличие гнойных или кровяных выделений являются очень серьезными признаками наличия заболеваний.
Кто входит в группу риска возникновения болезней почек? Большинство пациентов находятся в возрастной категории 30-40 лет и имеют следующие факторы риска:
- табачная зависимость;
- злоупотребление алкогольными напитками;
- передозировка лекарств обезболивающего действия;
- употребление продуктов с вредными пищевыми добавками;
- некачественная пища, содержащая избыток соли, жира и белков животного происхождения;
- лишний вес;
- неправильный обмен веществ;
- диабет.

Comments
(0 Comments)