Симптомы инфаркта миокарда, первые признаки
Пневмония инфарктная инфаркт-пневмония, инфаркт легкого
Пневмония инфарктная (инфаркт-пневмония, инфаркт легкого) — локальный воспалительный процесс в легком, развивающийся как следствие эмболии (тромбоэмболии) сосудов легких в результате осложнения основного заболевания или одного из его проявлений.
Этиология и патогенез. Инфарктная пневмония возникает в результате закупорки одной из ветвей легочной артерии эмболом; при отрыве частичек тромботических масс, образовавшихся в полостях правого сердца, при пороках и правожелудочковой недостаточности, а также в венах большого круга при наличии тромбофлебита (или флеботромбоза). К этому предрасполагает длительный постельный режим после травм, операций на брюшной полости, а также наличие мерцательной аритмии и недостаточности кровообращения.
При ревматизме с распространенным васкулитом и поражением сердца инфаркты легких образуются не только вследствие тромбоза сосудов легких (в связи с застойными явлениями и замедлением кровотока в малом круге кровообращения), но могут быть обусловлены и изменениями сосудистой стенки с последующим образованием тромба. При инфаркте легкого в процесс часто вовлекается плевра, в связи с чем возникает сопутствующий экссудативный плеврит с геморрагическим выпотом. В этой области легкого может развиваться абсцесс.
Клиника. Развитие инфаркта легкого сопровождается внезапно возникающей острой болью в грудной клетке, появлением кашля (вначале сухого, отдающегося болью в боку), в последующем — с мокротой, окрашенной кровью, значительной одышкой, цианозом; иногда имеет место желтушное окрашивание склер. При перкуссии, когда пораженный участок легкого прилежит к грудной стенке, определяется притупление перкуторного звука. Дыхание в этой области вначале везикулярное, ослабленное, в последующем — жесткое, прослушиваются влажные мелкопузырчатые, реже — среднепузырчатые хрипы. Может прослушиваться шум трения плевры.
На рентгенограммах грудной клетки — типичное для инфаркта легкого треугольное затенение, обращенное острием к корню легкого, определяется не всегда; нередко тенеобразования не имеют таких характерных очертаний, что зависит от других изменений в легких (венозный застой и др.). При образовании абсцесса температура тела повышается до фебрильной. Появляются ознобы, количество мокроты (при дренированной полости) увеличивается, она приобретает гнойный характер.
В крови — лейкоцитоз с нейтрофильным сдвигом влево, увеличенная СОЭ. Появление симптомов выпота в плевральной полости и его нарастание являются показанием для плевральной пункции, которая имеет как диагностическое, так и лечебное значение. Осложнение инфарктной пневмонии абсцессом и выпотным плевритом ухудшает терапевтический прогноз больного. Образование инфаркта легкого у больного с заболеванием сердца также ухудшает терапевтический прогноз.
Диагностика. Основой диагностики инфарктной пневмонии является внезапное появление вышеуказанных жалоб при наличии у больного тромбоэмболического субстрата (тромбоз глубоких вен голени, мерцательная аритмия и др.). Трудности возникают при разграничении острой пневмонии и инфаркта легкого; при отсутствии тромбоэмболического субстрата и условий для его реализации диагноз склоняется в пользу пневмонии; в этих случаях заболевание чаще начинается с озноба и повышения температуры тела, а при инфаркте легкого — на переднем плане боль в груди и одышка.
При дифференцировании инфарктной пневмонии от туберкулеза легких следует учитывать детали анамнеза (контакт с больным туберкулезом) и особенности начала болезни при инфаркте легкого, а также сравнительно более частую локализацию процесса (при туберкулезе — верхняя доля, при инфаркте — средняя доля и базальные сегменты нижней доли).
Лечение. В остром периоде заболевания при резких болях в грудной клетке показаны анальгетики или наркотики (50% анальгин, промедол, омнопон.) Банки, горчичники, компрессы на грудную клетку противопоказаны. В случаях, когда источником инфарктной пневмонии является тромбоэмболический процесс, назначают антикоагулянты и фибринолитические средства. При ревмоваскулитах влечение включают салицилаты и пиразолоновые препараты (ацетилсалициловая кислота — по 0,5 г. 6 раз в сутки; бутадион — по 0,15 г. 3 раза в сутки и др.). При бактериальных осложнениях инфаркта легкого, абсцессе назначают антибиотики.
Профилактика. При наличии тромбоэмболического субстрата (например, мерцательная аритмия, флеботромбоз) показана длительная антикоагулянтная терапия препаратами непрямого действия (неодикумарин, синкумар и др.). Целесообразно назначение антиагрегантов: курантил (75-150 мг в день), трентал (600-800 мг в день).
Источники легочных осложнений
Вследствие повышенного давления в артериях из-за тромба растущая нагрузка провоцирует кровоизлияние в легкие. При этом стенки артерий и их ответвления подвергаются множественным воспалениям и склеротическим процессам. Все это в целом приводит к тромбозу. Масштабы заболевания зависят от размеров пораженных сосудов, важную роль здесь также играет общее состояние сердечной мышцы и то, с какой скоростью протекает развитие вторичного этапа эмболии.
Инфаркт легкого возникает в основном из-за блокировки сосудов разными кровяными сгустками. Они повышают давление в сосудах и провоцируют кровоизлияние, а дополнительное проникновение инфекций создает очаг воспаления в проблемной области.
Основными причинами, вызывающими острую легочную эмболию, могут быть такие явления:
- проведение полостных операций – удаление селезенки и других органов;
- использование бандажа;
- последствие родов;
- повышенное поступление эстрогенов из-за приема противозачаточных препаратов;
- прием пенициллина (он повышает свертываемость крови);
- инъекции в вены растворов спирта, который портит стенки сосудов;
- хронические проблемы с сердцем, сердечная недостаточность;
- наличие переломов в трубчатых костях;
- нефротические синдромы;
- обилие жировых тромбов вследствие ожирения;
- присутствие онкологических опухолей в районе легких – если они сдавливают органы дыхания;
- наличие тромбов в венах на ногах;
- общее ревматическое состояние;
- возникновение сепсиса;
- длительный постельный режим.
Причины эмболии могут быть различными, но последствия этого примерно одинаковы. Первые реакции относятся к окклюзивным проявлениям – происходит закупоривание легочных сосудов массой эмболических образований. Останавливается питание части легкого. Затем начинаются дистрофические изменения в тканях, нарушается процедура газообмена и сокращается общее количество поставляемого кислорода.
Тяжелые последствия таких инфарктов представляют собой последовательность расстройств разных функций организма. При появлении тромбоза в одной артериальной ветке появляются спазмы в других ответвлениях. Таким образом, происходит блокировка тока венозной крови и не наступает насыщение ее кислородом. Из-за чрезмерной концентрации углекислоты в крови появляются одышка, проблемы с дыханием, общий объем сосудов в легких настолько уменьшается, что растет нагрузка на сердце. Появляются признаки сердечной недостаточности.
Вследствие механической закупорки артерий начинается ишемия легких – их проницаемость резко снижается, здоровые отделы перенасыщаются кровью и не справляются с таким количеством поступлений. Кроме наступления инфаркта, у больного могут развиваться пневмония, плеврит геморрагического происхождения. Это означает воспаление в плевре и образование кровяных уплотнений. Все вышеперечисленное может привести к заражению крови – гангрене легких.
Признаки инфаркта
Инфаркт миокарда весьма опасен, поскольку при возникновении первых его симптомов пациенту должна быть оказана правильная экстренная помощь. Иначе он может не дождаться приезда медиков, потому как патология часто сопровождается кардиогенным шоком и сердечной недостаточностью.
Основными признаки инфаркта миокарда у мужчин являются:
- Сильная боль. Часто человек затрудняется объяснить, каков характер болевого синдрома. Он ощущает в области сердца то сдавливающие боли, то режущие и колющие, может наблюдаться чувство жжения в грудине. Для патологии характерен переход боли на левую часть туловища. Чаще всего она распространяется на руку, плечо, шею и лицо. Этот симптом нужно немедленно устранять, в противном случае, высок риск развития кардиогенного шока. Какие еще возможны признаки и симптомы инфаркта миокарда?
- Слабость, которая сопровождается бледностью кожи и слизистых, у пациента наблюдается одышка, он может жаловаться на нехватку воздуха.
- Паника и страх — резкая боль в сердце вызывает у человека шок, от которого необходимо избавиться. Нервное перенапряжение в подобном случае – самый страшный враг, провоцирующий осложнения инфаркта.
- Холодный пот как признак инфаркта. Даже если в помещении не жарко, у людей во время инфаркта часто случаются приливы холодного пота, что обусловлено сильными перепадами артериального давления и перебоями в работе сердца.
- Тахикардия. Часто при инфарктах наблюдается учащенное сердцебиение. Пульс может давать сбои, усиливаться, либо, наоборот, замедляться.
Все вышеперечисленные состояния являются первыми признаками инфаркта миокарда. Если распознать патологию сразу и больному оказать экстренную помощь, можно избежать многих серьезных последствий.
Боль при инфаркте может не наблюдаться вообще, в подобном случае люди даже не подозревают о том, что перенесли сердечный приступ. Инфаркт тогда определяется только на кардиограмме, где можно четко увидеть функциональные изменения миокарда.

Рассмотрим также признаки инфаркта у женщин.
Лечение
Так как отек легких при инфаркте миокарда является крайне тяжелым и опасным для жизни состоянием, лечебные манипуляции должны оказываться специалистами быстро и своевременно.
Важно. Проводимая терапия должна быть поэтапной и синхронной: оказывать лечебное воздействие необходимо одновременно на купирование дыхательной недостаточности и инфаркта миокарда.
Общие принципы лечебных мероприятий
Лечебные процедуры при таком патологическом состоянии должны проводиться еще на догоспитальном этапе. До приезда бригады скорой медицинской помощи необходимо предоставить больному такое положение, при котором дыхательный акт будет производиться легче. Это положение называется ортопноэ (положение человека сидя или стоя, при котором тело незначительно согнуто и наклонено вперед).
Внимание! Противопоказано принимать положение лежа!
Также целесообразно дать больному таблетку аспирина. Это уменьшит вязкость крови и увеличит шансы адекватного лечения ИМ и предотвратит расширение зоны некроза.
Для уменьшения расширения также можно употребить 1-2 таблетки нитроглицерина сублингвально (под язык). Так препарат быстрее всосется, поступит в кровоток и быстрее начнет действовать. Нитроглицерин обладает сосудорасширяющим действием. Таким образом, происходит расширение приносящих коронарных сосудов, и кровоток восстанавливается, однако не в полном объеме.
Симптомы отека легких купируются уже в карете скорой помощи.
Принципы лечения отека легких
К основным принципам лечения отека легочной ткани относятся: 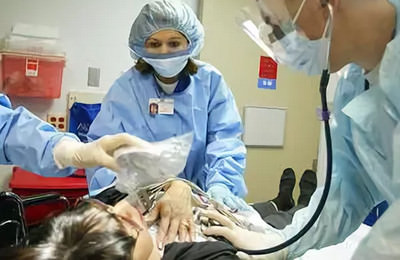
- Снижение кровяного давления в малом круге кровообращения для уменьшения транссудации жидкости из сосудов в легкие. Этого эффекта добиваются за счет введения 1% раствора морфина (данный препарат оказывает седативное влияние и снижает возбудимость дыхательного центра в головном мозге). Также расширяет периферические сосуды, снижает болевой синдром при ИМ.Далее вводят препараты из группы ганглиоблокаторов (пентамин 5%, гексоний 1%). Также необходимо внутривенное введение 1% нитроглицерина и 2,4% эуфиллина.
- Необходимо снизить объем циркулирующей крови (ОЦК) в кровеносном русле, также для уменьшения пропотевания плазмы крови в ткань легких. Для этого вводят лекарственные средства из группы диуретиков (лазикс, фуросемид, торасемид и др.) быстрого действия в больших дозировках.
- Использование пеногасителей для облегчения и восстановления физиологически-адекватного дыхания. Применяют ингаляционное введение 30% паров спирта и кислород. Также хорошо зарекомендовал себя в качестве пеногасителя такой препарат, как антифомсилан. Вводится ингаляционно через маску.
- При обильном пенообразовании пену отсасывают при помощи носового катетера. При неэффективности этих мероприятий по жизненным показателям проводят трахеостомию для восстановления акта дыхания.
- Также вводят 30-60 мг преднизолона для снижения проницаемости альвеолярно-клеточных мембран.
Далее каретой скорой медицинской помощи пациент доставляется в отделение кардиореанимации, где занимаются лечением непосредственно ИМ. Используются консервативные методы лечения (тромболизис, антикоагулянты, статины и др.).
Справочно. При резистентности к консервативной терапии (лекарственные средства уже не воспринимаются организмом больного) решается вопрос о проведении хирургического вмешательства (стентирование или шунтирование).
Диагностика
 Диагностика клинического синдрома, сопровождающегося отеком легочной ткани на фоне инфаркта миокарда должна носить комплексный характер.
Диагностика клинического синдрома, сопровождающегося отеком легочной ткани на фоне инфаркта миокарда должна носить комплексный характер.
Предварительный диагноз выставляется на основе результатов общего осмотра, опроса, анализа жалоб, сбора анамнеза больного. Окончательный диагноз выставляется после проведения лабораторных и инструментальных обследований.
Инфаркт миокарда устанавливается после исследования полученных данных после опроса, осмотра больного и проведения ряда диагностик:
- ЭКГ. Снятие электрокардиограммы при симптоматике ИМ является обязательной процедурой. Признаки инфаркта проявляются на ЭКГ-пленке и свидетельствуют о локализации, стадии и интенсивности процесса.
- Анализ крови на специфические ферменты (лактатдегидрогеназа, креатинфосфокиназа), тропонины I, T. Результаты этих лабораторных исследований с высокой точностью укажут на присутствие инфаркта.
- Возможно проведение эхокардиографии.
Общие клинические проявлений дыхательной недостаточности, такие как:
- одышка,
- удушье,
- тахикардия,
- разнокалиберные хрипы при аускультации,
- акроцианоз,
- вынужденное положение,
- слабость,
- холодный пот,
вызовут подозрения у лечащего врача.
Для уточнения диагноза потребуются дополнительные методы исследования:
- Рентгенография органов грудной полости. На рентгенограмме отмечается увеличение размеров легких, определяется транссудат, резко визуализируется отечность прикорневых и базальных зон.
- Возможно проведение лабораторных исследований, например, анализ мокроты, для уточнения этиологии отека легочной ткани и исключения бактериального генеза, однако решающего значения в постановке диагноза они не несут.
Диагностические мероприятия при ИМ, особенно осложненного клиническим синдромом отечности легочной ткани, должны проводиться быстро.
Внимание. При явной и характерной клинической симптоматике возможно проведение лечебных процедур без подробного и тщательного обследования, т.к
такое патологическое состояние является крайне угрожающим для жизни человека.
Реабилитация
Однако лечение – это далеко не единственное мероприятие, необходимое при возникновении инфаркта миокарда. Данное заболевание приводит к множеству негативных последствий, которые требуют соответствующей реабилитации после инфаркта миокарда. Существует несколько разновидностей реабилитации больного после перенесения данного заболевания:
- Физическая реабилитация – позволяет максимально восстановить функции сердечно-сосудистой системы. Данный вид реабилитации представляет собой физические тренировки, которые могут длиться от двух до шести недель. На данном этапе необходимо получить адекватную реакцию всего организма на физические нагрузки. Подбираются специальные упражнения, которые позволяют развить коллатеральное кровообращение.
- Психологическая реабилитация – больные, перенесшие инфаркт миокарда, зачастую испытывают страх перед повторным появлением заболевания. В данном случае необходимы консультации со специалистом, а также применение наиболее оптимальных в данной ситуации психотропных средств.
- Социальная реабилитация после инфаркта миокарда – после перенесенного заболевания, больной, еще на протяжении четырех месяцев, считается нетрудоспособным. По истечении данного срока его направляют на врачебно-трудовую экспертную комиссию. В половине случаев больные к данному моменту уже могут вернуться к своей работе, так как работоспособность практически полностью восстанавливается. Однако если возникают какие-либо осложнения, больному временно присваивается группа инвалидности. Как правило, устанавливается вторая группа инвалидности сроком от шести до двенадцати месяцев.
Инфаркт миокарда – это серьезное заболевание, которое может повториться, поэтому реабилитация и последующая профилактика очень важна.
Необходимо учитывать, что инфаркт миокарда – это серьезное заболевание, которое может повториться. Именно поэтому реабилитация после инфаркта миокарда также включается в себя ряд некоторых требований, которые позволяют предотвратить повторное появление заболевания. Основными требованиями являются:
- значительное уменьшение потребления алкоголя;
- полный отказ от курения;
- уменьшение массы тела в случае ее избыточности;
- контролируемая физическая активность;
- употребление соответствующих лекарственных препаратов и соблюдение диеты, которые позволяют снизить уровень концентрации в крови холестерина;
- поддержание необходимого уровня артериального давления;
- прием необходимых лекарственных препаратов, рекомендованных лечащим врачом.
При реабилитации, проходящей после инфаркта миокарда, необходимо полностью соблюдать все требования врача, что позволит не только полностью восстановиться после заболевания и устранить его последствия, но также предотвратить повторное появление инфаркта миокарда.
1 февраля, 2013
Операционное лечение и последствия заболевания
При недуге применяют несколько типов хирургических вмешательств:
-
Удаление фрагмента легкого. Резекция используется только в случаях, когда очаг поражения находится глубоко в тканях.
В зависимости от локализации тромба врач удаляет верхнюю, нижнюю или среднюю часть органа.
- Краевое удаление. Данный вид операции выполняется при расположении некроза на поверхности легкого. При этом возможно сохранить все доли органа.
- Устранение всего легкого или нескольких его частей. Вмешательство выполняется при запущенных случаях инфаркта, когда орган подвергается массовому гнилостному поражению. Орган удаляют для того, чтобы спасти жизнь больному человеку.
Во время лечения пациенту рекомендуется соблюдать постельный режим и употреблять травяные напитки:
- настойку лекарственной вербены;
- настойку донника;
- чай из цветков гречихи с медом.
Научно доказано, что красное вино ослабляет негативные последствия патологий легких, поскольку в нем содержится ингредиент, имеющий противовоспалительное и противоокислительное воздействие.
 Инфаркт легкого опасен своими последствиями. К числу наиболее распространенных относят:
Инфаркт легкого опасен своими последствиями. К числу наиболее распространенных относят:
- пневмония;
- абсцесс;
- плеврит.
Имеется высокий риск попадания гнойного сгустка крови в один из сосудов. Состояние вызывает нагноение и способствует абсцессу в месте инфаркта. Основная угроза абсцессов заключается в возможности их прорыва.
Профилактические меры

Для того чтобы избежать приступа можно и нужно принимать профилактические меры. Именно от данного фактора может зависеть возможность уберечь свой организм от многих заболеваний. Главной задачей для каждого человека является борьба с варикозным расширением вен, как следствие таких проявлений может образоваться тромбоз вен. Диагностика и грамотная коррекция на ранних стадиях способна привести в норму функционирование кровеносной системы.
Своевременная диагностика заболеваний сердца, сосудов – это залог здоровья организма, ведь именно сбой в работе таких важных органов является первопричиной многих болезней. Генетическая предрасположенность к расстройствам кровеносной системы требует особого внимания со стороны человека. В таком случае необходимо регулярно посещать врача и периодически проходить курсы терапии.
В целях профилактики можно применять следующие рекомендации специалистов:
- Компрессионное белье – это обязательный атрибут, для того чтобы восстановить прежнее состояние ног. Особенно актуальным оно является в послеоперационный период.
- Внимательно принимать лекарственные препараты, особенно те, что влияют на состояние кровеносных систем.
- Своевременно лечить инфекционные заболевания и применять профилактические меры в борьбе с ними.
- При наличии патологии легких следует принимать специальные комплексы препаратов, которые содержат витамины и микроэлементы.
- Физиотерапевтические процедуры, массажи – это действенная терапия, которая дает хороший результат на ранних стадиях протекания закупорки вен.
- Хирургическое вмешательство по устранению дефектов или небольших проблем с венозной системой.
Конечно же, если имеются серьезные проблемы со здоровьем, которые способны привести к более опасным осложнениям, то тогда важно изменить полностью весь образ жизни. Правильное питание и отказ от вредных привычек, это уже профилактика многих заболеваний, особенно сердечно-сосудистой системы
Ежедневный рацион важная составляющая нормального функционирования организма
Специалисты рекомендуют обращать внимание именно на питание при наличии заболеваний вен и сосудов. Закупорка происходит из-за регулярного употребления вредных продуктов и отсутствия всех микроэлементов и витаминов в меню
Инфаркт легкого, это заболевание, которое возможно предотвратить. Во время приступа главным показателем для выздоровления является оказание первой помощи. Только благодаря быстрой реакции можно избежать серьезных последствий и осложнений.
Симптомы и первые признаки инфаркта – это повод для быстрого реагирования. Не стоит забывать и о профилактических мерах, от которых зависит общее состояние организма и его здоровье.
Классификация
При инфаркте миокарда некрозу могут подвергаться различные по масштабу участки мышечной ткани, и, в зависимости от размера очага поражения, кардиологи различают следующие формы данной патологии:
- мелкоочаговый;
- крупноочаговый.
Также инфаркт миокарда может классифицироваться в зависимости от глубины поражения стенки сердца:
- трансмуральный – некрозу подвергается вся толщина мышечного слоя;
- интрамуральный – некроз расположен в глубине сердечной мышцы;
- субэпикардиалный – некроз расположен в участках прилегания сердечной мышцы к эпикарду;
- субэндокардиальный – некроз расположен в области соприкосновения миокарда с эндокардом.
В зависимости от места расположения пораженных участков коронарных сосудов выделяют такие типы инфаркта:
- правожелудочковый;
- левожелудочковый.
По кратности возникновения данная патология сердца может быть:
- первичной – наблюдается впервые;
- рецидивирующей – новый участок некроза появляется в течение 8 недель после первичного;
- повторный – новый участок некроза появляется по прошествии 8 недель после предыдущего инфаркта.
По клиническим проявлениям кардиологи выделяют такие варианты инфаркта миокарда:
- типичный;
- атипичный.
Симптомы отека легких
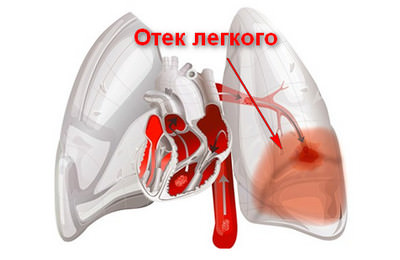 Отек легких, сопровождающий ИМ, способен развиваться как постепенно, так и стремительно. Зачастую проявляется как приступ удушья с акроцианозом.
Отек легких, сопровождающий ИМ, способен развиваться как постепенно, так и стремительно. Зачастую проявляется как приступ удушья с акроцианозом.
В начале, наблюдается легкое покашливание, сопровождающееся симптомами инфаркта (сжимающая боль за грудиной ангинального характера, чувство страха смерти и т.д.). При этом кашель сухой.
Дыхание становится более тяжелым, больной принимает вынужденное положение — ортопноэ для облегчения процесса дыхания, нарастает общая слабость, наблюдается повышение давления, тахикардия (учащение сердцебиения).
Справочно. С нарастанием симптоматики присоединяется одышка, возникающая в покое, которая способна перейти в приступ удушья, кожа становится более бледной и влажной.
Далее при дыхании прослушиваются мелко- и крупнокалиберные хрипы, которые нередко сочетаются со свистящими хрипами (выслушивается при аускультации), кожа приобретает цианотичный оттенок (как следствие дыхательной недостаточности). Присоединяется пенистая мокрота сначала белого, а затем розового цвета с примесью крови, дыхание становится клокочущим.
Симптомы дыхательной недостаточности нарастают, и без своевременно оказанной медицинской помощи наступает летальный исход.

Comments
(0 Comments)