Хронические инфекции мочевыводящих путей. Причины, симптомы, лечение
Терапия ИМВП у грудничков
Основная методика терапии ИМВП у грудных младенцев обусловлена:
- максимально ранним назначением антибактериальных ЛС с учетом резистентности микроорганизмов;
- своевременным выявлением и коррекцией уродинамических нарушений;
- длительной антимикробной профилактикой рецидивирующих процессов;
- контролированием кишечных функций;
- снижением дозировки антибактериальных средств в соответствии с показателями почечной эффективности.
При лечении детей грудного возраста, наличие высокой температуры и признаков токсикоза, является показателем безотлагательного применения антибактериальных препаратов внутривенно. При этом следует учитывать, что не все антибиотики могут применяться для лечения младенцев. Для парентерального введения назначаются препараты цефалоспоринов («Цефатаксимина», «Цефтазидима», «Цефтриаксона»), пенициллинов («Ампициллина», «Амоксициллина», «Амоксициллин/клавулановой кислоты») и др.
Показатель для пероральной терапии – снижение признаков токсикоза и нормализация температуры на протяжении суток. Назначаются – «Цефтибутен», «Цефиксим», «Цефподоксим поксетил», «Цефуроксим аксетил», «Цефаклор» и др. Длительность антибиотикотерапии – одна, полторы недели, но не менее 3 дней, при осложненных процессах у новорожденных допустимо продление курса до трех недель.
Больные малыши должны находится под постоянным наблюдением врача, поэтому их лечение должно проводиться в условиях стационарного контроля.
Лечение
Лечение инфекции мочевыводящих путей у детей должно проводиться только по назначению и под контролем врача. Самолечение в этих случаях не допустимо!
При цистите малыша можно не госпитализировать, при условии, что дома будут тщательно выполняться все рекомендации лечащего врача. При пиелонефрите необходима госпитализация. Также она показана и всем детям с инфекцией мочевыводящих путей в возрасте младше двух лет.
Во время выраженного болевого синдрома и повышения температуры тела следует соблюдать строгий постельный режим. Питание должно быть частым (5-6 раз в сутки), но не большими порциями. Предпочтение отдается молочным и растительным продуктам. Противопоказаны острые, жареные и кислые блюда, так как они способствуют поддержанию воспалительного процесса. Помимо этого, из рациона больного ребенка следует исключить богатые кислотами фрукты и овощи: болгарский перец, томат, виноград, киви, гранат, цитрусовые. Ограничивать прием поваренной соли и жидкости следует только у пациентов с нарушением функции почек.
После того, как болевые ощущения исчезнут следует давать ребенку пить больше жидкости, отдавая предпочтение клюквенному морсу и минеральной воде без газа. Это увеличит образование мочи, которая будет вымывать из мочевыводящих путей продукты распада, токсины и бактерии, способствуя тем самым ускорению выздоровления.
Медикаментозное лечение инфекции мочевыводящих путей у детей основано на использовании антибактериальных средств. До получения результатов бактериологического исследования мочи назначают антибиотики широкого спектра действия и не обладающие нефротоксическим эффектом. При пиелонефрите курс лечения антибиотиками продолжается не менее четырнадцати дней, а при цистите – не менее семи дней. По показаниям врач может усилить антибактериальную терапию дополнительным назначением уросептиков.
У детей, получающих длительный курс антибиотиков нередко развивается антибиотик-ассоциированная диарея. Для предотвращения этого осложнения в схему лечения следует включать и пробиотики.
При выраженном болевом синдроме назначают спазмолитики (папаверин, но-шпа и т.д.). Для уменьшения активности воспалительного процесса могут использоваться и нестероидные противовоспалительные средства (нимесил, ибуклин и т.п.).
При хроническом цистите с частыми обострениями проводят не только общее, но и местное лечение. Для этого выполняют катетеризацию мочевого пузыря и промывают его растворами лекарственных средств (антисептики, антибиотики, препараты с регенерирующим или прижигающим действием). Также в лечении хронических форм инфекции мочевыводящих путей у детей широко применяют и методики физиотерапевтического, а также санаторно-курортного лечения.
При аномалиях развития мочевыделительной системы ребенка должен проконсультировать уролог для решения вопроса о необходимости проведения хирургического лечения направленного на восстановление нормального оттока мочи.
Для профилактики рецидивов инфекции мочевыводящих путей следует проводить длительный курс фитотерапии. Обычно используются сборы, содержащие в своем составе растения с противовоспалительными и мочегонными свойствами: ягоды можжевельника, цветы ромашки аптечной, тысячелистник, плоды шиповника, кукурузные рыльца, крапива, брусничный лист, зверобой и др.
Все дети, перенесшие инфекцию мочевыводящих путей должны находиться на диспансерном учете, так как рецидивы этого заболевания чаще всего протекают без каких-либо симптомов. Обязательно должна сдаваться моча на общий анализ в следующие сроки: через 7 дней после окончания приема антибиотиков, затем на протяжении трех месяцев ежемесячно, после этого один раз в квартал в течение полугода. В дальнейшем общий анализ мочи следует выполнять не реже двух раз в год. Снимают ребенка с диспансерного учета через пять лет, при условии, что за это время у него не было обострения заболевания, нет признаков почечной недостаточности и аномалий строений мочевыделительной системы.
Как протекают инфекционные процессы мочевыделительной системы
Симптоматика при инфекционных процессах мочевыводящих путей может быть различной и иногда «даёт о себе знать» ещё на начальных этапах болезни. Но бывают случаи, когда клиническая картина долго протекает бессимптомно.

- болезненность, резь, жжение при мочеиспускании;
- учащение позывов к мочеиспусканию или задержка мочи;
- выделение мочи малыми порциями;
- изменение запаха и цвета мочи;
- болезненность в надлобковой, поясничной областях и внизу живота;
- повышение температуры и интоксикационные симптомы.
При подъёме температуры у ребёнка до высоких цифр и наличии симптомов ИМВП, необходимо срочно вызвать бригаду скорой помощи и госпитализировать малыша в больницу!
У новорождённого и грудничка симптомы заболевания могут быть неспецифичными. Они становятся раздражительными и капризными. У таких детей снижается аппетит, ухудшается сон, возникает рвота и гипертермия, а также малыши плохо набирают массу тела.
Если у ребёнка появился хотя бы один из этих симптомов, нужна обязательная консультация педиатра!
Терапия заболевания
Ведущая позиция в лечебном процессе инфекционного поражения органов системы мочевыделения у детей – антибактериальное лечение. Стартовые медикаментозные средства подбираются в соответствие резистентности патогена, возраста ребенка, тяжести клинического течения, функционального состояния почек и аллергического анамнеза. Препарат должен обладать высокой эффективностью в отношении кишечных штаммов колли.
- В современном лечении ИМВП антимикробная терапия проводится препаратами или эффективно зарекомендовавшими себя аналогами «Амоксициллина+Клавуаланта», «Амикоцина», «Цефотоксима», «Цефтриаксона», «Меропенема», «Имипенема», «Нитрофурантоина», «Фуразидина». С двухнедельной курсовой терапией.
- Препаратами десенсибилизирующего свойства («Клемастина», «Лорптадина»), нестероидных ЛС типа «Ибупрофена».
- Витаминные комплексы и фитотерапия.
При выявлении асимптоматической бактериурии, лечение ограничивается назначением уросептиков. После купирования острой клиники детям показано физиотерапевтическое лечение – сеансы СВЧ и УВЧ, электрофореза, аппликации с озокеритом или парафином, хвойные ванночки и грязелечение.
Диагностика
Для того, чтобы провести полную оценку патологического процесса, необходимо участие целого комплекса детских специалистов узкой и общей практики:
- нефролог;
- гинеколог;
- уролог;
- педиатр.
Педиатр при первичном осмотре должен провести физикальное обследование, которое состоит из:
- измерения артериального давления;
- обследование живота;
- осмотра половых органов и зоны промежности.
Диагностическое исследование при подозрении на инфекционно-воспалительный процесс начинается с общего анализа мочи. Для грудничков облегчить процесс сбора материала может мочеприемник. У самых маленьких пациентов сбор производят с использованием уретрального катетера. Если у малыша присутствует фимоз, производится надлобковая пункция для сбора материала. Обе методики должны выполняться только квалифицированным медицинским персоналом. По уровню инвазивности пункция превосходит катеризацию, поэтому по возможности стараются ограничиться менее травматичным методом.
Лабораторное исследование должно произойти в кратчайшие сроки после сбора материала, желательно — в ближайшие 10 минут.
Если в моче выявлены лейкоциты, бактерии или примеси крови, это указывает на возможное инфицирование мочевыводящего тракта.
В последнее время часто встречаются случаи, когда при наличии патологии местные проявления не выражены. Поэтому параллельно с общеклиническим проводят забор урины для бакпосева. Это исследование позволяет получить результат только через 7 суток, но оно дает оценить наличие болезни и ее степень выраженности. Если выявлена стерильность, значит, диагноз не подтверждается. В случае нахождения бактериальных элементов можно установить их устойчивость и реакцию на определенные группы антибиотиков.
Если бакпосев подтверждает наличие мочевой патологии, то исследование дополняется такими методами:
- Анализ мочи по Нечипоренко и Зимницкому. Эти методики подразумевают сбор нескольких порций мочи на протяжении суток или 12-тичасового промежутка времени.
- Общий анализ крови. Подтверждением воспалительно-инфекционного процесса можно считать нейтрофильный лейкоцитоз, повышение скорости оседания эритроцитов и наличие специфических белков, присутствующих в крови при остром процессе.
- Бакпосев крови. Этот метод применяют для всех новорожденных, а у более старших — только при подозрении на пиелонефрит.
- Методы визуализации мочевыводящих путей, такие как УЗИ, рентген с применением контраста, сцинтиграфия. Они помогают оценить размер и структурные особенности органов, выявить причины проблем с оттоком мочи или аномальное строение органов.
- Эндоскопические методики — цистоскопия и уретроскопия. С их помощью можно обнаружить уретрит, ненормальное строение мочеточника, цистит.
При поступлении детей в специализированные отделения больниц урологического профиля применяют тест-полоски, которые позволяют за несколько минут выявить в моче бактерии при помощи нитритного теста. Для выявления лейкоцитов применяют аналогичный тест, чувствительный к эстеразе лейкоцитов.
Об анализе мочи и инфекциях мочевыводящих путей у детей рассказывает педиатр Евгений Комаровский.
Профилактика инфицирования
Различают первичную и вторичную профилактику заболевания. При вторичной профилактике основные меры направлены на то, чтобы ребенок или взрослый больше не встречался с рецидивами заболевания. Детей ставят на учет к детскому нефрологу, проводят профилактическое лечение антибиотиками и уросептиками.
Первичная профилактика инфицирования мочевыводящих путей у детей:
- Сохранение грудного вскармливания для повышения иммунной защиты детского организма;
- Соблюдение правил ухода за детьми, формирование у них правил гигиены;
- Закаливание, соблюдение режима дня;
- Устранение переохлаждения;
- Своевременное лечение очагов инфекции.
Поделитесь записью
▲
error: Кто здесь?
Методики диагностического обследования
Диагностический поиск начинается с физикального обследования – выявления стриктур у девочек, фимоза у мальчиков и наличия клинической симптоматики пиелонефрита.
В диагностический поиск включают:
- Лабораторный мониторинг мочи на выявление пиурии (общий показатель мочи) и бактериурии (бак посев).
- Выявление инфекционной активности – мониторинг крови на выявление лейкоцитоза, нейтрофилеза, показание СОЭ и СРБ;
- Оценку нарушений почечных функций – почечные пробы.
- УЗИ – выявление почечных патологий – склеротических изменений в тканевой структуре, признаков стриктуры, изменений в паренхиматозной оболочке и в тканевой структуре собирательной почечной системе.
- Радионуклидное обследование, позволяющее выявить функциональные нарушения в почках.
- Сцинтиграфическое сканирование почек – выявление склеротических очагов и признаков нефропатии.
- Микционную цистографию – для выявления патологических процессов в нижних отделах мочеполовой системы.
- Экскреторную урографию, позволяющую оценить состояние уретральных путей и уточнить характер ранее выявленных изменений.
- Уродинамическое обследование для уточнения наличия нейрогенной дисфункции моче-пузырного органа.
Иногда, для оценки клинической картины и степени тяжести инфекционного процесса, кроме педиатра, к диагностике подключаются иные детские специалисты (гинеколог, уролог или нефролог).

Лечение
В возрасте более 3 месяцев при умеренной клинической картине лечение может проходить в домашних условиях. До достижения 3 месяцев терапия обязательно проводится в стационаре из опасений ухудшения состояния малыша.
Также стационарное лечение необходимо при обезвоживании, сильной рвоте, которая мешает оральному приему лекарств, высоком артериальном давлении или припухлости в области мочевого пузыря.
Сколько времени понадобится на полное излечение, зависит от локализации болезни и выбранных препаратов.
Основной метод воздействия на патогенные элементы — применение антибиотиков. Известный педиатр Евгений Комаровский просто и доходчиво объясняет принципы антибиотикотерапии при воспалительно-инфекционных заболеваниях мочевыводящих путей.

Высокая эффективность при использовании относительно небольших доз антибиотиков достигается из-за концентрации действующего вещества в моче. Улучшение состояния и уменьшение болевого синдрома должно наступить в первые или вторые сутки. Если этого не происходит, нужно пересмотреть диагноз или группу подобранного препарата. Также Комаровский предостерегает от прекращения лечения после наступившего улучшения, особенно при домашнем лечении, чтобы не получить рецидив при размножении бактерий, которые уже выработали устойчивость к данной группе антибиотиков.
До 2-хмесячного возраста препараты вводят инъекционно, а детям старше 2-х месяцев — орально в виде суспензий или таблеток.
Вспомогательные средства, применяемые по мере необходимости:
- жаропонижающие — при повышенной температуре;
- спазмолитики — для уменьшения болевого синдрома;
- витамины — для снижения токсикационного синдрома;
- уросептики;
- нестероидные противовоспалительные средства;
- пробиотики — для предотвращения дисбактериоза;
- фитопрепараты.
После преодоления острого периода детям назначают физиотерапевтические процедуры, такие как парафинотерапия, грязелечение, электрофорез, фитованны, УВЧ.
На весь период лечения предписывается щадящая диета с дробным питанием, исключающая жирное, кислое и соленое. После стабилизации состояния необходимо пить достаточное количество воды со слабощелочной реакцией.
При аномалиях строения мочевыделительной системы или пузырно-мочеточниковом рефлюксе уролог может порекомендовать хирургический вариант решения проблемы.
После завершения лечения ребенок состоит на диспансерном учете 5 лет, после чего при отсутствии рецидивов и сохранении нормальной функции мочевыводящей системы учет прекращается.
Особенности профилактических мер
Запущенность инфекционного процесса в МВП может отразится у ребенка необратимыми изменениями в оболочечных паренхиматозных тканях почек, вызвать сморщивание органа, развитие сепсиса или гипертонической болезни. Рецидивы заболевания отмечаются у 30% детей. Поэтому детям из группы риска необходима профилактика рецидивов уроантисептиками или антибиотиками:
- традиционный курс – до полугода;
- при наличии ретроградного тока мочи – до достижения ребенком 5 лет, либо до устранения рефлюкса;
- при наличии обструкций – до их ликвидации;
- прием растительного препарата «Канефрон-Н».
Рекомендовано обильное употребление жидкости (до 1,5 л/сутки клюквенного сока или морса), тщательного соблюдения гигиены. Привитие детям гигиенических навыков значительно снизит частоту рецидивов заболевания.
На что нужно обратить внимание, когда болеют девочки. Прежде всего – это трусики изо льна или хлопка, желательно белые, так как красители не всегда бывают качественными и в контакте с потом могут привести к нежелательным реакциям
Прежде всего – это трусики изо льна или хлопка, желательно белые, так как красители не всегда бывают качественными и в контакте с потом могут привести к нежелательным реакциям.
Подмывание должно быть проточной водой, не выше температуры тела, с помощью чистых рук, без использования мочалок и каких-либо тряпочек. Притом, частое использование мыла нежелательно. Даже детское мыло способно вымыть естественную флору, открыв доступ бактериям, спровоцировав тем самым, воспалительный процесс. Поэтому «подмывательная» активность должна быть умеренной (не более двух раз/день).
Иная проблема заключается в развитии синехий у девочек. Они образуются в результате недостатка эстрогенов в слизистых тканях ребенка. Как правило, выраженные синехии могут появиться в период от 1,5 до 3 лет и стать преградой свободных микций и развитию застоя урины со всеми вытекающими последствиями. До полугода ребенка защищают эстрогены матери.
Ни в коем случае, при подмывании, нельзя самостоятельно применять механическое воздействие на их устранение. Существуют специальные мази с эстрогеном, они доступны в свободной продаже, которые за две недели регулярного использования устранят проблему.
Природой так устроено, что эластичность крайней плоти у деток не такая как у взрослых, она как бы запечатывает крайнюю плоть, вырабатывая внутри защитный барьер от бактерий, в виде специальной смазки. А насильно оттягивая кожицу с головки пениса и обработав плоть мылом, барьер смывается, а остаток мыла может спровоцировать ожог нежной плоти с развитием инфекционного очага.

Следует обратить внимание на то, что наличие фимоза до 15-летнего возраста – это нормальная физиология, не требующая физического вмешательства. Только у 1% мальчиков к 17 годам головка члена не может открыться самостоятельно
Но проблема, также решается при помощи специальных мазей и различных процедур растягивания. Только одному ребенку их 2 тыс. сверстников, может понадобиться хирургическая помощь.
Что должны предпринять родители:
- Родителям необходимо проследить за регулярностью микций и испражнений ребенка.
- Исключить из гардероба синтетическое и обтягивающее белье.
- Провести коррекцию рациона питания, включив в него блюда богатые клетчаткой, чтобы исключить запоры.
Особенности Хронических форм
Хронизация ИМВП происходит в основном, как следствие острого течения заболевания. В разряд хронических инфекций заболевание относят тогда:
- Когда в течение полугода она проявляется два и более раза.
- Когда признаки инфекции не проходят в ближайшие два дня после начала терапии.
- Когда инфекционная симптоматика не исчезает на протяжении 2 недель лечения.
Причиной этому может быть множество факторов, обусловленных:
- неправильно подобранной терапии лечения острых инфекционных процессов;
- недостаточно длительным курсом лечения;
- наличием сопутствующих патологий, провоцирующих застой урины (МКБ, аденоматозные опухоли в простате, сужение мочевых просветов);
- недостатком интимной гигиены.
Обострение инфекции провоцируют острые инфекционные процессы в прилегающих органах, заболевания, оказывающие подавляющее действие на иммунитет – ОРВИ, грипп, инфекции дыхательной системы.
Отсутствие своевременной терапии хронического течения ИМВП приводит к полной несостоятельности почечных функций.
Общие сведения
Актуальность проблемы обусловлена развитием частых патологий в органах мочевыделения, склонностью к почечным заболеваниям, их хронической и рецидивирующей клиникой проявления, что приводит к полному угнетению почечных функций и инвалидизации детей с самого раннего возраста. По данным статистики ВОЗ, патологии в органах мочевой системы стоят на втором месте в реестре заболеваний детей в раннем возрасте.
Эпидемиологические исследования показали, что в нашей стране распространенность нефропатий среди детей постоянно увеличивается и на сегодняшний день составляет – на 1000 здоровых детей 60 больных. Отмечается 5, 6 случаев на 10 000 детей с прогрессирующей клиникой, которые сразу попадают в группу детской инвалидности. В структуре урологических заболеваний у детей, микробно-воспалительные патологии диагностируются почти у 76% малышей.

Что характерно, подавляющее большинство из них (до 80%) являются следствием врожденных патологий, при которых, внутриутробные изменения в ОМС (органы мочевой системы) сохраняются после родов у более 70% детей и в 80% случаев, являются провоцирующим фактором развития ИМВП у малышей (возрастная группа от 0 до трёх лет). У 30% младенцев угроза инфицирования сохраняется, даже при отсутствии перинатальных патологий, что обусловлено возможностью морфофункциональной незрелостью структурных тканей почек.
Статистика Европейской ассоциации урологов показывает, что заболевания у мальчиков в младенчестве (до года) составляет 3,2%, а у девочек – 2%. В дальнейшем, ситуация меняется – 30 девочек и всего лишь 11 мальчиков с ИМВП на 1000 здоровых детей.
Приведены данные зарубежной статистики педиатров и нефрологов (ESPN) – в группе обследованных почти 1200 детей с ИМВП:
- у девочек до полугода патология диагностировалась чаще чем у мальчиков в 1,5 раза;
- с полугода до года, увеличивалась вчетверо;
- а с 1 года до трёх лет, инфицирование девочек увеличивалось вдесятеро.
И отечественные, и зарубежные эксперты пришли к единому мнению – частота проявления ИМВП зависит от половой принадлежности и возраста ребенка, при этом у детишек до 1-го года она диагностируется чаще (до 15% у лихорадящих младенцев), проявляясь развитием тяжелой бактериальной инфекцией.
Диагностика
Основной метод диагностирования бактериального поражения мочевыводящих путей – лабораторное исследование мочи и крови. Самым информативным считается бактериологический посев мочи на определение возбудителя инфекции. Обнаружив его, гораздо проще лечить заболевание, можно точнее подобрать антибактериальные средства.
Однако когда врач начинает лечение острой инфекции мочевыводящих путей у детей, время является определяющим фактором. Несвоевременно примененная терапия острого цистита у детей повышает риск перехода инфекции на почки — пиелонефрит возникает в течение нескольких суток. Поэтому у всех больных комплексно применяются следующие методы диагностики:
- Анализ мочи.
-
Определяется наличие в моче белка и эритроцитов, если в образце их содержится больше нормы – это признак воспаления.
- Проба мочи по Зимницкому и Нечипоренко.
-
Изучение основных характеристик урины.
- Общий анализ крови.
-
Определение СОЭ и количества лейкоцитов.
- Бактериологический посев мочи.
-
Определение вида возбудителя и восприимчивости его к антибиотикам.
- Серологическое исследование крови.
-
Тестирование на наличие антител к возбудителям (уреаплазма, микоплазма, хламидии).
- УЗИ почек, мочевого пузыря.
-
Определение состояния тканей органов и возможных аномалий их развития.
- Цистоманометрия.
-
Инвазивное исследование для изучения уродинамики.
- Урофлоуметрия.
-
Определение скорости оттока мочи.
При ослаблении симптомов острой фазы инфицирования проводят цистоскопию и уретроскопию – методы исследования, позволяющие оценить состояние слизистой уретры и мочевого пузыря.
Разновидность ИМВП
В организме человека система мочевыделения играет немаловажную роль, поддерживая в нем процессы водно-солевого обмена, гормональную секрецию, очищение от вредных токсинов. Образование урины и своевременное выведение ее из организма обеспечивается комплексом органов (почек, мочеточников, моче-пузырного резервуара и мочевыделительного канала – уретры), составляющих единую мочевыделительную систему.
От их четкого функционирования зависит не только здоровье человека, но порой, и сама его жизнь. Данные статистики говорят, что женщины наиболее подвержены ИМВП. Почти каждая из них, на протяжении жизни имела в анамнезе инфекционно-воспалительную инфекцию системы мочевыделения. От 2 до 10%, это, как правило, рецидивирующие инфекции моче-пузырного резервуара (цистит) и уретры.
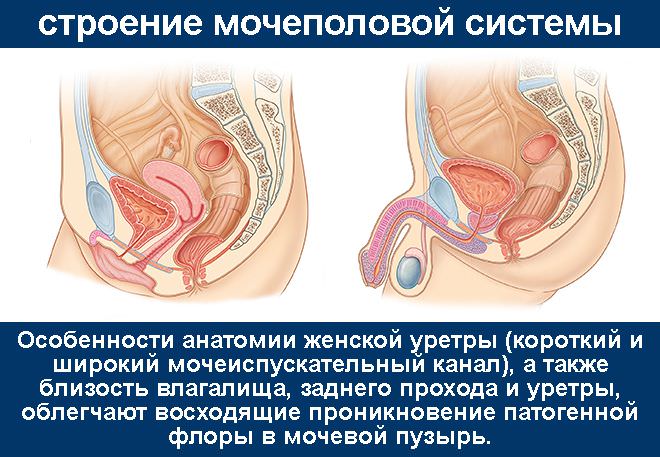
У мужчин развитие ИМВП диагностируется чаще в пожилом возрасте, характеризуется тяжелой, затяжной клиникой, так как в большинстве случаях, обусловлена следствием влияния различных осложнений (аденоматозное разрастание в простате, введение в МП уретрального катетера и др.).
По рекомендации ассоциации европейских урологов, предложена обновленная в 2010 г. классификация ИПВМ, обусловленная ее локализацией и клиническими проявлениями.
Согласно локализации инфекционного процесса ИМВП классифицируют:
- на инфекцию верхнего отдела мочевыделительной системы (область почечного поражения с развитием острого и апостематозного пиелонефрита, почечного карбункула и абсцесса);
- и нижнего (уретральная и моче-пузырная область с развитием цистита, уретрита, простатита).
По клинике проявления инфекции бывают:
- Неосложненного характера – неосложненная форма острого цистита и неосложненная форма острого пиелонефрита, проявляющиеся без сопутствующих фоновых патологий, не вызывающих изменений в тканевых структурах мочевыводящей системы. В данном случае, подтвержденное воспаление мочевыводящих путей не требует госпитализации, так как с успехом поддается амбулаторному лечению.
- Осложненными – с развитием пиелонефрита и без такового, возникающими на фоне присутствия серьезных патологий в организме, либо спровоцированных диагностическими или лечебными манипуляциями. Благоприятствующий фактор развития – врожденные аномалии, способствующие дисфункции мочеиспусканий и препятствующие полному опорожнению моче-пузырного резервуара. Кстати, у мужчин любую ИМВП классифицируют, как осложненную.
К дополнительным формам относится – инфицирование с развитием уросепсиса и уретрита.
К специальным формам – воспалительные процессы в простате и мужских половых органах (орхит, эпидидимит).
По фактору происхождения отмечаются формы внебольничного генезиса и нозокомиального, развивающихся в течении 2 суточного пребывания на стационарном лечении, когда за столь короткое время, естественная флора системы мочевыделения заменяется штаммами внутрибольничных бактерий уже резистентных к определенным лечебным препаратам.
Основные диагностические методики
Для грудничковых малышей применение лабораторного мониторинга урины, при диагностическом поиске ИМВП, в основном, становиться невозможным и не применяется. Обычное выявления лейкоцитурии и бактериурии, как основной показатель, в данном случае, не срабатывает.
К тому же, использование катетеризации или метода надлобковой пункции для взятия проб урины у младенцев, довольно сложный и болезненный для ребенка процесс, с риском занесения дополнительной инфекции. Поэтому основным направлением в диагностическом поиске, являются:
- Клинический и биохимический мониторинг образца крови, определяющего наличие бактериальной инфекции в почечных лоханках.
- УЗИ – позволяющего классифицировать наличие осложненной, либо неосложненной инфекции.
- Микционную цистографию – выявление патологических изменений в системе мочевыделения.
- Диагностическое обследование методами статистической и динамической радиоизотопной нефросцинтигафии, выявляющие очаговое наличие нефросклероза, застоя урины и причин уро динамических нарушений, препятствующих нормальному оттоку урины.
Причины развития инфекций мочевыводящих путей
Болезнетворные микроорганизмы могут попасть в мочевыводящие органы двумя путями:
- с кровотоком, при наличии воспалительного процесса в организме;
- из окружающей среды, например, при несоблюдении правил интимной гигиены, при медицинских манипуляциях.
К дополнительным факторам относятся:
- особенности анатомического развития выделительной системы;
- врожденные аномалии, обусловленные осложнениями при беременности или родах;
- низкий иммунитет;
- переохлаждение;
- генетическая предрасположенность – хронические ИМП в анамнезе семьи.
Диагностика ИМП часто затруднена, поскольку у детей первого года жизни часто не бывает выраженных симптомов, либо они протекают стерто. Температура может повышаться незначительно, а о болезненном мочеиспускании ребенок сказать еще не может.
ИМП часто маскируются под ОРВИ, простуду, расстройство ЖКТ.
Симптомы инфекций мочевыводящих путей у детей до 1 года
- потеря аппетита, снижение сосательного рефлекса;
- отсутствие прибавки в весе;
- серый, землистый цвет кожи – следствие интоксикации;
- раздражительное, капризное поведение;
- диарея, рвота.
Часто единственным симптомом выступает повышенная температура.
Коварство ИМП в быстром развитии. При несвоевременном лечении последствия могут быть серьезными. Например, невылеченный уретрит может перейти в пиелонефрит за несколько суток, а это чревато нарушением работы жизненно важных органов – почек. Даже после лечения почки не восстанавливаются до конца, именно поэтому своевременное выявление заболеваний является очень важным.

Comments
(0 Comments)