Желудочковый эктопический ритм или идиовентрикулярный ритм Перевод возбуждения из желудочков к предсердиям
Классификация желудочковых аритмий по J.T. Bigger, 1984г.
Уменьшение симптомов, снижение летальности
Снижение летальности, подавление аритмии, уменьшение симптомов
Диагноз и дифференциальный диагноз. Экстрасистолия легко диагностируется клинически. При аускультации сердца на фоне регулярного ритма периодически выслушиваются сближенные сокращения сердца с последующей длинной паузой. 1-й тон экстрасистолы усилен. Часть больных не ощущает экстрасистол, другие воспринимают их весьма болезненно как внезапный «толчок» или «удар» в грудь, «остановку сердца», мимолетное ощущение «пустоты в груди» и т.п. ЭКГ документирует факт экстрасистолии, уточняет ее форму и варианты.
Клинико-прогностическое толкование экстрасистол в зависимости от того, имеется поражение миокарда или нет, сводит дифференциальный диагноз к решению одной задачи: разграничению функциональной, в первую очередь неврогенной, и органической экстрасистолии. В этом отношении ключевую роль играют анамнез и тщательное исключение патологии сердца всеми доступными методами.
В пользу неврогенной природы экстрасистол свидетельствуют: наличие невротической симптоматики — психоэмоциональная лабильность, повышенная раздражительность, слезливость, ипохондрия и т.д.; связь нарушения ритма с нервным возбуждением или наплывом тревожно-депрессивных мыслей; периферические признаки вегетативной дистонии.
Лечение экстрасистолии должно быть комплексным, что предполагает использование этиотропных, «базисных» и собственно антиаритмических средств (АС).
При функциональной экстрасистолии на фоне и вследствие невроза приоритетная роль принадлежит терапии, восстанавливающей психоэмоциональное и вегетативное равновесие: курсовое использование психотропных средств — анксиолитиков (транквилизаторов), «мягких» нейролептиков; рациональная психотерапия, сфокусированная, во-первых, на индивидуальной причине невроза, во-вторых, направленная на разъяснение ошибочности сформировавшегося у больного представления о заболевании сердца.
При органической экстрасистолии АС выдвигаются на первый план. Для потенцирования их действия проводится калий-магниевое насыщение, составляющее суть «базисной» терапии.
АС показаны в следующих случаях:
— при тягостном субъективном восприятии экстрасистол, даже если с объективных позиций они безопасны;
— при очень частых (несколько в 1 мин) монотопных желудочковых экстрасистолах и экстрасистолах высоких градаций (политопных, парных, групповых), независимо от того, имеется поражение сердца или нет;
— при очень частых (несколько в 1 мин) предсердных, особенно политопных экстрасистолах с целью предупреждения фибрилляции предсердий.
Сдержанный подход к назначению АС объясняется тем, что осложнения, связанные с их применением, включая аритмогенный эффект, могут оказаться опаснее самой аритмии. О результативности большинства АС судят через 2-4 суток. Исключение составляют кордарон и сердечные гликозиды, целесообразность дальнейшего использования которых выясняется через 7-10 дней.
По предложению B.Lown, критериями эффективности АС являются:
— уменьшение общего числа экстрасистол на 50-70%;
— парных — на 90%;
— полное устранение групповых экстрасистол.
При получении эффекта переходят на поддерживающую дозу, составляющую около 2/3 лечебной.
Более быстрое представление о результативности того или иного препарата дает острый лекарственный тест: одномоментный прием АС в количестве, близком или равном половине суточной дозы. Тест считается положительным, если через 1,5-3 часа экстрасистолы исчезают или урежаются вдвое. Он не применим к бета-адреноблокаторам с пролонгированным действием (ателолол, метопролола сукцинат и др.) и к препаратам депо-хинидина (кинилентин, кинидиндурулес, киникард, хинипэк) и кордарону.
Желудочковые экстрасистолы на ЭКГ
Вспомните, что при предсердных и АВ-экстрасистолах ширина комплекса QRS обычно нормальная. так как импульс проходит по ветвям пучка Гиса к желудочкам. При желудочковых экстрасистолах, напротив, происходит преждевременная деполяризация правого или левого желудочка.
Рис. 16-6. Желудочковая бигеминия (А) [за каждым синусовым сокращением следует желудочковая экстрасистола (X)J и желудочковая тригеминия: после каждых двух синусовых комплексов — желудочковая экстрасисгола (Б).
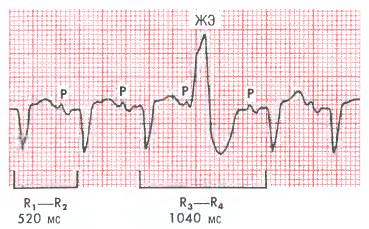
Рис. 16-7. После желудочковых экстрасистол (ЖЭ) часто возникает полная компенсаторная пауза; в этом случае интервал между синусовыми комплексами до и после экстрасистолы (R3 и R4 ) равен двум интервалам между нормальными синусовыми комплексами (R1. и R2 ); зубцы Р расположены правильно, кроме третьего, где зубец Р прерван желудочковой экстрасистолой, что нарушает проведение через АВ-соединение и обусловливает его рефрактерность; следующий (четвёртый) зубец Р также возникает вовремя; полная компенсаторная пауза означает, что синусовый узел остаётся водителем ритма, несмотря на желудочковую экстрасистолу.
Электрофизиологические механизмы появления желудочковых экстрасистол изучены недостаточно. Основные механизмы возникновения желудочковых экстрасистол — reentry, усиление спонтанной деполяризации клеток миокарда желудочков (повышение автоматизма) и триггерная активность, или постдеполяризация (преждевременное возбуждение миоцитов желудочков, вызванное предыдущей деполяризацией).
Признаки желудочковых экстрасистол:
Комплекс QRS желудочковых экстрасистол обычно появляется раньше зубца Р правильной синусовой формы. Иногда он возникает после синусового зубца Р перед нормальным комплексом QRS. Зубец Р может быть несинусовым (отрицательным во II отведении) при ретроградном возбуждении предсердий желудочковой экстрасистолой.
Популярные статьи на тему нарушение ритма желудочковая экстрасистолия
Читать дальше
Кардиология
Нарушения ритма сердца: специалисты делятся опытом
Мы продолжаем публиковать материалы, посвященные вопросам патогенеза, диагностики и лечения нарушений ритма сердца.
Читать дальше
Кардиология
Кордарон: эффективность, проверенная временем
Нарушения ритма сердца, как известно, являются следствием изменения основных функций сердца: автоматизма, возбудимости и проводимости.
Читать дальше
Кардиология
Оценка эффективности длительного лечения нифедипином, верапамилом и их сочетанием у больных постинфарктным кардиосклерозом с желудочковыми нарушениями ритма сердца
В настоящее время длительному лечению антагонистами кальция уделяется большое внимание . Вопрос о возможности использования комбинации двух антагонистов кальция (AK) в лечении стенокардии нашел отражение в отечественных работах
В…
Читать дальше
Депрессия. Психотерапия
Применение препарата Соннат-КМП у пациентов с нарушениями сна на фоне острого коронарного синдрома
Лечение больных с острым коронарным синдромом продолжает оставаться одной из приоритетных задач кардиологии . Острый коронарный синдром (ОКС), включающий нестабильную стенокардию и острый инфаркт миокарда (ОИМ), является основной причиной…
Читать дальше
Кардиология
Cиндром обструктивного апноэ сна и риск сердечно-сосудистой патологии
Обструктивные нарушения дыхания во время сна имеют важное клиническое значение. В настоящее время есть все основания полагать, что эти нарушения увеличивают частоту сердечно-сосудистых заболеваний и смертность
Читать дальше
Кардиология
Вариантная стенокардия в Европейских рекомендациях 2006 года
В Европейских рекомендациях по ведению стабильной стенокардии (2006) особенное внимание уделено диагностике и лечению вариантной (вазоспастической) стенокардии. Читать дальше
Кардиология
Основные принципы диагностики стабильной стенокардии в новых Европейских рекомендациях
Читать дальше
Кардиология
Основные принципы диагностики стабильной стенокардии в новых Европейских рекомендациях
В июне 2006 года опубликованы новые рекомендации Европейского общества кардиологов по диагностике и лечению стабильной стенокардии.
Читать дальше
Кардиология
Тиреотоксикоз и дилатационная кардиомиопатия
Взаимосвязь гипертиреоза и сердечно-сосудистых нарушений достоверно доказана. Гипертиреоз – одна из наиболее важных причин развития патологического гиперкинетического кровообращения.
Читать дальше
Кардиология
Кардиологический больной высокого риска: как лечить? Мнение специалистов
Сегодня мало разработать стандарты лечения того или иного заболевания, необходимо еще оценить риск для конкретного больного и скорректировать тактику терапии в зависимости от полученных результатов.
Ускоренный идиовентрикулярный ритм сердцаЗдоровье малыша Детская кардиология Нарушения ритма сердца Ускоренный идиовентрикулярный ритм сердцаСтраница 1
Ускоренный идиовентрикулярный ритм (УИВР) сердца является разновидностью эктопической или автоматической желудочковой аритмии. Это состояние характеризуется частотой сокращения желудочков, которая ниже, чем это обтічно определяется для желудочковой тахикардии (ЖТ). Обтічно частота сердечных сокращений составляет менее 100 ударов в минуту (уд/мин), однако некоторые авторы пользуются ЧСС менее 120 уд/мин. ЧСС часто, но не всегда, немного быстрее, чем лежащий в основе синусовый ритм; следовательно, желудочковый ритм выступает в роли преобладающего.
УИВР можно также определить как эктопический ритм более чем с 3 последовательными преждевременными сокращениями желудочка с частотой выше, чем нормальная внутренняя желудочковая экстрасистола частотой 30-40 уд/мин, но медленнее, чем ЖТ.
УИВР является электрокардиографическим диагнозом и не вызывает каких-либо особых симптомов. Постановка правильного диагноза остается одной из основных проблем, так как обычные виды лечения для пациентов с ЖТ могут быть неприменимы
Патофизиология
Усиленный автоматизм представляет собой наиболее вероятный электрофизиологический механизм возникновения УИВР. Усиление автоматизма обтічно приписывают деполяризации 4-й фазы потенциала действия. УИВР может произойти в волокнах Гиса-Пуркинье или миокарда при аномальных условиях метаболизма.
УИВР возникает из подчиненного очага автоматизма сердца или водителей ритма второго порядка и проявляется, когда доминирующий синусовый ритм становится ниже, чем ускоренный ритм в другом отношении подавленно -го очага. Синусовая брадикардия в сочетании с усиленным автоматизмом подчиненного очага является частой патофизиологией.
Некоторые состояния, включая ишемию миокарда (особенно ишемию нижней стенки или инфаркт), интоксикацию дигоксином, нарушение электролитного равновесия (например, гипокалиемия) и гипоксемию, могут усугублять деполяризацию 4-й фазы в тканях подчиненного водителя ритма в атриовентрикулярном (А/В) соустье или системе Ги-са-Пуркинье, увеличивая таким образом частоту выработки импульсов. Очень часто при наличии ишемии нижней стенки ускорение подчиненного водителя ритма сосуществует с подавлением синусового узла. Последнее допускает экстрасистолу и доминирование функции водителя ритма, что может произойти при частоте А/В соустных или желудочко-вых сокращений всего 60-70 уд/мин. Эктопический механизм может также начаться после преждевременного желудочкового комплекса или, как описано выше, когда эктопический желудочковый очаг может ускориться настолько, чтобы взять на себя внутренний ритм.
Начало АИВР является постепенным (непароксизмаль-ным). Желудочковый ритм может быть регулярным или нерегулярным, иногда может даже внезапно удваиваться, что говорит о наличии блокады выхода. Желудочковый ритм обычно 60-110 уд/мин, как правило, остается в пределах 1015 ударов синусового ритма; следовательно, контроль ритма сердца иногда проходит вперед и назад между этими двумя конкурирующими очагами водителя ритма.
Толчки слияния часто развиваются в начале и конце аритмии, это происходит, когда водители ритма соревнуются за контроль деполяризации желудочков. Из-за медленного ритма также нередко отмечается восстановление синусового ритма после периода атриовентрикулярной диссоциации. Вследствие медленного ритма и непароксиз-мального возникновения развитие более быстрых желудоч-ковых аритмий отмечается редко. Завершение ритма обтічно происходит постепенно, в то время как лежащий в основе синусовый ритм ускоряется или УИВР замедляется.
Страницы: 1
Зубцы комплекса QRS
Поскольку миокард желудочков массивнее миокарда предсердий и имеет не только стенки, но и массивную межжелудочковую перегородку, то распространение возбуждения в нем характеризуется появлением сложного комплекса QRS на ЭКГ. Как правильно выделить в нем зубцы?
Прежде всего оценивают амплитуду (размеры) отдельных зубцов комплекса QRS. Если амплитуда превышает 5 мм, зубец обозначают заглавной (большой) буквой Q, R или S; если же амплитуда меньше 5 мм, то строчной (маленькой): q, r или s.
Зубцом R (r) называют любой положительный (направленный вверх) зубец, который входит в комплекс QRS. Если зубцов несколько, последующие зубцы обозначают штрихами: R, R’, R» и т. д. Отрицательный (направленный вниз) зубец комплекса QRS, находящийся перед зубцом R, обозначается как Q (q), а после — как S (s). Если же в комплексе QRS совсем нет положительных зубцов, то желудочковый комплекс обозначают как QS.
Варианты комплекса QRS.
В норме зубец Q отражает деполяризацию межжелудочковой перегородки, зубец R — основной массы миокарда желудочков, зубец S — базальных (т.е. возле предсердий) отделов межжелудочковой перегородки. Зубец RV1, V2 отражает возбуждение межжелудочковой перегородки, а RV4, V5, V6 — возбуждение мышцы левого и правого желудочков
Омертвение участков миокарда (например, при инфаркте миокарде) вызывает расширение и углубление зубца Q, поэтому на этот зубец всегда обращают пристальное внимание
Патогенез
Аритмии сердца сами по себе не имеют определенной морфологической картины. Могут обнаруживаться изменения, характерные для заболевания, которое явилось причиной аритмии (дистрофия миокарда, амилоидоз, кардиосклероз, миокардит, некроз). Однако все эти изменения неспецифичны и могут не сопровождаться аритмией. Более характерна для аритмии сердца локализация изменений в области синусового узла и в проводящей системе: воспалительная или опухолевая инфильтрация, тромбоз или атрезия артерии, питающей синусовый узел, а также артериальных веточек, васкуляризирующих проводящую систему, поражения нервного сплетения, окружающего синусовый узел, и т. д.
В ряде случаев морфологическое исследование (включая световую, электронную микроскопию и гистохимические методы) не выявляет никаких изменений.
По своему патогенезу аритмии сердца различны. Большая роль в возникновении всех аритмий сердца принадлежит сдвигам в соотношении содержания ионов калия, натрия, кальция и магния внутри клеток миокарда и во внеклеточной среде. Эти сдвиги приводят к изменениям возбудимости, рефрактерности и проводимости синусового узла, проводящей системы и сократительного миокарда. Аритмии сердца развиваются при следующих нарушениях перечисленных функций:
1) усиление, угнетение или полное подавление активности синусового узла;
2) повышение активности очагов автоматизма низшего порядка;
3) укорочение и удлинение рефрактерного периода;
4) снижение или полное прекращение проводимости по проводящей системе или сократительному миокарду, а также, возможно, патологическое проведение импульса по путям, в нормальных условиях не функционирующим, например, по так называемому пучку Кента (см. Вольффа-Паркинсона-Уайта синдром), и проведение импульса в направлении, противоположном нормальному (ретроградное проведение).
Аритмии сердца могут наблюдаться и при некоторых нарушениях сократительной функции миокарда. Большая часть аритмий сердца обусловлена повреждением анатомических структур сердца. Так, возбудимость синусового узла понижается при тромбозе питающей его артерии, активность очагов автоматизма низшего порядка может повышаться при наличии в миокарде очагов воспаления или склероза в результате периэлектротона. Причиной нарушений проводимости может служить анатомический перерыв проводящей системы в результате воспаления, инфаркта миокарда, кардиосклероза, после операций на сердце и т. п. В то же время Уиггерсом (G. J. Wiggers) и И. А. Черногоровым (1962) экспериментально доказана возможность чисто функциональных нарушений ритма сердца. Чаще всего в развитии аритмии сердца в той или иной степени принимают участие оба фактора — функциональный и анатомический. Многообразие аритмий сердца обусловлено возможностью существования нарушений автоматизма, проводимости, рефрактерности и сократимости как в чистом виде, так и в самых различных сочетаниях.
Существует множество способов экспериментального воспроизведения аритмий сердца. Они сводятся к механическим, термическим, электрическим и хим. воздействиям на миокард в целом или локально, а также на различные уровни центральной или вегетативной нервной системы. Однако многочисленные эксперименты до наст, времени не позволили получить ответ на ряд принципиальных вопросов патогенеза аритмий, в частности на вопрос о том, вызваны ли некоторые аритмии сердца наличием в миокарде гетеротопных очагов автоматизма, патологической циркуляцией волны возбуждения (теория «повторного входа») или сочетанием обоих факторов. В проявлении патологических очагов возбуждения, а также нарушений проводимости И. А. Черногоров придает большое значение явлениям парабиоза (см.) и периэлектротона (см. Электротонические явления). Моу (G. К. Moe, 1967) создана электронная схема, позволяющая моделировать некоторые аритмии сердца путем изменения параметров «возбудимости», «рефрактерности» и «проводимости». Опыты на этой модели показали правомерность применения теории «повторного входа» волны возбуждения к объяснению ряда аритмий сердца.
Расшифровка кардиограммы. Работа сердца.
Для того, чтобы прочитать кардиограмму (расшифровать кардиограмму), нужно вспомнить о том, как работает сердце и хоть немного иметь представление о проводящей системе сердца.
Сердце работает вроде бы просто – сокращаясь и уменьшая объем камер (систола), выталкивает богатую кислородом кровь в организм, а расслабляясь (диастола) – получает кровь обратно. Сокращаются четыре камеры – 2 желудочка и 2 предсердия. При наличии мерцательной аритмии предсердия сокращаются неритмично и не гонят кровь, но с этим можно жить, а без нормальной работы желудочков жить нельзя.
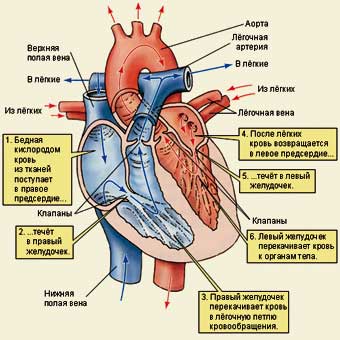
Работа сердца обеспечивается электроимпульсами (вырабатываются в самом сердце), питательными веществами, кислородом и правильным ионным балансом ионов Ca, K, Na как внутри, так и вовне клетки.
Кальций обеспечивает сокращение – чем его больше, тем сильнее сокращение. Если его чрезмерное количество, то сердце может сократиться и не расслабиться. Блокираторы кальциевых каналов (например, верапамил) снижают силу сокращений, а это полезно при стенокардии. При высоком уровне калия сердце может остановиться в момент расслабления.
При массе сердца около половины процента от массы тела, оно потребляет до 10% кислорода.
Получение энергии сердцем. В отличие от мозга, которому нужна только глюкоза, сердце в состоянии покоя потребляет жирные кислоты, молочную кислоту. А при повышении нагрузки сердце переходит к потреблению глюкозы, которая более выгодна
Для снижения потребностей сердца в кислороде сдвигают энергетический обмен в сторону глюкозы (триметазидин), что важно для больных стенокардией и инфарктом миокарда
Когда сердце начинает не справляться со своей функцией насоса, возникает сердечная недостаточность ( острая или хроническая. Она может быть следствием плохой работы левого желудочка, тогда недостаточен кровоток в круге легочного кровообращения, возникает одышка, человеку в лежачем положении не хватает воздуха и ему легче сидеть. При плохой работе правого желудочка возникают отеки на ногах. См. стенокардия ).
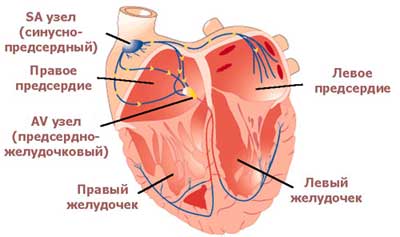
Для понимания природы электрических импульсов сердца ознакомимся с его проводящей системой. Если перерезать все нервы, ведущие к сердцу, оно будет продолжать биться – импульсы генерируются самим сердцем в определенных узлах и распространяются по сердцу.
У здорового человека работой сердца управляют импульсы именно синусно — предсердного узла.
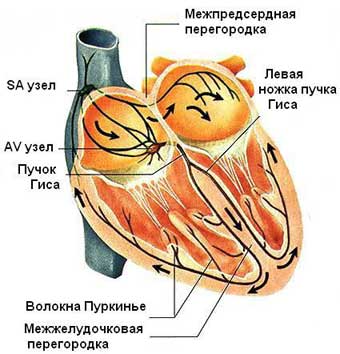
Мудрая природа обеспечила резервирование источников «главных» импульсов — при нарушении основного источника ведущими становятся импульсы предсердно — желудочкового узла. а водителем ритма третьего порядка в случае отказа первых двух станет пучок Гиса.
Теперь можно кратко о расшифровке кардиограммы. (Подробнее о электрокардиографии можно прочитать в книге “Электрокардиография” В. В. Мурашко и А. В. Струтынского, это целая наука, но для изучения себя любимого можно и потрудиться).
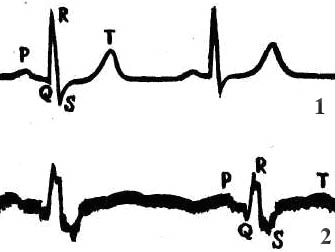
Сравнивая электрокардиограммы здорового (1) и больного (2) сердца, можно увидеть четкое различие между ними и судить о характере поражения сердечной мышцы.
Форма и вид зубцов, длительность и вид промежутков кардиограммы напрямую связаны с фазами возбуждения и расслабления мышц сердца. Работу предсердий характеризует зубец Р (восходящий участок – возбуждение правого, нисходящий – левого предсердий), а промежуток времени, когда действуют оба предсердия, называется PQ. Зубцы Q и R показывают активность нижней и верхней частей сердца. В этот же промежуток времени активны желудочки (их наружные части). Сегмент ST – это активность обеих желудочков, а зубец Т означает переход мышц сердца в нормальное состояние.
Чаще всего на различные нарушения указывает зубец Т. Расстояние (время в секундах) между P Q – скорость передачи от предсердия к желудочку, в норме составляет 0,1 – 0,12 сек. А все три зубца (QRS) – от 0,06 до 0,1 сек. Стандартизация и сравнимость электрокардиограмм обеспечивается калибровкой амплитуды сигнала (обычно 1 мм – это 0,1мв, перед началом кардиограммы подают калибровочный сигнал амплитудой 1 мв) и скоростью движения ленты самописца: 25 или 50 мм/сек. Более подробные рисунки сердца с описанием можно посмотреть здесь.

В статьях о сердце использованы рисунки из википедии и с сайта с веселым названием ebio.ru
Ярлыки
-
3-х сосудистое поражение сердца
(9) -
Аберрантное проведение
(6) -
АВ-блокада 1-й степени
(6) -
АВ-блокада 2 степени
(7) -
АВ-блокада 3-й степени
(4) -
АВ-блокада высокой степени
(4) -
АВ-диссоциация
(2) -
АВ-узловой ритм
(4) -
АВУРТ
(1) -
Аденозин
(2) -
Алкоголь
(2) -
Альтернирующая блокада ножек
(4) -
Аневризма ЛЖ
(10) -
Артефакты
(3) -
Асистолия желудочков
(1) -
Ацидоз
(1) -
База
(7) -
Блокада задней ветви
(1) -
Блокада левой ножки пучка Гиса
(18) -
Блокада ножек пучка Гиса
(11) -
Блокада передней ветви
(8) -
Блокада правой ножки
(24) -
Блокированные предсердные экстрасистолы
(1) -
Боковой ИМпST
(27) -
Брадикардия
(5) -
Бругада
(5) -
Внезапная смерть
(4) -
Волна Осборна
(1) -
Высокий боковой ИМпST
(4) -
Гигантские инвертированные Т
(1) -
Гигантский зубец R
(4) -
Гиперкалиемия
(34) -
Гиперкальциемия
(1) -
Гипертрофическая кардиомиопатия
(1) -
Гипертрофия левого желудочка
(19) -
Гипертрофия правого желудочка
(3) -
Гипокалиемия
(17) -
Гипокальциемия
(5) -
Гипомагниемия
(2) -
Гипотермия
(3) -
Гликозидная интоксикация
(4) -
Декстрокардия
(1) -
Деформация конечной части комплекса QRS
(6) -
Динамика ИМпST
(1) -
Диссекция коронарной артерии
(3) -
Дифференциальный диагноз тахикардий
(4) -
Диффузная депрессия ST
(17) -
ДМЖП
(1) -
Желудочковая тахикардия
(9) -
Желудочковые экстрасистолы
(4) -
Задача
(1) -
Задний ИМпST
(65) -
Зубец U
(4) -
Зубцы T deWinter
(11) -
Идиовентрикулярный ритм
(2) -
ИМ без обструкции коронарных артерий
(1) -
ИМ второго типа
(7) -
ИМ правого желудочка
(14) -
ИМбпST
(3) -
Инверсия зубца Т
(9) -
Инверсия U
(1) -
Интервал QT
(9) -
Инфаркт предсердий
(1) -
Ишемия
(1) -
Ишемия потребности
(6) -
Кардиомиопатия Такоцубо
(13) -
Клинический разбор
(11) -
Коронарный Т
(10) -
критерии Смита
(8) -
Критерий Смита
(5) -
Левая главная коронарная артерия
(12) -
Лекарственные препараты
(2) -
Лестничная диаграмма
(1) -
Миокардит
(3) -
Многососудистое поражение
(4) -
Мышечный мостик
(1) -
МЭС
(1) -
Наджелудочковая тахикардия
(1) -
Нарушение работы ЭКС
(2) -
Нарушение расположения электродов
(9) -
Нарушения ритма
(3) -
Неспецифическое нарушение внутрижелудочковой проводимости
(1) -
Нижний ИМпST
(66) -
Низкий вольтаж ЭКГ
(1) -
Нормальная ЭКГ
(9) -
НС
(11) -
Обморок
(5) -
Огибающая коронарная артерия
(3) -
Оккклюзия диагональной КА
(4) -
Окклюзия огибающей коронарной артерии
(15) -
ОКС
(26) -
ОКС без видимого поражения коронарных артерий
(3) -
ОЛЖН
(1) -
Острая коронарная окклюзия
(66) -
Отведения по Льюису
(2) -
Оценка смещения ST
(2) -
Перегибающаяся ПМЖВ
(12) -
Перегородочный ИМ
(2) -
Перегрузка ЛЖ
(1) -
Передне-боковой ИМпST
(5) -
Передний ИМпST
(70) -
Перикардит
(16) -
Периодика Wenckebach
(1) -
Пируэт
(1) -
Подострый ИМ
(3) -
Постинфарктная аневризма
(2) -
Правые грудные отведения
(1) -
Предсердная тахикардия
(2) -
Проксимальная окклюзия ПМЖВ
(5) -
Псевдоинфаркт
(15) -
Разрыв миокарда
(1) -
Ранняя реполяризация
(37) -
Реокклюзия
(1) -
Реперфузия бокового ИМпST
(2) -
Реперфузия заднего ИМпST
(6) -
Реперфузия нижнего ИМ
(3) -
Реперфузия переднего ИМпST
(16) -
Реполяризация предсердий
(2) -
Реципрокные изменения
(4) -
Ритм из АВ-соединения
(1) -
Ритм ЭКС
(6) -
Серийные ЭКГ
(10) -
Синдром Бругада
(2) -
Синдром Wellens
(9) -
СЛР
(12) -
Спазм коронарной артерии
(1) -
Спонтанная реперфузия
(5) -
Старый ИМ
(1) -
Стресс-тест
(1) -
Субэндокардиальная ишемия
(3) -
Суправентрикулярная тахикардия
(6) -
Тампонада сердца
(2) -
Тахикардия
(9) -
Токсичная ЭКГ
(9) -
Тонкие признаки окклюзии
(27) -
Тонус вагуса
(1) -
Травма сердца
(4) -
Трепетание предсердий
(9) -
Трициклические антидепрессанты
(5) -
Тропонины
(2) -
ТЭЛА
(6) -
Удлинение QT
(9) -
Узловая тахикардия
(1) -
Укорочение QT
(3) -
Феномен R на T
(1) -
Фибрилляция желудочков
(5) -
Фибрилляция предсердий
(15) -
Формула переднего инфаркта
(25) -
Фрагментация QRS
(3) -
ХОБЛ
(1) -
ЭКГ при патологии ЦНС
(2) -
ЭКС
(13) -
Электролитные нарушения
(15) -
Эхо
(2) -
Cor pulmonale
(2) -
No reflow
(3) -
Sgarbossa
(12) -
Torsades de Pointes
(4) -
Wellens ишемия
(14) -
WPW
(7)
Желудочковая экстрасистолия и ее лечение
09 июня, 2010
Экстрасистолия – наверняка многим из Вас приходилось сталкиваться с данным понятием. Это и не удивительно, так как различные формы экстрасистолии начали встречаться в практике современных врачей-кардиологов все чаще и чаще. Более того, данные состояния с каждым годом становятся все моложе. Этого и следовало ожидать, ведь нынешняя молодежь полностью забыла, что значит здоровый образ жизни. но сейчас не об этом. Данную статью медколлегия tiensmed.ru (www.tiensmed.ru) решила посвятить одной из форм экстрасистолии, а именно желудочковой экстрасистолии. Что представляет собой данное явление и каковы методы его лечения, Вы узнаете прямо сейчас.
Итак, что же такое желудочковая экстрасистолия?
Желудочковая экстрасистолия – это нарушение ритма сердца, которое возникает непосредственно в ткани желудочков. Данный вид экстрасистолии отличается от других форм аритмии тем, что он может возникнуть даже у совершенно здорового человека. Несмотря на это, чаще всего желудочковая экстрасистолия все же является следствием таких недугов сердечно-сосудистой системы как: артериальная гипертензия. инфаркт миокарда. а также кардиомиопатия .
Если говорить о клиническом проявлении данной формы аритмии, то в данном случае общее состояние больного зависит от нескольких факторов. К данным факторам можно отнести наличие либо отсутствие основного заболевания, продолжительность тахикардии. а также частоту сердечных сокращений. К самым частым признакам желудочковой экстрасистолии можно причислить головокружение. снижение артериального давления. а также обморочные состояния, которые возникают в результате очень резкого снижения сердечного выброса.
На сегодняшний день желудочковая экстрасистолия имеет несколько классификаций. Прежде всего, она может быть монотопной либо политопной. Помимо этого данное состояние может быть еще ранним либо поздним. Независимо от того, какой именной вид желудочковой экстрасистолии имеется у Вас, с данным явлением все равно необходимо бороться, причем, чем раньше Вы начнете это делать, тем лучше. Запомните, экстрасистолия опасна. Если верить статистическим данным, то от экстрасистолии умирает тридцать процентов людей, которые по той или иной причине стали «заложниками» данной формы аритмии.
Каковы же методы борьбы с желудочковой экстрасистолией?
Наверняка ответ на данный вопрос интересует не просто большое, а огромное количество людей. Прямо сейчас мы попробуем Вам на него ответить. Итак, если речь идет о неустойчивой пароксизмальной желудочковой экстрасистолии, тогда Вам достаточно будет всего-навсего начать соблюдать здоровый образ жизни, так как медикаментозного лечения данное явление не предусматривает. Если же речь идет об устойчивой желудочковой экстрасистолии, тогда без помощи антиаритмических лекарственных препаратов просто не обойтись. Чаще всего в данном случае используются такие фармацевтические средства как лидокаин либо новокаинамид. Вводятся данные медикаменты внутривенно.
В некоторых случаях больному также может понадобиться помощь бета-адреноблокаторов. Проводя курс терапии желудочковой экстрасистолии, врач-специалист берет в учет и главное заболевание, если, конечно же, таковое имеется. Если оно есть, тогда курс лечения обязательно включает в себя и все необходимые препараты для борьбы с основным недугом. В очень сложных случаях может понадобиться и хирургическое вмешательство. Эффективность терапии желудочковой экстрасистолии во многом зависит и от самого больного. Он должен осознавать всю опасность происходящего: стоит отказаться от всех вредных привычек, исключить чрезмерные нагрузки, отрегулировать режим труда и отдыха, своевременно принимать все медикаменты и так далее. Только соблюдая все эти, а также некоторые другие правила, можно забыть о желудочковой экстрасистолии раз и навсегда.
Перед применением необходимо проконсультироваться со специалистом.
Прогноз
Данная форма нарушения ритма характеризуется малосимптомным течением у большинства больных и иногда спонтанно прекращается. Несмотря на ее относительную доброкачественность, такие больные должны регулярно наблюдаться и лечиться индивидуально подобранными препаратами.
«Пароксизмальные тахикардии», Н.А.Мазур
Читайте далее:
Мерцательная аритмия (клиническая картина)
Мерцательная аритмия наблюдается в любом возрасте, но большинство больных составляют лица старше 40 лет. Выраженность симптомов существенно отличается у отдельных больных и зависит от формы аритмии, частоты желудочкового ритма и характера сопутствующего заболевания сердца. При пароксизмальной форме мерцательной аритмии субъективные ощущения очень сходны с симптомами, возникающими у больных с другими формами тахикардий. Наиболее часто больные…
Мерцательная аритмия (лечение)
Задачи: купирование приступа; устранение при возможности этиологических или провоцирующих факторов; предупреждение повторных приступов. Для купирования приступа внутривенно вводят новокаинамид, гилуритмал, кордарон или назначают хинидин внутрь в соответствующих дозах при отсутствии противопоказаний к их назначению. При развитии во время пароксизма сердечной недостаточности, гипотонии показана электроимпульсная терапия. Больным, у которых пароксизм мерцания предсердий возник на фоне хронической…
Трепетание предсердий
Эта форма пароксизмальной тахикардии характеризуется правильным ритмом предсердий с частотой около 250 — 300 в 1 мин и наличием у большинства больных предсердно-желудочковой блокады, что обеспечивает более редкий ритм желудочков. Этиология Трепетание предсердий, как правило, сочетается с органическим заболеванием сердца. Наиболее часто у таких больных выявляются ревматический или врожденный порок сердца, а также ишемическая болезнь…
Ускоренный наджелудочковый ритм
Это сравнительно редко встречающаяся форма нарушения наджелудочкового ритма; характерным признаком является постепенное или внезапное учащение ритма, который периодически прерывается отдельными синусовыми комплексами или сменяется периодами синусового ритма различной продолжительности. В литературе этот вид аритмии описывается как постоянная или хроническая форма реципрокной тахикардии, постоянно повторяющаяся наджелудочковая тахикардия, непароксизмальная тахикардия, повторяющаяся пароксизмальная тахикардия, постоянная предсердная тахикардия. Этиология…
Синусово-предсердная пароксизмальная тахикардия
Этот вид тахикардии представляет собой приступообразное учащение ритма с числом сердечных сокращений от 80 до 200 в 1 мин и характеризуется внезапным началом и внезапным прекращением. Небольшая частота ритма во время пароксизма (80 — 120 ударов в 1 мин) обычно наблюдается у больных с исходно выраженной синусовой брадикардией. Этиология Характер морфологических изменений синусово-предсердной зоны у…

Comments
(0 Comments)