Что такое холедох и как это связано с различными заболеваниями
Сущность холедоха и причины его поражения
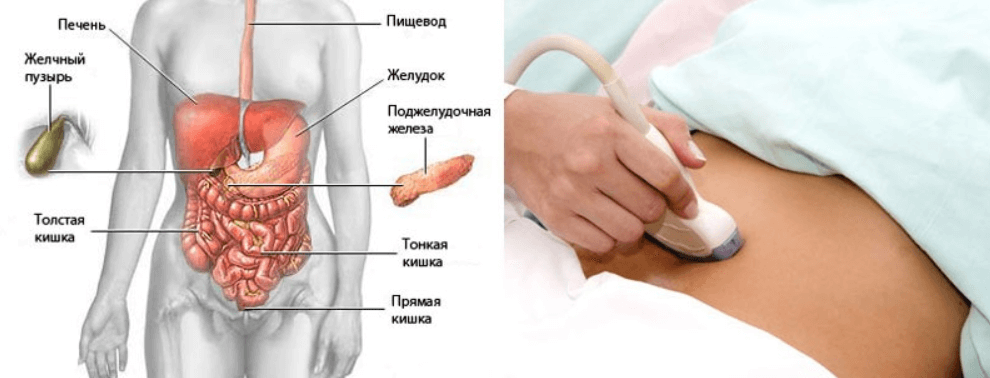
Холедох — это желчный поток, образованный после слияния пузырной и печеночной протоки в единое целое. Он направляется в двенадцатиперстную кишку, а там объединяется с протоком поджелудочной железы в фатеровом сосочке. В этом сосочке находится сфинктер Одди, контролирующий поступление сока поджелудочной железы и желчи в двенадцатиперстную кишку.
Диаметр холедоха варьируется от двух до восьми миллиметров и является не одинаковым по всей его длине. Превышение данных показателей, которое можно выявить при помощи ультразвукового обследования свидетельствует о наличии патологии.
Длина холедоха так же различна, в среднем она составляет пять – семь сантиметров, однако может быть как короче, так и длинее (максимально она достигает отметки в 12 сантиметров). Зачастую холедох веретенообразно расширяется на участке около поджелудочной железы и заметно суживается в проходящей через нее части. Постепенно суживаясь к своему нижнему концу, наиболее узким он
становится у впадения в двенадцатиперстную кишку.
В патологических условиях холедох имеет свойство сильно растягиваться (порой даже до диаметра в 3 сантиметра), в этом случае, например, при наличии в нем камней, неравномерность его расширения приобретает особую степень выраженности. В норме стенка холедоха тонкая, имеет зеленоватый оттенок и характеризуется намечающейся поперечной исчерченностью.
Причины поражения общего желчного протока
- Стеноз холедоха. Развивается под влиянием длительного воспалительного процесса и имеет врожденную этиологию. При этом развивается лимфаденопатия и механическая желтуха. Болевые ощущения объясняются с процессом забрасывания панкреатического сока обратно в поджелудочную железу, ведущим к возникновению реактивного панкреатита. Диагностировать подобное состояние весьма затруднительно, а потому рекомендуется применять интраоперационную ревизию.
- Киста холедоха. Заболевание сопровождается наличием таких симптомов, как желтуха, боли в животе, образование структур опухолевидной формы в районе правого подреберья
- Перфорация холедоха. Развивается чаще всего при аномалиях развития протоки и может быть вызвана высоким внутрибрюшным давлением и кистозным расширением, что наблюдается при надсадном кашле, травмах живота и рвоте. У пациентов с таким диагнозом обычно наблюдаются бесцветные каловые массы, темная моча, желтуха и симптомы интоксикации.
Нарушения в работе общего желчного протока очень опасны и могу вызвать тяжелые осложнения, а потому требуют своевременного выявления и корректного курса лечения.
Подготовка к УЗИ желчного пузыря
Камни небольших размеров при ультразвуковом исследовании обычно не выявляются. Если внутрипеченочные и внепеченочные протоки не расширены, а размеры желчного пузыря не увеличены, обтурационная причина желтухи вызывает сомнения.
При необходимости исследование проводят и в других позициях: при положении пациента на правом и левом боку, в вертикальном положении. В норме эхоструктура поджелудочной железы по интенсивности напоминает эхоструктуру печени.
С возрастом в связи с фибротизацией и отложением жира эхоструктура поджелудочной железы усиливается. При различных патологических процессах в железе ее эхоструктура существенно изменяется. В ней расположено довольно много органов, которые и покажет ультразвук полости живота. Все эти органы – и брюшной полости, и пространства за брюшиной — смотрят на УЗ-исследовании брюшной полости. Что диагностирует УЗИ полости живота.
Для этого рассмотрим бланк (протокол) УЗИ. В нем указаны моменты, которые касаются каждого органа по-отдельности. При циррозе печени видно ее увеличение, расширение вен воротной и селезеночной. Акустическую тень от образований: это касается камней и опухолей пузыря. При остром холецистите отмечается утолщение стенки органа, при этом размеры могут быть нормальными, уменьшенными или увеличенными.
Утолщение стенки будет и при хроническом холецистите. Контур в этом случае четкий и плотный. Если описаны эхонегативные объекты, которые оставляют акустическую тень, при этом стенка пузыря утолщена, а контур неровен, речь идет о калькулезном холецистите. Это связано как с некоторыми заболеваниями крови, так и с болезнями печени (например, циррозом) или инфекционными заболеваниями.
УЗИ также позволяет увидеть разрыв селезенки, который обычно происходит или при сильной травме, или при незначительном ушибе, но в случае увеличенного органа. Если проводилось УЗИ еще и почек, то описание этого органа также входит в заключение исследования. УЗИ забрюшинных лимфоузлов в норме предполагает такое заключение «Лимфоузлы не визуализируются». Увеличение этих органов иммунитета говорит или об инфекционном заболевании, имеющемся в брюшной полости, или о злокачественном образовании.
Таким образом, информативность ультразвукового исследования печени достаточно высока, особенно при очаговых поражениях органа. При наличии камня в общем желчном протоке определяется расширение протоков, но желчный пузырь чаще не увеличен.
Как подготовиться к УЗИ брюшной полости
Чтобы провести ультразвуковую диагностику максимально точно, необходимо:
- за три дня до УЗИ необходимо с целью максимального снижения газообразования необходимо перейти на специальное диетическое питание. Из рациона следует исключить свежую белокочанную капусту, редис, все виды бобовых, молоко, сдобу и блюда фаст-фуда. Следует в течение этих трех дней отказаться от острых, жареных и жирных блюд и не употреблять алкоголь;
- уменьшить газообразование помогают такие препараты, как Мотилиум, Эспумизан и активированный уголь. Для улучшение пищеварения и снятия вздутия живота можно пропить ферментные средства (Фестал, Мезим и т.п);
- если пациент страдает от запоров, можно использовать специальные лекарства, выпускаемые в форме свечей;
- перед самой процедурой УЗИ рекомендуется провести чистку кишечника при помощи клизмы;
- поскольку до самой процедуры нельзя принимать пищу в течение шести часов, лучше всего, если она будет назначена на первую половину дня (особенно это актуально для маленьких пациентов). В течение этих шести часов лучше всего не пить даже оды и не жевать даже жвачку, чтобы предотвратить отток желчи;
- если у пациента уже диагностирована желчнокаменная болезнь или холецистит, то УЗИ может быть проведено и без предварительной подготовки;
- если у Вас есть результаты предыдущих ультразвуковых обследований, их нужно взять с собой, что предоставить врачу возможность сравнить прошлые и нынешние результаты.
Соблюдение этих правил позволяет получить наиболее точные данные УЗИ, которые специалист-сонолог отразит в своем заключении.
При таком подходе безопасная на первом этапе патология может развиться в серьезную болезнь, лечение которой будет весьма трудным и долгим. Своевременно обращение к специалисту позволит избежать проблем со здоровьем и справиться с возникшей патологией «малой кровью» (особенно – у ребенка).
Подготовка к УЗИ печени
Для получения достоверной, правдивой, точной информации необходимо подготовиться к процедуре
Врачу важно определить положение органа, его размеры, состояние тканей, наличие образований, очагов воспаления, другие параметры. Подготовка заключается в уменьшении газообразования в ЖКТ: это нужно, чтобы картина была четко видна, а раздутый кишечник не закрывал обзор доктору
Как подготовиться к УЗИ печени? До процедуры, за 3 дня, врачи советуют соблюдать диету, в которой к минимуму сводится употребление продуктов, вызывающих появление газов в кишечнике. УЗИ органа проводится на пустой желудок, утром, либо после перерыва в еде (не менее 8 часов). Схема подготовки к ультразвуковому исследованию:
- питаться дробно, маленькими порциями;
- сократить количество воды и другой жидкости до 1 л в сутки;
- исключить воду с газом, алкоголь, жаренное, бобовые, хлеб, кисломолочное, сладкое.
Холангит


Наиболее подвержены поражению этим недугом женщины в возрасте от 50-ти до 60-ти лет. У пациентов детского возраста холангит могут спровоцировать глистные инвазии или различные инфекционные поражения (чаще всего – стрептококк). При детском холангите ребенок быстро теряет вес, его кожные покровы и глазные склеры желтеют, нередко возникают жалобы на головные боли.
Острый холангит в зависимости от характера своего течения бывает следующих видов:
- катаральный: характеризуется появлением отека и гиперемии слизистых оболочек желчного протока, а также лейкоцитарной инфильтрацией его стенок и чешуйчатым слущиванием (десквамацией) эпителия;
- гнойный: при таком течении патологии происходит разрушение стенок желчевыводящих путей и образование гнойных абсцессов;
- дифтеритический: на поверхности стенок желчевыводящих каналов образуются фиброзные пленки;
- некротический: на стенках протоков возникают очаги некроза (отмирания) тканей.
Своим возникновением холангит обязан, как правило, застоям желчи в желчевыводящих путях или инфекционным поражениям. Непроходимость желчных путей возникает либо из-за появления новообразований (кист или опухолей), либо из-за желчных камней, закупоривающих просвет канала, либо из-за стриктур рубцового характера. Инфекционное поражение возникает как результат проникновения в протоки патогенной микрофлоры (энтерококков, стафилококков или кишечной палочки).
Внешне острая форма холангита проявляется достаточно резко. Температура тела пациента растет до 38-ми 40-ка градусов, в правом подреберье возникают сильные боли, похожие по характеру на желчные колики и отдающиеся в правой части спины. Через некоторое время начинается желтуха, возможно появление кожного зуда, головной боли, рвоты и диареи.
https://youtube.com/watch?v=uoamdWFHDok
О наличии холангита говорят следующие результаты инструментальных и лабораторных исследований:
- повышение уровня билирубина, печеночной трансаминазы и щелочной фосфатазы, определяемое биохимическим анализом крови;
- если патология вызвана причинами бактериологического характера, поиск возбудителя проводится с помощью исследования желчь фракционным дуоденальным зондированием;
- наличие паразитирующих микроорганизмов помогает выявить копрограмма (анализ кала);
- УЗИ органов брюшной полости дает возможность выявить наличие и количество конкрементов в холедохе, а также отклонение от нормы ширины просвета протока и структурные нарушения печеночных тканей;
- Для уточнения диагноза проводится исследование методом эндоскопической ретроградной панкреатохолангиографии.
С этой целью используются препараты антибиотического, противогельминтного, противовоспалительного и спазмолитического действия. Для обеспечения защиты клеток печени (гепатоцитов) назначаются гепатопротекторные лекарственные средства.
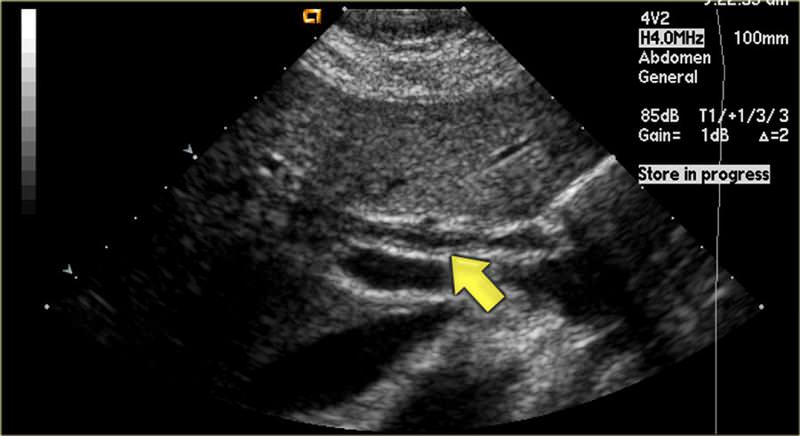
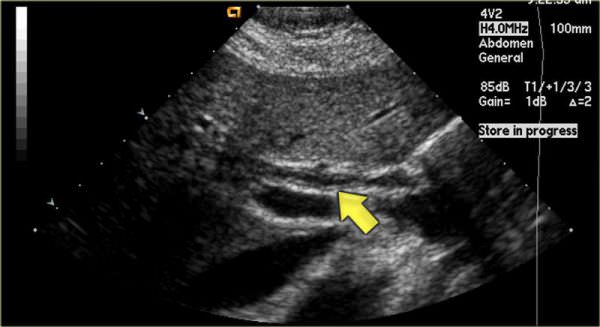
Холангит на УЗИ
К основным осложнениям этой патологии специалисты относят:
- гепатит;
- билиарный печеночный цирроз;
- перитонит;
- печеночную недостаточность.
В заключении хочется сказать, что патологии желчевыводящих путей являются весьма серьезными заболеваниями, поэтому лучше в целях профилактики придерживаться правильного режима и рациона питания, вести активный образ жизни и самостоятельно проходить хотя бы раз в год процедуру УЗИ брюшной полости. Это позволит выявить патологию на ранней стадии и не допустить её дальнейшего развития.
Отклонения в показателях
Разные причины и нарушения приводят к воспалению желчного пузыря. Стенки ЖП со временем становятся толще, нарушается моторика, деформируется слизистая оболочка. В результате развивается холецистит. Болевые ощущения обостряются после приёма острой и жирной пищи.
Помимо холецистита встречаются проблемы с билиарным холедохом печени. Происходит это при закупорке желчного протока. Причиной перекрытия прохода для желчи может стать камень, киста или новообразование. В результате развивается панкреатит. Такая ситуация требует неотложной медицинской помощи.
Большая часть заболеваний желчного пузыря может быть выявлена с помощью УЗИ. Дополнительными методами диагностики являются анализы крови – клинический и биохимический. Также используется копрограмма, метод, дающий представление о способности переваривания пищи. Для комплексного обследования брюшной полости применяется фиброэзофагогастродоуденоскопия (ФГДС).
Лечение желчного пузыря проводится по особым показаниям. Всё зависит от патологии и степени её тяжести. Если нарушения незначительны, больному назначается специальная диета, с пониженным содержанием жиров. Лечение медикаментами рекомендуется после полного уточнения причин, которые вызвали заболевание. Хирургическое вмешательство проводится в случаях, где не помогли другие способы лечения.
Если размер желчного пузыря увеличился, можно предположить:
- развитие холецистита или дискенизии;
- наличие опухолевых образований;
- изменения в печени;
- камней в ЖП.
Здоровый желчный пузырь является неотъемлемой частью хорошего пищеварения и здоровья в целом. Своевременно обнаруженные нарушения работы органа, позволят быстрее справиться с недугами и предотвратить хронические формы заболевания. В целях профилактики заболеваний ЖП нужно правильно питаться, избегать больших нагрузок на печень и пищеварительную систему, не злоупотреблять алкоголем, периодически делать УЗИ брюшной полости.
Желчный пузырь норма?
Желчный пузырь — орган, который находится под нижней поверхностью печени. Он необходим для нормального пищеварения. В организме желчный пузырь выполняет роль резервуара для хранения желчи. Желчь производится печенью в течение суток без перерыва, но поступление ее в кишечник происходит только во время приема пищи. На выходе из желчного пузыря находится сфинктер.
Когда орган находится в состоянии покоя, сфинктер — мышечный клапан — препятствует выходу желчи. Если происходит прием пищи, то пузырь выделяет запас.
В норме желчный пузырь имеет грушевидную форму. По мере наполнения желчью он может менять ее до цилиндрической и овальной.
У взрослых размеры желчного пузыря могут колебаться. В норме длина желчного пузыря от узкой части до дна может быть от 8 до 14 сантиметров; ширина — 3–5 сантиметров. Диаметр общего печеночного протока не должен превышать 3–5 мм, а общего желчного протока — 4–6 мм.
Толщина стенки ЖП в норме у взрослых составляет 2 мм. Толщина больше 4 мм говорит о наличии процесса воспаления.
Не вся желчь, вырабатываемая печенью, выделяется в желчный пузырь. В случае надобности она может сразу по протокам печени, минуя пузырь, поступать в 12-перстную кишку.
Но так как желчь выделяется без перерывов в течение суток — а питаемся мы не регулярно — излишки желчи поступают в резервуар — желчный пузырь. Там желчь сгущается и по мере надобности поступает в двенадцатиперстную кишку.
Различают пузырную желчь и печеночную.
Желчь способствует пищеварению в кишечнике и создает благоприятные условия для ферментов поджелудочной железы. Ее функции в организме:
- эмульгирует (растворяет) жиры;
- устраняет действие пепсина, который не требуется для кишечного пищеварения;
- помогает выводить из организма холестерин, билирубин, стероиды, глутатион и другие вещества, которые не выводятся через почки;
- способствует перистальтике кишечника: при нарушениях процесса всасывания желчи в тонком кишечнике может развиться диарея;
- желчь помогает активации ферментов, которые необходимы для переваривания белков.
Желчный пузырь способен вместить в норме до 200 мл желчи. В состоянии нормы он не прощупывается. Определить его размеры, выявить отклонения от нормы можно только при УЗ-сканировании.
Когда необходимо диагностирование желчного пузыря
Патологии желчного пузыря зачастую сопровождаются довольно большим спектром разнообразных симптомов, которые могут быть также и результатом возникновения заболеваний в других участках системы пищеварения. Поэтому, чтобы подтвердить или исключить наличие патологических процессов ультразвуковое исследование желчного пузыря рекомендуется при следующих симптомах:
- боли под ребрами справа, не купирующиеся обезболивающими препаратами;
- дискомфорт либо тяжесть в области печени;
- иктеричность кожи и видимых слизистых покровов;
- ощущение горечи во рту.
Помимо видимых проявлений и жалоб больного, УЗИ брюшной полости и желчного пузыря, в частности, назначается:
- при желчнокаменной болезни;
- дискинезии желчевыводящих путей;
- механических повреждениях брюшной полости;
- длительном приеме лекарств;
- контроле предписанной терапии;
- интоксикации организма (также при злоупотреблении спиртным);
- наблюдении развития онкологических процессов;
- отклонении от нормы результатов анализа крови (билирубин, АЛТ, АСТ).
УЗИ желчного пузыря необходимо пройти лицам, страдающим ожирением и злостно нарушающим основные правила питания. К ним относятся нерегулярные приемы пищи, предпочтение острой, жареной, жирной и копченой еды, склонность к увлечению низкокалорийными диетами.
 Алкоголь и жирная пища ведут к нарушению функции желчного пузыря
Алкоголь и жирная пища ведут к нарушению функции желчного пузыря
Не обойдется без обследования органов, отвечающих за функцию хранения и транспортировки желчи при назначении и выборе гормональных контрацептивов. Наличие у женщины предрасположенности к заболеваниям желчного пузыря считается относительным противопоказанием к применению гормональных противозачаточных средств. Их прием может спровоцировать воспалительный процесс в пузыре либо ускорить формирование желчных конкрементов (камней).
Факторы отклонения от нормы
Уменьшение и увеличение органа обусловлены разными факторами.
Увеличение размеров
Отклонение размера желчного пузыря от нормы у женщин, так же как и у мужчин, происходит при остром холецистите — быстро развивающемся воспалении органа. При выполнении УЗИ специалисты в первую очередь обнаруживают изменение ширины. Значение этого показателя в области тела пузыря превышает 35–45 мм.
Далее врачи отмечают увеличение и других параметров. Причина отклонения от нормы — нарушение оттока желчи из полости. В ходе ультразвукового исследования при остром холецистите выявляется изменение стенок пузыря. Из-за отека они утолщаются до 6–25 мм.
Изменение размеров органа может быть связано с карциномой головки поджелудочной железы. При этом заболевании наблюдается симптом Курвуазье — увеличение желчного пузыря, определяемое при пальпации.
Во время УЗИ выявляются следующие признаки:
- отклонение параметров органа от нормы;
- увеличение размера желчного протока и пузырного протока (расширение);
- симптом усечения перипапиллярного или препапиллярного участка протока.
Иногда причиной увеличения размеров пузыря оказывается застой. Он может быть обусловлен циррозом печени или функциональными расстройствами (болезнями желудочно-кишечного тракта, кишечной непроходимостью).
Еще одна причина увеличения размеров — обструкция пузырного протока. Непроходимость может быть вызвана разными причинами: желчными камнями, новообразованиями, воспалительным процессом, паразитами.
Достаточно редко встречающаяся причина увеличения параметров — рак (карцинома) пузыря. Заболевание чаще всего диагностируется у женщин. При прорастании стенки органа наблюдается ее неравномерное утолщение на ограниченном участке.
Уменьшение размеров
Отклонение величин желчного пузыря от нормальных размеров в меньшую сторону может быть вызвано естественной причиной — сокращением органа. Если врач отмечает такую особенность, значит пациент не уделил должного внимания подготовке к УЗИ и поел незадолго до исследования. Из-за этого произошел выброс желчи, и орган стал меньше нормы. При сократившемся желчном пузыре увеличены лишь его стенки, однако, их нормальная трехслойная структура сохраняется.
В список причин уменьшения размеров желчного пузыря относят гипогенезию. Это аномалия развития органа. Встречается она крайне редко. При гипогенезии во время ультразвукового исследования специалисты выявляют уменьшенный в размерах орган, но практически полноценный по структуре. Как правило, размер желчного протока в норме.
Опасная причина уменьшения органа — перфорация (прободение). При этом состоянии начинает развиваться желчный перитонит, угрожающий жизни. Пациенты жалуются на сильные болевые ощущения в правом боку, иррадиирующие в лопатку и плечо. У некоторых начинается тошнота, рвота. Больные люди с перфорацией нуждаются в незамедлительном хирургическом вмешательстве.
Об отклонении от нормы размера желчного пузыря у взрослых специалисты также говорят при выявлении сморщенной структуры. Таким орган становится при хроническом холецистите на финальной стадии. Во время проведения УЗИ при этом заболевании почти всегда визуализируются камни или их тени. Стенка в большинстве случаев является эхогенной.
Размер желчного пузыря у женщин и мужчин — важная информация, которую врачи получают в ходе ультразвукового исследования. УЗИ позволяет не только измерять важные параметры, но и обнаруживать изменения в окружающих тканях, выявлять новообразования.
Измерение желчного пузыря
Чтобы обследовать ЖП используется исследование – ультразвуковая диагностика. С помощью такой процедуры врач определяет, насколько толстые стенки, их плотность, форму и объём.
А также с помощью специальных волн измеряется длина полости. По окончании УЗИ можно точно сказать имеются ли у пациента какие-либо отклонения.
Перед проведением процедуры доктор визуально осматривает больного. Для осмотра используется метод пальпации, он включает в себя постукивание по животу. Если специалист заподозрил какие-то проблемы, то он отправляет пациента на специализированное мероприятие.
Перед тем как отправиться на процедуру следует соблюсти ряд предписаний, который состоит из следующих пунктов:
- отказ от приема пищи за 12 часов до УЗИ;
- не пить чай, кофе, алкогольные напитки;
- не курить.
Если нарушить предписания, то начинается выделение желчи. Для корректного обследования полость должна быть полностью заполнена жидкостью.
Только тогда ультразвуковое исследование корректно покажет насколько толстые стенки, есть ли камни или песок, положение протоков, нарушение работы сокращающихся мышц.
Чтобы узнать длину органа, необходимо измерить расстояние от самого узкого участка до противоположной стороны. Ширина определяется самым большим участком между стенками. Все полученные цифры вносятся в формулы, разработанные для получения объёма с помощью измерений.
По полученным на УЗИ данным доктор определяет состояние человека. Если цифры превышают допустимые значения, значит, в организм осуществляется выброс желчи.
Следствием изменения цифр в большую сторону может стать закупорка канала камнем. И также есть вероятность развития воспалительного заболевания.
Нормальные размеры органа
При нормальных обстоятельствах отмечается грушевидный образ на мониторе ультразвукового аппарата. Когда полость заполняется жидкостью, в рамках правильного функционирования, она выглядит в виде овала.
Для мужчин, женщин и детей свойственны разные цифры, указывающие на здоровое функционирование ЖП.
Нормальная величина у большинства людей среднего возраста напрямую зависит от физического строения тела и здоровья человека. Также стоит учитывать возраст больного. Длина варьируется от 6 до 10 см, ширина имеет размер 3-5 см. Проток в здоровом состоянии составляет от 4 до 6 мм. Объем составляет от 30 до 50 мл.
Толщина стенок имеет показатель в 2-4 мм. Когда эта цифра начинает увеличиваться и становится более 4 мм, то это говорит о воспалительном процессе и необходимо лечение болезни.
Норма показателей УЗИ у взрослых и детей
Сам процесс считается самым безопасным видом обследования. Поэтому назначение даётся как взрослым, так и детям.
Преимущества УЗИ заключается в том, что на мониторе врач видит границы, замеряет параметры, замечает наличие отклонений.
Вид, по которому определяется нормальное состояние ЖП, это форма груши. Увеличение объёма жидкости изменяет форму. Это также считается нормой. Благодаря чётким очертаниям контура определяется здоровое самочувствие.
Взрослым и маленьким присвоена индивидуальная сетка параметров ЖП. Величина колеблется в рамках допустимых показателей. Если числа начинают превышать допустимые значения, то следует отметить наличие развивающейся патологии.
По завершении процедуры УЗИ не следует самостоятельно ставить диагноз. Его значения бывают отличными от нормы, это зависимости от строения тела и возраста. За точной информацией нужно обратиться к детскому гастроэнтерологу с результатами исследования.
Детям не следует отправляться на облучение без видимых на то причин. В основном даётся направление на обследование после осмотра педиатра, который обнаруживает какие-либо подозрения на нарушение работы ЖП.
Что касается объёма у детей, то важно учитывать возраст, вес и рост. Без учёта указанных данных врач может неправильно оценить нормальное развитие организма
Объём полости составляет:
- от 2 до 5 лет – 8,5 мл;
- от 3 до 7 лет – 9,2 мл;
- от 7 до 9 лет – 33,6 мл.
У людей среднего возраста помимо допустимых цифр ЖП стоит отметить положение печеночного протока. Область у мужчин составляет 4-6 мм. Женщинам характерно более увеличенные параметры. Также, у женщин отмечены более частые сокращения мышц органа.

Comments
(0 Comments)