Холецистит симптомы, лечение 244889 2
Профилактика холецистита
Основная профилактика холецистита заключается в значительном уменьшении вероятности для возникновения камней в желчном пузыре. А для того, чтобы препятствовать образованию камней, необходимо внимательно относиться к своему питанию и к тем продуктам, которые ежедневно употребляются. Для начала следует четко определить график своего приема пищи. Например, завтрак, обед и ужин нужно принимать в точно определенное время, и нив коем случае их нельзя пропускать. Еще будет очень полезным дробное питание, то есть желательно кушать чаще, но при этом порции должны быть маленькими. В этом случае можно предотвратить развитие заболеваний желчного пузыря.
Для профилактики холецистита каждый должен досконально пересмотреть свой привычный рацион питания, ведь большая часть людей регулярно употребляет тяжелую для пищеварительного тракта пищу, которая сильно перенасыщена жирами. Еще следует помнить и о том, что система желудочно-кишечного тракта довольно сложная и хрупкая, поэтому если выходит из строя один орган, то начинают болеть и все остальные. К тому же употребление жиров ведет к нарушению работы желчного пузыря, тем самым прокладывается путь к образованию камней. Поэтому нужно питаться только полезной и легкой пищей. Например, для каждого организма очень полезны овощи и фрукты, кисломолочные продукты, каши, желательно забыть о пряностях, об острых специях, о копченой, жирной и жареной пище.
Отличной профилактикой для множества заболеваний становится активный образ жизни. Ведь малоподвижный образ жизни может приводить к образованию камней в пузыре, а вот активное поведение человека препятствует этому. Стоит помнить, что физическими упражнениями следует заниматься постоянно и уделять им хотя бы 30 минут в день и пять раз за неделю. Еще приветствуется ходьба и плавание. Очень большое влияние на развитие холестерина оказывает и вес тела. Так как чем он будет ближе к норме, тем будет меньшая вероятность появления холецистита. Поэтому от лишних килограммов необходимо вовремя избавляться, ведь они могут привести к развитию большого количества заболеваний, однако делать это следует в умеренном темпе. Категорически нельзя сидеть на диетах, которые обещают сбросить 10 кг буквально за неделю. Ведь быстрое избавление от лишнего веса не приводит к хорошему эффекту, а только повысит вероятность для образования камней в желчном пузыре. Поэтому чтобы не травмировать организм, нужно худеть по 0,5-1 кг за одну неделю.
Другие способы лечения
Не менее эффективны будут минеральные воды, которые отвечают, как лечить холецистит по своему. В зависимости от их состава, воды смогут стимулировать сокращения пузыря. Воду без газа применяют по рекомендации доктора трижды в день по стакану. Производить это необходимо за время от 30 минут до 1,5 часов перед приемом пищи в подогретом состоянии.
Если в желчи присутствуют микролиты, наблюдается гипотония желчного пузыря, холестатический синдром, то подобные состояния предусматривают препараты в виде урсодезоксихолевой кислоты на протяжении 1-3 месяцев, но при условии наблюдения лечащего врача.
Для обеспечения нормальной функции печени применяют желчегонные препараты при застое желчи. Например, это может быть «Хофитол» — защитник печени растительной природы. Он содержит в себе водный экстракт листьев артишока полевого. Средство применяют по 2 таблетки 3 раза в сутки за 20 минут до предполагаемого приема пищи. Еще может быть рекомендовано «Гепабене» — это также растительный препарат, изготовленный на основе плодов расторопши пятнистой и дымянки лекарственной. Лекарство применяют по 1 капсуле трижды в день.
При развитии вегетососудистой дистонии применяют успокоительные средства, например, «Пустырник» или «Валериану». Может быть рекомендован «Адаптол» по 500 мг 3 раза в сутки на протяжении 2 месяцев.
Холецистит симптоматика заболевания
Поскольку клиническая картина этой патологии зависит от формы её течения и вида, будет правильно сначала описать разновидности болезни.
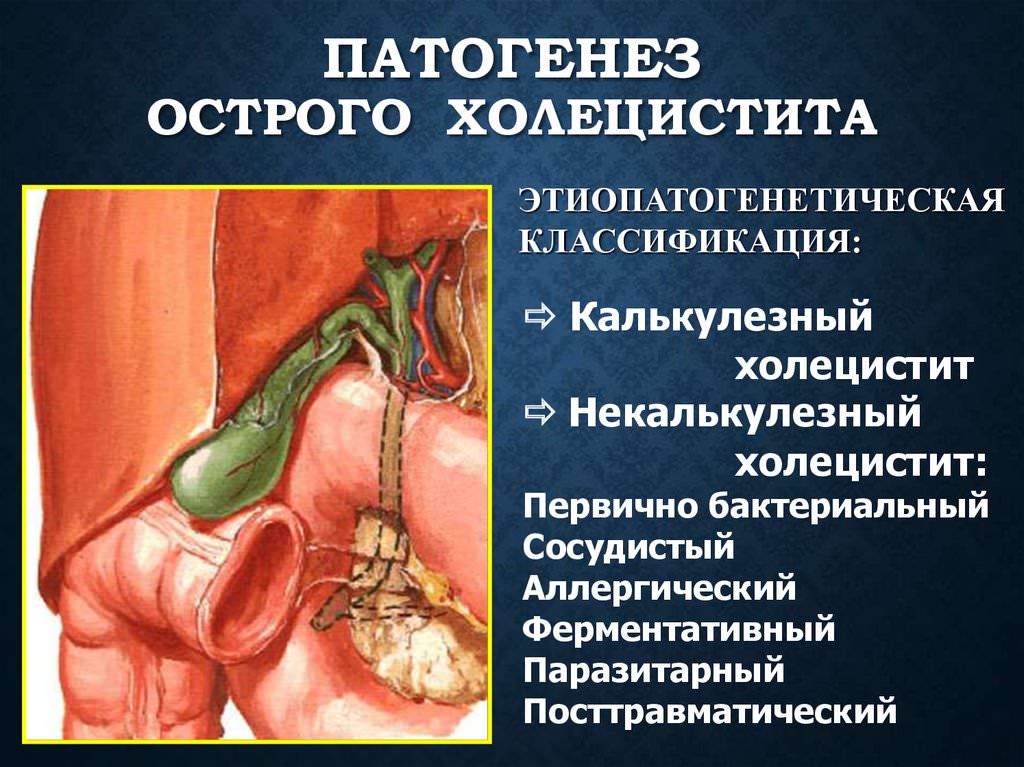
Острый холецистит
Клиническая картина такого течения болезни сопровождается следующими симптомами:
- болевой синдром в области правого подреберья (место расположения печени и желчного пузыря) приступообразного характера, интенсивность которого резко возрастает в случае закупорки желчевыводящих путей желчными конкрементами или желчными сгустками;
- резкое снижение аппетита (вплоть до его полной потери);
- как следствие предыдущего симптома – значительное снижение веса в короткий срок;
- желтушность глазных склер и кожных покровов (в запущенных случаях);
| № | Полезная информация |
|---|---|
| 1 | желчные протоки расширены |
| 2 | повышение температуры тела до уровня 38-ми – 39-ти градусов |
| 3 | появление озноба |
| 4 | тошнота |
| 5 | возможна периодическая рвота, в массах которой может присутствовать желчь |
| 6 | нарушения стула (как правило, в виде длительного запора) |
| 7 | метеоризм |
Калькулезный острый холецистит в большинстве случаев протекает весьма тяжело. Возможно развитие в печени гнойного абсцесса, появление перитонита и панкреатита (воспаления такого органа, как поджелудочная железа), а также холангита (воспаления желчных протоков). При любом из этих осложнений необходимо немедленно обратиться за медицинской помощью.
Хроническая форма холецистита
Для такого течения патологии характерны следующие внешние признаки:
- ощущение жжения или болезненность тянущего характера в правом подреберье;
- возможны боли в области живота (верхняя часть);
- боль может иррадировать в район поясницы, а также в левую сторону в область расположения сердечной мышцы (так называемый холецистокардиальный синдром);
- возможна нестабильность сердцебиения.
Если пациент долгое время терпит появившиеся симптомы и не обращается за медицинской помощью, то хроническое воспаление может вызвать так называемый солярный синдром, при котором боли начинаются в солнечном сплетении. Главным проявлением этого синдрома является очень сильная, жгучая, почти нестерпимая боль, отдающаяся либо в область пупка, либо в область спины, либо и туда – и туда. Интенсивность болевых спазмов при хроническом холецистите возрастает после еды, при стрессах, после употребления алкоголя и при повышенных физических нагрузках.
На фоне таких симптомов человек быстро теряет вес. При хроническом течении болезни такого, как правило, не происходит, и периоды обострений сменяются этапами ремиссии.
Общими симптомами для любого воспаления желчного пузыря являются:
- частая воздушная отрыжка;
- горький привкус в ротовой полости;
- вздутие живота;
- диспепсические нарушения (диарея чередуется с запорами, возникает тошнота и периодическая рвота);
- возникает ощущение подкожного зуда как результат действия на кожные рецепторы скапливающихся в крови при холецистите желчных кислот;
- обострение болей и возникновение рефлекторной рвоты после приема жирной, острой, жареной пищи и алкогольных напитков.

Многие пациенты с холециститом страдают от проявлений патологии, которая называется ВСД – вегето-сосудистая дистония, а именно:
- от повышенной потливости;
- от тахикардии (учащенного сердцебиения);
- учащаются головные боли;
- сон нарушается и становится беспокойным.
В последнее время специалисты стали с тревогой замечать рост заболеваемости хронической формой холецистита у пациентов молодого возраста, причем чаще эта патология появляется у подростков и некоторое (иногда – довольно долгое) время протекает бессимптомно. Обнаруживается же болезнь на поздней стадии, когда воспаление вызывает серьезные поражения печени и желчного пузыря.
Если рассматривать симптомы воспаления желчного пузыря у женщин, то у них есть своя специфика, а именно:
- зачастую наблюдается развитие так называемого синдрома предменструального напряжения;
- примерно за неделю до менструации возникают частые головные боли;
- наблюдаются резкие перепады настроения;
- во многих случаях наблюдается пастозность нижних конечностей, для которой характерно появление небольшого кожного отека с почти незаметной припухлостью; кожный покров при этом бледнеет и становится похож на тесто (поэтому – «пастозность).
Стоит сказать, что проявления хронического холецистита могут быть достаточно разнообразны, в связи с чем при малейших подозрениях необходимо обратиться к врачу для постановки точного диагноза и назначения эффективной терапии. Поскольку желчный пузырь и печень тесно связаны между собой и образуют так называемую билиарную систему, появление вышеперечисленных симптомов может означать и начало воспалительного процесса в гепатоцитах (печеночных клетках).
В желчном пузыре наблюдаются следующие формы воспаления.
Острый катарральный холецистит выражается в гиперемии, набухании слизистой оболочки и ее складок, желчь в полости мутная, жидкая от примеси серозного, серозно-слизистого или серозно-гнойного экссудата. Под микроскопом видна отечность и инфильтрация лейкоцитами слизистой оболочки и подлежащих слоев.
Острый гнойный холецистит характеризуется или обильной гнойной экссудацией в полость желчного пузыря, или флегмонозным воспалением его стенки. При последней форме стенка становится толстой, пропитывается, а иногда и расслаивается гноем, на слизистой оболочке иногда образуются язвы (флегмонозно-язвенный холецистит), реже в стенке пузыря образуется абсцесс. Если имеется препятствие к выходу экссудата, желчный пузырь растягивается гноем и образуется эмпиема пузыря. При гнойных формах всегда наблюдаются фибринозные наложения на серозном покрове.
Дифтерит и частый холецистит отличается образованием на внутренней поверхности желчного пузыря некротического грязно-серого налета, после отторжения которого возникают язвы, эта форма может принимать гангренозный, гнилостный (путридный) характер. Дифтеритический, гангренозный процесс иногда сочетается с гнойным воспалением.
Всякий острый холецистит может иметь геморрагический характер, что выражается в примеси крови к экссудату и в кровоизлияниях в стенку желчного пузыря.
Хронический холецистит обычно является исходом острого. Он может носить характер катаррального или гнойного воспаления пузыря. Хронический катарральный холецистит характеризуется утолщением, уплотнением стенки и примесью слизи к желчи,
микроскопически в стенке обнаруживается разрастание соединительной ткани, лимфоцитарные, иногда с эозинофилами инфильтраты. При хроническом гнойном холецистите наблюдается гнойная экссудация, язвы и рубцы слизистой оболочки. В стенке желчного пузыря, кроме изменений описанного выше типа, нередко видны «желтые пятна», которые под микроскопом оказываются группами клеток. Растяжение экссудатом и отшнуровка так называемых ходов Люшка ведут к образованию в стенке пузыря кисты (кистозный холецистит).
При хронических холециститах часто наступает обострение процесса, оно дает картину, соответствующую острому процессу, преимущественно геморрагическому. В случаях вяло протекающих хронических холециститов на внутренней поверхности полости пузырей иногда оседает в виде белых крапинок холестерин, придающий ей сходство с поверхностью земляники.
Хронический холецистит может привести к сморщиванию желчных пузырй с отложением извести, иногда окостенением его стенки.
Нередко при хроническом холецистите вокруг пузыря имеются спайки и срастания его с соседними органами.
При холециститах возможно прободение желчных пузырей или в брюшную полость с последующим перитонитом, или в сращенные соседние органы с образованием желчных фистул, или в окружающие спайки с развитием осумкованиого желчного абсцесса. Иногда образуется поддиафрагмальный абсцесс.
В желчных протоках воспаление выражается в тех же формах, что и в пузыре. Наблюдается катарральный, гнойный, дифтерит и ческийхолангит. Наиболее часты катарральные и гнойные формы.
Катарральное воспаление внутрипеченочных желчных протоков обнаруживается только под микроскопом виде десквамации эпителия протоков и инфильтрации ткани вокруг них, в дальнейшем может развиться склероз ткани, окружающей протоки. Некоторые паразитарные холангиты, вызванные дистомами, шистосомами, — кокцидиями, сопровождаются сосочковыми разрастаниями эпителия. При гнойных холангитахна разрезе через печень при сдавливании ее выступают мелкие капельки гноя, окрашенного желчью, под микроскопом видно скопление гноя в протоках, разрушение их стенок. В дальнейшем образуются холангитические абсцессы печени. Холангиты обычно сопровождаются желтухой, на почке холангитов развивается билиарный (холангитический) цирроз печени. Холецистит и внутрипечепочные холангиты могут сочетаться друг с другом, но нередко при холецистите никаких изменений желчных протоков не имеется, и наоборот.
Острый холецистит
Острым холециститом называют воспаление желчного пузыря, при котором внезапно возникает нарушение движения желчи из-за блокады ее оттока. Также возможно развитие патологической деструкции в стенках желчного пузыря. В большинстве случаев около 85-95% людей имеют острый холецистит в сочетании с конкрементами, то есть с камнями, а больше половины людей имеют бактериальное заражение желчи, это кокки, кишечные палочки, сальмонеллы и так далее. При острой форме холецистита симптомы болезни возникают единожды, однако при правильном лечении эти симптомы стихают и не оставляют выраженных последствий. А если наблюдается многократное повторение острых приступов воспалений желчного пузыря, то это говорит о наличии хронического холецистита. Острая форма холецистита обычно развивается у женщин, причем риск возникновения болезни увеличивается с возрастом. Также есть предложения о влиянии на развитие холецистита гормонального фона.
Острый холецистит подразделяется на катаральный и на деструктивный, то есть гнойный холецистит. А среди деструктивных форм болезни выделяют флегмонозно-язвенную, флегмозную, перфоративную и гангренозную форму, в зависимости от стадий воспалительных процессов. Главным симптомом острого холецистита становится желчная колика, то есть острая и выраженная боль в правом подреберье, в верхней части живота или боль отдает в спину. Желчную колику может спровоцировать алкоголь, жирная пища, острая пища или сильный стресс. Кроме болевого синдрома, острая форма холецистита может сопровождаться тошнотой и субфебрильной температурой.
При легких формах острый холецистит протекает 5-10 дней, а потом завершается выздоровлением. Если к холециститу присоединяется инфекция, то развивается гнойная форма болезни, а у людей с ослабленным иммунитетом эта форма может перейти в гангрену. Такие состояния могут дойти до летального исхода, поэтому требуют срочного оперативного лечения. При диагностировании первичного острого холецистита и при отсутствии камней, течение болезни не тяжелое. Если у пациента нет гнойных осложнений, то ему назначается консервативное лечение под полным контролем врача. В этом случае назначают антибиотикорерапию, чтобы подавить бактериальную фролу и провести профилактику для возможного инфицирования желчи, назначают спазмолитики в снятии болевого синдрома, а также для расширения желчных проток. Помимо этого врач назначает дезинтоксикационную терапию, если у больного выраженная интоксикация организма. А в случае развития тяжелой формы деструктивного холецистита потребуется хирургическое лечение.
Когда в желчном пузыре были выявлены камни, то обычно в этом случае пациенту предлагают удалить их из желчного пузыря. Если есть противопоказания для проведения операции или отсутствуют гнойные осложнения, то врач может назначить консервативный метод терапии, однако при наличии больших камней в желчном пузыре и при отказе на операцию возможно повторение острых приступов, а также переход воспалительного процесса в хронический холецистит плюс с развитием осложнений.
Помимо этого, всем пациентам с острым холециститом назначают диету, при которой первые 1-2 дня можно пить только воду или сладкий чай. И после этого уже разрешается употреблять некоторые из продуктов. Например, всем больным рекомендуют пищу, которая приготовлена на пару или же вареная, но обязательно в теплом виде. Необходимо отказаться от тех продуктов, которые содержат очень большое количество жиров, жареного, копченого, сдобы и от острых приправ. А для профилактики запора нужно отказаться от пищи, которая богата клетчаткой, это фрукты и свежие овощи, орехи. Запрещается употребление спиртных и газированных напитков.
Лечение холецистита у женщин
Методы лечения у женщин полностью зависят от проявлений симптомов патологии. Терапия хронической патологии в фазе ремиссии имеет отличия от терапии заболевания во время обострения. Есть два способа лечения этой болезни: консервативный и хирургический.
Медикаментозная терапия хронического течения холецистита в фазе обострения основывается на использовании таких лекарственных препаратов:
- желчегонные препараты: «Никодин», «Аллохол», «Сорбит», «Циквалон».
- препараты, которые стимулируют перистальтику: «Домперидон».
- антибиотики: «Фуразолидон», «Оксациллин». «Эритромицин», «Доксициклин», «Бисептол», «Ципрофлоксацин», «Метронидазол».
- спазмолитики: «Платифиллин», «Питофенон», «Папаверин», «Дротаверин».
- противорвотные средства: «Дипразин», «Церукал».
- НПВП: «Спазган», «Баралгин».
- полиферментные препараты: «Панкреатин», «Фестал».
- седативные средства: настойка пустырника, валерианы.
В борьбе с хроническим холециститом применяют такую процедуру, как беззондовый тюбаж. Методика представляет собой промывание протоков со стимулированием процесса желчеотделения.
Можно применять физиолечение: электрофорез с «Новокаином», индуктотермию, бальнеотерапию.
Когда у пациента диагностируется калькулезная патология – назначают плановую холецистэктомию – операцию по удалению желчного пузыря.
Народные способы лечения
Для поддержания состояния здоровья больной с холециститом можно к основному лечению присоединить некоторые рецепты народной медицины. Обязательно перед этим требуется консультация с лечащим врачом.
При холецистите хорошо употреблять сок свеклы, огурца, лимона. Хорошо зарекомендовали себя настои на базе крушины, перечной мяты, одуванчика.
Диета
Независимо от формы протекания холецистита, диета является важной составляющей успешного лечения. При данной патологии рекомендуется диета стол № 5
Пристального внимания заслуживает обострение патологии. Во время приступа необходимо создать условия, которые оказывают максимально щадящее воздействие на пищеварительный тракт.
В течение первых двух дней разрешается употреблять только жидкость — негазированную минеральную воду, некислые фруктовые или ягодные соки, которые необходимо развести наполовину водой, отвар шиповника. По мере снижения симптоматики пациенту можно постепенно переходить на употребление протертой пищи. Это могут быть слизистые каши, супы (овсяные, рисовые, манные), ягодные, фруктовые (сладкие) кисели, муссы, желе.
Объем употребляемой пищи должен быть незначительным, чтобы не перегрузить пищеварительную систему. Позже в рацион больного включают нежирный творог, отварную рыбу, паровое мясо, советуют ввести в рацион сухарики из белого хлеба. Спустя 5-10 дней после купирования приступа обострения можно перевести пациента на диетический стол № 5а.
Видео по теме:
Обязательно следует учитывать, что из питания исключаются следующие типы блюд и продукты:
- жареные, жирные блюда;
- слишком горячие или холодные блюда;
- маринованные, сильносоленые продукты;
- сладкие и мучные изделия;
- крепкий чай и кофе;
- яйца есть в неделю не более 2-3 раз, желток советуют вообще исключить из питания.
Признаки холецистита
Признаки хронического холецистита могут не проявляться длительное время, или быть смазанными несколько лет, что приводит к позднему обращению человека к специалисту. В период развития болезни можно наблюдать такие симптомы:
- легкая тошнота, которая возникает достаточно редко;
- дискомфорт после обильного приема пищи;
- отрыжка.
Эти симптомы испытывал на себе каждый хотя бы раз, поэтому обращаться к врачу с такими признаками люди не спешат. При холецистите признаки напрямую зависят от вида заболевания и его формы. При остром холецистите симптомы обычно ярко выражены и незаметить их невозможно. Возникают они обычно внезапно и проявляются таким образом:
- Резкая нестерпимая боль в правом подреберье, плохое самочувствие, ощущения усиливаются при любом движении. Интенсивность боли может отличаться – они бывают схваткообразные или стабильно-ноющие, не дающие нормально жить.
- Повышение температуры тела, озноб.
- Появление рвоты, при которой нередко выходит желчь. Позывы могут продолжаться несколько часов, при этом облегчения рвота не приносит, самочувствие только ухудшается.
- Нарушение работы кишечника и диарея.
Обычно болевые ощущения приходятся на правую сторону живота, область желчного пузыря и печени. Реже боль захватывает левый бок, отдает в поясницу, спину и другие органы. Это зависит от того, какие органы участвуют в процессе.
Когда возникает приступ холецистита, симптомы всегда резко обостряются. Самое опасное состояние, которое может привести к долгим мучениям и летальному исходу – хронический бескаменный холецистит. Каждый симптом такого заболевания требует немедленно обращаться в больницу, чтобы вовремя выявить и вылечить пациента. Обнаружить у себя признаки это вида болезни достаточно легко, к ним почти всегда присоединяются симптомы перитонита. Это связано с камнями в желчном пузыре, которые постепенно истончают оболочку желчного пузыря и приводят к ее разрыву. В период обострения нельзя терпеть боль, такой приступ холецистита может нанести серьезный урон здоровью человека, привести к инвалидности или смерти.
Хронический бескаменный холецистит протекает намного легче остальных форм, но не менее опасен для здоровья. При обострении хронического холецистита боли носят тупой характер, иногда присутствует просто дискомфорт, при этом человек может даже не знать о совей болезни и не придавать значения симптомам.
Признаки хронической формы болезни следующие:
- Расстройство пищеварения, сопровождающееся сменой запора диареей, боли в кишечнике.
- Тошнота и рвота возникает только после обильного приема жирной пищи.
- По утрам до завтрака во рту ощущается чувство горечи.
- Цвет кожи может принять желтый оттенок, интенсивность которого зависит от количества желчи в организме.
Заболевание успешно лечиться при своевременном обращении к врачу, но нередко человек затягивает, не желая проходить неприятные процедуры и обследования. Симптомы и лечение у взрослых людей определяются лечащим врачом, который предложит подходящий вариант, в зависимости от ситуации.
Диагностика болезни
Очень важно, если наблюдаются симптомы хронического холецистита у женщин, обратиться к врачу
Для постановки диагноза проводятся следующие мероприятия:
- сбор анамнеза;
- осмотр пациента;
- лабораторные обследования;
- инструментальные исследования.
Изначально врач подробно расспросит о том, с какими проявлениями сталкивается больной, как давно они возникли, в результате чего появляются. Доктор изучит наличие заболеваний пациента, таких как сахарный диабет, патологии ЖКТ, гепатиты. Он уточнит, были ли подобные патологии у кого-либо из родственников.
Во время осмотра внимание уделяется симптоматике, свидетельствующей о наличии болезни:
- Признак мышечной защиты. У больного напрягается брюшной пресс, чтобы защитить больной живот.
- Во время пальпации в правом подреберье усиливается боль.
- Простукивание правой реберной дуги сопровождается дискомфортом.
Больному назначают лабораторные методы:
- Анализ крови.
- Исследование на присутствие в организме вирусов гепатита.
- Биохимия крови. Данный анализ информативен только после перенесенного приступа колики.
- Исследование жирового липидного обмена.
- Копрограмма.
Для выявления холецистита рекомендуются такие инструментальные мероприятия:
- УЗИ брюшины.
- Эзофагогастродуоденоскопия. Анализ позволяет изучить состояние пищевода, двенадцатиперстной кишки, желудка. Во время исследования берется биопсия.
- Обзорная рентгенография брюшины. Позволяет выявить наличие камней в пузыре, но только тех, которые содержат кальций.
- КТ. Анализ позволяет более детально оценить состояние внутренних органов. При помощи данного исследования выявляют труднодиагностируемые опухоли, сдавливающие желчные протоки.
- Холецистоангиография. Это рентгеновская диагностика, при которой под контролем УЗИ-аппарата производится несколько снимков. Такой анализ происходит с применением рентгеноконтрастного вещества, заполняющего протоки.
- Ретроградная холангиопанкреатография. При помощи специального прибора – дуоденофиброскопа, который вводят пациенту через рот в двенадцатиперстную кишку, врач запускает в желчные пути рентгеноконтрастное вещество. Это позволяет обнаружить камни либо сужение протока. При выявлении такой преграды врач проводит эндоскопическую операцию, устраняющую препятствие.
- МРТ. Исследование, определяющее невидимые для рентгена и УЗИ изменения стенок пузыря и прилегающих органов.
- Гепатобилиарная сцинтиграфия. Обследование желчевыводящих путей и печени, характеризующее функционирование органов и двигательную активность протоков.

Comments
(0 Comments)