Рентген на проходимость маточных труб показания и подготовка к процедуре
Где можно сделать рентген труб и сколько это стоит
Гистеросальпингография – достаточно распространенный диагностический метод, который широко применяется как в государственных клиниках (бесплатно), так и в частных. Стоимость ГСГ в частных медучреждениях, как правило, колеблется в пределах 3500 — 5000 рублей. ГСГ методом ультразвукового исследования обойдется на порядок дороже – от 5000 до 8000 рублей.
Указанные цены можно считать лишь условными, потому что верхняя планка стоимости процедуры может подниматься гораздо выше. Все зависит от перечня дополнительных услуг, которые предлагает клиника:
- консультация;
- наркоз;
- присутствие на процедуре родственников и пр.
Непроходимость маточных труб входит в семерку самых распространенных причин бесплодия. По разным данным, с этим диагнозом сталкивается чуть ли не каждая четвертая бездетная женщина, но при своевременной диагностике он не является приговором. Врачи советуют не бояться боли и решаться на процедуру как можно раньше. Выбрав клинику с точным современным оборудованием и квалифицированным персоналом, вы узнаете все о состоянии органов своей репродуктивной системы и сможете выбрать верную тактику лечения.
Показания и противопоказания
Гинекологи выделяют следующие показания к процедуре:
- Эндометриоз.
- Гиперплазия эндометриального слоя.
- Истмико-цервикальная недостаточность.
- Подозрение на наличие непроходимости маточных труб (трубное бесплодие).
- Кисты, опухоли.
- Туберкулез половых органов.
В процессе диагностики врач имеет возможность получить следующую информацию:
- Проверка проходимости маточных труб и их структурного строения.
- Выявление опухолевых новообразований, полипов, кист.
- Оценка строения маточной полости.
Результаты исследования позволяют специалисту поставить пациентке точный диагноз.
Гистероскопия имеет ряд противопоказаний и ограничений к проведению. Специалисты выделяют следующие противопоказания к обследованию гистеросальпингографией:
- Тромбофлебиты.
- Почечная недостаточность.
- Нарушение печеночных функций.
- Маточные кровотечения.
- Гинекологические заболевания.
ГСГ во время беременности и грудного кормления противопоказана
С осторожностью назначают при отрицательных результатах анализов мочи, сердечно-сосудистых патологиях
Ультразвуковая гистеросальпингоскопия имеет более узкий спектр противопоказаний благодаря деликатному воздействию на женский организм. Решение о проведении УЗИ на проходимость в маточных трубах принимает лечащий врач, исходя из результатов обследования пациентки.
О подготовке
Гистероскопия представляет собой инвазивный метод гинекологической диагностики, потому требует тщательной подготовки. При этом подготовка к ГСГ маточных труб начинается за неделю до диагностики. Пациенткам рекомендуется воздержаться от использования вагинальных суппозиториев, мазей в этот период.
В какой день менструального цикла делать УЗИ маточных труб? По мнению специалистов, идеальным временем считается середина цикла, до наступления овуляции. Но пройти процедуру при наличии медицинских показаний можно в любой день, за исключением периода менструального кровотечения.
Гистероскопия рентгенографическим способом проводится при пустом мочевом пузыре, поэтому не стоит злоупотреблять жидкостью в день диагностики. ЭХО ГСГ требует достаточной наполненности мочевого пузыря для лучшей визуализации, поэтому перед процедурой пьют много воды.
О том, как подготовиться к ГСГ, расскажет более подробно лечащий врач в индивидуальном порядке. Гистерорезектоскопия может быть болезненной, поэтому за полчаса до диагностики можно принять таблетку спазмолитического, обезболивающего препарата.
Особенности проведения
Вопрос, волнующий многих пациенток, которым было рекомендовано диагностическое обследование, как делают ГСГ. Подробное описание процедуры можно спросить у лечащего врача.
Ультразвуковая гистеросальпингоскопия проходит с использованием физраствора, который вводится в маточную полость женщины. После этого осуществляется диагностика при помощи трансвагинального датчика. Специалист исследует степень проходимости труб, состояние половых органов, наличие возможных новообразований.
Данная процедура практически безболезненная, хотя у некоторых пациенток вызывает небольшой дискомфорт. В ходе проведения УЗИ проходимости маточных труб могут возникать тянущие болезненные ощущения, локализованные в нижней части живота, схожие с проявлениями менструального синдрома.
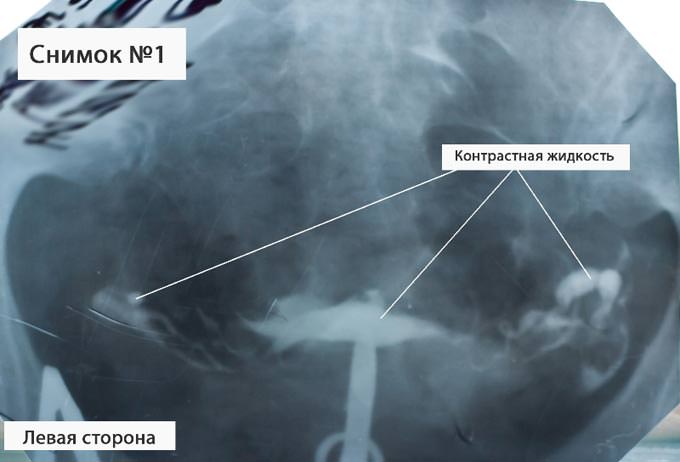
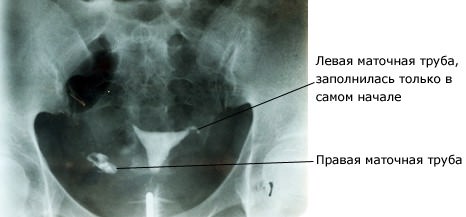
Как проходит интерпретация результатов? На рентгенографических снимках можно увидеть, как контрастное вещество проходит по маточным трубам и проникает в область брюшной полости. Такой результат УЗГСС считается нормой. Если жидкость не проникает до конца в трубы, то это свидетельствует о непроходимости. Таким образом проводится расшифровка.
О нежелательных реакциях
При правильном проведении и отсутствии у пациентки противопоказаний нежелательные реакции возникают редко. Иногда возможны такие последствия, как аллергические реакции, развитие воспалительных процессов. Уровень облучения используется минимальный, поэтому гинекология считает данную процедуру безопасной для женского здоровья.
В течение 2-3 суток после того, как была проведена ультразвуковая гистеросальпингоскопия, следует отказаться от интимных контактов, поднятия тяжестей, принятия горячей ванны, посещения бани или сауны.
Для определения проходимости маточных труб УЗИ считается максимально точным, информативным методом диагностики. При выявлении этих патологий разрабатывается курс лечения.
В чем суть процедуры
Чтобы увидеть на рентгене состояние матки и маточных труб, в их полость через влагалище вводится специальное йодсодержащее контрастное вещество, которое отражает рентгеновские лучи. Затем, используя рентген, врач может увидеть на снимке новообразования, спайки, воспаления – любую патологию. Еще одна его цель – определить, вышел ли контраст, который влили через влагалище, через маточные трубы в брюшную полость. Это даст возможность судить о проходимости труб.
Кроме ГСГ-рентгена маточных труб есть еще один вид гистеросальпингографии – эхо-ГСГ, которую делают при помощи ультразвука. Смысл тот же. Разница лишь в том, что во время рентгена врач вводит контраст порциями, чтобы сделать несколько разных снимков и отследить динамику, а во время ультразвукового исследования такой необходимости нет – все, что происходит в области малого таза и брюшной полости, отчетливо видно на мониторе УЗИ-аппарата в режиме реального времени. Поэтому вместо контраста вводят физраствор, и не постепенно, а одним сплошным потоком.
Иногда, это оказывает еще и дополнительный терапевтический эффект: под напором струи физраствора могут разгладиться небольшие спайки. Поэтому, если зачатию мешала лишь незначительная патология, то она запросто может быть устранена прямо во время ГСГ. Не удивительно, что после такого УЗИ многие женщины, наконец, беременеют. Спонтанное зачатие случается и после рентгена, особенно, если во время процедуры использовался контраст на масляной основе.
Но врачи отмечают: несмотря на возможные благоприятные терапевтические последствия эхо-ГСГ, рентген все же является более информативным методом и позволяет воспроизвести более полную и точную клиническую картину. Например, если из-за спазма стенки трубы прижмутся друг к другу, на экране УЗИ-монитора это будет выглядеть как спайка и врач может неверно интерпретировать результат. Не редко после УЗИ пациентку еще раз направляют на рентген.
Последствия после ГСГ маточных труб
Получение отрицательных результатов после проведения гистеросальпингографии можно считать редкостью, так как они могут появиться лишь при несоблюдении правил подготовки к упомянутой процедуре.
Основным осложнением считается аллергическая реакция, которая может возникнуть у пациентки на контрастную жидкость, используемую в ходе процедуры.
Намного реже на практике встречаются последствия в виде инфекции, которая становится причиной развития воспаления в маточной полости. Видео:
Чаще всего инфекция проникает в матку через влагалище, результатом ее прогрессирования является эндометрит.
И все же риск узнать подобные последствия минимальный – не нужно ничего бояться, если процедуру ГСГ проводит квалифицированный рентгенолог.
Последствия рентгена маточных труб могут проявить себя и в виде мажущих кровяных выделений, которые имеют темный коричневый оттенок и представляют собой остатки контрастной жидкости.
Фото:
Подобные симптомы характеризуются непродолжительностью, болевые ощущения могут быть сняты обезболивающими препаратами.
Кроме того, восстановительный период должен сопровождаться соблюдением определенных правил.
После рентгена яйцеводов в течение двух суток женщинам запрещается спринцеваться и использовать вагинальные тампоны – их заменяют прокладками.
Стоит отложить посещение бань и саун, также не рекомендуется принимать ванную.
В это время лучше ограничиться душем, в противном случае возможен риск возникновения кровотечения или инфицирования половых путей.
Когда лучше всего проводить рентген и ГСГ при помощи УЗИ
Чаще всего рентген труб проводят сразу после окончания очередного менструального кровотечения. В этот период слой маточного эпителия наиболее тонкий, что позволяет детально рассмотреть полость матки. К тому же в первые несколько дней после менструации шейка матки еще очень мягкая, а значит в нее будет легче ввести катетер для впрыскивания контраста или физраствора. Но точную дату исследования все же должен назначить врач, исходя из конкретных клинических показаний. Чаще всего рентген-ГСГ проводят в промежутке между первым днем окончания менструации и предполагаемой овуляцией. При 28-дневном цикле, лучшее время для ГСГ приходится на период с 6 по 12 день.
Временные рамки выглядят немного иначе, если гистеросальпингографию планируют проводить при помощи ультразвука. В таком случае все зависит от предполагаемого диагноза:
- при подозрениях на маточный эндометриоз – эхо-ГСГ назначают на 7-8 день цикла;
- при подозрениях на трубную непроходимость и/или истмико-цервикальную недостаточность – во вторую фазу цикла, то есть после овуляции;
- при подозрении на подслизистую миому матки, УЗИ может проводится в любой день цикла. Единственное ограничение – ни рентген, ни УЗИ никогда не делают непосредственно во время месячных.
Какие симптомы могут указывать на непроходимость труб
Самое коварное в данной патологии – женщина чаще всего не ощущает каких-либо симптомов, указывающих на проблемы с проходимостью труб. Многие даже длительный период времени предохраняются от нежелательной беременности, а в момент, когда желание родить малыша появляется, долгожданная беременность не наступает и лишь диагностика указывает на проблемы с проходимостью яйцеводов.
Заподозрить у себя патологию могут лишь те женщины, у которых часто рецидивируют хронические заболевания воспалительного характера или при наличии гидросальпинкса – на маточных трубах имеются водянки, формирующиеся вследствие воспалительных процессов. В этих случаях о проблемах с проходимостью труб могут свидетельствовать такие симптомы:
- частые боли разной интенсивности внизу живота;
- нарушения цикла менструации с обильными кровотечениями;
- постоянные выделения с жёлтым или зеленоватым оттенком;
- неудачные попытки забеременеть на протяжении длительного времени.
Многие женщины интересуются возможность диагностировать заболевание самостоятельно. Проверить проходимость яйцеводов в домашних условиях невозможно.
Маточные трубы и их роль в зачатии ребёнка
Фаллопиевы трубы представляются в виде двух тонких отростков, которые исходят по обе стороны матки и присоединяются к яичникам. Средняя длинна труб равняется 10 см. Диаметр будет зависеть от места её присоединения. Со стороны матки он составляет 1 мм, край исходящий от яичников будет около 1 см. При хорошем прохождении яйцеводов этих размеров вполне хватает для свободного передвижения сперматозоидов и яйцеклеток.
В период первых двух недель менструального цикла в яичниках созревают фолликулы. Спустя этот срок, доминирующий фолликул разрывается и из него высвобождается яйцеклетка. Чтобы оплодотворение прошло успешно, эта яйцеклетка из яичника должна пройти по яйцеводу в полость матки. В этом ей помогают своеобразные реснички, находящиеся внутри маточных труб и проталкивающие яйцеклетку к цели. На пути прохождения ей встречаются сперматозоиды, задача которых оплодотворить яйцеклетку. При успешном оплодотворении зарождается зародыш, но его путь полностью не пройден. Достичь полости матки ему удаётся лишь на 7–10 день. Неоплодотворённая яйцеклетка погибает и рассасывается.
Оплодотворение невозможно если фаллопиевы трубы ригидные (жёсткие и неэластичны), заблокированы (это может произойти из-за наличия спаек), а также когда нарушается подвижность ресничек. Для общего здоровья женщины такая патология не является угрозой, но проблемы с зачатием обеспечивает.
Подготовка и проведение рентгена яйцеводов
Врач не может назначить женщине рентген яйцеводов, пока она не пройдет тест на беременность, не посетит гинеколога для проведения общего осмотра и сдачи мазка.
Все это необходимо выполнить, так как гистеросальпингография имеет противопоказания. К ним относятся беременность, наличие инфекций во влагалище или матке, а также аллергия.
Несоблюдение вышеприведенных условий может стать причиной последующих после ГСГ воспалений и ухудшения состояния яйцеводов.
Объясняется данный факт возможностью яйцеводов реагировать сжатием на вводимое контрастное средство, что впоследствии формирует неправильное впечатление о проходимости труб.
Проводится гистеросальпингография маточных труб во второй фазе месячных, которая начинается сразу после завершения менструации и длится примерно 14 дней.
В это время слизистая оболочка тела матки характеризуется минимальной толщиной, что позволяет легче ввести канюлю (тонкая трубочка).
Процедура рентгена делится на два этапа: вначале в матку вводится контраст, затем выполняется рентгенография.
На следующем этапе делают снимки матки и ее труб, затем канюля извлекается, а контрастное вещество проникает в кровь и безвредно удаляется из организма.
Сегодня в качестве контрастной жидкости врачи применяют такие йодсодержащие средства, как «Верографин», «Уротраст» или «Урографин».
Как правило, данная процедура происходит без использования наркоза, но в некоторых случаях врачи делают местную анестезию.
В таком случае в маточную полость непосредственно перед рентгеном вводят минимальное количество анестетика.
Степени непроходимости
Спаечный процесс или сдавливание маточной трубы внутренними органами может по-разному влиять на степень сужения ее просвета. Различают две формы непроходимости:
- Частичная непроходимость – просвет в трубе имеется, но он настолько мал, что оплодотворенная яйцеклетка не всегда может опуститься в матку. Эта степень непроходимости является самой опасной в плане возникновения внематочной беременности.
- Полная непроходимость – просвет в трубе не просматривается, орган полностью закупорен спаечным процессом и не может обеспечить даже слияние сперматозоида и яйцеклетки.
Локализация спаечного процесса
Маточная труба имеет различные отделы, поэтому спайки могут скапливаться и влиять на сужение просвета в разных местах этого органа репродуктивной системы.
Яйцевод состоит из интерстициального отдела, который находится около бокового края матки, перешейка, ампулы (длинной части), и воронки, выходящей в брюшную полость. Соответственно, локализация спаечного процесса может быть на любом из этих уровней:
- Интрамуральная непроходимость – закупорка фаллопиевой трубы происходит в том месте, где она примыкает к матке.
- Непроходимость перешейка – закупорка наблюдается в ближайшем к матке суженном отделе трубы.
- Непроходимость извилистого отдела – скопление спаек наблюдается в самой длинной части трубы.
- Непроходимость воронки – спайки диагностируются в той части трубы, которая находится в непосредственной близости от яичника и принимает созревшую яйцеклетку.
По наблюдениям специалистов больше всего случаев непроходимости фиксируется в извилистом отделе яйцевода. Меньше всего – в области воронки.
Как проверяют проходимость маточных труб
Зачастую женщина даже не догадывается о том, что функционирование органов ее репродуктивной системы нарушено. Но проверить непроходимость маточных труб в домашних условиях невозможно, поэтому необходимо обратиться к врачу, который выберет наиболее приемлемый способ диагностики.
Эти процедуры являются довольно болезненными, а некоторые из них требуют введения пациентке наркоза. Рассмотрим подробно, как проверяют проходимость маточных труб.
Исследования с помощью контрастного вещества
Гистеросальпингография (ГСГ)
Исследование проводится с помощью рентгена, является болезненным и предполагает наполнение маточных труб особым раствором. Среди наиболее часто используемых – кардиотраст, триомбраст, уротраст, верографин.
Подготовка к процедуре: сделать клизму, опорожнить мочевой пузырь, провести эпиляцию волос на половых органах.
Проведение процедуры: пациентку помещают на специальный стол таким образом, чтобы рентгеновский луч проходил через верхний край лона. Сначала необходимо получить рельефное изображение контуров матки. Для этого вводят 3 мл контрастного вещества и делают снимок.
Затем вводят дополнительно еще 4 мл контрастного вещества, чтобы матка была заполнена – такая манипуляция провоцирует жидкость излиться в фаллопиевы трубы, а оттуда, при условии их проходимости, в брюшную полость. После этого производят второй снимок.
Интерпретация результатов: маточные трубы считаются хорошо проходимыми, если контрастное вещество изливается в брюшную полость на большое расстояние.
Эхогистеросальпингография (Эхо-ГСГ)
Можно исследовать проходимость маточных труб с помощью УЗИ. Процедура также предполагает использование жидкости, но в данном случае вводится не контрастное вещество, как при ГСГ, а физиологический раствор (хлорид натрия).
Еще одна особенность этого метода в том, что он проводится только в первой фазе менструального цикла.
Подготовка к процедуре: необходимо сделать клизму, выпить пол-литра жидкости и провести эпиляцию волос на лобке.
Проведение процедуры: в матку через катетер вводится физиологический раствор, который заполняет ее полностью и изливается в полости обеих труб. После этого врач начинает каждые 3-4 минуты проводить УЗИ-мониторинг вагинальным датчиком. В результате удается обнаружить участки яйцевода, просвет которых сужен или полностью заблокирован.
Интерпретация результатов: при полной проходимости труб раствор свободно будет изливаться в брюшную полость.
Исследование эндоскопическим способом
Офисная и хирургическая гистероскопия
Предполагает введение в полость матки гистеросокопа (камеры), изображение с которого выводится на монитор. Существует два вида этой процедуры: офисная, выполняемая под местным обезболиванием в диагностических целях, и хирургическая, выполняемая под общим наркозом. Гистероскопия проводится на 5-7 день менструального цикла.
Подготовка к процедуре: опорожнить мочевой пузырь и удалить волосы с интимной зоны.
Проведение процедуры: в полость матки вводится гистероскоп. Он устроен таким образом, что позволяет одновременно и производить съемку, и осуществлять подачу жидкости, которой заполняется тело матки. На монитор выводится не только изображение внутреннего слоя матки, но и полость устья маточных труб.
Лапароскопия
Процедура проводится только под общим наркозом. Она представляет собой хирургическое вмешательство в брюшную полость, которое выполняет одновременно и диагностические, и лечебные функции.
Подготовка к процедуре: пациентка должна опорожнить мочевой пузырь и сбрить волосы на лобке.
Проведение процедуры: после введения наркоза по передней брюшной стенке врач делает 3-4 прокола. Они нужны для того, чтобы ввести мини-камеру и необходимые хирургические инструменты. Для расширения брюшного пространства через область пупка подается углекислый газ.
Если лапароскопия носит диагностический характер, то операция длится 20-30 минут. Если хирург решает провести удаление спаек или других препятствий, которые блокируют просвет фаллопиевой трубы, то время операции увеличивается.
Последствий проверки проходимости маточных труб
Проверка проходимости фаллопиевых труб – одна из самых хлопотных процедур в перечне обследований при женском бесплодии. Однако, во избежание риска внематочной беременности, нужно не откладывать визит к врачу и не пытаться лечить спаечный процесс самостоятельно.
Последствий проверки проходимости маточных труб, обычно, не бывает. Лишь процедуры, проведенные при несоблюдении правил антисептики и асептики, могут стать причиной воспалительных процессов в малом тазу.
Что делать после диагностической процедуры
После проведения ГСГ ваш акушер-гинеколог даст вам ряд рекомендаций:
- первые несколько дней нужно будет принимать антибактериальные препараты (как правило, на основе метронидазола) для того, чтобы минимизировать риск возникновения инфекционно-воспалительных реакций;
- если женщину будет беспокоить болевой синдром – принимать анальгетики и препараты против спазмов;
- в течение недели пациентке нужен физический и половой покой.

Все остальные рекомендации назначаются в индивидуальном порядке, в зависимости от того, как прошла процедура.
Иногда гистеросальпингография может способствовать обострению хронического воспалительного процесса в органах малого таза. Поэтому, если после процедуры вы почувствовали такие симптомы, как боль внизу живота, общее недомогание, чувство зуда или жжения во влагалище, заметили странные выделения из половых органов – незамедлительно расскажите об этом своему врачу-гинекологу, чтобы он как можно быстрее назначил вам адекватное лечение. Не стоит пугаться осложнений, самое главное – не запустить патологический процесс.
Как проходит ГСГ
Прежде чем отправить на данную процедуру, врач-гинеколог проводит общий гинекологический осмотр. Дальше врач в шейку матки вводит небольшую трубку, и с помощью шприца заполняет эту трубку (канюлю) специальной жидкостью, которая способна задерживать рентгеновские лучи. По мере того, как жидкость проникает в маточные трубы, и заполняет полость матки, врач делает несколько рентгеновских снимков. Когда все снимки сделаны, из шейки матки извлекается трубка. Контрастное вещество, которое было ведено внутрь женского организма, достаточно быстро всасывается в кровь, и в течении суток выводится из организма. Данная процедура проводится без наркоза, но по просьбе женщины могут уколоть местное обезболивающее средство. Как правило, применяют ледокаин. Данная процедура неприятная, но терпимая, и может порой вызвать некоторые болезненные ощущения. Однако, бывают случаи, когда женщина сталкивается с болями внизу живота, которые усиливается в процессе введения контраста, но они проходят в течение одного часа. Насколько процедура будет болезненна, зависит от того, как женщина сама себя настроит. Если первоначально на ГСГ идти со страхом, то процедура также пройдёт болезненно.
Когда проводят ГСГ
Рентген маточных труб может проводиться, как в первой, так и во второй фазе менструального цикла
Однако, очень важно на протяжении всего цикла предохраняться от беременности, вести закрытую сексуальную жизнь. Если беременность до рентгена наступила, то данную процедуру отменяют
Стоит отметить, что ГСГ назначают не только по подозрению на бесплодие, но и когда женщина не может выносить ребёнка, и у неё постоянно происходят выкидыши. При этом очень важно, за одну-две недели сделать гинекологический мазок на флору, чтобы исключить наличие воспалительного процесса в женских половых органах. Если мазок подтвердил воспаление, значит врач указывает специальное лечение, и только после повторного мазка, пациентка может направиться на ГСГ. Рентген на фоне воспалительного процесса может вызвать ещё большее обострение данного процесса.

Снимок ГСГ
Снимки ГСГ дают врачу возможность определить диагноз пациентки:
• непроходимые или проходимые маточные трубы;• образование кисты;• и воспалительные процессы.
Если подтвердилось, что маточные трубы у женщины непроходимые, ей назначают следующую процедуру – лапароскопию: это более сложное хирургическое вмешательство, которое проводится под общим наркозом. В случае не подтверждения диагноза, врач гинеколог-репродуктолог назначает следующие лечение, основанное на стимуляции овуляции. Однако, в течение одного месяца после проведения ГСГ никакой стимуляции не проводит, так как яйцеклетка будет облучена, что не очень хорошо для зачатия.
Описание метода
Что такое ГСГ? Представляет собой рентгенографическое исследование женских репродуктивных органов с целью оценки состояния, диагностики матки и маточных труб. Специалисты отдают предпочтение менее щадящему и безопасному методу без облучения.
Ультразвуковая гистеросальпингоскопия имеет преимущества:
- Безболезненность.
- Отсутствие воздействия рентгенографического облучения на фолликулы.
- Минимальный спектр возможных осложнений и последствий.
- Отсутствие риска проявления индивидуальной непереносимости, реакций аллергического характера.
Процедуру проводят при помощи следующих методов:
- Рентгенография — введение в маточную полость пациентки контрастного вещества, после чего осуществляется непосредственно ГСГ рентген, в процессе которого специалисты делают несколько снимков маточной полости, труб, половых органов.
- ЭХО ГСГ — осуществляется методом ультразвуковой диагностики, в процессе которой строение женских органов визуализируется на компьютерном мониторе.
Процедура ГСГ характеризуется высокими показателями точности, информативности и заслужила большое количество положительных отзывов от пациенток, которые прошли диагностику.

Comments
(0 Comments)