Перкуссия облости сердца
Изменение границ сердца
Относительная тупость сердца – область сердца, проецирующаяся на переднюю грудную стенку, частично прикрытая легкими. При определении границ относительной тупости сердца определяется притупленный перкуторный звук.
Правая граница относительной тупости сердца образована правым предсердием и определяется на 1 см кнаружи от правого края грудины. Левая граница относительной тупости образована ушком левого предсердия и частично левым желудочком. Она определяется на 2 см кнутри от левой срединноключичной линии, в норме в V межреберье. Верхняя граница расположена в норме на III ребре. Поперечник относительной тупости сердца составляет 11–12 см.
Абсолютная тупость сердца – область сердца, плотно прилегающая к грудной стенке и не прикрытая легочной тканью, поэтому перкуторно определяется абсолютно тупой звук. Для определения абсолютной тупости сердца применяется методика тихой перкуссии. Границы абсолютной тупости сердца определяют, исходя из границ относительной тупости. По тем же ориентирам продолжают перкутировать до появления тупого звука. Правая граница соответствует левому краю грудины. Левая граница расположена на 2 см кнутри от границы относительной тупости сердца, т. е. на 4 см от левой срединноключичной линии. Верхняя граница абсолютной тупости сердца расположена на IV ребре.
При гипертрофии левого желудочка левая граница сердца смещается латерально, т. е. на несколько сантиметров влево от левой срединно-ключичной линии и вниз.
Гипертрофия правого желудочка сопровождается смещением правой границы сердца латерально, т. е.
вправо, а при смещении левого желудочка возникает смещение левой границы сердца. Общее увеличение сердца (оно связано с гипертрофией и дилатацией сердечных полостей) сопровождается смещением верхней границы вверх, левой – латерально и вниз, правой – латерально. При гидроперикарде – накоплении жидкости в полости перикарда – возникает увеличение границ абсолютной тупости сердца.
Поперечник сердечной тупости составляет 12–13 см. Ширина сосудистого пучка – 5–6 см.
После перкуссии необходимо провести пальпаторное определение верхушечного толчка – он соответствует левой границе относительной тупости сердца. В норме верхушечный толчок расположен на уровне V межреберья на 1–2 см кнутри от левой срединноключичной линии. При гипертрофии и дилатации левого желудочка, формирующего верхушечный толчок, его локализация и основные качества изменяются. К таким качествам относят ширину, высоту, силу и резистентность. Сердечный толчок в норме не пальпируется. При гипертрофии правого желудочка он пальпируется слева от грудины. Дрожание грудной клетки при пальпации – «кошачье мурлыканье» – характерно для пороков сердца. Это диастолическое дрожание над верхушкой при митральном стенозе и систолическое дрожание над аортой при аортальном стенозе.
Как прослушивают сердцебиения плода, особенности аускультации детей
По сердцебиению плода акушер-гинеколог судит о нормальном протекании беременности или выявляет ее патологию. На начальных этапах сердцебиения определяются только при УЗИ диагностике. До восьмой недели частота сокращений должна составлять 110–140 в минуту. Со второго триместра увеличивается до 160.
 Акушеры используют старую модель стетоскопа
Акушеры используют старую модель стетоскопа
Стетоскоп позволяет услышать не только тоны плода, но и звуки от движений, маточные шумы будущей мамы, выявить многоплодную беременность, различить положение плода в матке.
Место оптимального прослушивания определяется расположением плода:
- если ребенок лежит головкой вниз, сердце прослушивается ниже пупка;
- при тазовом предлежании ягодичками — сердцебиение регистрируется выше пупка женщины;
- при разогнутом положении, когда грудная клетка прилежит к стенке матки — звучание более громкое, чем при касании согнутой спиной.
На сердечные тоны плода оказывают влияние:
- благополучие течения и срок беременности;
- тепло или холод;
- заболевания материнского организма.
Прекращение сердцебиений указывает на серьезную патологию, смерть плода, нарушение развития.
Аускультация сердца у детей требует особых навыков. Врач, занимающийся лечением взрослых пациентов, при первом прослушивании ребенка приходит в ужас от яркой слуховой картины. Грудная стенка у малыша достаточно тонкая, поэтому все звуки проводятся максимально громко.
 Функциональный шум прослушивается на верхушке, слева от грудины, имеет нежное звучание
Функциональный шум прослушивается на верхушке, слева от грудины, имеет нежное звучание
Алгоритм аускультации в педиатрической практике и техника не отличаются от терапии. Для оценки информации нужно знать особенности детского возраста:
- в период новорожденности тоны могут быть глухими;
- «эмбриокардия» — маятникообразный ритм первого и второго тона, нормальна для первых дней жизни, старше двух недель — расценивается как патология, встречается при дизентерии, воспалении легких, пороках развития;
- с двух лет в норме прослушивается акцент и расщепление второго тона на легочной артерии;
- шумы у новорожденных указывают на врожденные пороки;
- с трех лет шум чаще всего связан с ревматическими атаками;
- функциональные шумы в период полового развития связаны с тонусом сосудов, миокарда, створок и хорд клапанов.
Метод аускультации в руках опытного врача продолжает играть большую роль в диагностике. Подтвердить или опровергнуть свое мнение доктор может, направив пациента на фонокардиографию, допплеровское исследование
Важно получить наиболее достоверный результат и решить проблему лечения
Что может выявить врач на обычном приеме
Внимание врача во время приема обращено на:
- оттенок кожи, цвет губ пациента — бледность указывает на спазм периферических сосудов, синюшность губ, пальцев, ушей — на недостаточность кровообращения;
- отечность — для отеков сердечного происхождения характерна плотная консистенция, локализация на нижней части туловища;
- расширенные венозные сосуды на ногах и руках — свидетельствуют о варикозной болезни вен, застойной недостаточности;
- пульсация шейных вен и сонных артерий — характерны для застоя в малом кругу, аортальных пороков;
- у ребенка выступающая вперед часть грудины (сердечный горб) — встречается в случаях врожденного или приобретенного порока на фоне значительного увеличения полости желудочков.
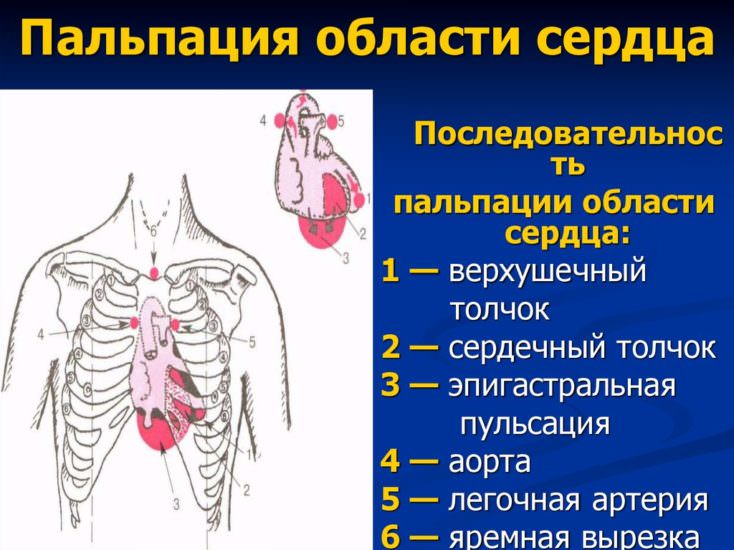
Пальпация области сердца позволяет:
- определить верхушечный толчок, смещение в пятом межреберье влево более 1 см от срединноключичной линии показывает расширение границы, увеличение левого желудочка;
- положив руку на основание в области ключиц и 1 межреберья, можно почувствовать характерное дрожание типа «кошачьего мурлыканья» при сужении аорты, а на верхушке имеет значение разлитой куполообразный толчок.
Перкуссия устанавливает приблизительные границы сердечной тупости. По ней можно судить об увеличении желудочков, сосудистого пучка.
Особенности аускультативной техники
Аускультация сердца сначала проводилась стетоскопом. Это небольшая деревянная трубка с воронкообразными расширениями на концах. В дальнейшем был изобретен фонендоскоп с комбинированной мембранно-колоколообразной головкой для усиления низкочастотных и высокочастотных звуков.
Врачи вставляют его трубки в оба уха и стараются уловить малейшие звуковые отклонения. Обязательным условием аускультации является тишина, поскольку звуки со стороны мешают различить идущие от сердца.
Можете также почитать:Причины шума в сердце у новорожденного
Восприятие звукового сигнала нарушается по субъективным причинам:
- при утомлении врача;
- в пожилом возрасте.
Это является серьезным недостатком метода. Больного приходится выслушивать повторно, обследовать лежа, стоя, после приседаний. В настоящее время на смену фонендоскопам готовятся стетоскопы с функцией усиления звукового сигнала и фильтрацией шума. Подобная аускультация станет более объективной и надежной.
Однако это не снимает с врача ответственности за накопление опыта в распознавании сердечных тонов и шумов.
Стандартная техника аускультации сердца
Техника прослушивания сердца несложна, но требует соблюдения определенной последовательности. Врачи усваивают алгоритм действий со студенческих лет и выполняют его не задумываясь.
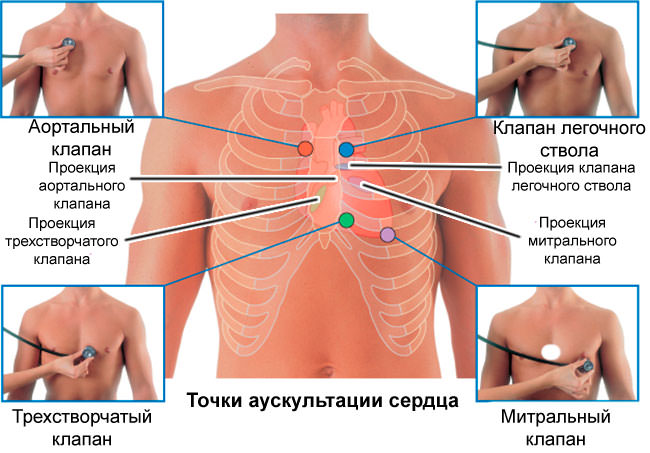
Проведение процедуры начинают с предложения пациенту снять верхнюю одежду. При обильной растительности на груди волоски смачивают водой или кремом. Точки выслушивания выбраны по минимальному расстоянию между исследуемой зоной и головкой фонендоскопа. Стандарт предусматривает 5 точек, как обязательный набор, но при патологии возможно использование и других.
Перед прослушиванием каждой точки врач «командует»: «Сделайте глубокий вдох, все выдохните и задержите дыхание!» На выдохе сокращается воздушная прослойка легочной ткани, а сердце «приближается» к грудной клетке. Следовательно, звучание будет более четким и сильным.
Такой же эффект ожидается от выслушивания в положении на левом боку. Для усиления интенсивности иногда предлагают натужиться или сделать несколько приседаний.
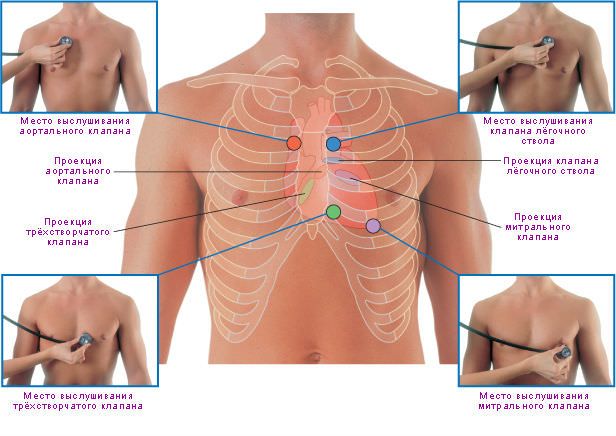 Нормы расположения исследуемых зон и их проекция на грудную клетку известны, но врачу рекомендуется проверять себя предварительной пальпацией, так удается корректировать получение оптимального варианта
Нормы расположения исследуемых зон и их проекция на грудную клетку известны, но врачу рекомендуется проверять себя предварительной пальпацией, так удается корректировать получение оптимального варианта
Очередность аускультации:
- в области верхушечного толчка — исследуется митральный клапан и левое атриовентрикулярное отверстие;
- справа от грудины во втором межреберье — устье аорты и работа аортального клапана;
- слева от грудины во втором межреберье — прослушивают клапан легочной артерии;
- над основанием мечевидного отростка в нижней части грудины — правое атриовентрикулярное отверстие и трехстворчатый клапан;
- в третьем межреберьи по левой границе грудины — место прослушивания аортального клапана.
Дополнительные зоны аускультации находятся:
- над всей грудиной;
- слева в подмышечной впадине;
- на спине в межлопаточном пространстве;
- на шее в области сонных артерий.
Почему в сердце шум
Шумы в сердце можно сравнить со звуками течения жидкости по трубе. Завихрения зависят от шершавости стенок, скорости течения, встречающихся препятствий (участков сужения). Шум в сердце будет громче, если препятствие достаточно плотное и расположено близко к выходному отверстию.
Вихревые шумы имеют разные оттенки:
- нежный,
- слабый,
- грубый,
- свистящий,
- шипящий,
- воющий,
- «писк комара».
Чем меньше вязкость крови, тем сильнее скорость ее движения и вызываемый шум. Структура клапанов (натянутые сухожильные нити, колебания створок) способна вызвать дополнительные вихревые потоки.
Шумы в фазу систолы и диастолы значительно зависят от сужения атриовентрикулярных, аортального и легочного отверстий. При аортальном стенозе кровь, проходя через суженный канал во время систолы, вызывает систолический шум. Недостаточность клапана аорты или митрального вызывают обратный поток в не полностью закрытые щели.
Осмотр и пальпация области сердца
У здоровых людей верхушечный толчок пальпируется на 1 см ближе к центру, чем линия, идущая посредине левой ключицы в 5 межреберном промежутке.
Смещение этой зоны бывает:
- вверх – при повышенном внутрибрюшном давлении (беременность, опухолевый процесс, накопление жидкости, газов);
- вниз и правее – при низком расположении диафрагмальной перегородки (резкая потеря веса, опущение внутренних органов, эмфизематоз;
- влево – при гипертрофии миокарда желудочков, признак аортальных, митральных пороков, гипертонической болезни, склеротических процессах.
Если верхушечного толчка нет на типичном месте, то это признак декстрокардии (правого расположения сердца) или накопления жидкости в перикардиальной полости.
Если пациент здоров, то кроме верхушечного толчка в прекардиальной области других вибраций грудной стенки быть не должно. При заболеваниях выявляют:
- Сердечный толчок. Ощущается всей ладонью как интенсивное сотрясение. Означает гипертрофию правых отделов.
- Дрожание, похожее на кошачье мурлыканье. Появляется при сужении аорты, легочной артерии, митрального отверстия, незакрытом аортальном протоке.
Как образуются тоны, трактовка отклонений от нормы
Обязательно в каждой точке прослушивают два взаимосвязанные удара. Это тоны сердца. Они имеются у всех здоровых лиц. Реже удается выслушать третий и даже четвертый тон.
Первый тон называется систолическим, он складывается из нескольких компонентов:
- работа предсердий;
- мышечный — вызванный колебаниями напряженной мышцы желудочков;
- клапанный — считается основным компонентом, образован колеблющимися створками атриовентрикулярных клапанов;
- сосудистый — включает стенки аорты и легочной артерии и их клапанный аппарат.
По характеру звучания его можно расценить:
- глухим — при гипертрофии левого желудочка, миокардите, кардиосклерозе, дистрофических изменениях;
- тихим, «бархатным» — при инфаркте миокарда;
- слабым, будто доносящимся издали — при экссудативном плеврите, эмфиземе легких, значительной толщине грудной стенки;
- громким, хлопающим — при неврозе, тиреотоксикозе, стенозе левого предсердножелудочкового отверстия, малокровии, высокой лихорадке, экстрасистолии;
- раздвоенным — при блокаде ножки пучка Гиса, тиреотоксикозе, аневризме в области верхушки сердца, дистрофии миокарда.
Второй тон образуется в начале диастолы, вызывается захлопыванием полулунных клапанов легочной артерии и аорты. У здорового человека он акцентирован на аорте. В случаях «легочного сердца» с гипертензией в малом круге — на легочной артерии.
При атеросклеротическом поражении аорты, расширении сосудов второй тон звенит и резонирует. Раздвоение отмечается при аневризме аорты и митральном стенозе.
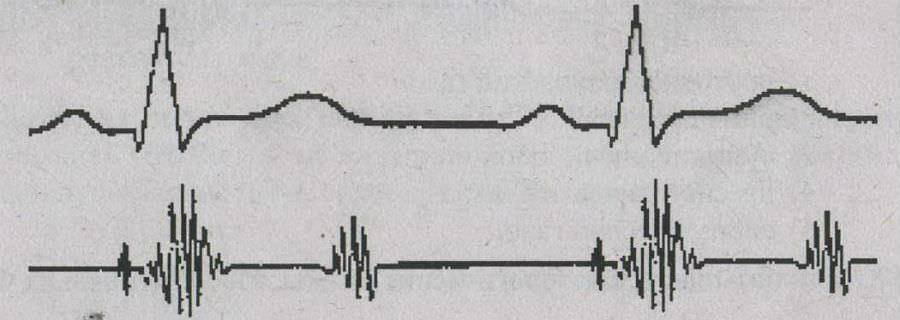 Визуально зарегистрировать шумы и тоны можно с помощью фонокардиограммы (нижняя линия), она обязательно пишется вместе с ЭКГ
Визуально зарегистрировать шумы и тоны можно с помощью фонокардиограммы (нижняя линия), она обязательно пишется вместе с ЭКГ
Появление третьего тона создает слуховую картину «ритма галопа». Считается, что он образуется из-за быстрого снижения тонуса дряблых стенок желудочков в фазе диастолы. У детей и подростков прослушивается чаще, чем у взрослых, и указывает на функциональную неполноценность миокарда, поскольку патологии не выявляется.
Для лиц 30 лет и старше — является характерным признаком гипертонии, легочного сердца, миокардита, кардиосклероза, инфаркта миокарда и аневризмы аорты.
Норма и отклонения в показаниях
Данные, которые получены в ходе физических методов диагностики, к которым относятся осмотр, пальпирование, перкуссия и прослушивание, должны оцениваться только врачом в комплексе с опросом и другими методами диагностики.
Перкуссия абсолютной тупости сердца
Сужение границ, как правило, не связано с патологиями сердца, оно бывает при эмфиземе, пневмотораксе и низком положении диафрагмы у худощавых пациентов. Расширены границы при таких заболеваниях:
- стеноз митрального отверстия,
- легочное сердце,
- недостаточность трикуспидального клапана,
- опухоли средостения,
- рубцовых изменениях по краям легких.
Отклонения от нормы относительной тупости сердца
Если правая граница смещена вправо, то это свидетельство митрального или легочного стеноза, скопления жидкости или воздуха в грудной клетке.
Сдвиг влево возможен при астении, исхудании, правостороннем пневмо- или гидротораксе.
Смещение левой линии ОТС чаще происходит в левую сторону при таких болезнях:
- аортальной недостаточности,
- несмыкании митрального клапана,
- декомпенсированном стенозе аорты,
- гипертонической болезни,
- острой ишемии миокарда,
- недостаточности кровообращения,
- высоком расположении диафрагмы из-за метеоризма, ожирения.
Аускультация взрослых и детей
Сердечные тоны прослушиваются при движении сосудистых стенок, клапанов, течения крови при сокращениях миокарда. Нормой считается прослушивание первого и второго тона.
Первый – это систолический тон. В него входят такие компоненты:
- клапанный – закрывание клапанов между предсердиями и желудочками;
- мышечный – сокращение сердечной мышцы желудочков;
- сосудистый – прохождение крови в крупные сосуды;
- предсердный – проталкивание крови в желудочки.
Второй тон диастолический, его слышно при смыкании клапанов аорты и легочной артерии и последующем течении крови по ним.
Третий тон бывает у подростков и пациентов с недостатком питания. Его вызывает движение желудочков в фазу их заполнения и диастолического расслабления. Четвертый тон также относится к диастолическим и слышен перед первым, при полном кровенаполнении камер сердца.
Тоны ослаблены при миокардитах, дистрофии миокарда. Первый тон слабеет при митральной и аортальной недостаточности, сужении аорты.
Усиление 1 тона связано с образованием полости внутри легкого при туберкулезе, пневмотораксе, а также митральном и трикуспидальном стенозе, тахикардии.
Второй тон становится приглушенным при несмыкании клапанов, так как отсутствует его клапанная часть, низком артериальном и легочном давлении. Усиление 2 тона бывает при артериальной гипертензии над аортой, а патология митрального клапана приводит к акценту 2 тона над легочным стволом.
Разновидности шумов и их значение в диагностике
Все шумы в зависимости от фазы сердечного сокращения делят на:
- систолические — выслушиваются при недостаточности трехстворчатого и двухстворчатого клапанов, стенозе устья легочной артерии и аорты;
- диастолические — образуются при недостаточности клапанов главных сосудов, стенозе атриовентрикулярных отверстий.
Диагностическое значение имеет характер шума. Более «музыкальными» свойствами обладают шумы органического происхождения, связанные с пороками сердца. Так, выслушивание больного с септическим эндокардитом выявляет диастолический шум на аорте с завывающим или свистящим оттенком. Это свидетельствует о прободении с отрывом створки клапана.
Для врожденного порока незаращения боталлова протока типичен шум, похожий на «грохот поезда в туннеле».
Чтобы выявить место наибольшего звучания, одновременно проводится пальпация, пациента прослушивают в межлопаточной зоне, над сонными артериями.
Кардиопульмональные шумы встречаются редко за счет опорожнения во время систолы и уменьшения размера желудочков. При этом расширяется соседний участок легочной ткани и всасывает воздух из бронха. Шум прослушивается на высоте вдоха.
Шумы перикардиального происхождения у здорового человека не прослушиваются. Скрипучий звук сопровождает и систолу, и диастолу. Указывает на перераздражение увеличенного сердца и трение листков перикарда.

Comments
(0 Comments)