Гипоксическое поражение ЦНС у новорожденного причины, симптомы
Содержание
- Болит голова в затылке
- Болит голова и глаза
- Болит голова и температура
- Болит голова и тошнит
- Болит голова при беременности
- Головная боль в висках
- Головная боль и головокружение
- Головная боль при грудном вскармливании
- Головная боль РАЗНОЕ
- Головные боли при остеохондрозе
- Давление и головные боли
- Из за чего может болеть голова
- Киста мозга
- Кормящей маме при головной боли
- Лечение мозга
- Обезболивающие от головной боли
- Опухоль мозга
- Почему болит голова
- Сильная головная боль
- Таблетки от головной боли
- Температура и головная боль
- У ребенка болит голова
- Частые головные боли
- Что делать если болит голова
- Энцефалопатия
Другие статьи:
|
Кровь из носа причины Кровь из носа #8212; далее… |
| Что делать, если у ребенка резкие приступы головной далее… |
| Арахноидальная киста в мозгу. Насколько она опасна? стас далее… |
Популярное
| Если болит голова и тошнит какое это давление (30) |
| Что принимать при головных болях и головокружении (29) |
| Точка на стопе отвечающая за головную боль (29) |
| Масло мяты от головной боли (28) |
| Аспирин кардио от головной боли (28) |
| Дисфункция стволовых структур мозга у детей лечение (28) |
Может быть Вас заинтересует:
| Лечение мигрени в домашних условиях: как далее… |
| Что делать при гипертензивной энцефалопатии? Одна из форм далее… |
| Головная боль при насморке – распространенное и далее… |
Перинатальные поражения центральной нервной системы. Причины. Симптомы. Диагностика. Лечение. Профилактика.
Перинатальные поражения нервной системы — группа патологических состояний, обусловленных воздействием на плод (новорождённого) неблагоприятных факторов в антенатальном периоде, во время родов и в первые дни после рождения.
Единая терминология перинатальных поражений нервной системы отсутствует. Обычно применяют термины «перинатальная энцефалопатия», «нарушение мозгового кровообращения», «церебральная дисфункция», «гипоксически-ишемическая энцефалопатия» и т.д. Отсутствие единой терминологии связано с однотипностью клинической картины при различных механизмах поражения головного мозга, что обусловлено незрелостью нервной ткани новорождённого и её склонностью к генерализованным реакциям в виде отёчно-геморрагических и ишемических явлений, проявляющихся симптоматикой общемозговых расстройств.
Классификация перинатальных поражений нервной системы предусматривает выделение периода действия вредного фактора, доминирующего этиологического фактора, периода заболевания , степени тяжести (для острого периода — лёгкая, средняя, тяжёлая) и основных клинических синдромов.
Причины и патогенез
Основная причина поражения головного мозга у плода и новорождённого — гипоксия, развивающаяся при неблагополучном течении беременности, асфиксии, а также сопровождающая родовые травмы, гемолитической болезни новорожденных, инфекционные и другие заболевания плода и новорождённого. Возникающие при гипоксии гемодинамические и метаболические нарушения приводят к развитию гипоксически-ишемических поражений вещества головного мозга и внутричерепных кровоизлияний
В последние годы большое внимание в этиологии перинатального поражения ЦНС уделяют внутриутробным инфекциям. Механический фактор в перинатальном поражении головного мозга имеет меньшее значение
Основная причина поражений спинного мозга — травмирующие акушерские пособия при большой массе плода, неправильном вставлении головки, тазовом предлежании, чрезмерных поворотах головки при её выведении, трак-ции за головку и т.д.
Клиническая картина перинатальных поражений центральной нервной системы
Клиническая картина перинатальных поражений головного мозга зависит от периода заболевания и степени тяжести.
В остром периоде чаще развивается синдром угнетения ЦНС (вялость, гиподинамия, гипорефлексия, диффузная мышечная гипотония и т.д.), реже — синдром гипервозбудимости ЦНС (усиление спонтанной мышечной активности, поверхностный беспокойный сон, тремор подбородка и конечностей и т.д.).
В ранний восстановительный период выраженность общемозговых симптомов уменьшается, и становятся очевидными признаки очагового поражения головного мозга. Основные синдромы раннего восстановительного периода следующие.
Синдром двигательных нарушений проявляется мышечной гипо-, гипер- или дистонией, парезами и параличами, гиперкинезами.
Гидроцефальный синдром проявляется увеличением окружности головы, расхождением швов, увеличением и выбуханием родничков, расширением венозной сети на лбу, висках, волосистой части головы, преобладанием размеров мозгового черепа над размерами лицевого.
Для вегето-висцерального синдрома характерны нарушения микроциркуляции (мраморность и бледность кожных покровов, преходящий акроцианоз, холодные кисти и стопы), расстройства терморегуляции, желудочно-кишечные дискинезии, лабильность сердечно-сосудистой и дыхательной систем и т.д.
В позднем восстановительном периоде постепенно происходит нормализация мышечного тонуса, статических функций. Полнота восстановления зависит от степени поражения ЦНС в перинатальный период.
Детей в периоде остаточных явлений можно разделить на две группы: первая — с явными психоневрологическими расстройствами (около 20%), вторая — с нормализацией неврологических изменений (около 80%). Тем не менее нормализация неврологического статуса не может быть равноценна выздоровлению.
Клиническая картина перинатальных поражений головного мозга разной степени тяжести
Симптомы развития заболевания
Клинические проявления при легкой степени могут быть в виде общего беспокойства, частых спонтанных движений ног и рук, неглубокого сна с частым плачем, дрожания подбородка, трудностей при кормлении грудью (младенец быстро слабеет). Как правило, это отклонения исчезают на протяжении месяца.
При второй степени ишемии к перечисленным признакам добавляются:
- судорожный синдром;
- низкое давление в артериальных сосудах;
- пульсация и выпячивание родничка из-за внутричерепной гипертензии;
- слабость при сосании, срыгивания;
- аритмия;
- остановка дыхания и отрывистые вскрикивания во сне;
- цианоз кожи или мраморный рисунок;
- нарушения движений глаз;
- асимметрия носогубных складок.
Тяжелая энцефалопатия сопровождается отсутствием основных рефлексов (хватательного, сосательного и глотательного), длительными приступами судорог, сменяющимися ступором.
В зависимости от зоны ишемии может быть прекращение дыхания, замедление сокращений сердца. Широкие зрачки и неподвижные глаза, как у куклы, возникают при поражении глазных нервов. Такое состояние может окончиться смертью. Продолжительность тяжелой стадии может быть до двух месяцев, и при благополучном исходе у ребенка остается неврологический дефект.
В периоде восстановления после острого нарушения церебрального кровотока встречаются такие синдромы:
- астения – слабость, вялость, плаксивость, нарушения сна;
- нарушения двигательной функции – изменение мышечного тонуса, избыточные движения конечностей или паралич;
- судороги – мелкоамплитудная дрожь, спазмы дыхательной мускулатуры, эпилептиформные приступы;
- вегетативная дисфункция – холодные конечности с бледной или синеватой кожей, нарушения пищеварения (рвота, колики), перепады артериального давления и частоты пульса.
Лечение ишемии головного мозга у новорожденных
При выборе лечения, следует обратить внимание на степени ишемии у новорожденного:
- Так, при первой степени назначают массаж, различные упражнения, благодаря которым улучшается тонус и самочувствие, улучшается общее состояние. Массаж может выполнять только дипломированный специалист, необходимо делать массаж четыре раза в один год, один раз в три месяца.
-
При других более серьезных степенях назначают медикаментозную терапию, сосудорасширяющие препараты – пирацетам, актовегин, эффект от этих препаратов заключается в расширении сосудов головного мозга и тем самым востановлении и улучшении кровоснабжения мозга кровью. Больше про такие препараты, как Актовегин и Мексидол, мы рассказываем здесь.
- Антиоксидантный эффект приносят витамины С (аскорбиновая кислота) и Е (тоеоферол).
- При судорожном синдроме назначают противосудорожные препараты барбиталы (фенобарбитал), либо диазепам.
- При отеке головного мозга и увеличеных размерах головы – гидроцефалии, у новорожденого назначают форсированые диуретики (фуросемид), диакарб, а также препараты, которые стимулируют и нормализуют кровеносную систему.
-
Оперативные вмешательства
Вентрикулоаурикулостомия, цистерностомия, суть которых заключается в отведении и избавлении от повышеного давления в черепной коробке новорожденого через боковые желудочки или большой цистерны головного мозга в правое предсердие.
делают при гидроцефалии – скоплении ликвора в черепной коробке.
Лечение новорожденного
В тяжелых случаях новорожденных подключают к аппарату искусственного кровообращения. Если ребенок родился в срок, то используется охлаждение тела под контролем основных показателей жизнедеятельности. На 3 дня снижается температура тела до 33 градусов. Это останавливает разрушение клеток мозга и существенно снижает последствия ишемии.
 Медикаментозная терапия направлена на ликвидацию основных проявлений энцефалопатии и включает медикаменты из таких групп:
Медикаментозная терапия направлена на ликвидацию основных проявлений энцефалопатии и включает медикаменты из таких групп:
- противосудорожные: Дифенин, Оксапин;
- миорелаксанты – Сирдалуд, Мидокалм;
- для улучшения мозгового кровотока – Кавинтон, Кортексин, Актовегин;
- при высоком внутричерепном давлении – Маннит, кортикостероиды;
- нейропротекторы – Ноотропил, Цераксон, Глутанзин, Пантогам;
- витамины группы В.
Физиотерапия применяется после ликвидации острых проявлений. Ее назначают в сочетании с медикаментозными курсами.
Применяется массаж, лечебная гимнастика, ингаляции кислорода, плавание в специальных бассейнах для детей, электрофорез и магнитотерапия, электростимуляция мышц.
Степени ишемии головного мозга у новорожденных
Различаю три степени ишемии:
- При первой степени (легкой степени) в течение первых четырех-семи дней после его рождения, ребеночек резко нервно возбужден, либо угнетен, также происходит небольшое преобладание мышечного тонуса и увеличение сухожильных рефлексов. За новорожденным наблюдает врач родильного дома. Чаще всего при своевременном реагировании данная симптоматика проходит.
-
При второй степени (среднетяжелая степень) у ребенка возникают мышечные судороги, может происходить остановка дыхания во время сна, мышечный тонус становится слабым, потеря координации, гидроцефалия, уменьшение рефлексов, цвет кожи резко изменен, кратковременные потери сознания (обмороки).
Терапию при данной степени проводят в условиях стационара. -
При третьей степени (тяжелая степень) – наиболее опасная для жизни, характеризуется следующими признаками:
- ребенок впадает в коматозное состояние,
- остановка дыхания,
- отсутствуют рефлексы,
- аритмия,
- уровень артериального давления повышен,
- наблюдается косоглазие.
Терапию в данном случае проводят в отделении ОРИТ (отделение реанимации и интенсивной терапии).
Последствия
В легких случаях полностью выздоравливает треть новорожденных с ишемией мозга. При более серьезных повреждениях развиваются такие нарушения:
- эпилептические припадки;
- потеря зрения;
- задержка умственного и физического развития;
- детский церебральный паралич.
Полностью определить степень неврологической патологии можно только к 3 годам. При массивном разрушении корковой зоны дети становятся инвалидами, а при стволовой ишемической энцефалопатии с диффузным распространением процесса чаще всего ребенок погибает.
Несмотря на серьезность этого заболевания, при ранней диагностике и лечении самых первых признаков удается добиться стойкого положительного эффекта. Это связано с тем, что нервная система у новорожденных отличается восприимчивостью и пластичностью.
Ишемия мозга возникает у новорожденных при заболеваниях матери, патологическом течении беременности и родового периода. В ее развитии основная роль принадлежит нарушениям обмена, которые приводят к разрушению клеток.
В зависимости от баллов по шкале АПГАР можно выделить три степени тяжести этой патологии. В легких случаях возможно полное выздоровление, в более серьезных – стойкие неврологические дефекты или даже летальный исход. Для лечения используют медикаменты и средства физиотерапии.
Факторы риска
К ишемии мозга у новорожденного могут привести такие состояния матери:
- возраст во время первых родов до 17 и после 34 лет;
- лечение бесплодия на протяжении нескольких лет;
- кардиологическая патология, в том числе артериальная гипотензия, гипертония;
- аутоиммунные болезни;
- анемия;
- сахарный диабет;
- повышенная свертываемость крови;
- антифосфолипидный синдром;
- дисфункция щитовидной железы;
- инфекции тазовых органов.
Акушерская патология также провоцирует нарушение церебрального кровообращения.
К ней относится токсикоз второй половины беременности, ранние или поздние роды, затяжные или стремительные, неправильное расположение плода, несвоевременное отхождение околоплодных вод, тяжелая родовая кровопотеря, предлежание сосудов пуповины, кесарево сечение по экстренным показаниям.
Ребенок должен быть обследован на наличие энцефалопатии, если его масса при рождении была менее полутора килограмм, были травмы головы при родах, имеются врожденные отклонения состава крови.
Лечение
Терапия малышей с ГИЭ направлена на: 
- обеспечение оптимальных условий для их дальнейшего выхаживания;
- коррекцию нарушений деятельности дыхательной и сердечно-сосудистой систем; устранение гемодинамических расстройств;
- нормализацию газового состава крови, устранение электролитных нарушений;
- профилактирование развития и устранение уже возникнувших судорог.
Дальнейшее лечение направленно на коррекцию развившихся осложнений и последствий. Могут быть назначены:
- курсы ЛФК, массажа,
- препараты, нормализирующие мозговое кровообращение (пирацетам),
- витаминотерапия (группа В),
- применение левокарнитина (Элькар).
Перечень симптомов, сигнализирующих о церебральной ишемии
Начальные симптомы церебральной ишемии у ребенка можно обнаружить в течение самых первых дней его жизни. Исходя из того, насколько тяжело поврежден головной мозг, заболеванию присваивается одна из трех степеней тяжести.
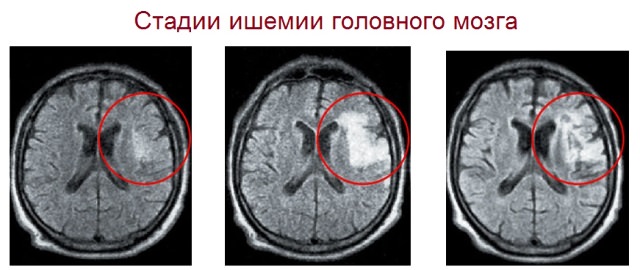
1 степень ишемии и ее симптоматика
Церебральная ишемия 1 степени у новорожденного является легчайшей степенью патологии, проявляющейся, как правило, в первые семь дней жизни младенца. Слабые клинические признаки приводят к тому, что не во всех случаях можно диагностировать болезнь в самом раннем возрасте и предупредить возможные осложнения.
Симптомы заболевания:
- наличие сильных головных болей, распознать которые можно по беспокойному состоянию грудничка и нарушенному сну;
- угнетение общего состояния организма;
- немного повышенный тонус мышечных тканей: они плотные наощупь и находятся в напряженном состоянии;
- оценка сухожильных рефлексов вызывает усиленную реакцию. Особенно это очевидно при проверке коленного рефлекса, выполняют который путем постукивания кончиками пальцев по коленям и локтевым впадинам.
В самые первые дни жизни за состоянием младенца постоянно наблюдает детский врач. Он внимательно следит за тем, как малыш развивается и, как функционируют все его органы. Хотя распознать ишемическое заболевание в такие ранние сроки крайне затруднительно, это позволит своевременно начать лечение и исключить возможное осложнение.
2 степень и ее симптоматика
Церебральная ишемия 2 степени у новорожденных может быть выявлена в первые же сутки жизни малыша. Данная форма ишемической болезни очень опасна, поскольку в дальнейшем могут возникнуть различные патологии ЦНС.
Симптоматика заболевания:
- периодически во время сна у младенца останавливается дыхание, поэтому ребенок должен находиться под постоянным врачебным контролем. У малыша происходит замедление пульса, синеют губы и он перестает пытаться вдохнуть воздух. Задержки дыхания, продолжающиеся свыше 15 секунд, опасны для ребенка;
- тонус мышечных тканей ослабевает, они становятся мягкими наощупь, ручки и ножки выпрямляются;
- ослабляются врожденные рефлексы. Оценивая реактивность ЦНС у малыша, выполняют исследование безусловных рефлексов. При слабовыраженной реакции на раздражитель можно сделать вывод, что у новорожденного произошло нарушение функций головного мозга;
- Кожные покровы бледнеют, появляется синюшность;
- Иногда у малыша наблюдается гидроцефальный синдром – увеличение размера головы, вызванное накоплением жидкости в области головного мозга. Повышается артериальное давление, сопровождающееся сильными болями в голове;
- У ребенка появляются обмороки, возникающие из – за нарушенных нейронных связей и повышения давления.
При данной степени церебральной ишемии формирование тканей головного мозга происходит с нарушениями и происходит неправильное развитие важнейших рефлексов.
Ишемия головного мозга 3 степени и ее симптоматика
В результате изменений, происходящих в ЦНС, увеличивается риск возникновения необратимых последствий. Недостаток мозгового кровообращения может вызвать омертвление тканей головного мозга, поэтому выполнение важных для жизни функций становится невозможным. Диагностика данной степени заболевания у грудного ребенка возможна уже в первые часы жизни.
Симптомы заболевания:
- у младенца полностью отсутствуют врожденные рефлексы, у него не наблюдается никакой реакции на раздражители;
- поражаются определенные участки головного мозга, в результате чего ребенку трудно самостоятельно дышать и принимать пищу. Также нарушается ритм сердца и световое восприятие;
- затрудняется подача крови в головной мозг, что приводит к тому, что значительно повышается внутричерепное давление;
- возникает непроизвольное мышечное сокращение;
- ребенок может неожиданно потерять сознание, он время от времени погружается в коматоз.
Церебральная ишемия 3 степени угрожает жизни малыша и оказывает негативное влияние на его будущее развитие. Психическое и физическое развитие ребенка может значительно отставать.
Причины патологии
Формирующаяся мозговая ткань плода требует постоянного притока крови с достаточным содержанием кислорода, поэтому любые ограничения его поступления отражаются на дальнейшем развитии детей. Наиболее распространенные причины кислородного голодания(гипоксии):
- болезни легких или сердца и сосудов у матери;
- нарушение плацентарного кровообращения;
- длительное сжатие пуповины при родах;
- острое прекращение притока крови по одной или нескольким мозговым артериям (инсульт);
- преждевременные роды (у недоношенных детей нет автономной регуляции церебрального кровотока);
- пороки развития сердца и магистральных сосудов.
Методы диагностики
Первые признаки гипоксии мозга неонатолог выявляет после рождения ребенка. Об этом может свидетельствовать как окраска кожи, так и необычная заторможенность или высокая активность младенца.
Для постановки диагноза проводятся такие исследования:
- показатель щелочного равновесия крови и ее газового состава;
- анализ ликворной (спинномозговой) жидкости;
- электролитный состав крови;
- содержание глюкозы;
- коагулограмма;
- УЗИ головного мозга через родничок (нейросонография) и сосудов шеи с дуплексным сканированием;
- электроэнцефалография;
- КТ или МРТ головного мозга;
- электронейромиография;
- рентгенологическое исследование шейного отдела позвоночника.
Смотрите на видео о проведении УЗИ головного мозга новорожденному ребенку:
Степени прогрессирования
Для оценки состояния ребенка при подозрении на ишемию мозга используют шкалу АПГАР. Она включает окраску кожи, тонус мышц, исследование рефлексов и ритм сердца, самостоятельное дыхание. Хорошее значение для ребенка – выше 7 баллов (при максимуме 10). Степени прогрессирования энцефалопатии соответствуют таким значениям и признакам:
- легкая (6 — 7 баллов) – повышена возбудимость нервной системы, мышечный тонус и выраженность рефлексов с сухожилий. Могут быть отдельные судорожные подергивания конечностей;
- средней тяжести (4 — 6 баллов) – угнетение нервной деятельности, низкий тонус мышц, пониженные рефлексы, гиподинамия, внутричерепная гипертензия, водянка мозга;
- тяжелая 1 — 4 балла – кома или прекома, адинамия и арефлексия.
Перечень последствий, вызываемых заболеванием

Последствия в результате церебральной ишемии у новорожденных могут быть абсолютно разными, исходя из тяжести заболевания.
Легкая степень ишемической болезни протекает, не вызывая негативные последствия, развитие малышей происходит аналогично здоровым детям
Даже, если лечение болезни было начато своевременно, у пациентов в дальнейшем может нарушиться сон и внимание, возможно появление болей в голове, эпилептических приступов, а психическое развитие происходить с некоторыми отклонениями
Последствия после 3 –й степени заболевания находятся в прямой зависимости от того, в какой части головного мозга локализуются поврежденные участки и какова площадь омертвевших тканей. Это могут быть проблемы с работой опорно – двигательного аппарата, иногда пациент остается полностью парализованным. В дальнейшем его состояние может улучшиться, поскольку у нервных клеток есть замечательная особенность – они способны восстанавливаться.
Прогнозировать возможные осложнения при ишемическом заболевании можно, исходя из того, насколько тяжелым было кислородное голодание, какая площадь головного мозга поражена и, как своевременно была оказана профессиональная медицинская помощь.
Первая степень
Первая степень заболевания, как правило, заканчивается благоприятно для малышей. Их развитие происходит по той же схеме, что и у ровесников. Лишь в редких случаях наблюдается появление чрезмерной активности и гипотрофия.
Вторая степень заболевания
Может повлечь за собой следующие осложнения:
- От 10 до 20 % пациентов в дальнейшем сталкиваются с незначительным повышением артериального давления и частыми срыгиваниями;
- От 30 до 50 % пациентов имеют некоторые нарушения в их психическом развитии.
Третья степень
Осложнения, возникающие после третьей степени ишемии:
- До 50 % случаев болезни заканчиваются смертельным исходом в течение первых дней либо немного позднее, когда причиной смерти становится тяжелая форма пневмонии или другое инфекционное заболевание;
- До 80 % детей получают осложнения, имеющие необратимый характер. У ребенка может наблюдаться слабоумие, либо он становится аутистом;
- У 10 % детей умственное развитие происходит с незначительными отклонениями от нормы;
- В 10 % случаев болезнь протекает без каких – либо негативных последствий для ребенка.
Все разновидности церебральной ишемии у младенцев должны лечиться в условиях стационара под неустанным контролем врачей. Исходя из результатов проведенного обследования, доктор выбирает один из наиболее подходящих методов лечения заболевания.
Патогенез
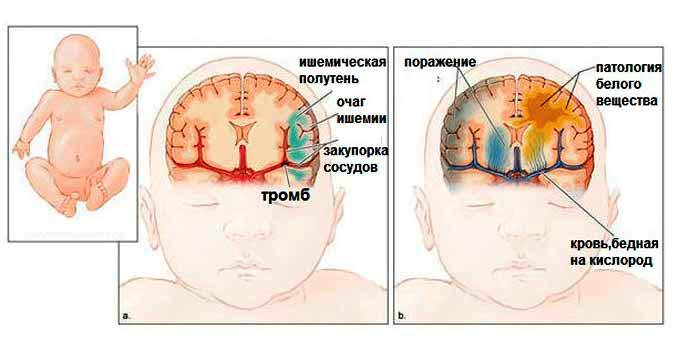
Патогенез гипоксически-ишемического поражения ЦНС можно сжато изложить в виде следующей схемы. Перинатальная гипоксия (асфиксия) плода (ребенка) приводит к гипоксемии и повышению в ней содержания углерода диоксида (гиперкапния) с последующим развитием метаболического ацидоза из-за накопления лактата, далее наступает внутриклеточный отек — набухание ткани —снижение мозгового кровотока — генерализованный отек — повышение внутричерепного давления — распространенное и значительное снижение мозгового кровообращения — и некроз вещества мозга.
Указанная схема отражает тяжелое поражение ЦНС, которое может явиться одним из проявлений общей системной реакции организма на тяжелую асфиксию и может сочетаться с острым канальцевым некрозом почек, первичной легочной гипертензией н результате сохранения фетального кровообращения, сниженной секрецией антидиуретического гормона, некротическим поражением кишечника, аспирацией мекония, недостаточностью надпочечников и кардиомиопатией.
Вместе с тем патологический процесс может приостановиться на любой стадии и у части детей ограничиться легкими нарушениями мозгового кровообращения с локальными очагами ишемии, приводящими к функциональным изменениям в мозге. Это, с одной стороны, проявляется разнообразной клинической картиной, а с другой — отражается на частоте гипоксически-ишемических поражений ЦНС у новорожденных, которую приводят разные авторы.
Локализация гипоксически-ишемических поражений ЦНС имеет свои особенности. Для недоношенных детей в первую очередь характерно поражение перивентрикулярных зон в области зародышевого матрикса, что при тяжелой степени гипоксии и ишемии приводит к некрозу белого вещества. У доношенных детей при тяжелой гипоксии поражаются парасагиттальные отделы коры, лежащие на границе бассейнов мозговых артерий. Кроме того, могут поражаться области базальных ганглиев, таламуса и ствола мозга, включая ретикулярную формацию.
Как возникает ишемия головного мозга у новорожденного
Основной механизм развития неврологических отклонений у ребенка связан с нарушением обмена веществ в клетках головного мозга. При недостатке кислорода и питательных веществ стремительно снижается содержание молекул АТФ (аденозинтрифосфорной кислоты), что лишает нейроны нужного уровня энергии для всех биохимических реакций.
Кроме этого, происходит обратное движение ионов через мембрану клеток – натрий проходит внутрь, а калий выходит в межклеточное пространство. Это нарушает полярность электрического потенциала и высвобождение биологически активных соединений. Они в свою очередь раздражают структуры мозга.
Недостаток кислорода также вызывает активизацию ферментов, разрушающих нуклеиновые кислоты. В результате образуются активные формы кислорода, азота и другие токсичные соединения. Их называют свободными радикалами. У младенцев не развиты защитные механизмы против них, поэтому происходит гибель клеток, замещение их на нефункционирующие.

Comments
(0 Comments)