Open Library — открытая библиотека учебной информации
Методы устранения

Убрать корочки на голове у ребенка 2 года – дело непростое. Главное условие – не оказывать давление на кожные покровы. Единственного способа нет, но комплексный подход позволит за короткий срок избавиться от корочек на голове у ребенка.
Удаление руками. Можно , но при этом желательно использовать перчатки и масло. Острые предметы типа пинцета применять категорически нельзя. Как правило, кончики пальцев обмакиваются в жидкость, затем натираются корочки. Со временем они начнут отходить сами.
- Мытье головы. Мыть темя малышу необходимо теплой водой, при этом массируя кожу. Вода смягчает их, после чего струпья легко снимаются пальцами без помощи ногтей. Многие используют шампунь, чтобы они отслаивались. В этом случае стоит знать, что от него кожа под волосами сохнет и все может только усугубиться. Счесывать чешуйки нужно расческой с мягкой щетинкой, пока волосы не высохли.
- Вазелин. Бывает, корочки на голове у ребенка 3 года не отходят сами по себе от кожи. Тогда их можно смазать вазелином, подождать несколько минут и удалить. Средство успешно заменяется оливковым маслом. Данный метод подразумевает мытье темени после манипуляций.
- Медицинский шампунь. Бывает, что корочки появляются вновь после их устранения. Тогда стоит задуматься об использовании лечебного шампуня. Применять его нужно 2-3 раза в неделю. В составе есть деготь, способствующий уменьшению сухости.
Также можно мыть шампунями, содержащими противогрибковые вещества. Назначаются врачом. Самостоятельно их применять не рекомендуется. Средства с салициловой кислотой для младенцев не подходят и несут опасность для маленького, неокрепшего организма.
Также многие мамочки интересуются, как вычесать корочки. Этого делать не стоит, поскольку под ними кожа без защитной пленки. Ребенку может быть больно.
Шампунь-пенка Mustela
Подходит для младенцев сразу после рождения. Средство помогает от себорейных корочек, не дает им снова возникнуть. Не вызывает слез у ребенка, если попадает в глаза. Имеет небольшой запах, который вполне способен заставить малыша плакать. Не каждому понравится подобный аромат.
Если корочка на голове ребенка 5 лет не сходит после мытья с этим шампунем, стоит обратиться к дерматологу. Речь может идти о себорейном дерматите в запущенном виде.
Способ применения прост. Нанести, помассировать, втирая пенку в кожу. Оставить на пару минут, смыть. Соскребать и чесать в это время ненужно. Смывается шампунь легко, оставляя после себя приятный аромат. В составе 99% натуральных ингредиентов, поэтому аллергическая реакция исключена. Продукт Мустела протестирован и одобрен педиатрами.
Заключение
Себорейные корочки на голове у малыша не являются серьезной проблемой, но мамам это кажется патологией. Если они не убираются на протяжении долгого времени или после устранения возникают вновь, то необходимо показаться доктору.
В большинстве случаев струпья отпадают сами при каждом мытье головы и не требуют медицинского вмешательства. Если чешуйки не устранены, когда ребенку уже 6 лет, стоит нанести визит дерматологу или гастроэнтерологу для исключения проблем с желчным пузырем.
При необходимости он назначит лечение, корочки постепенно начнут сходить.
Себорея у детей и подростков
Дерматологи выделяют 4 вида себореи у детей:
- Жирная. Большие чешуйки отмершей кожи и сала слипаются между собой у корней волос. У грудничков при небрежном уходе такая форма приводит к развитию грибковых инфекций. Подростки могут страдать одновременно жирной себореей и угрями.
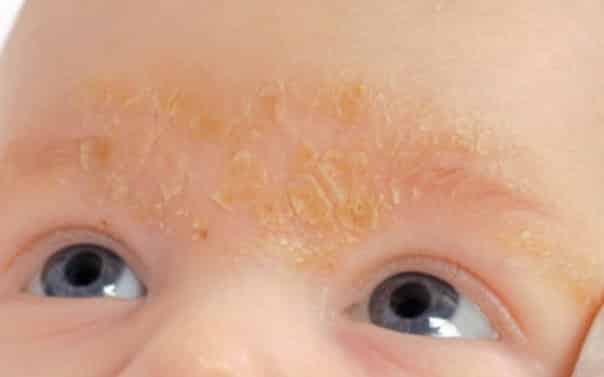
- Сухая. По всей поверхности головы рассыпаны отдельные частицы кожи. Они слипаются в желтые или серые корочки. Может сочетаться с красноватой сыпью по телу и выпадением части волос.
- Смешанная. Соединение двух форм: на волосах — сухой, на коже лица — жирной. У грудничков и детей до 13 лет не наблюдается;
- Физиологическая. Характерна для подростков, и, как правило, является продолжением «колыбельной шапочки» в младенческом возрасте.
Причины гипокальциемии
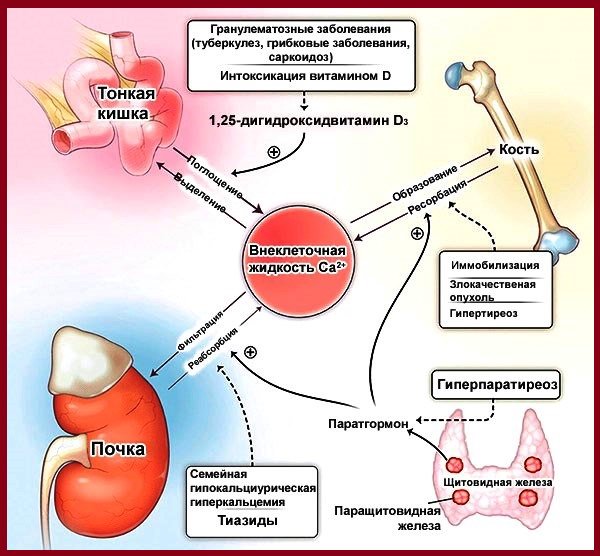
Самым распространенным этиопатогенетическим фактором, провоцирующим развитие гипокальциемического синдрома является полное отсутствие или недостаток паратирокринина, что имеет место при таких патологиях как гипопаратиреоз или паратирокрининовая недостаточность.
Еще одним механизмом в патогенезе гипокальциемии является паратирокрининовая резистентность периферического типа, которая заключается в неэффективности воздействия паратирокринина на клетки-мишени. Примечательным фактом является то, что в этой ситуации чаще всего наблюдается нормальное или повышенное содержание паратирокринина.
Относительный недостаток паратирокрининовой активности встречается при сочетании быстрой потери кальция с одновременной декомпенсацией функциональных возможностей паращитовидных желез, являющихся главным регулятором кальциевого обмена. Таким образом, в развитии гипокальциемического синдрома основополагающим звеном является нарушение паратиреоидной регуляции прямым или опосредованным способом.
Недостаточная выработка паратгормона рано или поздно провоцирует развитие гиперфосфатемии и гипокальциемии. Вспомогательным механизмом провокации гипокальциемического синдрома является недостаточная выработка кальцитриола (активный витамин Д) почками. Результатом вышеперечисленных патологических нарушений выступает кислотно-щелочной дисбаланс, сопровождающийся увеличением уровня сывороточного калия, повышением судорожной готовности из-за повышенного тонуса мышечных волокон. Таким образом, в основу судорожного синдрома, который является классическим вариантом течения гипокальциемии положено резкое увеличение содержания калия в клетках мышечной ткани.
Острый гипокальциемический синдром наблюдается при различных неотложных состояниях, сопровождающихся массивным цитолитическим процессом в органах (тяжелая политравма, синдром длительного раздавливания, ожоговое поражение, шок, цитостатическая терапия). В этой ситуации происходит быстрое высвобождение внутриклеточного калия и фосфатов с одновременным снижением уровня ионизированного кальция в сыворотке крови. В случае присоединения признаков почечной недостаточности наблюдается критическая гиперфосфатемическая гипокальциемия.
Также острое течение гипокальциемии отмечается при применении лекарственных средств, связывающих кальций в крови и препаратов, оказывающих негативное влияние на процесс всасывания кальция в тонком отделе кишечнике и почках. Тяжелая форма панкреатита в стадии панкреонекроза также нередко сопровождается гипокальциемией, обусловленной повышенным образованием мылоподобных соединений, содержащих кальций.
Отдельную нозологическую форму составляет гипокальциемия у новорожденных, происхождение которой обусловлено недостаточным поступлением ионизированного кальция с молоком матери и повышенной потребностью растущего организма в этом питательном элементе.
Редкой причиной острой формы гипокальциемии является трансплантация почки, так как подсаженный материал длительное время недостаточно метаболизирует лимонную кислоту и провоцирует гиперцитратаемию.
Самой редкой и в то же время опасной для жизни человека формой является послеродовая гипокальциемия, которая в 90% случаев заканчивается летальным исходом из-за молниеносного течения тетанического судорожного синдрома.
Хроническое течение гипокальциемии имеет место при гипопаратиреозе, хронической почечной недостаточности и рахите.
Гипокальциемические судороги
гипофункции паращитовидных железКлиника:ЛарингоспазмКарпопедальный спазмбольшой палец приведен к ладониАлгоритм оказания неотложной помощи:
- Обеспечить доступ свежего воздуха, похлопать или облить лицо холодной водой, «встряхнуть» ребенка, изменить положение тела;
- Ввести 10% раствор кальция глюконата в дозе 0,2 мл/кг медленно после предварительного разведения его раствором 5% глюкозы в 2 раза;
- При продолжающихся судорогах ввести 0,5% раствор седуксена 0,1 мл/кг или 25% раствор магния сульфата 0,2 мл/кг в/м.
При легких формах судорожных приступов назначить внутрь 5-10% раствор кальция хлорида или кальция глюконата из расчета 0,1-0,15 г/кг в сутки.
Показания к госпитализации.
- Возраст ребенка до 1 года.
- Фебрильные судороги (впервые или если невропатологом не подтвержден диагноз «Фебрильные судороги»)
- Судороги неясного генеза.
- Судороги на фоне инфекционного заболевания.
ЛИХОРАДКАперестройкой процессов терморегуляцииНаиболее частыми причинами лихорадки у детей являются:
- Инфекционно-токсические состояния.
- Тяжелые метаболические расстройства.
- Перегревание.
- Аллергические реакции.
- Посттрансфузионные состояния.
- Применение миорелаксантов у предрасположенных детей.
- Эндокринные расстройства.
Гипертермический синдромКлиника:«теплой» лихорадкетеплопродукция соответствует теплоотдаче
- Кожные покровы умеренно гиперемированы, горячие, влажные;
- Конечности теплые;
- Учащение пульса и дыхания соответствует повышению температуры (на каждый градус выше 37 одышка становится больше на 4 дыхания в минуту, а тахикардия — на 20 ударов в минуту).
«холодной» лихорадки
- Нарушено поведение ребенка: он вял, апатичен, безучастен, возможны возбуждение, бред, судороги;
- Кожа бледная, «мраморная», с цианотическим оттенком ногтевых лож и губ;
- Положительный симптом «белого пятна»;
- Конечности холодные;
- Чрезмерная тахикардия, одышка;
- Сильный озноб.
группу риска
- Первых трех месяцев жизни;
- С фебрильными судорогами в анамнезе;
- С патологией ЦНС;
- С хроническими заболеваниями сердца и легких;
- С наследственными метаболическими заболеваниями.
Алгоритм оказания неотложной помощи при «теплой» лихорадке:
- Уложить ребенка в постель, раскрыть, максимально обнажить, обеспечить доступ свежего воздуха, не допуская сквозняков;
- Назначить обильное питье (на 0,5-1л больше возрастной нормы в сутки);
- Использовать физические методы охлаждения:
- Обдувание вентилятором.
- Прохладная влажная салфетка на лоб.
- Холод на область крупных сосудов (в паховые, подмышечные области, на сосуды шеи).
- Назначить:
- После дачи антипиретических препаратов через 30, 60 и 90 минут провести обтирание кожи ребенка губкой или салфеткой, смоченными в воде, температура которой для детей первого года жизни 34 градуса, от 1 года до 3 лет – 30 градусов в течение 2-5 мин.
- Если в течение 30-45 мин. Т тела не снижается, вводят антипиретическую смесь в/м:
Алгоритм оказания неотложной помощи при «холодной» лихорадке:
- Ребенка необходимо согреть;
- Поить теплым питьем;
- Вводить:
Острый стенозирующий ларинготрахеитПричины:
- Острые респираторно-вирусные заболевания (парагрипп, грипп, аденовирусная инфекция, риносинцитиальная инфекция)
- Бактериальные инфекции (стрептококковая, стафилококковая и др.);
- Аллергическая реакция немедленного типа (отек Квинке, анафилактический шок).
3
Причины гиперкальциемии
Первичный гиперпаратиреоз
- Спорадический
- При МЭН I или МЭН НА
- Семейный
- После трансплантации почки
Варианты гиперпаратиреоза
- Семейная доброкачественная гипокальциурическая гиперкальциемия
- Литиевая терапия
- Третичный гиперпаратиреоз при хронической почечной недостаточности
Злокачественные опухоли
- Гуморальная паранеопластическая гиперкальциемия вызванная ПТГПП (солидные опухоли, Т-клеточные лимфомы взрослых); вызванная 1,25(OH)2D (лимфомы); вызванная эктопической секрецией ПТГ (редко)
- Локальная остеолитическая гиперкальциемия (множественная миелома, лейкоз, лимфома)
Саркоидоз и другие гранулематозные заболевания
Эндокринопатии
- Тиреотоксикоз
- Надпочечниковая недостаточность
- Феохромоцитома
- ВИПома
Лекарственная
- Интоксикация витамином А
- Интоксикация витамином D
- Тиазидные диуретики
- Литий
- Молочно-щелочной синдром
- Эстрогены, андрогены, тамоксифен (при раке молочной железы)
Иммобилизация
Острая почечная недостаточность
Идиопатическая гиперкальциемия новорожденных (синдром Вильямса)
Постреанимационная гиперкальциемия
Нарушения состава белков сыворотки
Со стороны матери
гипокальциемия у матери, гипопаратиреоидизм у матери ведут к транзиторному гипопаратиреоидизму у новорожденного ребенка.
Со стороны ребенка
- дефицит фосфата, прежде всего у недоношенных новорожденных.
- Интоксикация вит. D пренатально через сосуды пуповины или постнатально через желудочно-кишечный тракт.
- Гипертиреоз.
- Мутации кальциевых рецепторов: семейная гипокальциурическая гиперкальциемия, тяжелый неонатальный гиперпаратиреоидизм.
- Идиопатическая инфантильная гиперкальциемия: легкая форма (тип Лайтвуд), тяжелая форма (тип Фанкони-Шлезингер, часто при синдроме Вильямса-Бойрена).
- Подкожные жировые некрозы/склерема в результате интрапартальных осложнений.
- Почечная недостаточность.
- Надпочечниковая недостаточность.
- Врожденная гипофосфатазия.
- Синдром «голубого подгузника»: нарушение интестинального транспорта триптофана.
- Гиперкальциемия, связанная с опухолью.
Симптомы и признаки гипокальциемии
- повышенная возбудимость,
- тремор,
- судороги,
- желудочно-кишечные кровотечения,
- апноэ,
- рецидивирующая рвота,
- тахикардия,
- тахипноэ,
- ларингоспазм,
- тетания (редко).
Внимание: Отсутствует корреляция, в первую очередь у недоношенных новорожденных, между тяжестью клинических проявлений и уровнем кальция в крови, т.е. тяжелая гипокальциемия может быть абсолютно бессимптомной!. Большинство симптомов и признаков гипокальциемии связано с повышенной нервно-мышечной возбудимостью (тетания, парестезии, судороги, органический психосиндром) или отложением кальция в мягких тканях (катаракта, обызвествление базальных ядер)
Большинство симптомов и признаков гипокальциемии связано с повышенной нервно-мышечной возбудимостью (тетания, парестезии, судороги, органический психосиндром) или отложением кальция в мягких тканях (катаракта, обызвествление базальных ядер).
Нервно-мышечные проявления
Основным клиническим признаком тяжелой гипокальциемии является тетания — непроизвольные тонические сокращения мышц. Явной тетании часто предшествуют парестезии в пальцах рук и вокруг рта, но классическим ее проявлением служит карпопедальный спазм. Он начинается с приведения большого пальца с последующим сгибанием пястно-фаланговых суставов, разгибанием межфаланговых суставов и сгибанием кисти («рука акушера»). Непроизвольные мышечные сокращения болезненны. Хотя обычно страдают именно кисти, процесс может распространяться и на другие мышечные группы, включая мышцы гортани, что создает угрозу для жизни. Электромиографически регистрируются сдвоенные потенциалы действия двигательных нейронов. Тетания развивается не только при гипокальциемии, но и при гипомагниемии и метаболическом алкалозе. Самой частой ее причиной является дыхательный алкалоз, обусловленный гипервентиляцией.
Меньшая нервно-мышечная возбудимость (например, при уровне кальция в сыворотке 7-9 мг%) характеризуется скрытой тетанией, о которой свидетельствуют положительные симптомы Хвостека и Труссо. Симптом Хвостека возникает при постукивании по точке выхода лицевого нерва (примерно на 2 см кпереди от мочки уха тотчас под краем скулы) и проявляется сокращением лицевых мышц (от подергиваний угла рта до сокращений мышц всей половины лица). Специфичность этого симптома невелика- он наблюдается примерно у 25% здоровых людей. Симптом Труссо (тоническая судорога кисти) вызывается 3-минутным сдавливанием руки манжеткой тонометра, давление в которой выше систолического примерно на 20 мм рт. ст. Симптом Труссо более специфичен для тетании, но и он наблюдается у 1-4% здоровых людей.
Гипокальциемия предрасполагает к развитию локальных или системных судорог. К другим проявлениям со стороны ЦНС относятся повышение внутричерепного давления, отек соска зрительного нерва, спутанность сознания, слабость и органический психосиндром. При длительном гипопаратиреозе или псевдогипопаратиреозе происходит обызвествление базальных ядер, которое обычно протекает бессимптомно, но может быть причиной различных двигательных нарушений.
Другие проявления гипокальциемии
- Кардиологические. Замедляется реполяризация миокарда (удлинение интервала QT). Иногда разобщается электромеханическое сопряжение и развивается застойная сердечная недостаточность, не поддающаяся медикаментозному лечению (особенно у больных с исходными заболеваниями сердца).
- Офтальмологические. При хронической гипокальциемии часто развивается субкапсулярная катаракта, выраженность которой зависит от продолжительности и степени гипокальциемии.
- Кожные. Кожа часто сухая и шелушится- характерна ломкость ногтей.
Лечение гипокальциемии
Легкая форма: кальция глюконат 10% 2 мл/кг внутрь каждые 8 ч или 1—2 мл/кг за 15—30 мин в/в.
Тяжелая форма:
- кальция глюконат 10% 1-2 мл/кг в/в медленно (макс. 1 мл/мин) под контролем ЭКГ.
- при отсутствии эффекта заподозрить дефицит магния!
- Некрозы при паравазальном введении, некрозы печени при введении через пупочную вену, вазоспазмы.
- У всех детей могут возникнуть тяжелые аритмии и нарушения АВ-проведения вплоть до полной АВ-блокады, но особенно угрожаемыми являются дети, получающие сердечные гликозиды.
Остерегайтесь побочных эффектов кальция глюконата:
Острая гипокальциемия
При тетании внутривенно вводят хлорид (272 мг кальция в 10 мл), глюконат (90 мг в 10 мл) или глюцептат кальция (90 мг в 10 мл). За несколько минут вводят около 200 мг элементарного кальция. При появлении стридора необходимо освободить дыхательные пути. Одновременно кальций и быстродействующие препараты витамина D начинают вводить внутрь. До начала их действия количество внутривенно вводимого кальция можно доводить до 400-1000 мг в сутки. Кальций раздражает стенки вен, и его лучше вводить в крупную вену или через центральный венозный катетер.
Хроническая гипокальциемия
Задача терапии заключается в устранении симптомов и поддержании концентрации ионизированного кальция в сыворотке на уровне 8,5-9,2 мг%. При меньшей его концентрации у больного могут сохраняться клинические симптомы, а со временем (если одновременно повышен уровень фосфата) развиться катаракта. Приближение уровня кальция к верхней границе нормы может сопровождаться выраженной кальциурией из-за выпадения эффекта ПТГ, снижающего экскрецию кальция. В результате возникает риск нефролитиаза, нефрокальциноза и хронической почечной недостаточности. Кроме того, в таких условиях возрастает опасность передозировки лечебных средств и появления симптомов гиперкальциемии.Основу лечения хронической гипокальциемии составляют кальций и витамин D. Кальций назначают внутрь из расчета 1,5-3 г элементарного кальция в день. Столь большие дозы кальция позволяют снизить необходимые количества витамина D и быстро нормализовать содержание кальция в сыворотке, если от витамина D приходится отказаться из-за появления токсических симптомов. В продаже существует множество препаратов кальция, а также быстродействующие (кальцитриол) и очень длительно действующие препараты (эргокальциферол) витамина D. Эргокальциферол — наиболее дешевое средство, и, кроме того, большинству больных легко соблюдать схему его приема. Однако он постепенно накапливается в организме и может вызывать симптомы отравления
К добавлению других средств, влияющих на метаболизм кальция, следует относиться с сугубой осторожностью. Тиазидные диуретики, например, снижают экскрецию кальция с мочой и могут вызвать тяжелую гиперкальциемию в тех случаях, когда адаптивные механизмы не работают и уровень кальция в сыворотке зависит только от его экскреции
Подобно этому, интеркуррентные заболевания, нарушающие функцию почек (и тем самым экскрецию кальция), могут приводить к резкому повышению уровня кальция в сыворотке у больных, получающих большие дозы витамина D. Быстродействующие препараты витамина менее опасны в этом отношении, но более дороги и требуют более частых коррекций дозы.
Профилактика: недоношенным новорожденным дополнительно 5 мл/кг/ сутки кальция глюконата в базовую инфузию (1,25 ммоль/кг/сутки).
Причины развития тетании
Основной причиной данного патологического состояния считается нарушение обмена кальция в организме. Выделяют несколько форм тетанической патологии:
-
Идиопатическая форма
. Часто тетания развивается без всякого предшествующего патологического состояния, по крайней мере, клинически определимого. Эта, так называемая первичная, идиопатическая форма тетании встречается очень часто у молодых лиц мужского пола в возрасте 15-25 лет. -
Тетания у беременных
. У женщин тетания бывает гораздо реже, она наблюдается почти всегда во время беременности или в период кормления грудью. Способствующими факторами служат обыкновенно простуда, душевные волнения и переутомление. Именно поэтому судороги при беременности следует рассматривать как возможный приступ данного патологического состояния. -
Симптоматическая форма.
Симптоматическая тетания, которую характеризуют боли и судороги, зависит от инфекции или интоксикации. К первой категории относятся случаи патологии, развивающейся во время перенесения пациентом брюшного тифа или в периоде выздоровления от него, а также при холере, скарлатине, гриппе, кори, малярии. -
Желудочная форма.
Наблюдается чаще всего при сильных сужениях привратника вследствие старых или свежих язв желудка. -
Тетания после операции зоба.
Наблюдается почти всегда при полном удалении щитовидной железы и появляется спустя очень короткое время — через несколько часов или дней, после операции.
Гипокальциемия
В норме концентрация кальция в плазме крови человека составляет 2,2 – 2,5 ммоль/л. При ее снижении ниже 1,87 ммоль/л развивается патологическое состояние, называемое гипокальциемией.
Причины гипокальциемии
- Гипопаратиреоз. При длительной ишемии паращитовидных желез, их гипоплазии или удалении происходит резкое снижение содержания в крови паратгормона, необходимого для поддержания на физиологическом уровне содержания в плазме ионов кальция. В результате этого стимулируется избыточное выведение кальция почками и замедляется высвобождение этого элемента из костной ткани;
- Гиповитаминоз D. При этом состоянии нарушаются процессы всасывания кальция в кишечнике, а также его обмен в костной ткани, что является причиной гипокальциемии.
- Повышенная секреция антагониста паратгормона – тиреокальцитонина;
- Некоторые заболевания кишечника (синдром мальабсорбции, резекция участка тонкого кишечника, хронический энтерит), при которых нарушается абсорбция слизистой оболочкой тонкой кишки кальция;
- Ахолия – прекращение поступления в тонкий кишечник желчи, необходимой для нормального протекания процессов мембранного и полостного пищеварения, а также для метаболизма витамина D;
- Некомпенсированный хронический алкалоз. В этом случае из-за повышенного pH плазмы крови происходит активное связывание ионов кальция с белками, что является причиной гипокальциемии;
- Гипомагниемия. Дефицит магния в плазме крови приводит к снижению секреции паращитовидными железами паратгормона. Помимо этого, при гипомагниемии также снижается биологическая активность витамина D и паратгормона в костной ткани;
- Гипоальбуминемия (пониженное содержание в плазме крови белка). Причина гипокальциемии в данном случае заключается в том, что происходит снижение концентрации общего уровня сывороточного кальция за счет его фракций, связанных с альбуминами.
Гипокальциемия: симптомы
Гипокальциемия обычно сочетается с гиперкалиемией, что приводит к появлению повышенной возбудимости мышечных и нервных клеток, а также увеличивает скорость проведения в них возбуждения. Повышение нервно-мышечной возбудимости проявляется возникновением тетанических судорог, которые могут затрагивать различные группы мышц (мимические, гортани, кисти, ног и т.д.).
При легких степенях гипокальциемии наблюдается латентная тетания. Она характеризуется положительными симптомами Труссо (при надавливании на мышцы плеча возникают судороги мышц кисти) и/или Хвостека (судороги мимических мышц при раздражении ветви лицевого нерва).
Также симптомами гипокальциемии являются и различные нарушения кожной чувствительности (онемение, покалывание, жжение).
Другими симптомами гипокальциемии являются:
- Геморрагический и гипокоагуляционный синдромы. Они проявляются повышенной кровоточивостью из-за снижения свертываемости крови. Их развитие объясняется тем, что недостаток кальция повышает проницаемость стенок кровеносных сосудов. Помимо этого, этот химический элемент необходим для активации некоторых факторов свертывающей системы крови.
- Дистрофические изменения тканей, являющихся производными эктодермы. Они проявляются различными дефектами зубов, повышенной ломкостью ногтей и волос, сухостью кожи, развитием катаракты.
- Нарушения сердечного ритма.
Гипокальциемия у детей
Дефицит кальция, приводящий к развитию гипокальциемии, может наблюдаться у детей любого возраста. Очень часто к развитию у них этого патологического состояния приводит недостаток в пищевом рационе кальция и фосфора, витамина D. Помимо этого гипокальциемия у детей может быть обусловлена и любой другой причиной из перечисленных выше.
Гипокальциемия у детей обычно проявляется триадой симптомов:
Карпопедальный спазм. При нем кисти принимают характерное положение, называемое «рукой акушера»;
Диагностика острой гипокальциемии
Гипокальциемия проявляется характерным сочетанием признаков и симптомов. Большинство из них связано с повышенной возбудимостью нервов. Больные вначале отмечают парестезии вокруг рта, а также в пальцах рук и ног. Затем возникают судороги и спазмы мышц (чаще всего карпопедальный спазм) и диффузная гиперрефлексия. Спазмофилия может приобретать характер общей тетании с развитием ларингоспазма и остановки дыхания. Повышенная возбудимость ЦНС приводит к генерализованным судорогам (особенно у больных с судорожными расстройствами в анамнезе).При физикальном исследовании часто обнаруживают признаки повышения нервно-мышечной возбудимости. Наблюдается симптом Хвостека — подергивание мышц лица в ответ на постукивание молоточком в точке выхода лицевого нерва (примерно на 2 см кпереди от уха ниже скуловой дуги). Площадь сокращающихся лицевых мышц грубо пропорциональна тяжести гипокальциемии. Симптом Труссо вызывают наложением на предплечье манжетки тонометра, давление в которой в течение 3-5 минут удерживают примерно равным систолическому. Положительная реакция — тоническая судорога кисти, обусловленная кратковременной ишемией гипервозбудимых нервов руки.Со стороны сердечно-сосудистой системы при гипокальциемии наблюдаются снижение артериального давления, нарушения сократимости и проводимости сердца. На ЭКГ выявляется удлинение интервала QT. Признаки хронической гипокальциемии (субкапсулярные катаракты и обызвествление базальных ганглиев) помогают идентифицировать больных с высоким риском острого снижения уровня кальция в сыворотке.
{module директ4}
Определение общего кальция и альбумина в сыворотке (и, если возможно, ионизированного кальция) позволяет быстро диагностировать гипокальциемию, а определение уровней ПТГ, 25(OH)D и 25(OH)2D в плазме способствует выяснению причины низкой концентрации кальция. Для исключения гипомагниемии определяют уровень Mg2+ в сыворотке. Дефицит магния может проявляться теми же симптомами и признаками, что и гипокальциемия. Восполнение дефицита этого иона следует начинать еще до проведения дополнительных диагностических исследований.Необходимо проверить, получал ли больной лекарственные средства, снижающие уровень кальция в сыворотке (например, бисфосфонаты, кальцитонин, аспарагиназу, цисплатин, фоскарнет).Определение активности амилазы и липазы в сыворотке помогает диагностировать панкреатит к качестве причины гипокальциемии, а определение активности креатинфосфокиназы и альдолазы позволяет исключить рабдомиолиз.Диагностические ошибки возможны в ближайшем периоде после паратиреоидэктомии. Гипопаратиреоз трудно сразу отличить от синдрома голодных костей. Определение уровня ПТГ в сыворотке (который должен быть низким при гипопаратиреозе и повышенным при синдроме голодных костей) занимает несколько дней, и поэтому не помогает быстрой диагностике. О причине гипокальциемии можно судить по уровню фосфата в сыворотке (повышенном при гипопаратиреозе и сниженном при синдроме голодных костей) или моче (обычно сниженном при гипопаратиреозе). Однако результаты соответствующих определений практически не влияют на лечение острой гипокальциемии, и точный диагноз важен лишь для последующего лечения исходного заболевания.
Симптомы и признаки острой гипокальциемии:
Симптомы
- Онемение тканей вокруг рта
- Парестезии (покалывания) дистальных отделов конечностей
- Гиперрефлексия
- Подергивания мышц
- Карпопедальный спазм
- Ларингоспазм
- Судороги
- Кома
Признаки
- Симптом Хвостека
- Симптом Труссо
- Артериальная гипотония
- Брадикардия Удлинение интервала QТ
- Аритмии
Диагностические мероприятия
Диагностика заключается не только в том, чтобы конкретно выявить рассматриваемое заболевание – важно выяснить причину, которая привела к такому нарушению. Заподозрить синдром гиперкальциемии врач может, основываясь на жалобы пациента и сопоставляя их с присутствием онкологического заболевания в анамнезе
Но и эти данные не позволяют поставить диагноз, пациент обязательно должен пройти полноценное обследование. Как правило, специалисты рекомендуют сдать анализы крови для определения уровня общего кальция (исследование проводится дважды) и определения уровня свободного кальция.
Для того чтобы результаты обследования были максимально достоверными, пациент должен соблюдать некоторые правила:
- За сутки до назначенного исследования не употреблять алкогольные напитки.
- За 30 часов до назначенного обследования избегать тяжелых физических нагрузок.
- Из питания за три дня до сдачи анализов исключаются продукты с высоким содержанием кальция, так как это может «смазать» результаты.
- За 8 часов пациент должен полностью отказаться от приема пищи.
Если анализы крови на уровень общего и свободного кальция выявили, что показатели завышены, то врач должен будет выяснить и истинную причину такой патологии. Именно для этого больному будет назначено дополнительное обследование:
- анализ мочи для определения количества кальция, выделяемого с ней;
- анализ крови на присутствие показателей костного метаболизма;
- анализ мочи для выявления или подтверждения отсутствия в ней белка Бенс-Джонса;
- анализ крови на уровень ПТГ и ПТГ-подобных пептидов;
- биохимический анализ крови с акцентом на почечные пробы.
Если синдром гиперкальциемии связан с онкологической патологией, то у больного будет выявлен пониженный уровень фосфата в крови, повышенный уровень ПТГ-подобных пептидов, а вот в моче будет выявлено нормальное или немного выше нормы содержание кальция в моче.
Если рассматриваемый синдром связан с миеломной болезнью, то в моче будет выявлен белок Бенс-Джонса, а в крови – высокий уровень СОЭ и нормальный уровень фосфатов.
При проведении диагностических мероприятий могут применяться и инструментальные методы:
- ультразвуковое исследование почек;
- рентгенография костей;
- электрокардиография;
- денситометрия (позволяет диагностировать остеопороз).
Неонатальная гипокальциемия
Данное состояние диагностируется у новорожденных вскоре после появления на свет. Как правило, кальциевая недостаточность выявляется в первые несколько дней жизни. Однако проблема может обнаружиться через 3 и более дней.
Приводящими к заболеванию факторами риска считаются: преждевременные роды, диабет у роженицы. В более взрослом возрасте проблема может возникнуть из-за употребления коровьего молока. Педиатры не рекомендуют вводить этот продукт в рацион ребенка до 8-12 месяцев жизни.
Симптомы неонатальной гипокальциемии (возраст детей от рождения до 7 дней) следующие:
- снижение артериального давления;
- тахикардия;
- учащенное дыхание;
- высокий риск апноэ (внезапной остановки дыхания);
- беспокойство, нервозность;
- плохой аппетит, отказ от груди;
- судорожный синдром.
Признаки гипокальциемии у грудничков таковы:
- чрезмерная потливость во время еды и сна;
- выкатывание волос на затылке (при недостатке макроэлемента малыш трется головой о подушку);
- пугливость и вздрагивание при резких и громких звуках;
- дрожание подбородка во время плача;
- сухость кожи;
- плохой аппетит;
- судороги и мышечные спазмы;
- ухудшение сна.
К клиническим симптомам гипокальциемии у грудничка относится:
- чрезмерная потливость во время еды и сна;
- выкатывание волос на затылке (при недостатке макроэлемента малыш трется головой о подушку);
- пугливость и вздрагивание при резких и громких звуках;
- дрожание подбородка во время плача.
Чтобы узнать, есть ли у ребенка дефицит кальция в организме, существует несколько простых методов:
- Кончиком пальца легко постучите по щечке малыша (в области уголка рта). Если происходит подергивание, то возможен дефицит кальция.
- Сожмите в руке ручку ребенка в средней трети плеча. Если при этом его пальчики свело судорогой, вероятность недостатка очень высока.
При первых же симптомах обращайтесь к врачу. Ведь дефицит этого макроэлемента в детском организме часто становится причиной возникновения рахита. Это заболевание может привести к инвалидности, физическому и психическому отставанию в развитии.
Дефицит кальция у детей может возникнуть в период формирования и развития изгибов позвоночника и ходьбы. При этом наблюдается нарушение осанки и искривление костей конечностей, у деток часто низкая масса тела. Когда ребенок подрастает, гипокальциемия приводит к расслаиванию и ломкости ногтей, появлению трещин в уголках рта, анемии и судорогам.
При лечении дефицита Ca младенцы получают глюконат кальция внутривенно и принимают препараты перорально. При рахите прием средств необходимо сочетать с употреблением витамина D детьми. Однако дозировку должен назначать лишь врач.

Comments
(0 Comments)