Урикемия
Лечение гиперурикемии
Врачи при лечении гиперурикемии используют несколько подходов. В первую очередь необходимо соблюдать диету при гиперурикемии, которая подразумевает полное исключение из рациона продуктов с высоким содержанием пуринов. Таким образом, из рациона придется исключить следующие продукты:
- алкогольные напитки и пиво (иногда допускается небольшое количество сухого вина);
- рыбные и мясные блюда в запеченном, жареном и тушеном виде;
- наваристые рыбные и мясные супы;
- сердце, почки, печень, колбасные изделия, различные копчености, консервы и бобовые (горох, фасоль, соя).
Также диета при гиперурикемии подразумевает ограничение употребления шпината, щавеля, сыра, редиса, какао, шоколада, цветной капусты. Зато приветствуются следующие продукты:
- мясо курицы, индейки, кролика;
- различные вегетарианские супы и первые блюда, приготовленные на «втором» рыбном или мясном бульоне;
- молочные и кисломолочные продукты;
- ягоды, зелень, овощи и фрукты.
Особое предпочтение при лечении гиперурикемии следует отдавать фруктам и овощам, богатым калием (баклажаны, тыква, белокачанная капуста, огурцы, морковь, сладкий перец, абрикосы, зеленый горошек, виноград, дыни, груши, яблоки). Из ягод наиболее полезными будут ярко-красные, синие и темные (черешня, вишня, клюква, голубика, калина, боярышник, брусника). Все они богаты веществами, способствующими снижению концентрации мочевой кислоты в крови.
При лечении гиперурикемии следует выпивать ежедневно около 2-2,5 литров воды. Большое количество жидкости разбавляет мочу и является отличной профилактикой образования камней в почках. Вода лучше всего подойдет родниковая, полезно в нее добавлять немного сока лимона, брусники или клюквы.
Раз в неделю необходимо делать разгрузочные дни.
При медикаментозном лечении гиперурикемии пациентам назначают пробенецид, который способствует снижению мочевой кислоты. При симптомах гиперурикемии врачи также широко используют аллопуринол, ингибитор ксантиноксидазы.
Видео с YouTube по теме статьи:
И лейкозах
, а при солидных опухолях встречаются редко.
Гиперурикозурия. Экскреция мочевой кислоты
повышается у нелеченных больных с миелопролиферативными заболеваниями
, ОМЛ
, ХМЛ
и ОЛЛ
. При лимфомах
экскреция мочевой кислоты нормальная или слегка повышенная. Большое
количество мочевой кислоты образуется при химио- и лучевой терапии в
результате массовой гибели опухолевых клеток, особенно у больных с лимфомами
и лейкозами
.
Диагноз ставится при определении уровней мочевой кислоты в сыворотке и
моче. В норме с мочой выводится 300-500 мг мочевой кислоты в сутки.
I. Профилактика играет главную роль:
Обильное питье необходимо, чтобы увеличить выведение мочевой кислоты и
уменьшить ее концентрацию в почечных канальцах. Диурез должен быть не менее
100 мл/ч.
Ощелачивание мочи. С помощью тест-полосок нужно следить, чтобы рН мочи
находился в диапазоне 7,0-7,5. В часы бодрствования больной должен
принимать бикарбонат натрия по 1-3 г внутрь каждые 4 ч. Для поддержания
щелочной реакции мочи ночью назначают ацетазоламид
, 250-500 мг внутрь на ночь. Можно использовать также препараты,
содержащие цитрат натрия или калия.
— Аллопуринол
. При миелопролиферативных заболеваниях
аллопуринол необходимо принимать постоянно, а при других гемобластозах
— во время противоопухолевой терапии, начиная не менее чем за 12 ч до ее
начала. Обычно доза составляет 300-600 мг/сут внутрь, иногда требуются
более высокие дозы. Существует аллопуринол для в/в введения, но он дорогой.
При достижении ремиссии аллопуринол можно отменить.
II. Быстро снизить уровень мочевой кислоты можно с помощью в/в введения расбуриказы
— рекомбинантной уратоксидазы. Расбуриказа стоит очень дорого и одобрена
только для детей; вводят по 0,15-0,2 мг/кг/сут в/в в течение нескольких
суток.
III. Лечение почечной недостаточности вследствие поражения почек при
гиперурикемии:
Промывание мочеточников через нефростому и хирургическое удаление камней
могут потребоваться при почечной колике и обструкции мочеточника.
Гемодиализ показан, если перечисленные выше меры не улучшили функцию
почек, поскольку мочекислая нефропатия обычно бывает осложнением
эффективной противоопухолевой терапии. В выведении мочевой кислоты
гемодиализ помогает лучше, чем перитонеальный диализ.
Причины повышения уровня мочевой кислоты
Клинические исследования показывают вероятность гиперурикемии у пациентов со следующими патологическими состояниями:
- Ожирение;
- Сахарный диабет (инсулиннезависимый);
- Мочекаменная болезнь.
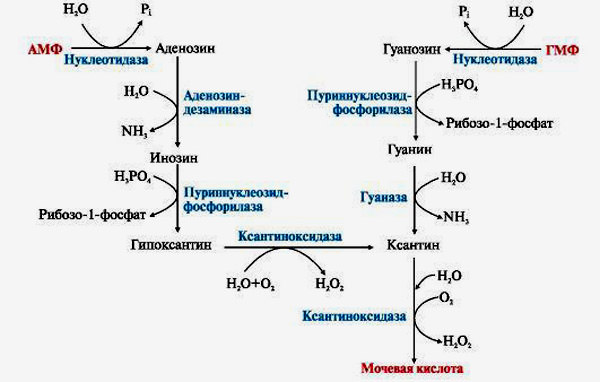
Схема образования мочевой кислоты
Медицинская практика позволила убедиться, что подагра наблюдается среди населения стран, где преобладает мясная пища. Мочевая кислота – это конечный продукт обмена протеинов.
У вегетарианцев гиперурикемия провоцируется запуском компенсаторных механизмов, направленных на выработку необходимых для организма белков.
А вы знали, что нефролитиаз может стать причиной развития гиперурикемии? . Читайте внимательно, как лечить мелкие камни и можно ли избежать осложнений.
Многие нелеченные заболевания почек могут привести к почечной недостаточности. О симптомах и причинах синдрома читайте .
А здесь все о солевом диатезе. К чему может привести склонность к отложению солей и возможно ли навсегда излечиться от этого заболевания?
Патогенез увеличения уратов крови
 Нарушенный обмен уратов приводит к повышению фосфатов.
Нарушенный обмен уратов приводит к повышению фосфатов.
Комбинация этих патогенетических звеньев обуславливает повреждение коронарной и почечной артерий.
Атеросклероз, ишемическая болезнь сердца, повышение артериального давления, почечнокаменная болезнь – последствия состояния.
Ведущие патогенетические факторы гиперурикемии:
- Увеличение выработки мочевой кислоты;
- Дисбаланс между обратным всасыванием и секрецией уратов.
Гиперпродукция уратов возникает при повышении активности фермента ГГФТ (гипоксантин-гуанин-фосфорибозилтрансфераза). Его функциональность контролируется генами, расположенными в Х-хромосоме (мужская). Факт объясняет причину высокой частоты подагры у мужчин.
Выраженный дефицит фермента (ГГФТ) приводит к появлению синдрома Леша-Найхена, при котором заболевание протекает в крайне тяжелой степени.
Канальцевый белок Томма-Хорсвелла является причиной ювенильной наследственной формы заболевания.

Гиперпродукция уратов
Нозология характеризуется тремя патогенетическими звеньями:
- Инсулиннезависимый диабет;
- Дисплазия почек;
- Кистозная дисплазия почек.
Увеличение концентрации мочевой кислоты прослеживается при следующих состояниях:
- Врожденная непереносимость фруктозы;
- Повышенное внутриклеточное разрушение АТФ;
- Хронический алкоголизм;
- Гликогеноз (1,2,5 типа).
Симптоматическая гиперурикемия формируется при сильном уменьшении кислотности мочи (pH меньше 5), когда возникает кристаллизация мочевой кислоты урины.
Лечение бессимптомной гиперурикемии.
Диета: Уменьшить до минимума употребление пищи, при
расщеплении которой образуется значительное количество мочевой кислоты — это
мясные супы и отвары, жирное, жареное и копченое мясо, паштеты, сало, печень,
почки, мозги, наваристые бульоны, говяжий язык, грибы, сардины, шпроты,
селедку, рыбная икра, рыбная уха, жареную рыба, кильки, фасоль, горох,
пиво, помидоры, шпинат, цветная капуста, кофе, какао, шоколад.
Бедны
пуринами молоко и молочные продукты, яйца, картофель, большинство овощей, хлеб,
крупы, фрукты и ягоды.
Из минеральных вод лучше выбирать щелочные минеральные воды.
Виды гиперурикемии
По характеру возникновения определяют первичную и вторичную форму заболевания.
Первичная гиперурикемия имеет идиопатический характер, т.е. возникает по неясным, не выявленным причинам. Считается, что она возникает как следствие нарушения биосинтеза на молекулярном уровне и распада нуклеидов в результате патологии метаболизма пуринов (пурины — жизненно важные вещества, имеющиеся во всех клетках организма человека).
Вторичная гиперурикемия отмечается при ускоренном распаде аденозинтрнфосфатаи и возникает как следствие каких-либо заболеваний. Подобная форма часто наблюдается при гипоксии различного вида, а также при нарушении баланса лактата и глюкозы в крови, кроме того при злоупотреблении алкоголем.
Вторичная гиперурикемия может быть результатом опухолевого процесса при миело- и лимфопролифера-тивных болезнях, инфекционном мононуклеозе, пернициозной анемии и других заболеваниях с разрастанием тканей путем деления клеток.
Лечение также может стать причиной вторичной гиперурикемии.
Частым последствием подобного формы является почечная недостаточность, возникающая в результате блокирования кристаллами мочевой кислоты почечных канальцев.
Последствия при повышенной мочевой кислоте
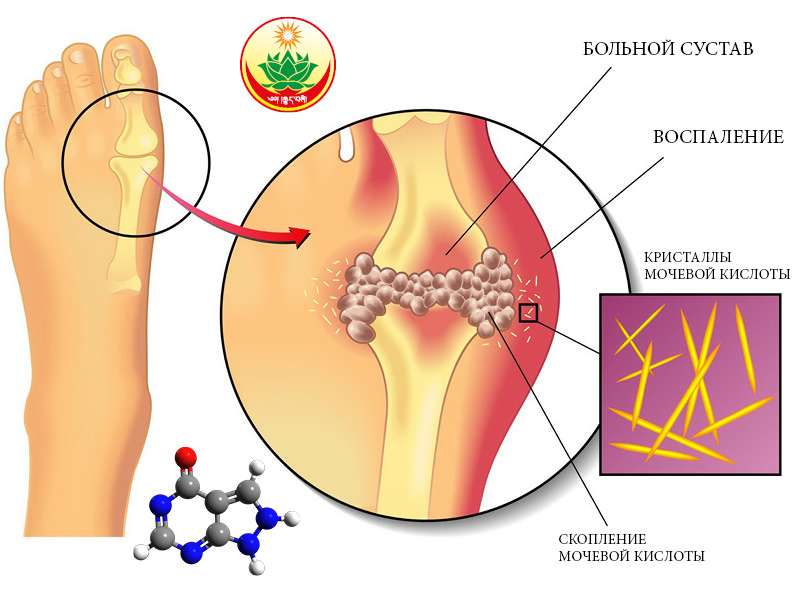 С током крови избыточное количество мочевой кислоты распространяется по всему организму, в результате развивается комбинация системных нарушений и местных проявлений различных видов:
С током крови избыточное количество мочевой кислоты распространяется по всему организму, в результате развивается комбинация системных нарушений и местных проявлений различных видов:
- сниженный в результате постоянной интоксикации иммунитет в сочетании с усиленной работой почек по выделению продуктов распада пурина приводит к развитию почечных инфекций – и ;
- если добавляется гиперурикозурия (исходно здоровые почки выводят избыток продуктов распада пурина), создаются условия для образования и мочевыводящих путях либо развития ;
- отложения уратов в тканях костей и хрящей вызывают подагрические патологии, с периодическими острыми приступами;
- гиперурикемия в первом триместре беременности – это риск нарушений развития плода.
Все изменения, имеющие место при гиперурикемии, могут происходить как в отдельно взятых участках тканей, так и иметь системный, взаимосвязанный характер.
В отсутствии последствий и серьезных первичных патологий для коррекции уровня мочевой кислоты в крови достаточно соблюдения диеты. Дополнить ее можно приготовлением отваров и настоек из лечебных трав и пищевых продуктов – таких рецептов в народной медицине множество.
Диета при гиперурикемии
Это именно та мера, которая может дать наилучший результат в домашних условиях. Свой рацион надлежит насытить такими продуктами:
- постные мясо и рыба (не более трех раз в неделю);
- овощи и фрукты без дополнительной обработки, особенно богатые калием (тыква, баклажаны, огурцы, капуста, морковь, перец, абрикосы, виноград, яблоки, груши, бахчевые);
- ягоды (смородина, земляника, вишня, крыжовник);
- овощные бульоны;
- крупяные каши и хлеб – не забывая о чувстве меры;
- молочные и продукты его брожения (творог, сметана, йогурт);
- яйца (1-2 в день);
- сладости (зефир, мармелад, пастила, варенье, мед – небольшими порциями);
- компоты, например, из сухофруктов;
- фруктовые соки и щелочная минеральная вода (общий объем жидкости, потребляемой в сутки должен приближаться к 2 л).
Овощи желательно в недоваренном либо сыром виде, отдавать предпочтение паровым мясу и рыбе.
Исключить из ежедневного меню следует:
- жирные виды мяса, птицы и рыбы;
- субпродукты, копчености, икру;
- консервированную рыбу и мясо, особенно шпроты;
- «тяжелые» бульоны;
- шоколад, кофе, крепкий чай;
- сыры;
- бобовые овощи и грибы;
- проростки злаковых культур и спаржу;
- спиртные напитки, особенно пиво;
- мучную сдобу и кондитерские изделия, богатые быстрыми углеводами.
Рецепты народной медицины
-
Картофельный сок
. Для его приготовления можно воспользоваться соковыжималкой или натереть клубень на терке, а затем отжать массу через марлю. Пить по ¼ или ½ стакана три раза в день. Желательно готовить каждый раз свежую порцию. Сок нежелательно употреблять вместе с тяжелыми животными белками (мясо, рыба). -
Березовые почки или листья
. 2 столовые ложки залить кипятком (около 400 мл) и варить 15 минут. Процедить и применять отвар трижды в день. За один раз можно выпивать до 100 мл средства. -
Листья крапивы
. Их нужно измельчить (и использованием блендера или мясорубки), после чего отжать через марлю. Пить по одной десертной ложке трижды в сутки. -
Лимон с чесноком
. Тщательно измельчить лимоны с цедрой (4 штуки) и 3 чесночных головки. Перемешать и залить 1-1,5 литрами кипятка. После суточного настаивания отфильтровать. Принимать разово – 50 мл в сутки. -
Фасоль
. В виде отвара стручков овощ приносит пользу, а не вред при гиперурикемии. Потребуется измельчить 40 г стручков и залить 1 литром воды. Далее довести до кипения и варить около часа. Затем остудить, процедить и принимать до 6 раз в сутки по одной столовой ложке. -
Цветки сирени
. Приготовить такое домашнее лекарство просто – достаточно 2 столовых ложки цветков залить спиртом (200 мл) строго в посуде из стекла. Выдержать настой в темноте в течение семи дней, процедить. Режим приема – 3 раза в день. Разовая доза – не более 25 капель.
Также популярны рецепты с применением корня сабельника, коры ольхи, травы ряски и щавелевых корневищ. Сырье для приготовления можно купить в аптеке, способ приготовления можно прочитать на упаковке.
Несмотря на то, что отсутствие симптомов при длительном развитии гиперурикемии считается негативной особенностью болезни, именно оно дает возможность предпринять своевременные попытки коррекции рациона питания. Общие указания, касающиеся диеты, можно с успехом применять и для профилактики. В «смягченном» виде они могут использоваться при составлении повседневного меню без каких-либо потерь в качестве жизни.
Диагностика
При появлении признаков следует обратиться к врачу. Только изучив симптоматику, он сможет правильно составить план диагностики заболевания. Как правило, в первую очередь проводят:
- исследование мочи;
- анализ на содержание в крови мочевой кислоты;
- тщательное обследование почек и мочеточников;
- рентгенография суставов.
Чтобы исследования дали точную информацию, необходимо придерживаться определенных правил перед сдачей анализов. Если речь идет о крови и урине, то в течение нескольких дней до сдачи материала категорически запрещается употреблять продукты, богатые белком. Кроме того, необходим полный отказ от алкоголя.
Патогенез бессимптомной гиперурикемии
Повышенное потребление с пищей пуринов и/или
белков, высокие дозы алкоголя или нарушения в системе ферментов,
метаболизирующих ксантины, снижение скорости клубочковой фильтрации, прием
тиазидных или тиазидоподобных диуретиков приводит к увеличению уровня мочевой
кислоты в плазме.
Бессимптомная гиперурикемия встречается у 25
% больных артериальной гипертензией, у 75 % больных с тяжелой АГ и у половины
больных, принимающих тиазидные и тиазидоподобные диуретики, и является, как
правило, следствием нарушенного клиренса уратов почками.
В свою очередь, при постоянной
гиперурикемии развитие артериальной гипертензии связано с развитием
прегломерулярной артериопатии и тубулоинтерстициальным поражением.
Повышение уровня мочевой кислоты
стимулирует активацию ренин-ангиотензиновой системы и усугубляет дисфункцию
эндотелия.
Кроме того, в условиях ишемии
происходит превращение фермента ксантиноксиредуктазы в ксантиноксидазу, что
приводит к изменению метаболизма ксантинов, превращению мочевой кислоты из
антиоксиданта в прооксидант и стимулированию оксидативного стресса.
Гиперурикемия приводит к
эндотелиальной дисфункции за счет угнетения синтеза NO. Этот эффект мочевой
кислоты обусловлен ее прооксидантными свойствами в условиях измененного
метаболизма.
Мочевая кислота также стимулирует
пролиферацию гладкомышечных клеток сосудов путем активации ростовых факторов,
вазоконстрикторных и провоспалительных молекул.
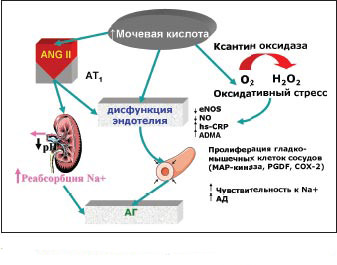
Таким образом, мочевая кислота
является не только маркером, но и активным компонентом развития артериальной
гипертензии.
Краеугольным камнем в понимании роли мочевой
кислоты как независимого предиктора кардиоваскулярной заболеваемости и
смертности у больных артериальной гипертензией стало исследование PIUMA Study,
включавшее 1720 больных АГ, наблюдавшихся в течение 12 лет.
У больных АГ с исходным уровнем мочевой
кислоты более 396 мкмоль/л риск кардиоваскулярных событий, фатальных
сердечно-сосудистых событий и общей смертности был достоверно выше, чем у
больных с исходным уровнем мочевой кислоты от 268 до 309 мкмоль/л.
С другой стороны, у больных АГ с низким
исходным уровнем мочевой кислоты (менее 268 мкмоль/л) также было достоверно больше
количество сердечно-сосудистых событий и выше общая смертность.
В исследовании SHEP подтвердилась линейная
зависимость у больных с АГ количества кардиоваскулярных событий, за исключением
инсультов, от исходного уровня мочевой кислоты.
Терапия тиазидным диуретиком в
обычных терапевтических дозах (25 мг хлорталидона) у половины больных в течение
года привела к повышению уровня мочевой кислоты
Однако наиболее важно то, что в группе
больных, у которых применение тиазидного диуретика привело к повышению уровня
МК, количество сердечно-сосудистых событий было на 42 % выше, чем в группе
больных, у которых не было отмечено повышение мочевой кислоты.
Исследование SHEP дало два важных вывода для
клинической практики.
Применение тиазидных диуретиков в обычных терапевтических
дозах приводит у половины больных в течение года к бессимптомному повышению
уровня мочевой кислоты, с которым ассоциируется значительное увеличение
количества кардиоваскулярных событий
Следовательно, у таких больных необходимо
мониторирование уровня мочевой кислоты и его снижение.
Доказана роль мочевой кислоты и в развитии
гипертрофии миокарда левого желудочка у больных артериальной гипертензией.
Полагают, что мочевая кислота обладает
способностью стимулировать рост кардиомиоцитов.
Повышение уровня мочевой кислоты в пределах
390–650 ммоль/л значительно и достоверно увеличивало количество больных с гипертрофией
ЛЖ независимо от индекса массы тела, уровня креатинина, наличия диабета и
дислипидемии. Аналогичные результаты были получены у лиц с нормальным
артериальным давлением (Mitsuhashi H.,
2009).
Гиперурикемия также рассматривается как
важный компонент метаболического синдрома. Более
того, первые определения метаболического синдрома включали гиперурикемию как основной компонент
наряду с гипертензией и гипергликемией. Многочисленные исследования позволили
четко определить роль мочевой кислоты в патогенезе метаболического синдрома.
Таким образом, гиперурикемия —
сильный, независимый и, главное, модифицируемый предиктор сердечно-сосудистой и
общей смертности у больных с высоким и очень высоким сердечно-сосудистым риском
(АГ, ИБС, цереброваскулярные заболевания, ХСН, метаболический синдром/сахарный
диабет).
Соответственно, необходима
разработка методов коррекции бессимптомной гиперурикемии и доказательство их
эффективности в рандомизированных проспективных исследованиях.
Гиперурикозурия
Повышение мочевой кислоты отмечается не только в крови. Наряду с гиперурикемией, при нарушении пуринового обмена может присутствовать и такое состояние, как гиперурикозурия, что обозначает увеличение уровня МК в моче. Гиперурикозурия дает усиленное выделение уратов натрия с мочой и является причиной образования уратных камней в почках, то есть, причиной развития мочекаменной болезни (при гиперурикозурии 1/4 пациентов страдает мочекаменной болезнью, которую сформировали уратные камни). Обычно подобная патология преследует взрослых людей, хотя дети также от нее не защищены. Правда, несколько в меньшей степени.

Поскольку в нормальных условиях соли МК свободно диссоциируют в моче, уратные камни не образуются, если рН мочи находится в пределах нормы. Однако закисление урины препятствует диссоциации, что приводит к накоплению в больших количествах солей мочевой кислоты, кристаллы которых в довольно концентрированной моче, имеющей очень кислую реакцию (рН
Гиперурикозурия может сопровождать следующие состояния:
- Миелопролиферативные процессы (острый и хронический миелолейкоз);
- Другую гематологическую патологию (острый лимфолейкоз, миеломная болезнь);
- Лучевое и химиотерапевтическое лечение (когда клетки опухоли гибнут массово);
- Подагру.
Уратные камни чаще образуются на фоне гиперурикемии, вызванной различной патологией, и подагры, хотя в других случаях также возможно их формирование (постоянное нарушение диеты).
Типичным симптомом, указывающим на присутствие уратных камней, является почечная колика, которая характеризуется болями высокой интенсивности в поясничной области. Пациенты в период приступа, испытывая сильнейшие страдания, в буквальном смысле «лезут на стенку».
Факторы риска
В основе развития гиперурикемии лежит повышенное чрезмерное образование мочевой кислоты. К такому нарушению метаболизма могут привести следующие факторы:
- сбой в функционировании почек;
- участие пуриновых оснований в обмене веществ;
- превышение допустимых норм фруктозы в рационе.
Заболевание, развиваясь на фоне ускоренного образования мочевой кислоты, чаще обуславливается воздействием таких факторов:
- участием пурина в метаболических процессах;
- ухудшением функции почек;
- повышенным содержанием фруктозы в ежедневном рационе.
Риск заболеваемости гиперурикемией повышается, если на организм человека воздействуют факторы риска. К ним относятся:
- злоупотребление алкоголем;
- неправильное питание;
- физические факторы, вызывающие разрушение клеток;
- соблюдение неправильно разработанных диет;
- мужской пол;
- период перед менопаузой у женщин;
- преклонный возраст;
- наличие в организме болезней внутренних органов;
- применение некоторых лекарств (тиазидных диуретиков).
Вследствие накопления мочевой кислоты развиваются тубулоинтерстициальный нефрит, почечнокаменная болезнь, подагрический артрит и прочие патологии. Крайне негативно воздействует такая патология на развивающийся плод.
Повышение мочевой кислоты очень зависит от питания, поэтому необходимо разумно составлять свой рацион.
Список использованной литературы
- Бильченко А.В. (2009) Гиперурикемия как фактор риска развития сердечно-сосудистых заболеваний и смертности. Здоров’я України, 10(1): 46–48.
- Братусь В.В., Талаева Т.В., Шумаков В.А. (2009) Ожирение, инсулинорезестентность, метаболический синдром: фундаментальные и клиничные аспекты. Четверта хвиля, Київ, 413 с.
- Коваленко В.Н., Шуба Н.М. (2008) Практические навыки в ревматологии: Учеб. пособие. МОРИОН, Киев, 255 с.
- Насонова В.А., Барскова В.Г. (2004) Лекции для практикующих врачей, Москва, 2004. Рос. нац. конгресс «Человек и лекарство».
- Becker M.A., Schumacher H.R.Jr., Wortmann R.L. et al. (2005) Febuxostat compared with allopurinol in patients with hyperuricemia and gout. N. Engl. J. Med., 353(23): 2450–2461.
- Cutolo M. (2012) Chronobiology and the treatment of rheumatoid arthritis. Curr. Opin. Rheumatol., 24: 312–318.
- Dinarello C.A. (2005) Blocking IL-1 in systemic inflammation. J. Exp. Med., 201(9): 1355–1359.
- Edwards N.L. (2009) Febuxostat: a new treatment for hyperuricaemia in gout. Rheumatology (Oxford). 48(Suppl. 2): ii15–ii19.
- Hamburger M., Baraf H.S., Adamson T.C. 3rd et al. (2011) 2011 recommendations for the diagnosis and management of gout and hyperuricemia. Phys. Sportsmed., 39(4): 98–123.
- Kekäläinen P., Sarlund H., Laakso M. (2000) Long-term association of cardiovascular risk factors with impaired insulin secretion and insulin resistance. Metabolism, 49(10): 1247–1254.
- Krishnan E., Pandya B.J., Chung L. et al. (2011) Hyperuricemia and the risk for subclinical coronary atherosclerosis-data from a prospective observational cohort study. Arthritis Res. Ther., 13(2): R66.
- Lottmann K., Chen X., Schädlich P.K. (2012) Association between gout and all-cause as well as cardiovascular mortality: a systematic review. Curr. Rheumatol. Rep., 14(2): 195–203.
- Martinon F., Mayor A., Tschopp J. (2009) The inflammasomes: guardians of the body. Ann. Rev. Immunol., 27: 229–265.
- Martinon F. (2010) Signaling by ROS drives inflammasome activation. Eur. J. Immunol., 40(3): 616–619.
- Pacifico L., Cantisani V., Anania C. et al. (2009) Serum uric acid and its association with metabolic syndrome and carotid atherosclerosis in obese children. Eur. J. Endocrinol.,160(1): 45–52.
- Saito J., Matsuzawa Y., Ito H. et al. (2010) The alkalizer citrate reduces serum uric Acid levels and improves renal function in hyperuricemic patients treated with the xanthine oxidase inhibitor allopurinol. Endocr. Res., 35(4): 145–154.
- Spitsin S., Koprowski H. (2010) Role of uric acid in Alzheimer’s disease. J. Alzheimers Dis. 19(4): 1337–1338.
- Takayama S., Kawamoto R., Kusunoki T. et al. (2012) Uric acid is an independent risk factor for carotid atherosclerosis in a Japanese elderly population without metabolic syndrome. Cardiovasc. Diabetol., 11: 2.
- Zhang H.N., Guo J.F., He D. et al. (2012) Lower serum UA levels in Parkinson’s disease patients in the Chinese population. Neurosci Lett., 514(2): 152–155.
Гіперурикемія — мультиморбідна патологія в ревматології
Н.М. Шуба
Резюме. У статті обговорюються сучасні аспекти етіопатогенезу подагричного артриту, висвітлено нові погляди на патофізіологічні значення сечової кислоти, наведено останні клінічні рекомендації (EULAR, 2011) з лікування пацієнтів із подагрою та гіперурикемією. Також містяться дані щодо останніх сучасних методів фармакотерапії при гіперурикемії.
Ключові слова: подагра, сечова кислота, алопуринол, фебуксостат.
Hyperurecemia — multimorbidity in rheumatology
N.M. Shuba
Summary. The modern aspects of etiopathogenesis of gout are discussed in the article, the new approaches for the pathophysiological meaning of uric acid are highlighted, the latest clinical recommendations (EULAR, 2011) for the treatment of patients with gout and hyperurecemia are presented. There are also the latest data from the recent methods of pharmacotherapy of hyperurecemia are described.
Key words: gout, uric acid, allopurinol, febuxostat.
Адрес для переписки:
Шуба Неонила Михайловна
04112, Киев, ул. Дорогожицкая, 9
Национальная медицинская академия
последипломного образования
им. П.Л. Шупика

Comments
(0 Comments)