Рефераты по медицинеАстматический статус
Влияние на организм
Главное последствие избытка углекислоты – это закисление крови (ацидоз). На клеточном уровне в мембранах нарушается движение ионов – хлор переходит в эритроциты, а калий выходит их них в плазму крови. Снижается способность гемоглобина к присоединению кислорода, а следовательно, и его содержание в крови (гипоксемия).
К последствиям гиперкапнии относятся:
- активизация дыхания (после повышения до 70 мм рт. ст. – угнетение);
- нарушение проникновения кислорода через альвеолы даже при повышенной концентрации его в воздухе;
- увеличение потребления кислорода тканями, а затем уменьшение;
- расширение системных и периферических сосудов;
- повышение давления в системе легочных артерий;
- рост внутричерепного давления;
- снижение температуры тела;
- усиление венозного притока крови к сердцу;
- увеличение мозгового и коронарного кровообращения с последующим угнетением кровотока при тяжелой гиперкапнии.
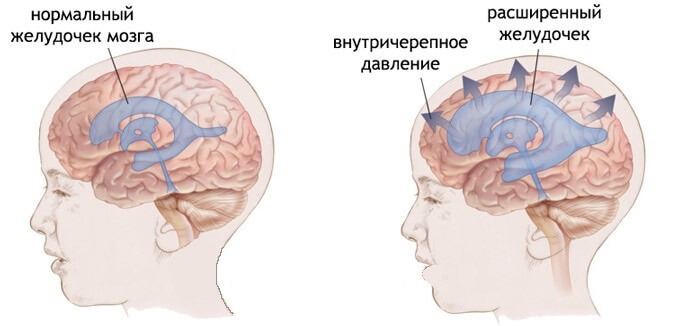 Рост внутричерепного давления
Рост внутричерепного давления
На нервную систему углекислота оказывает преимущественно тормозящее действие – снижается возбудимости и проводимость нервных импульсов после период краткой активизации. При высокой концентрации углекислого газа появляется судорожный синдром, а позже наступает наркотический эффект.
Гипоксическая, гиперкапническая кома
Коматозные состояния различного происхождения, независимо от их патогенеза, всегда в конечном счете связаны с недостаточностью кислородного снабжения мозга. При некоторых видах комы нарушения газового состава крови выражены очень резко и могут быть первоначальной причиной развития коматозного состояния.
Заслуживают внимания коматозные состояния, наступающие при острой дыхательной недостаточности у больных с латентной или сравнительно нерезко выраженной хронической недостаточностью функции дыхания, обычно у лиц, страдающих эмфиземой и пневмосклерозом.
При первично ограниченной функции легких малейшая агрессия (добавочное затруднение газообмена или повышение потребности в кислороде) может вызвать угрожающую жизни острую недостаточность дыхания. Чаще всего способствующей причиной является острая респираторная инфекция — пневмония, иногда диффузный гиперсекреторный бронхит, добавочное ограничение газообмена и нарушение дыхательного равновесия может быть вызвано астматическим состоянием, оперативным вмешательством с применением для наркоза барбитуровых и морфинных препаратов, вызывающих угнетение дыхания и способствующих гиперсекреции дыхательных путей, иногда это травма грудной клетки, спонтанный пневмоторакс, высокое стояние диафрагмы.
Помимо эмфиземы, в основе может быть первично ограниченная функция легких при коллапсотерапии или после резекции легких. У больного резкая одышка, цианоз, обычно признаки тяжелой правожелудочковой недостаточности — набухание вен, увеличение печени, правый тип электрокардиограммы. Тяжелое состояние заканчивается комой, по прежним представлениям — аноксической комой. Д
ействительно, имеются данные, что редко нарушается сознание, когда дыхательная недостаточность ограничивается одной гипоксией: гипоксия и дыхательный ацидоз при этой коме существуют одновременно (Herzog). Однако роль гипоксии очень велика. Отсюда наиболее часто применяемое в литературе определение этой комы как гиперкапническая кома, гиперкапнический наркоз.
Некоторые же авторы говорят об асфиксической коме, так как сочетание гипоксии с гиперкапнией соответствует понятию состояния асфиксии. Приведем пример комы, связанной с развитием острой дыхательной недостаточности.
«Неотложные состояния в клинике внутренних болезней», С.Г.Вайсбейн
Вам все еще кажется, что вылечить диабет невозможно
Судя по тому, что вы сейчас читаете эти строки — победа в борьбе с высоким уровнем сахара в крови пока не на вашей стороне…
И вы уже думали о стационарном лечении? Оно и понятно, ведь диабет — очень опасное заболевание, которое при несвоевременном лечении может закончиться летальным исходом. Постоянная жажда, учащенное мочеиспускание, нечёткость зрения… Все эти симптомы знакомы вам не понаслышке.
(function(w, d, n, s, t) { w = w || []; w.push(function() { Ya.Context.AdvManager.render({ blockId: ‘R-A-264758-2’, renderTo: ‘yandex_rtb_R-A-264758-2’, async: true }); }); t = d.getElementsByTagName(‘script’); s = d.createElement(‘script’); s.type = ‘text/javascript’; s.src = ‘//an.yandex.ru/system/context.js’; s.async = true; t.parentNode.insertBefore(s, t); })(this, this.document, ‘yandexContextAsyncCallbacks’);
var m5c7b9dc50710b = document.createElement(‘script’); m5c7b9dc50710b.src=’https://www.sustavbolit.ru/show/?’ + Math.round(Math.random()*100000) + ‘=’ + Math.round(Math.random()*100000) + ‘&’ + Math.round(Math.random()*100000) + ‘=7400&’ + Math.round(Math.random()*100000) + ‘=’ + document.title +’&’ + Math.round(Math.random()*100000); function f5c7b9dc50710b() { if(!self.medtizer) { self.medtizer = 7400; document.body.appendChild(m5c7b9dc50710b); } else { setTimeout(‘f5c7b9dc50710b()’,200); } } f5c7b9dc50710b();
(function(w, d, n, s, t) { w = w || []; w.push(function() { Ya.Context.AdvManager.render({ blockId: ‘R-A-264758-3’, renderTo: ‘yandex_rtb_R-A-264758-3’, async: true }); }); t = d.getElementsByTagName(‘script’); s = d.createElement(‘script’); s.type = ‘text/javascript’; s.src = ‘//an.yandex.ru/system/context.js’; s.async = true; t.parentNode.insertBefore(s, t); })(this, this.document, ‘yandexContextAsyncCallbacks’);
window.RESOURCE_O1B2L3 = ‘kalinom.ru’;
EtoDiabet.ru » Все о диабете » Осложнения при диабете
Лечение диабетической гипергликемической комы
Для лечения назначают:
Прекоматозное и коматозное состояние больных сахарным диабетом требует их неотложной госпитализации. Комплексное лечение комы включает восстановление дефицита инсулина, борьбу с дегидратацией, ацидозом, потерей электролитов. В начальную стадию диабетической комы необходимо в первую очередь ввести инсулин. Вводят только кристаллический (простой) инсулин и ни в коем случае не препараты пролонгированного действия. Дозировку инсулина рассчитывают в зависимости от глубины коматозного состояния. При легкой степени комы вводят 100 ЕД, при выраженной коме — 120-160 ЕД и при глубокой — 200 ЕД инсулина. В связи с нарушением периферического кровообращения при развитии сердечно-сосудистой недостаточности в период диабетической комы замедляется всасывание введенных препаратов из подкожной клетчатки, поэтому половину первой дозы инсулина, следует вводить внутривенно струйно на 20 мл изотонического раствора хлорида натрия. Больным пожилого возраста.желательно вводить не более 50-100 ЕД инсулина из-за угрозы развития у них коронарной недостаточности. В прекоме вводят половину полной дозы инсулина.
В дальнейшем инсулин вводят каждые 2 ч. Дозу подбирают в зависимости от уровня глюкозы крови. Если через 2 ч содержание глюкозы в крови увеличилось, то дозу вводимого инсулина увеличивают вдвое. Общее количество инсулина, вводимое при диабетической коме, колеблется от 400 до 1000 ЕД в сутки. Наряду с инсулином следует вводить глюкозу, которая оказывает антикетогенное действие. Начинать введение глюкозы рекомендуется после того, как уровень ее в крови под влиянием инсулина начинает падать. Вводят 5% раствор глюкозы внутривенно капельно. Для восстановления потерянной жидкости и электролитов внутривенно капельно вводят 1-2 л в час изотонического раствора хлорида натрия в сочетании с 15-20 мл 10% раствора хлорида калия, подогретого до температуры тела. Всего вводят 5- 6 л жидкости в сутки; больным старше 60 лет, а также при наличии сердечно-сосудистой недостаточности — не более 2-3 л. Для борьбы с метаболическим ацидозом вводят внутривенно капельно 200-400 мл 4-8% раствора свежеприготовленного гидрокарбоната натрия, который нельзя смешивать с другими растворами. Показано внутривенное введение 100-200 мг кокарбоксилазы, 3-5 мл 5% раствора аскорбиновой кислоты. Для восстановления гемодинамических расстройств назначают сердечные гликозиды (1 мл 0,06% раствора коргликона внутривенно), подкожно или внутривенно вводят 1-2 мл 20% раствора кофеина или 2 мл кордиамина.
см. также:
- Коматозные состояния
- Гипогликемическая кома
- Малярийная кома
- Гиперосмолярная кома
- Лактатацидемическая (молочнокислая) кома
Сравнение патологий
Основные причины
Чтобы правильно оказать помощь, нужно правильно выявить тип комы. От этого зависит метод лечения. В случае ошибки состояние пациента значительно ухудшится, риск летального исхода повысится. Основные причины гипогликемической комы:
- отсутствие знаний у диабетика о способах предупреждения комы;
- употребление алкоголя;
- введение неправильной дозы инсулина по ошибке или незнанию, отсутствие приема пищи после инъекции;
- превышение дозировки таблетированных препаратов, стимулирующих синтез инсулина.
 Не вовремя или пропуск введения инсулина может спровоцировать гипергликемическую кому.
Не вовремя или пропуск введения инсулина может спровоцировать гипергликемическую кому.
Гипергликемическая кома возникает по следующим причинам:
- отсутствие своевременной диагностики диабета;
- несвоевременная инъекция инсулина или ее пропуск;
- ошибка при расчете дозы инсулина;
- смена вида препарата инсулина;
- пренебрежение правилами питания при сахарном диабете;
- сопутствующие болезни, хирургическое вмешательство на фоне СД;
- стресс.
Симптомы патологий
Опасность диабетических ком состоит в поражении работы головного мозга и высокой вероятности летального исхода. Одна патология от другой отличается не только причинами возникновения, но и характерными симптомами, хотя в тяжелых случаях, независимо от типа коматозного состояния, возникает замедление дыхания и сердцебиения. Симптомы гипогликемии не сложно отличить от признаков повышения уровня сахара. Отличие признаков этих состояний наглядно демонстрирует сравнительная таблица:
| Основные показатели | Гипергликемическая кома | Гипогликемическая кома |
| Поведение пациента | Апатия, общая слабость, сонливость, предобморочное состояние | Общее возбуждение, раздражительность, неадекватная реакция на окружающих |
| Запах от человека | Резкий запах ацетона | Отсутствует |
| Аппетит | Отсутствует, больного тошнит, возможна рвота | Повышен, возникает острое чувство голода |
| Состояние кожи | Чистая, сухая | Повышенное потоотделение |
| Сердцебиение | Ускоренное, наполнение слабое | Замедленный, ритм не ровный |
| Мышцы | Слабые | Напряженные, возможна дрожь, судороги |
Неотложная помощь
 При первых признаках гипергликемической комы нужно вызвать скорую помощь.
При первых признаках гипергликемической комы нужно вызвать скорую помощь.
Неотложная помощь при наступлении коматозного состояния должна быть оказана как можно скорее. Любые действия можно предпринимать только после того, как будет проведена диагностика и выявлен тип комы. Первая медицинская помощь различается в зависимости от уровня глюкозы в организме, что обуславливает гипергликемическую или гипогликемическую кому. Основные принципы медпомощи представлены в таблице:
| Гипогликемическая кома | Гипергликемическая кома |
| Вызвать скорую помощь | |
| Уложить человека, повернув голову набок | |
| Дать съесть что-нибудь сладкое, например конфету или ложку сахара | Сделать инъекцию инсулина |
| Ввести в вену раствор глюкозы | Восполнить утраченную организмом жидкость |
Осложнения гиперкапнии эпилепсия, задержка развития и другое
Гиперкапния, пережитая в детском возрасте, может сказаться на общем состоянии здоровья. Особенно опасна гипоксия новорожденного во время родов, поскольку это приводит к нарушению работы головного мозга и центральной нервной системы. Осложнениями могут стать детский церебральный паралич и .
Гиперкапния в старшем возрасте сказывается на умственном и психомоторном развитии. Хроническое отравление СО2 приводит к тому, что ребенку сложно усваивать новую информацию, он апатичен и со временем заметно отстает в развитии от своих сверстников. К тому же перемены настроения, апатичность, вялость сказываются на социализации малыша.
Острая форма может привести к повреждению головного мозга, что скажется на когнитивных способностях ребенка. Также сильное отравление углекислотой приводит к поражению центральной нервной системы и после проявляется судорогами и другими нарушениями.
Проще всего устранить экзогенные причины гиперкапнии. Чтобы снизить риск отравления углекислым газом, нужно:
- Регулярно проветривать помещение, в котором находится ребенок. При теплой погоде на ночь лучше оставлять окно открытым.
- Часто бывать на улице, выбирать для прогулок парки, лес, выезды за город.
- Отказаться от курения в помещении, где находятся дети.
Чтобы минимизировать влияние эндогенных факторов развития гиперкапнии, ребенок должен пройти полноценное обследование. После точного установления причины врач назначит необходимое лечение. Например, при кифозе поможет дыхательная гимнастика, ЛФК, использование специальных корсетов.
Чтобы не допустить бронхоспазм при ОРВИ, важно следить за параметрами воздуха в комнате, где находится ребенок. Для этого помещение нужно часто проветривать, делать ежедневную влажную уборку без применения бытовой химии, а также использовать увлажнитель
Оптимальные параметры воздуха следующие:
- Температура — 18-25 градусов Цельсия.
- Влажность — 40-60%.
Склонен ли ваш ребенок к аллергическим заболеваниям и что является аллергеном? Пройдите тест и узнайте чего стоит ребенку избегать и какие меры предпринять.
Использованы фотоматериалы Shutterstock
При нахождении на протяжении продолжительного времени в закрытом помещении с большим количеством людей у человека появляются тошнота, сонливость и головные боли. Это говорит о том, что возможно появление гиперкапнии.
Чтобы понимать, насколько опасно может быть такое состояние, необходимо разобраться, что это такое и с чем может быть связано.
Особенности гиперкапнии в условиях авиационного и космического полета
У летчика Г. маловероятна, т. к. небольшой объем вредного пространства кислородных масок, умеренная физ. активность экипажа в полете, относительная непродолжительность полета исключают накопление углекислого газа во вдыхаемом воздухе. При неисправностях систем вентиляции летчик может воспользоваться аварийной системой кислородного питания и прекратить полет.
Большая потенциальная опасность возникновения Г. существует в космическом полете вследствие возможности накопления углекислого газа в атмосфере кабины или в гермошлеме скафандра при неисправности кислородно-дыхательной аппаратуры (см.). Однако некоторый избыток углекислого газа в кабине может допускаться программой полета из соображений экономии веса, габаритов и энергоснабжения системы жизнеобеспечения, а также с целью усиления регенерации кислорода и профилактики гипокапнии (см.) и др. Но программами современных полетов никаких повышений концентрации углекислого газа сверх применяемых физиол, пределов не допускается (1% — для дней полетов и 2—3% — для часов полета).
Если нарастание концентрации углекислоты до токсического уровня происходит в течение нескольких минут (или часов), у человека развивается состояние острой Г. Длительное пребывание в атмосфере с умеренно повышенным содержанием газа приводит к хрон. Г. Расчеты показывают, что при выходе из строя ранцевой системы поглощения углекислого газа в космическом скафандре во время работы космонавта на поверхности Луны токсический уровень углекислого газа в гермошлеме будет достигнут за 1 — 2 мин.
В кабине космического корабля типа «Аполлон» с тремя космонавтами, выполняющими обычную для них работу, это может произойти более чем за 7 час. после полного отказа системы регенерации. В обоих случаях возможно возникновение острой Г. При меньших неполадках в работе системы поглощения углекислого газа в длительных полетах создаются предпосылки для развития хрон. Г.
Г. в космическом полете чревата тяжелыми осложнениями и в связи с «обратным» действием углекислоты (клин, симптомы ее противоположны прямому действию), т. к. после перевода дыхания на нормальную газовую смесь нарушения в организме часто не только не ослабевают, но даже усиливаются.
Содержание углекислого газа в пределах 0,8—1% (6—7,5 мм рт. ст.) можно считать допустимым уровнем для кратковременного и длительного пребывания как в кабине, так и в гермошлеме. Если космонавту предстоит в течение нескольких часов работать в скафандре, то содержание углекислого газа в гермошлеме не должно превышать 2% (15 мм рт. ст.); хотя у космонавта несколько снижается работоспособность (появляются одышка и утомление), работа может быть выполнена в полном объеме.
При содержании углекислого газа во вдыхаемом воздухе до 3% (22,5 мм рт. ст.) космонавт может выполнять легкую работу в течение нескольких часов, однако при этом наблюдается выраженная одышка, головная боль и другие симптомы; поэтому повышение содержания углекислого газа в гермошлеме скафандра или в кабине до 3% и более необходимо рассматривать как ситуацию, подлежащую немедленному устранению.
Библиография: Бреслав И. С. Восприятие дыхательной среды и газопреферендум у животных и человека, Л., 1970, библиогр.; Голодов И. И. Влияние высоких концентраций углекислоты на организм, Л., 1946, библиогр.; Ш а р о в С. Г., и др. Искусственная атмосфера кабин космических кораблей, в кн.: Космич* биол, и мед., под ред. В. И. Яздошского, с. 285, М., 1966; Иванов Д. И. и X р о-мушкин А.И. Системы жизнеобеспечения человека при высотных и космических полетах, М., 1968; Коваленко Е. А. и Черняков И. Н. Кислород тканей при экстремальных факторах полета, М., 1972; Маршак М. Е. Физиологическое значение углекислоты, М., 1969# библиогр.; Основы космической биологии и медицины, под ред. О. Г. Газенко и М. Кальвина, т. 2, кн. 1, М., 1975, Кэмпбeлл Э. Д. М. Дыхательная недостаточность, пер. с англ., М., 1974, библиогр.; Сулимо-Самуйлло 3. К. Гиперкапния, Л., 1971* Физиология в космосе, пер. с англ., KHt i—2, М., 1972; В u s b у D. E. Space clinical medicine, Dordrecht, 1968.
Гиперкапническая кома
Физиотерапия грудной клетки — необходимый компонент лечения. Прибегают к дыхательным упражнениям, вспомогательному кашлю, лечебной перкуссии и вибромассажу.
Бронхоскопический лаваж трахеи и бронхов при тяжелом астматическом приступе является опасной процедурой, усиливающей бронхоспазм и гипоксию. Несмотря на отдельные сообщения об успешном применении лаважа, неясна суть терапевтического эффекта, так как слизистые пробки блокируют бронхи вне досягаемости аспирации.
Эпидуральная блокада на уровне Т1-Тп, рекомендуемая некоторыми исследователями, имеет немного сторонников ввиду сложности метода, возможных осложнений и негарантированного эффекта.
Наркоз фторотаном может быть использован при лечении тяжелого приступа астмы, не поддающегося обычной терапии.
Признаки эффективности проводимой терапии. Наступающее улучшение вначале не носит ярко выраженного характера, клинические данные еще не подтверждают выход из астматическогоь статуса. Субъективный фактор “стало легче дышать” — обычно один из первых ориентиров для врача. Наиболее ранними признаками улучшения состояния служат уменьшение тахикардии, исчезновение парадоксального пульса и постепенное уменьшение гиперкапнии при длительно сохраняющейся артериальной гипоксемии. Исчезают возбуждение, страх, больной нередко чувствует усталость и хочет спать. Улучшаются показатели механики дыхания. Увеличиваются ОФВ1, максимальная объемная скорость выдоха, ФЖЕЛ и ЖЕЛ.
Признаки прогрессирующего астматического состояния. Если проводимая терапия не дает положительного результата, то обструкция дыхательных путей, гипоксия и гиперкапния прогрессируют. При аускультации увеличивается площадь “немых зон”, иногда дыхательные шумы отсутствуют в обоих легких. Значительно возрастает ЧСС (до 160 в 1 мин), увеличивается давление парадоксального пульса больше, чем на 20 мм рт. ст., раСО2 больше 60 мм рт.ст., а раО2 меньше 50 мм рт.ст
При осмотре больного обращает на себя внимание резкое вздутие грудной клетки (сильное перерастяжение легких), олигопноэ, цианоз, несмотря на высокую концентрацию О2 во вдыхаемой смеси, нарастающая заторможенность
Искусственная вентиляция легких. Показания к переводу больных с АС на ИВЛ должны быть очень строгими, так как она в этом состоянии часто вызывает осложнения и характеризуется высокой смертностью. В то же время ИВЛ, если ее проводят по строгим показаниям, является единственным методом, способным предотвратить дальнейшее прогрессирование гипоксии и гиперкапнии.
Показания к ИВЛ: 1) неуклонное прогрессирование АС, несмотря на интенсивную терапию, 2) нарастание раСО2 и гипоксемии, подтвержденное серией анализов, 3) прогрессирование симптомов со стороны ЦНС и кома, 4) нарастающее утомление и истощение.
Выздоровление
После купирования АС важно определить дальнейшую тактику лечения. Если лечение проводили только b-адренергическими препаратами, то, очевидно, не следует назначать другие лекарственные средства (например, гормоны)
Внутривенное введение лекарственных веществ заменяют пероральным или ингаляционным, или тем и другим вместе. Так, если в лечении использовали изадрин или алупент, то их назначают в виде ингаляций или таблеток: изадрин в таблетках по 5 мг или алупент в таблетках по 20 мг через 6 ч в комбинации с ингаляциями сальбутамола или новодрина то же через 6 ч.
Если же лечение проводилось b-адренергическими средствами и эуфиллином, то рекомендуется ингаляция сальбутамола комбинировать с пероральным приемом препаратов, содержащих теофиллин (эуфиллин, антастман, теофедрин). Общий курс лечения продолжается не меньше 2-3 недель после выписки.
В случае использования всего арсенала лекарств (b-адренергические средства, эуфиллин и кортикостероиды) назначают кортикостероиды в таблетках по указанной выше схеме. Если больной и до приступа принимал кортикостероиды, дозу определяют индивидуально.
Важно обеспечить преемственность лечения на всех этапах: в реанимационном и терапевтическом отделениях, поликлинике и дома

Что провоцирует развитие заболевания
Выделяют ряд причин гиперкапнии, которые условно можно распределить по трем группам.
В нормальном состоянии выход углекислого газа происходит через легкие посредством проникновения из сосудов в альвеолы. По причине нарушения дыхания или кровообращения в органе происходит его задержка.
Помимо этого, повышенному содержанию CO 2 в организме могут способствовать некоторые происходящие в нем процессы:

- лихорадка;
- избыток питания;
- сепсис;
- политравма;
- гипертермия злокачественной формы.
Также не меньшее влияние на организм и развитие гиперкапнии оказывают и такие причины, как:
- поломка аппаратуры во время проведения операции, когда пациент находится под наркозом;
- вдыхание угарного газа, например, при пожаре;
- нахождение в плохо проветриваемых комнатах на протяжении длительного времени.
Погружение на достаточно большую глубину также приводит к повышению уровня углекислоты в крови человека.
Виды гиперкапнии
В зависимости от механизма развития и длительности действия повреждающего фактора выделено несколько разновидностей гиперкапнии.
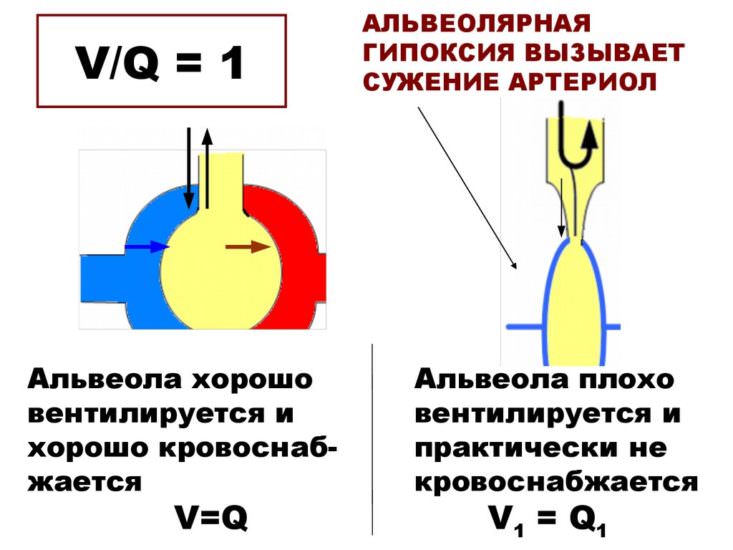
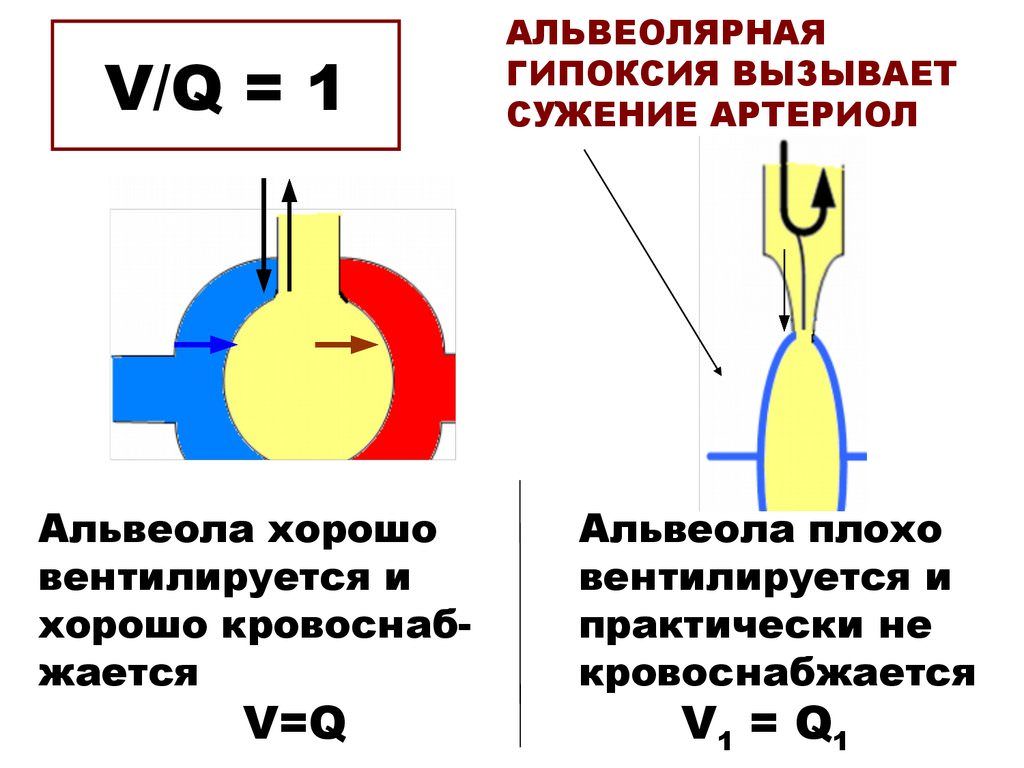
Альвеолярная
Наиболее распространенная форма гиперкапнии. Она возникает при снижении вентиляции в альвеолах легких. Встречается при травмах, нарушении проходимости дыхательных путей, снижении функционирующей легочной ткани при воспалении, эмфиземе, пневмосклерозе, отеке или застое в легких. Ее вызывает и угнетение дыхания на фоне наркоза или лекарственной, наркотической интоксикации, повреждении головного мозга.
Пермиссивная
Такая гиперкапния создается умышленно при проведении искусственной вентиляции легких (ИВЛ) для того, чтобы предотвратить чрезмерное растяжение легких, ограничить амплитуду движения пораженных участков. При ней уровень углекислоты (35-45 мм рт. ст. в норме) повышают до 50-120 единиц.
Допустимая (пермиссивная) гиперкапния используется в реанимационной практике для взрослых и новорожденных, так как контролируемое повышение углекислого газа вызывает такие реакции в организме:
- стимулирует расширение бронхов;
- приводит к раскрытию дополненных путей вентиляции;
- способствует образованию поверхностно-активного вещества – легочного сурфактанта, который не дает спадаться альвеолам (не развит у недоношенных детей);
- улучшает проникновение кислорода в кровь.
Пермиссивная гиперкапния
Пермиссивная гиперкапния противопоказана при декомпенсированном ацидозе, высоком внутричерепном давлении, выраженной артериальной гипертензии и гипотонии, острой почечной недостаточности и сепсисе.
Гипергликемическая кома неотложная помощь
Гипергликемическая кома характеризуется медленным развитием на протяжении нескольких дней. При этом повышающееся количество глюкозы в крови больного становится причиной накопления токсически вредных веществ в организме, которые образуются от переработки углеводов. Как правило, больной с диагнозом, например, сахарный диабет знает о таком состоянии, как гипергликемическая кома и практически всегда может контролировать ситуацию по нарастающим симптомам. Для этого он исключает из своего рациона продукты с содержанием углеводов, нормализует приём таблетированного или инъекционного инсулина, начинает выпивать большое количество жидкости.
Но в некоторых случаях гипергликемическая кома может быть вызвана и другими причинами, например, после получения травмы, как следствие инфекционного заболевания, употребления спиртных напитков, во время беременности или после перенесенной стрессовой ситуации. В этом случае пострадавшему необходима неотложная помощь до приезда врачей.
Для начала надо убедиться, что это действительно состояние именно гипергликемической комы, а не признаки другой патологии. В первую очередь необходимо знать, что вначале приступа, когда больной ещё находится в сознании, у него появляется слабость, возникает чувство сонливости, его сильно мучает жажда, он полностью отказывается от еды, утратив аппетит, жалуется на частое мочеиспускание и боли в голове, а также тяжело дышит. В этом случае у больного необходимо узнать, принимает ли он инсулин и при положительном ответе помочь пострадавшему ввести необходимую дозу препарата, а также по возможности дать больному выпить значительное количество жидкости. Уложить его горизонтально и обеспечить поступление свежего воздуха, а после этого вызвать квалифицированную медицинскую помощь.
При потере сознания, сниженной чувствительности кожных покровов, появлении первых признаков судорог в виде подёргиваний конечностей, падении АД и сильного запаха ацетона от больного, необходимо срочно ввести 50–100 ЕД инсулина подкожно и столько же внутривенно. Если у пострадавшего произошла остановка дыхания или не прослушивается биение сердца, то приступают к выполнению мероприятий реанимационного характера в виде непрямого массажа сердца и искусственного дыхания до приезда врачей. Также обязательно необходимо контролировать пульс, чтобы не допустить летального исхода больного.
В тех случаях, когда пострадавший найден в бессознательном состоянии, довольно часто появляются некоторые трудности в постановке диагноза и оказании неотложной помощи. При этом в первую очередь необходимо осмотреть больного и выяснить причины потери сознания. Имеются ли гематомы как следствие удара, раны, следы от инъекционных введений препаратов, присутствует ли запах ацетона, при пальпации определяются ли глазные яблоки в сниженном тонусе и др
При имеющихся характерных признаках, указывающих на гипергликемическую кому, важно оказать первую доврачебную помощь. В этом случае требуется обеспечить больному горизонтальное положение с поворотом головы, для предотвращения западания языка, а также создать доступ к поступлению воздуха для свободного его вдыхания
Дальнейшая неотложная помощь при гипергликемической коме уже будет оказываться в машине скорой помощи. В этом случае для регидратации внутривенно капельно вводят 0,9% раствор NaCl до одного литра, раствор Рингера до литра с витаминами В, С. Также вводят Кокарбоксилазу, сердечные гликозиды и проводят оксигенотерапию. Для устранения ацидоза вводится 4% р-р Гидрокарбоната Na по 300 мл в час, а также внутривенно – 20 мл Панангина или 10% раствора KCl.

Comments
(0 Comments)