Гиперхолестеринемия патогенез, симптомы и лечение
Симптомы
Заболевания, развивающиеся при атеросклерозе:
   1. Заболевания периферических артерий: в основном это облитерирующий атеросклероз сосудов нижних конечностей. Он возникает при нарушении нормального кровоснабжения тканей при отложении атеросклеротических бляшек на внутренних стенках артерий. Если не проводить лечение этого заболевания, это приводит к нарушению кровообращения в тканях нижних конечностей, к некрозам и язвам. В конечном итоге встает необходимость ампутации.
   2. Заболевания сонных артерий: к ним относится нарушение мозгового кровообращения. Сонные артерии снабжают кровью головной мозг. При атеросклерозе на их внутренней стенке образуются бляшки. Это приводит к сужению их просвета, в результате чего возникает нарушение мозгового кровообращения. Оно проявляется нарушением памяти, некоторых функций головного мозга, функций мозжечка. При внезапном нарушении кровообращения возникает инсульт.
   3. Аневризма аорты: аорта – самый главный сосуд в нашем организме. От него кровь от сердца идет ко всем остальным органам и тканям. Когда на стенке аорты откладываются атероматозные бляшки, она становится тонкой, теряет свою эластичность. Постоянный ток крови с большой скоростью в данной ситуации приводит к растяжению стенки аорты, аорта становится баллонообразно расширенной. Это расширение может разорваться, в результате чего возникает массивное внутреннее кровотечение, от которого возникает летальный исход. Кроме этого тяжелейшего и опасного осложнения существует риск расслоения стенки аорты, это приводит к нарушению кровоснабжения тканей и органов.
Что такое атеросклеротический кардиосклероз
Атеросклеротический (не путать с постинфарктным) кардиосклероз – это некий мифический диагноз, доставшийся нашей поликлинической сети от предыдущих поколений. Атеросклеротический кардиосклероз устанавливается всем пациентам, предъявляющим неопределенные жалобы со стороны сердца и/или имеющие некоторые неопределенные изменения на ЭКГ, а так же поголовно всем кому за 55-60 лет.
Что касается медицинской части, то в России, Украине и других соседних государствах в официальных классификациях такой диагноз отсутствует.
В ряде случаев этот диагноз — клеймо на жизни относительно здорового человека, а иногда — ступенька на пути к получению такого желаемого многими пациентами социального статуса инвалида, хоть III группы.
Справедливости ради нужно сказать, что на западе действует МКБ-10 — международная классификация болезней. И в одной из рубрик, действительно упоминается нечто созвучное под кодом I 25.1, но совершенно не то, что имеют ввиду наши терапевты.
I 25.1 — атеросклеротическая болезнь сердца – это атеросклероз коронарных артерий, выявленный при коронарографии, который может протекать бессимптомно и кардиосклероз здесь ни при чем.
В той же МКБ есть такая рубрика как 125.5 ишемическая кардиомиопатия, она больше подходит под понятие атеросклеротический кардиосклероз. Но возникает эта кардиомиопатия на фоне длительно существующей хронической ишемической болезни сердца, обычно стенокардии, и критерии постановки диагноза «ишемическая кардиомиопатия» не возраст за 60, не «какие-то» жалобы, которые не на что списать, и не «копеечные» изменения на ЭКГ.
В заключение хочу обратиться к пациентам с просьбой не терроризировать по этому вопросу врачей поликлиник. Не они придумали диагноз «атеросклеротический кардиосклероз», это своего рода традиция, поменять которую в силах только министерство здравоохранения. Вы просто для себя должны понять значение этого диагноза и его несерьезность, это как седые волосы.
Лечение
Для лечения назначают:
По результатам завершенных клинических исследований, остаточный сердечно-сосудистый риск при лечении статинами составляет 60-70%. Следовательно, необходим поиск новых подходов, направленных на дальнейшее снижение смертности при фармакотерапии атеросклероза. На научных сессиях Американской кардиологической ассоциации (Чикаго, ноябрь 2006 г.) и заседаниях Американского колледжа кардиологии (Новый Орлеан, март 2007 г.) активно обсуждались вопросы снижения целевых уровней липидов для больных очень высокого риска и стратегии по повышению уровня ХС ЛПВП.
Особый интерес вызвал доклад, посвященный основным результатам рандомизированного исследования METEOR (Measuring Effects on Intima Media Thickness: an Evaluation Of Rosuvastatin). Это классическое регрессионное исследование проводилось на популяции больных, имеющих гиперхолестеринемию с низким риском осложнений атеросклероза. Обоснованием для его проведения были следующие положения: определяемая ультразвуковым методом ТИМ является достоверным маркером атеросклеротического поражения сосудов, относящимся к кардиоваскулярным факторам риска и предикторам сердечно-сосудистых событий; влияние статинов на прогрессирование ТИМ изучено в рамках вторичной профилактики у пациентов высокого риска с повышенным уровнем ХС ЛПНП; необходимы дальнейшие исследования для оценки эффективности применения статинов у пациентов низкого риска с субклиническим атеросклерозом.
Согласно дизайну исследования METEOR, 702 пациента принимали розувастатин по 40 мг/сут, 282 — плацебо. Через 2 года наблюдения исследование завершили 530 и 208 больных соответственно. Первичной конечной точкой исследования было изменение максимальной ТИМ в 12 сегментах сонных артерий. Средний возраст больных (60% мужчины) составлял 57 лет, курили 16-22% пациентов, артериальная гипертензия выявлена у 20% участников исследования. Средний исходный уровень ХС ЛПНП – 155 мг/дл (3,96 ммоль/л). Среднее снижение уровня ХС ЛПНП за 2 года терапии в группе розувастатина составило 49%, повышение уровня ХС ЛПВП – 8%, снижение уровня ТГ — 15,7%. На фоне приема розувастатина был достигнут достаточно низкий средний уровень ХС ЛПНП – 78 мг/дл (2,01 ммоль/л). Максимальный показатель ТИМ в группе розувастатина уменьшился на 0,0014 мм, а в группе плацебо возрос на 0,0131 мм (р
Большой интерес специалистов вызвали результаты вторичного анализа данных исследования ASTEROID, в котором оценивалась гиполипидемическая терапия у 1455 пациентов. Показано, что шансы на регрессию коронарного атеросклероза, по данным внутрикоронарного ультразвукового исследования, существенно возрастают, если уровень ХС ЛПНП на фоне терапии статинами снижается в течение 2 лет не менее чем на 37% с одновременным повышением уровня ХС ЛПВП на 7-8%. Чаще всего обратное развитие атеросклероза наблюдалось у пациентов, у которых удавалось достичь (и поддерживать!) содержание ХС ЛПНП не более 87 мг/дл (Данные современных регрессионных исследований (ASTEROID, REVERSAL, METEOR) позволяют говорить о возможности проведения эффективного и безопасного «курсового» лечения статинами. Они также свидетельствуют о том, что чем меньше уровень ХС ЛПНП, тем это лучше, по крайней мере, для лиц с документированным коронарным атеросклерозом и высоким риском его осложнений. В нынешнем научном сезоне впервые сделан акцент на том, что при выборе статинов следует учитывать не только уровень ХС ЛПНП, но и влияние такого лечения на состояние обратного транспорта ХС (повышение уровня ХС ЛПВП).
см. также:
- Первичная гиперхолестеринемия
- Гетерозиготная семейная гиперхолестеринемия
- Гомозиготная семейная гиперхолестеринемия
Основные методы лечения
Для начала нужно убедиться в том, что у пациента именно гиперхолестеринемия. Для этого проводится целый ряд лабораторных исследований. Это определение уровней ЛНП, ЛВП и триглицеридов (анализ делают натощак). Кроме того, часто назначают анализ на уровень тироксина и ТТГ — это позволяет подтвердить или, наоборот, исключить наличие гипотиреоза
При сдаче анализов очень важно соблюдать все условия. Так, кофеин может существенно повышать уровень холестерина в крови
 При наличии подтвержденной гиперхолестеринемии лечение может быть как немедикаментозным, так и медикаментозным. В первом случае могут использоваться следующие методы, направленные на нормализацию массы тела и снижение уровня холестерина в крови:
При наличии подтвержденной гиперхолестеринемии лечение может быть как немедикаментозным, так и медикаментозным. В первом случае могут использоваться следующие методы, направленные на нормализацию массы тела и снижение уровня холестерина в крови:
- Умеренные физические нагрузки. Их подбирают индивидуально с учетом состояния здоровья — выраженности атеросклероза, наличия других заболеваний.
- Соблюдение диеты, причем в рационе ограничиваются животные жиры. Некоторые специалисты считают, что даже лучше полностью заменить мясо на рыбу. Кроме того, рекомендуется составить рацион так, чтобы в его основе были только овощи и фрукты, богатые клетчаткой. Калорийность должна соответствовать физическим нагрузкам.
- Исключение или хотя бы жесткое ограничение спиртного. Алкоголь способствует повышению уровня триглицеридов, нарушениям обменных процессов, кроме того, он несовместим с такими препаратами, как статины.
 Кстати, от курения тоже придется отказаться. Никотин и так значительно повышает риск развития сердечно-сосудистых заболеваний, а в данном случае все это сопровождается высоким уровнем холестерина.
Кстати, от курения тоже придется отказаться. Никотин и так значительно повышает риск развития сердечно-сосудистых заболеваний, а в данном случае все это сопровождается высоким уровнем холестерина.
Что касается медикаментозного лечения, то в данном случае назначаются препараты разного типа. Каждый из них выполняет свою задачу. Например, статины необходимы для снижения синтеза холестерина в печени, кроме того, они помогают быстрее расщеплять липиды (это жироподобные вещества). Статины — это, конечно, не безупречный вариант. С одной стороны, они предотвращают целый ряд осложнений, характерных для такого заболевания. Они продлевают жизнь пациентам.
Но, с другой стороны, статины могут вызывать патологии печени и повреждения мышц, поэтому при их приеме необходимо постоянно контролировать процесс, регулярно сдавать анализы крови на АЛТ (это аланинаминотрасфераза, показатель разрушения печени) и КФК (креатин-фосфокиназа, показатель патологии мышц). Если эти показатели превысят норму, то статины отменяют.
 Пока ученые только разрабатывают альтернативные методики лечения. Тем не менее есть и другие препараты, не только статины, которые применяются при лечении гиперхолестеринемии. Например, есть ингибиторы абсорбции холестерина в кишечнике, которые замедляются процессы его всасывания. Но эффективность этих препаратов оставляет желать лучшего, поскольку с пищей в человеческий организм поступает только около 20% холестерина, а все остальное — это собственный синтез, который происходит в печени.
Пока ученые только разрабатывают альтернативные методики лечения. Тем не менее есть и другие препараты, не только статины, которые применяются при лечении гиперхолестеринемии. Например, есть ингибиторы абсорбции холестерина в кишечнике, которые замедляются процессы его всасывания. Но эффективность этих препаратов оставляет желать лучшего, поскольку с пищей в человеческий организм поступает только около 20% холестерина, а все остальное — это собственный синтез, который происходит в печени.
Еще 1 группа препаратов, которые могут назначаться в таких случаях — это секвестранты желчных кислот. Их действие направлено на связывание и выведение из организма желчных кислот, которые содержат холестерин. При всех положительных сторонах у этих препаратов тоже есть недостатки. Их побочные действия выражаются в запорах, метеоризме и вздутии живота, нарушениях вкусовых ощущений.
Уровень триглицеридов помогают снизить фибраты. Они повышают количество липопротеидов высокой плотности — веществ, предотвращающих развитие атеросклероза. Фибраты редко применяют в качестве самостоятельного средства, чаще всего вместе со статинами.
Наряду с изменением рациона стоит принимать и Омега-3 полиненасыщенные жирные кислоты. Их получают из натурального сырья. Эти кислоты помогают снизить уровень триглицеридов и уменьшают риск развития сердечно-сосудистых заболеваний.
Отдельно стоит упомянуть экстракорпоральные методы лечения. Их существует несколько. Например, гемосорбция и иммуносорбция липопротеинов, суть у них одна — это изменение характеристик крови пациента вне его организма с помощью специального прибора, после чего делается переливание крови. Эти методы используются только при тяжелых формах заболевания.
В перспективе возможны, конечно, и методы генной инженерии при лечении наследственной формы гиперхолестеринемии. Но пока они находятся на стадии разработки.
Как проявляется заболевание
Особенных симптомов у гиперхолестеринемии нет, поскольку она не является заболеванием. Это лишь одна из предпосылок к развитию более серьезных патологий, и, между прочим, даже они не всегда сразу проявляются неблагоприятными особенностями и ухудшением состояния. К тому же незначительное увеличение количества холестерина в крови не несет серьезной угрозы и легко переносится организмом, поскольку показатели нормы в этом отношении могут отличаться.
Лишь при прогрессировании данного процесса могут возникать проблемы с отдельными органами, что и выражается в симптомах. Чаще всего гиперхолестеринемию обнаруживают случайно. Но некоторые признаки у нее все же есть. Это:
- стенокардия;
- ксантомы на коленях и локтях;
- отложение холестерина в области век.
Надо помнить, что это явления свойственны не всем людям с данной проблемой, поэтому следует посещать профилактические осмотры и сдавать кровь на холестерин, чтобы своевременно обнаружить развитие патологии.
Для того чтобы обнаружить гиперхолестеринемию, обычно используется биохимический анализ крови, в ходе которого выявляются количественные показатели разных видов холестерина. Кроме этого, требуется исследование некоторых гормонов (предназначено для обнаружения такой болезни, как гипотиреоз).
Иногда, чтобы исключить вероятность развития болезней, обусловленных наличием гиперхолестеринемии, могут потребоваться:
Рекомендация читателей:
Для чистки СОСУДОВ, профилактики тромбов и избавления от ХОЛЕСТЕРИНА — наши читатели пользуются новым натуральным препаратом, который рекомендует Елена Малышева. В состав препарат входит сок черники, цветы клевера, нативный концентрат чеснока, каменное масло, и сок черемши.
- УЗИ;
- КТ;
- МРТ и т.д.
Существует несколько разновидностей данного состояния. Обычно гиперхолестеринемию классифицируют согласно причинам, вызвавшим ее формирование. Чаще всего используется классификация по Фредриксону. Разновидности данного состояния выделяют для того, чтобы выбрать оптимальный путь лечения в каждом случае.
Исходя из нее, можно выделить три типа такой патологии. Это:
- Первичная. Первичная гиперхолестеринемия является семейной болезнью. Иными словами, основная причина ее развития заключается в особенностях наследственности. Именно из-за них в организме пациента формируется повышенное количество холестерина. Данная разновидность патологии является редкой.
- Вторичная. Эту форму болезни провоцируют приобретенные причины. Обычно в организме больного развиваются определенные заболевания, из-за которых нарушается обмен веществ, что и становится причиной развития гиперхолестеринемии. Примером таких заболеваний могут быть печеночная недостаточность или сахарный диабет.
- Алиментарная. Такой тип болезни обусловлен вредным образом жизни пациента. Если человек не соблюдает правила профилактики, неправильно питается, мало двигается, употребляет вредные вещества, это может стать причиной повышения холестерина в его организме.
лечение
Лечение для чистой гиперхолестеринемии часто зависит от того, насколько серьезны уровни и симптомы холестерина. Почти все люди с условием должны будут принимать лекарство по рецепту для снижения общего уровня холестерина.
Наиболее распространенные лекарства называются «статинами». Примером является аторвастатин.
Иногда врачи назначают дополнительные лекарства, которые, как известно, снижают уровень холестерина, например:
- желчевыводящие связующие смолы
- эзетимиба
- никотиновая кислота (ниацин)
- гемфиброзил
- фенофибрат
Люди с очень высоким уровнем холестерина также могут пройти процедуру, называемую LDL-аферезом. Этот процесс включает удаление избыточного холестерина из крови. Он проводится еженедельно или два раза в неделю.
В очень редких и крайних случаях человеку может потребоваться пересадка печени.
Изменения образа жизни также могут помочь снизить уровень холестерина как можно ниже. Примеры мер по здоровому образу жизни включают:
- Контроль других факторов риска, известных для повышения уровня холестерина. Примеры включают управление высоким кровяным давлением и диабетом.
- Едят по меньшей мере 10-20 граммов растворимой клетчатки в день.
- Питание здоровой диеты с низким содержанием насыщенных и транс-жиров, как правило, путем ограничения жиров не более чем на 30 процентов от общего количества ежедневных калорий человека.
- Принимая как можно больше упражнений.
- Ограничение количества продуктов с высоким содержанием жиров в рационе. К ним относятся масло, цельное молоко, сыры с высоким содержанием жира и говядина с высоким содержанием жира, свинина и ягненок.
- Прекращение курения является одним из самых важных изменений образа жизни, которые человек может сделать.
Врачи часто рекомендуют, чтобы человек с чистой гиперхолестеринемией принимал аспирин с низкой дозой в попытке предотвратить свертывание крови и уменьшал риск развития инсульта и заболевания коронарной артерии.
Исследователи в настоящее время проводят клинические испытания и исследования лекарственных препаратов в новом классе лекарственных средств, называемых ингибиторами протилово-конвертазы субтилизин / кексин типа 9 (PCSK9).
Количество ЛПНП в организме обычно контролируется специализированными рецепторами. Когда у человека гиперхолестеринемия, эти рецепторы функционируют неправильно. Эти препараты помогают этим рецепторам продолжать работать, и в результате организм лучше способен обрабатывать холестерин ЛПНП.
Администрация США по контролю за продуктами и лекарствами (FDA) одобрила evolocumab (Repatha), препарат PCSK9 для лечения пациентов с семейной гиперхолестеринемией, где генетическая мутация была передана одним родителем. Однако лекарство не считается методом первой линии.
По словам Американской ассоциации фармацевтов, врачи обычно назначают evolocumab, если человек не отвечает на терапию статинами.
Препарат вводится от одного до трех раз в месяц. Однако препарат стоит очень дорого, но стоит примерно 14 100 долл. США на ежегодной основе для лица, получающего инъекцию лекарства каждые 2 недели.
Лечение гиперхолестеринемии при помощи витаминов, трав и добавок
Польза витаминов, трав и добавок при гиперхолестеринемии
|
Начинайте с приема витаминов С и Е в сочетании с чесноком. Рекомендуемые дозы можно использовать всю жизнь, сочетая их с назначенными врачом понижающими холестерин (гипохолестеринемическими) медикаментами. Витамин Е не борется с ним непосредственно, но повышает уровень ЛВП и защищает ЛНП от окисления свободными радикалами, которое и приводит к образованию атеросклеротических бляшек. Витамин C усиливает действие витамина Е и, по-видимому, сам по себе тоже добавляет нам ЛВП.
Многие исследования подтверждают способность чеснока снижать уровень холестерина. Хром помогает снижать уровень «плохого» холестерина и повышать уровень «хорошего», особенно если вы питаетесь в основном рафинированными продуктами.
Рекомендуемые витамины, травы и добавки при гиперхолестеринемии
Витамин Е
Доза: по 250 мг 2 раза в день
Осторожно: посоветуйтесь с врачом, если вы принимаете антикоагулянты.
Витамин С
Доза: по 500 мг 2 раза в день. Указание: при появлении диареи уменьшите дозу.
Чеснок
Доза: 400-600 мг сухого экстракта в день
Указание: используйте таблетки в кишечнорастворимой оболочке, содержащие по 4000 мкг аллицина.
Хром
Доза: 200 мкг раз в день.
Указание: желательно использовать легко усваиваемый препарат.
Бета-ситостерол
Доза: 300 мг 2 раза в день.
Указание: может требоваться длительное применение.
Артишок
Доза: по 500 мг экстракта 3 раза в день.
Указание: экстракт с 15% цинарина.
Блошное семя
Доза: 2 раза в день по столовой ложке порошка, разведенного в воде или фруктовом соке.
Указание: выпивайте в день не менее 2 л воды; от этого средства может слегка слабить.
Примечание: в первую очередь используйте препараты, выделенные красным шрифтом
Проверьте, не получаете ли вы одни и те же вещества в составе разных добавок.Внимание! Если вы лечитесь медикаментами, принимайте любые добавки только с разрешения врача.
Ввести в диету снижающие уровень холестерина пищевые волокна помогают блошное семя (псиллиум) и овсяные отруби. Бета-ситостерол снижает усвоение холестерина из пищи и из выделяемой в кишечник желчи. Экстракт артишока тоже эффективно понижает уровень холестерина.
Что еще можно сделать при гиперхолестеринемии
| Последние новости |
| Клинические исследования показали, что экстрагируемое из рисовых отрубей вещество токотриенол может понижать уровень холестерина. Используемое в виде добавок, богатое токотриенолом масло из рисовых отрубей снижает и общий, и «плохой» холестерин. По данным недавнего исследования, при избытке в крови холестерина для снижения его уровня на 10% достаточно есть меньше жирного и принимать дважды в день по 5 г блошного семени. Это растительное средство тем эффективнее, чем сильнее выражена гиперхолестеринемия. |
Предыдущие публикации:
- Геморрой — симптомы, причины, лечение. Витамины, травы и добавки при геморрое
- Герпес простой — симптомы, причины, лечение. Витамины, травы и добавки при герпесе
- Гипертония артериальная — симптомы, причины, лечение. Витамины, травы и добавки при гипертонии
•••••••••
Как лечить
При гиперхолестеринемии лечение требует индивидуального подхода
Очень важно, чтобы врач установил причины возникновения такой особенности, поскольку принцип действия должен быть разным
 При наследственном типе болезни полагается медикаментозное лечение, направленное на коррекцию количества холестерина. Для этих целей используются такие препараты, как статины (Аторвастатин, Симвастатин). При незначительном повышении холестерина в крови врач может посоветовать воспользоваться народными методами лечения, поскольку они более деликатны в своем воздействии.
При наследственном типе болезни полагается медикаментозное лечение, направленное на коррекцию количества холестерина. Для этих целей используются такие препараты, как статины (Аторвастатин, Симвастатин). При незначительном повышении холестерина в крови врач может посоветовать воспользоваться народными методами лечения, поскольку они более деликатны в своем воздействии.
Если данное состояние возникло из-за какой-то болезни, то определенная часть терапии должна направляться на борьбу с этой болезнью. Ведь только устранив причину повышения холестерина, можно бороться симптомами. Эта часть лечения будет различаться у разных пациентов – в зависимости от того, какая патология спровоцировала неблагоприятный диагноз. А для того, чтобы уменьшить количество вредного вещества, будут использоваться те же методы, что и в первом случае.
При алиментарном типе гиперхолестеринемии понадобится корректировать количество холестерина медикаментами, но основная часть терапии заключается в изменении образа жизни пациента. Ему понадобится ограничить воздействие на свой организм со стороны травмирующих факторов, лишь в этом случае удастся достигнуть результатов. Подбирать способ лечения, назначать препараты, их дозировку и длительность курса должен специалист. Ни в коем случае не стоит заниматься самолечением.
Наши читатели рекомендуют!
Многие наши читатели для ЧИСТКИ СОСУДОВ и снижения уровня ХОЛЕСТЕРИНА в организме активно применяют широко известную методику на основе семен и сока Амаранта, открытую Еленой Малышевой. Советуем обязательно ознакомиться с этой методикой.
 Такое состояние очень долго может никак не влиять на здоровье и качество жизни пациента. Любые болезни, связанные с повышенным содержанием холестерина развиваются постепенно и дают о себе знать в зрелом возрасте, когда организму сложнее справляться со многими неблагоприятными явлениями.
Такое состояние очень долго может никак не влиять на здоровье и качество жизни пациента. Любые болезни, связанные с повышенным содержанием холестерина развиваются постепенно и дают о себе знать в зрелом возрасте, когда организму сложнее справляться со многими неблагоприятными явлениями.
Обычно повышенное количество данного соединения в крови приводит к формированию холестериновых отложений в органах и сосудах. Это затрудняет их функционирование. Особенно опасным является образование холестериновых бляшек в артериях, из-за чего развивается атеросклероз. Именно он является основным осложнением данной патологии. Если его не лечить, состояние будет ухудшаться еще больше, из-за чего могут возникнуть такие последствия, как:
- инсульт;
- инфаркт миокарда;
- ИБС;
- ухудшение памяти;
- разрыв сосуда.
Кроме этого, наличие повышенного количества холестерина затрудняет процесс лечения многих сопутствующих патологий, например, гипертонии. Именно поэтому данный недуг нужно выявить как можно раньше и постараться вернуть организм в нормальное состояние.
Профилактические меры связаны со снижением воздействия на организм травмирующих факторов. Некоторые из них устранить невозможно (например, наследственность), но с другими справиться вполне реально. Основные меры, которые следует предпринимать:
- Соблюдение диеты (уменьшить потребление холестеринсодержащих продуктов).
- Лечение сопутствующих патологий.
- Занятия спортом.
- Снижение массы тела.
- Отказ от употребления алкоголя и от курения.
- Избегание стрессов.
При соблюдении данных правил можно не только предупредить развитие гиперхолестеринемии, но и ослабить ее проявления при ее наличии. Кроме того, такие действия благотворно скажутся на работе других систем и органов.

Вы все еще думаете что ВОССТАНОВИТЬ сосуды и ОРГАНИЗМ полностью невозможно!?
Что такое гомо- и гетерозиготная формы наследственной гиперхолестеринемии
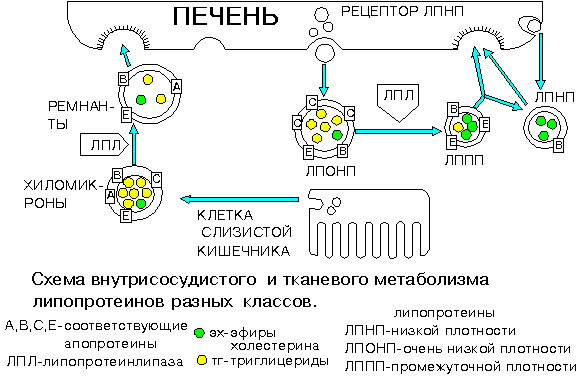
Холестерин (ХЛ) – циклический ненасыщенный спирт, необходимый для нормального функционирования всего организма. Наша жизнь без указанного соединения просто невозможна, ведь холестерин входит в состав биологических мембран, является материалом для биосинтеза холекальциферола, желчных кислот и стероидных анаболиков. Оптимальное функционирование ЛПНП-рецепторов обеспечивает оперативную эвакуацию холестерина из кровотока. Представленные рецепторы – своеобразные «ворота», через которые происходит удаление ХЛ. Далее это вещество перерабатывается и депонируется в печени.

Роль холестерина в организме человека
При оптимальном количестве и функционировании указанных рецепторов уровень «плохого» ХЛ в крови минимален. Если малыш унаследует один мутированный ген ЛПНП рецептора от одного родителя, то развивается гетерозиготная форма СГ (диагностируется 1 на 300-500 человек). Очень редко регистрируется гомозиготная форма ГС (наблюдается у одного пациента на 1 млн. населения), в данном случае малыш унаследует два дефектных гена от обоих родителей.
В РФ насчитывается около двух сотен пациентов с диагнозом гомозиготная наследственная гиперхолестеринемия. Атеросклеротические процессы у таких пациентов развивается уже на І-ІІ декаде их жизни. Без предоставления таким детям квалифицированной помощи они даже не доживают до совершеннолетия.
 Первичные мутации выявляют в гене рецептора липопротеидов низкой плотности. Низкая активность рецепторов вызывает дисфункцию липидного обмена, что приводит к гиперлипопротеинемии. У гомозигот нарушаются не только катаболические процессы, но и усиливается биосинтез ЛПНП. Это явление многие исследователи связывают с отсутствием специфических рецепторов на поверхности гепатоцитов.
Первичные мутации выявляют в гене рецептора липопротеидов низкой плотности. Низкая активность рецепторов вызывает дисфункцию липидного обмена, что приводит к гиперлипопротеинемии. У гомозигот нарушаются не только катаболические процессы, но и усиливается биосинтез ЛПНП. Это явление многие исследователи связывают с отсутствием специфических рецепторов на поверхности гепатоцитов.
Печень теряет способность к утилизации липопротеидов промежуточной плотности, что сказывается на увеличении уровня ЛПНП в крови. Вследствие депонирования эфиров ХЛ и липопротеидов в макрофагах образуются ксантомы.
Наличие атеросклеротических процессов также связано с гиперпродукцией липопротеидов, чрезмерно инфильтрирующих стенки артериальных сосудов. Все это способствует образованию атеросклеротических бляшек.
Лечение
В большинстве случаев лечение гиперхолестеринемии начинается с назначения диеты, направленной на снижение потребления жиров, увеличение потребления углеводов и клетчатки. Диета включает в себя обилие овощей и фруктов, мясо только в вареном виде, молоко и молочные продукты только в обезжиренном виде. Необходимо полностью отказаться от жирного мяса, сливочного масла, сметаны, максимально ограничить в своем рационе яичные желтки, холодец, почки, печень и другие продукты, богатые холестерином. Диетологи рекомендуют с мясных продуктов перейти на рыбу, больше налегать на морепродукты.
Вместе с диетой при гиперхолестеринемии обычно назначаются физические упражнения. Физическая нагрузка позволяет существенно снизить вредное воздействие поступающего в организм холестерина, частично сжигая его. Можно заниматься любым активным видом спорта, начиная от обычных утренних пробежек и заканчивая плаванием, велоспортом, ходьбой на лыжах. Также можно выполнять обычный комплекс физических упражнений дома или в тренажерном зале, многие люди записываются на фитнес, йогу, аэробику.
Как показывает практика, диета в сочетании с физической активностью позволяют существенно понизить уровень холестерина в крови (до 15%). А ведь снижение этого показателя всего на 1% снижает риск сердечно-сосудистых заболеваний на 2%.
В тех случаях, когда диета и физические нагрузки не дали желаемого эффекта, может быть назначена лекарственная терапия специальными препаратами – статинами. Статины – это лекарственные препараты, предназначенные именно для снижения уровня холестерина в крови. Статины имеют высокую эффективность, могут использоваться для длительного лечения, поскольку побочные эффекты от них минимальны. Часто используемые статины: аторвастатин кальций (липитор), правастатин натрия (праваксол), розувастатин (крестор), симвастатин (зокор), ловастатин (мевакор), флувастатин натрия (лескол).
Статины позволяют существенно снизить риск инфаркта миокарда и инсульта, часто назначаются для предотвращения повторного инфаркта. Обычно эти препараты применяются под контролем регулярного проведения биохимического анализа крови, чтобы сразу же после нормализации уровня холестерина прекратить прием препаратов.
Большую роль играет правильный подбор статина врачом. Как правило, при заболеваниях печени назначают правастатин (праваксол) или розувастатин (крестор), для снижения уровня холестерина ЛПНП добавляют холестирамин (квистран) или эзетимиб. При болях в мышцах назначается правастатин. При наличии почечных заболеваний нельзя назначать липитор и флувастатин. Самостоятельное лечение статинами запрещено! Назначать курс статинов, выбирать сроки и дозировку должен исключительно ваш лечащий врач.
Профилактика
Профилактические мероприятия для предупреждения отложения жиров на стенках кровеносных сосудов направлены на снижение потребления жирной высококалорийной пищи, увеличение в рационе продуктов, богатых клетчаткой и витаминами, например, стоит особенно налегать на овощи и фрукты, там витамины C и Р, а также не забывать про витамин В6, которым богаты дрожжевые и хлебные продукты.

 Свежий и в форме добавок, чеснок защищает артерии от атеросклероза, повышая относительный уровень «хорошего» холестерина».
Свежий и в форме добавок, чеснок защищает артерии от атеросклероза, повышая относительный уровень «хорошего» холестерина».
Comments
(0 Comments)