Гиалиноз исход
Как и почему развивается гиалиноз
Белок, образующийся при гиалинозе, представляет собой многокомпонентное соединение плазменных протеинов, фибрина, иммуноглобулинов, жиров, фрагментов разрушенных соединительнотканных волокон, гликозаминогликанов. Дистрофический процесс развивается на фоне сложного нарушения метаболических процессов, деструктивных изменений, расстройств кровоснабжения и питания:
- Разволокнение и распад волокон коллагена и эластина;
- Увеличение проницаемости стенок сосудов с выходом кровяных протеинов в межклеточное пространство и инфильтрация ими распавшихся волокон;
- Расстройства микроциркуляции, метаболизма, местные иммуннопатологические реакции.
Плотность гиалиновых отложений обусловлена наличием в их составе хондроитинсульфата, в норме обеспечивающего консистенцию хрящей, костей, содержащегося в склере, плотной фиброзной ткани, а при патологии обнаруживаемого в очагах дистрофии. Хонроитинсульфат представляет собой сложный полисахарид. Ввиду значительного нарастания его концентрации при гиалинозе некоторые источники рекомендуют относить эту дистрофию к расстройствам углеводного метаболизма, тогда как классическое представление о гиалинозе как о процессе разрушения протеинов, сопровождающемся плазматическим пропитыванием, определяет его в группу диспротеинозов.
Гиалиноз сопровождает воспалительные и некротические изменения, расстройства микроциркуляции и сосудистой проницаемости, склероз и т. д., а причинами его считаются:
- Увеличение артериального давления при любой форме гипертензии;
- Сахарный диабет;
- Иммунные нарушения; аллергические реакции;
- Воспалительные процессы (как локальные, так и общего характера) — каллезная язва желудка, воспаление аппендикса, системные васкулиты и др.;
- Рубцевание;
- Коллагенозы — ревматическая лихорадка, ревматоидный артрит, красная волчанка, склеродермия и др.
- Некротические процессы.
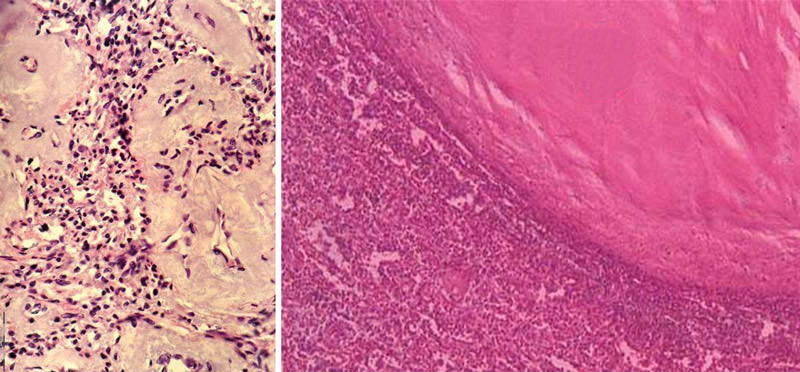
рис.: гилианоз сосудов (слева) и капсулы (права) селезенки
Практический случай.
Труп мужчины, 47 лет. Проживал в загородном, плохо отапливаемом доме. Страдал хроническим алкоголизмом. Из направления известно, что за 6 дней до наступления смерти был подъём температуры тела до 40-41°С, выраженные симптомы интоксикации (головная боль, боли в мышцах и суставах), затем появился упорный приступообразный кашель с болью за грудиной, мелкоточечная геморрагическая сыпь на кожных покровах.
При внутреннем исследовании: неравномерное кровенаполнение внутренних органов, выраженный геморрагический синдром, лёгкие плотные на ощупь, на разрезе тусклые, со стёртой структурой ткани, с поверхности разрезов стекает умеренное количество грязно-серой жидкости, в просветах сосудов — свёртки крови, стенки перерезанных бронхов утолщены, выступают над поверхностью разрезов. Масса левого лёгкого 980г, правого — 1120г. Лёгочная плевра неравномерно утолщена, на отдельных участках с образованием рыхлых спаек с пристеночной плеврой.
При гистологическом исследовании:
ЛЁГКИЕ (4объекта) — преобладает венозно-капиллярное полнокровие, в ряде сосудов эритростазы, слабые-умеренные лейкостазы. В 3-х объектах диффузно в срезах расположены сливающиеся друг с другом мелкоочаговые экстра/интраальвеолярные кровоизлияния насыщенно — и тёмно-красного цвета, крупноочаговый выраженный альвеолярный отёк, в просветах умеренного и большого количества альвеол скопления фибрина, сегментоядерных нейтрофильных лейкоцитов, макрофагов в различном сочетании, на отдельных участках срезов — незначительное количество круглоклеточных элементов, немногочисленные фибробласты. В отдельных альвеолах по ходу их стенок расположены гиалиновые мембраны, часть из них фрагментирована, фрагменты окружены макрофагами, частично лизированы. Довольно крупные группы межальвеолярных перегородок утолщены за счёт слабой и слабо-умеренной полиморфноклеточной инфильтрации с преобладанием острого гнойного воспаления. Представленные небольшие бронхи со слабо выраженными отёком и лейкоцитарной инфильтрацией стенок, с субтотальной и тотальной десквамацией мерцательного эпителия, в их просветах — небольшое и умеренное количество гнойного экссудата. Признаки формирования облитерации плевральной щели: лёгочная плевра значительно утолщена, с разрастанием «созревающей» соединительной ткани с новообразованными полнокровными тонкостенными сосудами, слабо выраженными очаговыми скоплениями сегментоядерных нейтрофильных лейкоцитов и круглоклеточных элементов, здесь же скопления макрофагов и гемосидерофагов. В срезах 4-го объекта — среднеочаговая острая альвеолярная эмфизема, слабо-умеренный очагово-диффузный альвеолярный отёк, представленные небольшие бронхи без признаков склероза и воспаления, с субтотальной десквамацией мерцательного эпителия, в их просветах — слущенный эпителий, лёгочная плевра незначительно и слабо утолщена за счёт склероза, с незначительным количеством лейкоцитов и лимфоцитов.
Рис. 1. Формирование склероза лёгочной плевры, её полиморфноклеточное воспаление. Межальвеолярные перегородки умеренно утолщены за счёт полиморфноклеточного воспаления с преобладанием лейкоцитарной инфильтрации. В просветах альвеол — фибрин, сегментоядерные нейтрофильные лейкоциты, макрофаги, гиалиновые мембраны. Окраска: гематоксилин-эозин. Увеличение х100.
Рис. 2. Выраженное венозно-капиллярное полнокровие, эритростазы. Просветы альвеол заполнены гомогенной бледно-розовой отёчной жидкостью с большим количеством пузырьков воздуха. Слабо-умеренные интраальвеолярные кровоизлияния насыщенно-красного цвета. Окраска: гематоксилин-эозин.Увеличение х250.
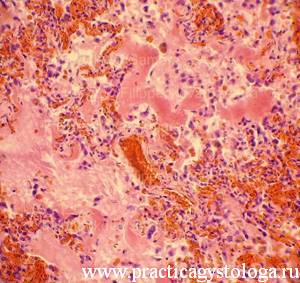
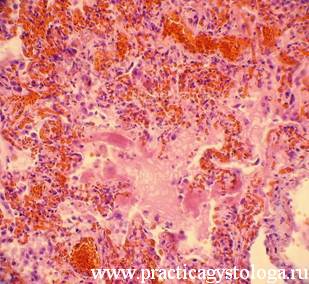
Рис. 3, 4. В просветах альвеол на фоне отёчной жидкости фибрин, сегментоядерные нейтрофильные лейкоциты, макрофаги. В отдельных альвеолах по ходу их стенок расположены гиалиновые мембраны. Часть из них фрагментирована, фрагменты окружены макрофагами, частично лизированы. Окраска: гематоксилин-эозин. Увеличение х250.
Значение гиалиноза и его последствия
Исход и функциональное значение гиалиноза определяются его распространенностью, локализацией и первопричиной развития. При гипертензии, ревматической патологии, у диабетиков прогноз дистрофии неблагоприятный из-за необратимого повреждения жизненно важных органов, прежде всего — почек, клапанов сердца, головного мозга.
Симптоматика, связанная с гиалинозом, определяется пораженным органом:
- Падение зрения вследствие гиалиноза артерий сетчатки при гипертензии, у диабетиков;
- Прогрессирование гипертонии, которую все труднее корректировать медикаментами, из-за вовлечения почек;
- Отечный синдром, который бывает вызван поражением почечной паренхимы, повышенным давлением, пороком сердца;
- Признаки застойной сердечной недостаточности при гиалинозе клапанного аппарата сердца;
- Гиалиноз мелких артерий мозга ведет к хронической ишемии, которая проявляется дисциркуляторной энцефалопатией, а разрыв их чреват кровоизлиянием и симптомами инсульта.
В случае келоидных рубцов, гиалиноза молочной железы или яичников не исключается возможность рассасывания белка без последствий для здоровья, но и сама по себе дистрофия может не приносить никаких негативных ощущений. В молочной железе и яичниках она не рассматривается как патология. В участках длительно существующего воспаления, дне язвы гиалиноз не доставляет вообще никаких беспокойств, а жалобы пациентов связаны не с дистрофией, а с воспалением, местным отеком, метаболическими нарушениями.
Перейти в раздел:
Болезни сосудов, патология с сосудистым фактором
Рекомендации читателям СосудИнфо дают профессиональные медики с высшим образованием и опытом профильной работы.
На ваш вопрос ответит один из ведущих авторов сайта.
mikropreparaty
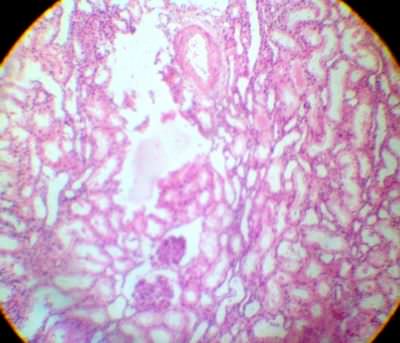
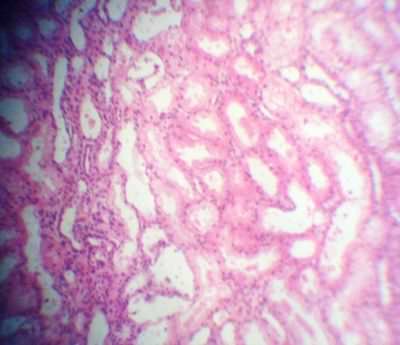
1. Гидропическая дистрофия эпителия извитых канальцев почки. Просвет канальца резко сужен, ядра эпителиальных клеток смещены на периферию, сморщиваются, возможна их вакуолизация. В цитоплазме эпит. клеток наблюдается большое количество вакуолей, заполненных цитоплазматической жидкостью. Из-за вакуолизации цитоплазмы эпит. клетки значительно увеличены в размерах.
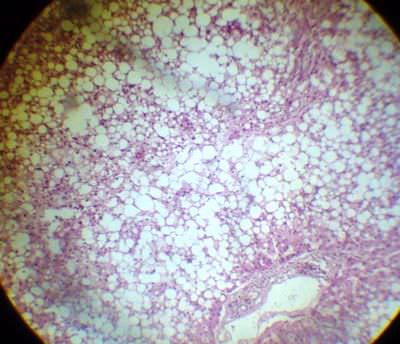
2. Жировая дистрофия гепатоцитов. В гепатоцитах наблюдается многочисленное содержание крупных капель жира, которые сливаются в одну жировую вакуоль, заполняющую практически всю цитоплазму. Эта «вакуоль» отодвигает ядро на периферию. Гепатоциты напоминают жировые клетки и располагаются на периферии печеночной дольки. Жировые капли оптически пусты из-за предварительной фиксации препарата в спирте.
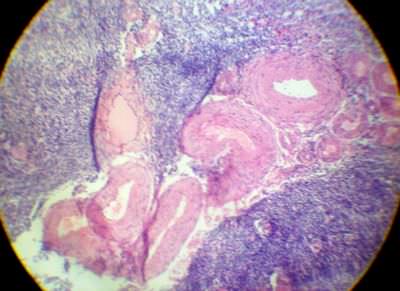
3. Гиалиноз белого тела и сосудов яичника. При гиалинозе сосудов гиалин расположен в субэндотелиальном слое, мышечная оболочка истончена. Стенка сосудов резко утолщена, а просвет сильно сужен. В поле зрения Обнаруживаются гиалинизированные белые тела – обширные гомогенные образования бледно-розового цвета.
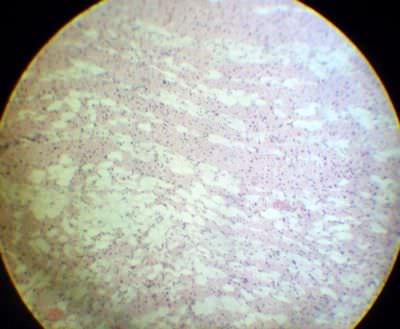
4. Ожирение сердца. При ожирении сердца жировая ткань достигает в эпикарде значительной толщины и проникает вглубь миокарда.Миокард утрачивает обычное строение: мышечные волокна разъединяются тяжами жировых клеток. В отдельных мышечных пучках можно обнаружить явления атрофии.
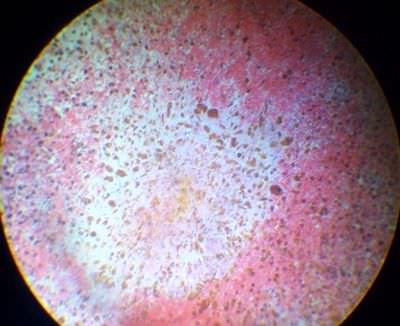
5. Гемосидероз стенки кисты мозга.В стенке кисты наблюдается скопление крупных клеток (гемосидерофагов), в цитоплазме которых обнаруживается большое количество бурого пигмента – гемосидерина. В центе кисты, вдалеке от неповрежденных клеток обнаруживает пигмент гематоидин (желтого цвета).
6. Гемосидероз стенки кисты мозга (реакция Перлса) – самый бледный препарат.Гемосидерин окрашивается в сине-голубой цвет (образование берлинской лазури).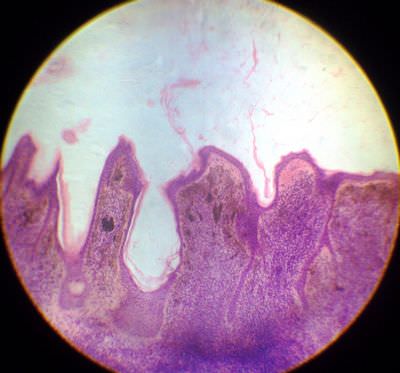
7. Пигментный невус. В дерме наблюдается скопление меланоцитов, содержащих черно-коричневый пигмент – меланин.
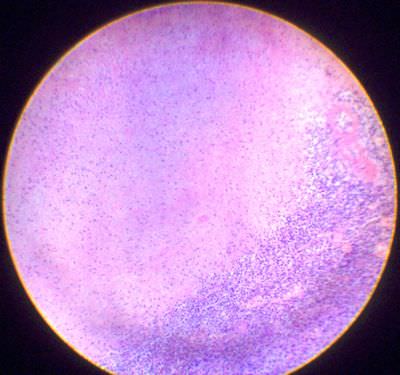
8. Ишемический инфаркт селезёнки. В поле зрения клиновидный участок ткани селезенки, в котором видны тени некротизированных клеток с лизированными ядрами. По периферии инфаркта наблюдается выраженное полнокровие сосудов – демаркационная зона.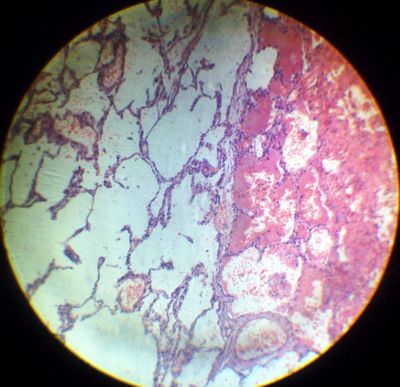
9. Геморрагический инфаркт легкого. Зона инфаркта выглядит в виде бледно окрашенных межальвеолярных перегородок и наблюдается множество бледных эритроцитов в просветах альвеол. После распада эритроцитов возможно выявление гемосидерофагов, окружающих участок некроза.
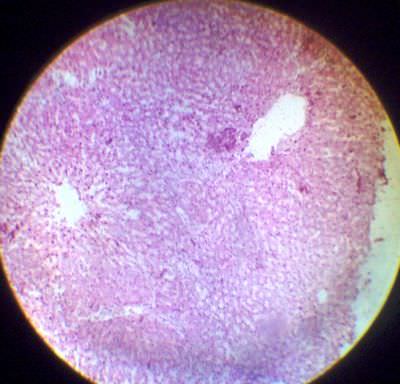
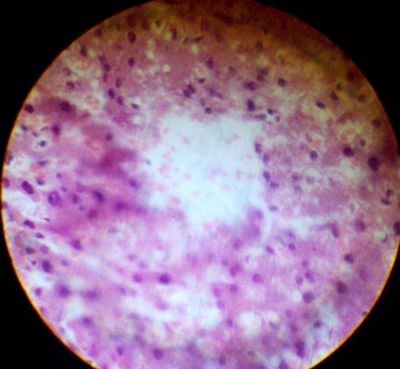
10. Мускатная печень. Центральная вена полнокровна, в центре дольки (центролобулярно) – кровоизлияние и некроз гепатоцитов. Печеночные балки изменены. На периферии дольки – жировая дистрофия гепатоцитов. При продолжительном венозном застое – фиброз печени, а затем цирроз.
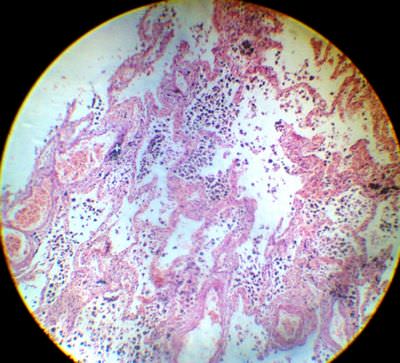
11. Бурая индурация легких. В просвете альвеол и в утолщенных межальвеолярных перегородках (из-за разрастания соединительной ткани) наблюдается скопление «клеток сердечных пороков», содержащих гемосидерин, который образуется из разрушенных эритроцитов, вышедших из просвета сосуда из-за повышенной проницаемости последнего.
12. Очаговое кровоизлияние в мозг. Вокруг переполненного кровью сосуда расположено скопление эритроцитов – диапедезное кровоизлияние в вещество мозга. Ткань по соседству с геморрагическим очагом изменена: отёк, воспаление, дегенеративные изменения в нервных элементах.
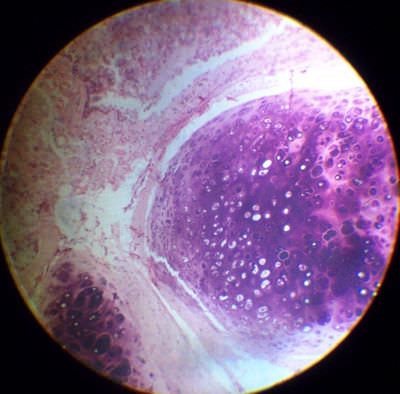
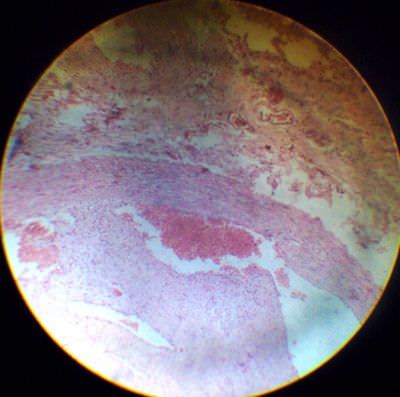
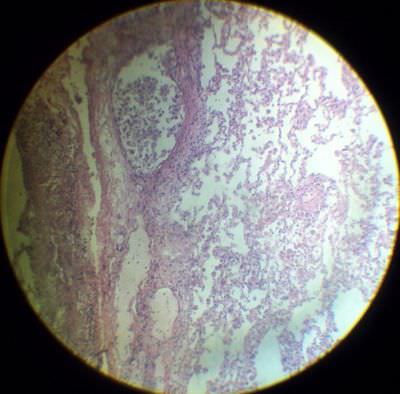
14. Эмболия опухолевыми клетками сосудов лёгкого .В поле зрения видна вена, просвет которой заполнен клетками атипичной формы, с большим гиперхромным ядром. Опухолевые клетки наблюдаются так же и в межальвеолярных перегородках.
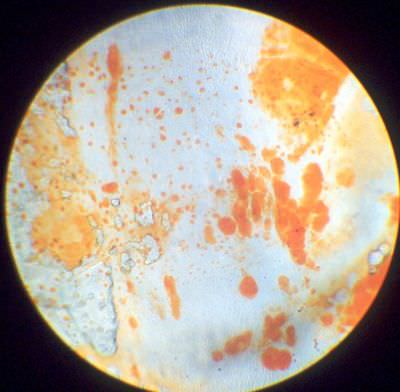
15. Жировая эмболия лёгких. Просветы сосудов заполнены каплями жира, окрашенными в красно-оранжевый цвет суданом ІІI. Величина и форма жировых капель разнообразны в зависимости от калибра сосуда, в котором они располагаются. Характерных изменений в лёгочной ткани не наблюдается, т.к. из-за жировой эмболии быстро наступает смерть. Но при этом некоторые сосуды лёгкого совершенно спадаются и лишаются крови, в то время как сосуды, расположенные выше эмбола – переполняются кровью.


Comments
(0 Comments)