Гестоз при беременности признаки, симптомы, причины и последствия гестоза на поздних сроках беременности
Эклампсия
Эклампсия является результатом выраженного поражения всех систем и проявляет себя как синдром полиорганной недостаточности. Чаще она развивается вслед за предшествующей формой, но может возникнуть внезапно при любой степени тяжести нефропатии.
Эклампсия протекает с судорогами, которым могут предшествовать усиление головной боли, ухудшение зрения, подергивание век и мимических мышц лица, беспокойство, возможны и психические нарушения. Судороги могут быть спровоцированы ярким светом, незначительной болью или резким звуком, но нередко возникают и самостоятельно однократно или в виде серии припадков.
Их длительность — 1 – 2 минуты, после чего наступает потеря сознания, которое возвращается медленно с последующей амнезией. Иногда потеря сознания наступает без судорог.
Пример из практики — Эклампсия
Одна женщина была прооперирована по поводу преэклампсии. Пациентка должна находиться в палате интенсивной терапии 3 суток, но уже на вторые ее переводят в роддом. И тут за мной приезжает скорая. Мой опрос пациентки: «На что жалуемся?», отвечает, что голова болит. Я списала все на послеоперационный период (давление было идеальным – 110/70), не акцентируя внимания на прочем (прооперирована-то была по поводу преэклампсии), назначаю промедол для обезболивания и уезжаю домой.
Не успела далеко уехать, как шофер скорой по рации получает: «Срочно назад! Эклампсия!» Выясняется, что при попытке сделать внутривенный укол женщина начинает дергаться (появились мимические судороги), акушерка не растерялась, из вены «не вышла» и ввела магнезию. Я в панике, поскольку моя вина, велю колоть, все, что имеется в роддоме (а имелось мало и только в «заначке»). Какие схемы? Какие дозировки? Лишь бы снять судорожный приступ. В ход пошли и дроперидол, и реланиум, и та же магнезия. Вызвали анестезиолога, но к его приезду не то что приступ был купирован, но больная глубоко спала и даже храпела. Хорошо, что все хорошо кончается.
Лечение гестоза во время беременности при легкой степени водянки или нефропатии возможны в амбулаторных условиях, при средней и тяжелой степенях — в стационаре.
Помощь при преэклампсии и эклампсии осуществляется только в отделениях реанимации и интенсивной терапии с применением эпидуральной аналгезии, наркоза, искусственной вентиляции легких, длительной инфузионной терапии под строгим лабораторным контролем функции всех органов и систем. На поздних сроках при тяжелом состоянии показано экстренное кесарево сечение, поскольку иногда только операция спасает жизнь женщине и ребенку.
Что происходит
Изменения, происходящие в организме женщины при гестозе, изучены намного лучше, чем их причина. Их основу составляет спазм всех кровеносных сосудов, уменьшение объема циркулирующей крови, изменение свертываемости и текучести крови, нарушение микроциркуляции. Кроме того, при гестозах происходит ослабление работы сердца и уменьшение объема циркулирующей крови. Все это приводит к значительному снижению кровоснабжения тканей с развитием в них дистрофических изменений вплоть до гибели ткани. Органами, наиболее чувствительными к недостатку кровоснабжения, являются почки, печень и головной мозг. Плацента, большей частью состоящая из сосудов, претерпевших характерные для гестоза изменения, не справляется со своей основной функцией обеспечения обмена кислородом и питательными веществами между матерью и плодом, что становится причиной кислородного голодания плода и внутриутробной задержки его развития.
Как проявляется
В зависимости от проявлений гестозы делят на 4 стадии: отеки беременных, нефропатия, преэклампсия и эклампсия.
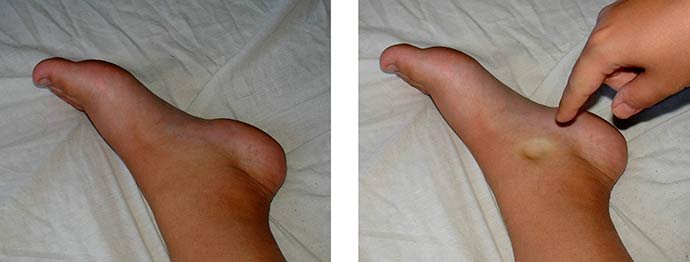
Отеки бывают скрытые и явные. На ранней стадии гестоза появляются именно скрытые отеки, связанные с задержкой жидкости в тканях
Понимать это очень важно, поскольку попытка самолечения с помощью мочегонных препаратов не только не уменьшит объем отеков, а только ухудшит общее состояние беременной и плода. Следует помнить, что не все отеки, отмечающиеся при беременности, связаны с гестозом
Не пугайтесь раньше времени, а обязательно посоветуйтесь со своим врачом.
Нефропатия — поражение почек — развивается после 20-ой неделей беременности. Может быть легкой, средней тяжести и тяжелой. Она проявляется тремя основными симптомами: отеки, гипертензия, протеинурия. Гипертензия — повышение артериального давления, систолического («верхнего») на 30 мм рт. ст. от исходного до беременности, а диастолического («нижнего») — на 15 мм рт. ст. и выше. Гипертензия является одним из важных проявлений гестоза, ибо отражает тяжесть спазма сосудов. Протеинурия — это появление белка в моче.
Преэклампсия — тяжелая стадия гестоза, развивающаяся у 5% беременных, чаще первородящих. При этом на фоне тяжелой нефропатиии (отеки, протеинурия, гипертензия) появляются признаки поражения центральной нервной системы. Женщину беспокоит чувство тяжести в затылке или головные боли, тошнота, рвота, нарушение зрения, возможно неадекватное восприятие происходящего, т.е. изменения в психической сфере. Тяжелая степень преэклампсии выражается преимущественно в нарушении кровоснабжения центральной нервной системы, в частности клеток головного мозга.
Эклампсия — самая тяжелая стадия гестоза, выражающаяся сложным комплексом симптомов, самым характерным из которых являются приступы судорог поперечнополосатой (скелетной) мускулатуры всего тела. Во время приступа из-за скачкообразного подъема артериального давления может произойти разрыв мозгового сосуда, что вызывает инсульт — внутричерепное кровоизлияние. Также вероятна преждевременная отслойка плаценты, что может стать причиной гибели плода.
Проявления гестоза могут быть различными: от растянутой на месяцы малосимптомной формы, которая может даже не беспокоить женщину, до молниеносной и катастрофической по своим последствиям.
Прибавка в весе при беременности
- Начиная с 28 недель беременности будущая мама должна поправляться в среднем на 350 г, но не более 500 г в неделю.
- К концу беременности прибавка в весе не должна превышать 12 кг.
- Исключение составляют женщины с исходным дефицитом веса, например, при росте 170 см весившие 53 кг. Такие мамочки могут прибавить на 2-3 кг больше нормы без вреда для здоровья.
- Женщины с исходной избыточной массой тела, наоборот, не должны прибавлять более 10 кг.
Не увлекайтесь жидкостью и солью
Если вы много прибавляете в весе, не стоит налегать на соленые огурцы, селедку и квашенную капусту. При этом жидкость надо ограничить до 1-1,5 литра в сутки, включая суп и сочные фрукты.
Ведите активный образ жизни
Вы заметили, что полных женщин детородного возраста становится все меньше? Теперь роды не могут служить отговоркой: «Потолстела, потому что родила». Любая женщина знает, что, для того чтобы быть в хорошей форме, нужны только собственное желание, правильное сбалансированное питание и умеренные физические нагрузки. Самыми лучшими видами физической активности для беременных являются длительные пешие прогулки, плавание, пилатес и йога.
Считается, что нарушение оттока мочи также способствует развитию гестоза. Дело в том, что в положении стоя матка сдавливает мочеточники, и отток мочи нарушается. Чтобы этого не произошло, врачи рекомендуют мамочкам принимать колено-локтевое положение 3-4 раза в сутки по 10 минут. Для удобства можно положить под грудь подушку и читать в такой позе книжку или журнал. При этом улучшается отток мочи от почек.
Для профилактики отеков подойдут почечный чай, отвар шиповника, листья брусники, толокнянки, клюквенный морс. Эти средства обладают слабым диуретическим действием
Если вы покупаете почечный сбор в аптеке, обратите внимание, нет ли в его составе пол-палы ( эрвы шерстистой ). Дело в том, что она способна разрушать камни в почках, печени, но заодно и зубы
Поэтому такой сбор нужно пить через трубочку, а затем полоскать рот.
Альтернативой травяным чаям могут стать растительные лекарственные препараты: канефрон, цистон, цистенал. Многие доктора в женских консультациях для профилактики и лечения отеков назначают различные препараты, например препараты магния ( Магне-В6, магнерот ), витамин Е и липоевую кислоту ( способствуют профилактике образования «дыр» в сосудах ), хофитол ( помогает печени инактировать вещества, разрушающие сосуды ), курантил ( не только улучшает кровообращение в плаценте, но и способствует профилактике гестоза и даже… гриппа ).
В стационаре
Женщины с отеками, легкой и средней степенью гестоза лечатся в отделении патологии беременных. Если же гестоз тяжелый, а тем более есть признаки преэклампсии ( предсудорожного состояния ) или пациентка перенесла экламптический ( судорожный ) приступ, то лечение проводится в отделении реанимации интенсивной терапии. План обследования обычно включает:
- анализы крови ( общий, биохимический, коагулограмма — определение свертываемости;
- анализы мочи ( общий, суточная потеря белка, проба Зимницкого );
- оценку состояния плода ( УЗИ, кардиотокография и допплерометрия );
- Обязательна консультация терапевта, окулиста, при тяжелых формах гестоза — невролога.
Лечение заключается в применении инфузионной терапии ( капельниц ), цель которой — восполнить недостаток жидкости в сосудистом русле и вывести ее из тканей, а также восполнить потерю белка. Если повышено давление, подбирают подходящие гипотензивные препараты.
Длительность стационарного лечения зависит от степени тяжести гестоза. При отеках — около недели, а при гестозе легкой степени — до двух. Лучшее лечение гестоза — это родоразрешение, поскольку именно беременность, а точнее — плацента становится причиной его развития.
Поэтому при неэффективности лечения в течение 3 дней при тяжелой степени гестоза и в течение 3 часов при преэклампсии ( при появлении симптомов ) беременной делают операцию кесарева сечения.
Диагностика и лечение
Диагноз «гестоз» ставится на основании клинических и лабораторных данных. Для ранней диагностики заболевания необходима своевременная постановка на учет в женской консультации, обязательны регулярные плановые осмотры гинеколога и тех специалистов, к которым вас отправят на консультацию. Вот примерный перечень мероприятий, которые ожидают вас в том случае, если врач заподозрил у вас гестоз:
- общий анализ крови с определением абсолютного количества эритроцитов и тромбоцитов;
- биохимическое исследование крови с определением количества белка, концентрации электролитов, азота мочевины и креатинина;
- исследование свертывающих и текучих свойств крови;
- анализы мочи: клинический, суточной мочи с определением количества выделенного белка, биохимический;
- контроль диуреза; правильное представление о накоплении жидкости в организме можно получить, сопоставляя ежедневное количество выпитой и выделенной жидкости и измеряя в динамике массу тела;
- измерение артериального давления в динамике на обеих руках, поскольку при наличии распространенного сосудистого спазма возможна значительная разница в показателях АД слева и справа, которая также будет свидетельствовать о глубине происходящих нарушений;
- контроль за массой тела;
- осмотр глазного дна, поскольку состояние сосудов глаза аналогично состоянию сосудов головного мозга и сосудистой системы женщины в целом;
- ультразвуковое исследование, включая допплерометрию плода;
- консультации терапевта, нефролога, невропатолога.
Что касается лечения, то можно сказать, что современная медицина не в состоянии полностью излечить от гестоза, однако в большинстве случаев возможен контроль этого состояния. Своевременное и правильное лечение способствует профилактике тяжелых форм гестоза. Самолечение недопустимо, поскольку без профессионального индивидуального лечения возможно утяжеление гестоза, что приведет к ухудшению состояния как беременной, так и плода.
Принципы лечения гестозов заключаются в следующем:
- создание лечебно-охранительного режима для нервной системы женщины, в зависимости от степени заболевания назначаются различные седативные препараты, от пустырника и валерианы при минимальных проявлениях гестоза до сильнодействующих успокаивающих средств при эклампсии;
- медикаментозное восстановление функции жизненно важных органов;
- своевременное и бережное родоразрешение. При поддающемся лечению гестозе врачи не стимулируют проведение преждевременных родов. Преждевременное родоразрешение проводится при неэффективности проводимого лечения, при ухудшении состояния как беременной, так и ребенка.
Лечение гестозов достаточно индивидуально, и его своевременное начало способно предотвратить развитие тяжелых осложнений. Еще раз повторим: не занимайтесь самолечением! Если врач назначил вам лечение, необходимо дисциплинированно выполнять все его назначения.
Александр Гавриленко
Журнал «9 месяцев» №8 2002
Характерные симптомы
Все симптомы и признаки позднего гестоза разделяют на нехарактерные и характерные. Характерными называют водянку, нефропатию различной степени, эклампсию и преэклампсию, которые в названной последовательности определяют стадии патологии.
- Нехарактерными проявлениями токсикоза на позднем этапе беременности называют моносимптомную нефропаию и повышенной давление, нефропатию полисимптомную, эклампсию без судорожного синдрома.
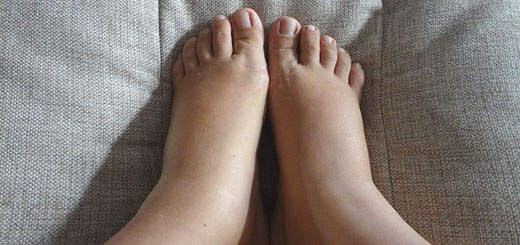
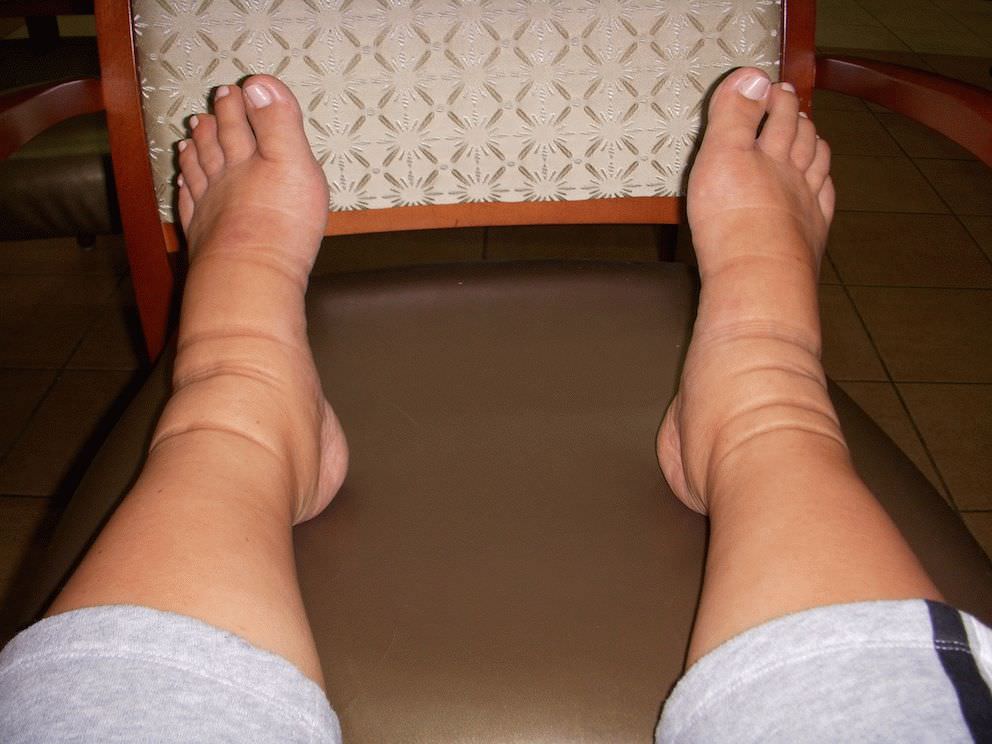
- Отечность, распространяющаяся на конечности, брюшную зону, лицевую часть туловища. Это – начальный признак позднего гестоза. Нарушение общего состояния происходит лишь при высокой выраженности отеков. Женщина испытывает постоянную жажду, быстро утомляется.
- Нефропатия протекает с отечностью конечностей, артериальной гипертензией, протеинурией. Основной симптом в таком случае – повышение давления и иногда – до максимальной отметки.
- Преэклампсия является тяжелой формой гестоза, которая протекает с перечисленными симптомами (гипертензия, отеки, протеинурия) и дополняется головной болью, головокружением, бессонницей, апатией и заторможенностью, сбоем в зрительной системе и слуховой, деятельности органов ЖКТ.
- Эклампсия – судорожные припадки, которые характеризуются гиперчувствительностью к громким звукам, яркому свету, болевой симптоматике. Это – поздний этап гестоза, который диагностируют редко ввиду своевременного начала терапии.
Эклампсия, в свою очередь, так же протекает в несколько этапов:
- Продолжительность – до минуты. Подергиваются мимические мышцы. Иные проявления отсутствуют.
- Продолжительность – до минуты. Возникает мышечное сокращение, что создает препятствие к движениям конечностями. Продолжительные судороги становятся причиной остановки дыхания.
- Продолжительность – до 2 минут. Возникают клонические судороги, нарушение дыхательной функции, развитие цианоза, появление пенистой слюны.
- Постепенное восстановление дыхательной функции.
Гестоз при беременности что это
Гестоз – это патологическое заболевание, с которым сталкивается только будущая мама. Обычно он наступает в конце беременности, но у некоторых он начинается и со второго триместра, в этом случае все зависит от многих параметров и от того, как проходит второй триместр. В течение недели после родов, этот недуг покидает молодую маму.
Если брать во внимание статистику, то еще 50 лет назад этим заболеванием страдали всего 15% будущих мам, на сегодняшнее время эта цифра выросла и составляет 50%. Какая по счету беременность не имеет значения, потому как кушаться хочется в любом случае, поэтому не слушайте, если вам скажут, что во время второго и последующего зачатия гестоза не бывает
На самом деле это очень опасно для здоровья крохи, потому как отеки образуются не только у молодой мамы, но и в плаценте, что служит нехваткой кислорода для плода.
Чем опасен гестоз при беременности
Не важно, на каком вы сейчас сроке и если у вас именно этот недуг, то имейте в виду, что он опасен в любом триместре и на любой неделе беременности. Вовремя не назначенное лечение может навредить не только вам, но и вашей крохе, которая ждет своего рождения
Чем опасен гестоз на поздних сроках беременности:
В первую очередь нарушается дыхание, нарушается работа печени, почек и ухудшается зрение. При таком состоянии нервная система тоже дает сбой, что неблагоприятно сказывается на ребенке. Появляется риск тромбозов в головном мозге, отечности легких и сердечной недостаточности.
Гестоз может послужить преждевременными родами, потому как дает отслойку плаценты, в худшем случает все это заканчивается замершей беременостью.
Советую: Почему замирает плод — причины
Профилактика гестоза при беременности
Профилактические мероприятия нужно проводить не для самоуспокоения, а для предотвращения тяжелых форм. В первую очередь надо позаботиться о правильном сбалансированном питании, вы должны получать нужное количество белков, жиров и углеводов. Витамины, их тоже не стоит игнорировать, они входят в комплекс профилактики не зря.
Профилактика состоит из:
- Настоя валерианы, ее стоит принимать по одной таблетки три раза в день, она обладает успокоительным средством.
- Почечный чай, березовые почки, брусника, цветки василька синего – улучшают функцию почек
- Спазмалитики, к примеру, Аминофиллин, его назначают пить по одной таблетке два раза в сутки, Папаверин тоже назначают в такой дозировке и столько же раз в сутки, а вот Дротаверин пьют три раза в сутки по одной таблетке.
- Для нормализации микроциркуляции рекомендовано принимать Ацетилсалициловую кислоту по 60 мг в сутки и желательно принимать в первой половине дня.
- Улучшит кровоток в плаценте матки Курантил или Трентал.
- Не забывайте о здоровом образе жизни, откажитесь от вредных привычек и чаще ходите на свежем воздухе.
Эклампсия после родов исчезает примерно в течение первой недели, в редких случаях она затягивается на две недели и более. Когда у молодой мамы после родов постепенно нормализуется уровень белка в моче, артериальное давление приходит в норму, отечность тоже сходит на нет, в таком случае не требуется лечение послеродового гестоза.
В другом случае, когда АД продолжает держаться выше положенной отметки, женщину могут оставить на стационарном лечении, либо же выписать домой с рекомендациями и дальнейшим наблюдением у врача. Зависит это только от состояния мамы ребёнка и от самого малыша, а так же от того, как прошли роды.
Я многим рекомендую все же делать профилактику и не медикаментозную, а при помощи народных средств. Ведь согласитесь, что выпить в обед почечный чай не так уж и сложно, нежели потом переживать за себя и за своего ребёнка, думать о последствиях и в худшем случае, оказаться на стационарной койке.
https://youtube.com/watch?v=0cq3UNqRdcg
Берегите себя и своих детей.
С вами была Нина Кузьменко! И сегодня я вам рассказала, что такое гестоз, каковы его признаки, симптомы и лечение, чем опасен поздний гестоз для ребёнка и мамы, как правильно делать профилактику и через сколько проходит гестоз после родов.
Делитесь этой информацией с другими, нажав на кнопки социальных сетей, высказывайте своё мнение. Жду в гости!
Осложнения гестоза
При данной патологии, если вовремя не принять меры, осложнения неизбежны. У беременной женщины могут начаться: эпилепсия, кровоизлияние в головной мозг, ишемический инсульт, почечная недостаточность, инфаркт миокарда, сахарный диабет, нарушение работы щитовидной железы и надпочечников).
На беременность гестоз влияет также крайне отрицательно. Возможны: отслойка плаценты, гипоксия плода, асфиксия. Всё выше перечисленное может привести к преждевременным родам (до 37 недель, ранее считалось, что до 38), или к гибели плода (в таком случае экстренное родоразрешение предпринять придётся в любом случае).
Профилактика и лечение
Профилактика гестоза — важнейший момент в период беременности. Поскольку искоренить недуг совсем нельзя. Но возможно исключить последующие расстройства систем организма и ухудшения состояния. Основная задача – заблаговременно обнаружить проблему.
Каждая беременная должна регулярно проходить процедуру взвешивания. Ей необходимо измерять давление и сдавать мочу на анализ. Если беременность протекает без отклонений от нормы, необходимо питаться правильно. В рационе должны преобладать продукты с высоким содержанием белка и клетчатки. Жирное и мучное нужно свести к минимуму. Женщине нужно почаще бывать на свежем воздухе, гулять пешком
Особенно это все важно, когда диагноз гестоз уже поставлен. Маленький человечек в утробе очень нуждается в свежем воздухе
Это улучшит кровоснабжение тканей и уменьшит проявления гипоксии.
Заметим, что от гестоза нельзя застраховаться на 100 процентов. Однако возможно защитить себя и ребенка от печальных осложнений. Относитесь к себе бережно и помните про ответственность за здоровье будущего ребенка.
Профилактикой проблемы служат:
- правильное питание;
- занятия йогой, фитнесом, плаванием (после согласования с доктором);
- частые пешие прогулки;
- отказ от курения и алкоголя;
- прием специальных препаратов, назначенных врачом (например, Магне-В6, витамин Е и пр.).
Если отеки появились, то врач составит для вас персональную диету. Он порекомендует будущей маме следить за количеством выпитой и выделенной жидкости. Беременным необходимо контролировать количество съеденной пищи. В случае значительной прибавки в весе, дополнительных осложнений не избежать. В ежедневном рационе беременной должны быть блюда и продукты богатые витаминами и минералами. Вашему организму нужна только очищенная вода. Забудьте пока про кофе, черный чай и газировку. Если врач назначил витамины, то их следует обязательно принимать.
Лечение гестоза состоит в нормализации состояния здоровья беременной женщины. Самые главные правила поведения беременных: обратиться к врачу вовремя и не испытывать на себе любое самостоятельное лечение. О том, как следует лечить патологию, знает только специалист! Прием лекарств по примеру соседки или родственницы может только ухудшить ваше состояние! Знайте, что ваша жизнь может перевернуться в один момент
Берегите себя и ребенка! Это жизненно важно
Гестоз на ранних сроках беременности
Он возникает в первые три месяца беременности и проходит полностью к началу второго триместра. Ведущая роль в его патогенезе отводится:
- Функциональным нарушениям регуляции центральной нервной системы по типу неврозов.
- Дезадаптации вегетативных центров. Беременность в первую очередь требует перестройки функции пищеварительной системы, которая связана посредством нервных рецепторов и стволов с вегетативными центрами гипоталамической области головного мозга. Поступающие в эти же центры импульсы из измененной матки или проводящих нервных путей на фоне расстройств нервной системы могут носить извращенный характер. Они вызывают ответные сигналы из центров, но уже к пищеварительному тракту, что приводит к тошноте и рвоте.
- Нейроэндокринным (нервногормональным) расстройствам и нарушениям обменного характера. Они также способствуют возникновению извращенных патологических импульсов и развитию раннего гестоза. Например, отмечено совпадение по времени начала рвоты со снижением выделения кортикостероидов корой надпочечников и пиком содержания хорионического гонадотропина в крови.
Лечение гестоза у беременных женщин
Гестоз во всех своих проявлениях крайне опасен. Заподозрив у себя какие-либо признаки этого заболевания, следует незамедлительно рассказать о них лечащему врачу. Это позволит начать своевременное лечение и предотвратить серьезные необратимые последствия.
Опг-гестоз неизлечим и избавиться от него можно только после родов. Однако существенно облегчить состояние беременной женщины в 3 триместре вполне возможно. При легкой степени заболевания лечение может происходить в домашних условиях, при более тяжелой – в стационаре, в непосредственной близости от отделения реанимации. Длительность стационарного лечения во многом определяется степенью тяжести заболевания. При наличии небольших отеков она может составлять неделю, при более серьезной степи – до 2-3 недель. Поскольку сама беременность, а точнее плацента беременной женщины, является основной причиной гестоза, лучшим лечением является естественное родоразрешение.
При наличии показаний будущей мама не стоит отказываться от госпитализации. Там в любой чрезвычайной ситуации она сможет получить квалифицированную медицинскую помощь и пройдет курс лечения, который значительно улучшит ее состояние. С помощью капельниц врачи быстро восполнят потерю жидкости и белка в кровеносных сосудах и нормализуют здоровье женщины.
Для подтверждения диагноза и установления формы гестоза, будущей маме придется пройти тщательное обследование. Вздохнуть с облегчением можно будет только после родов, поскольку до конца беременности ей придется придерживаться специальной диеты с ограничением соли и жидкости до 1000 мл в сутки. При любой степени гестоза в 3 триместре необходимо контролировать накопление жидкости в организме, а также постоянно отслеживать динамику набора массы тела.
После подтверждения диагноза «гестоз второй половины беременности», женщине необходимо будет пройти такое исследование, как допплерометрия плода, а также получить консультации терапевта, невропатолога, окулиста и нефролога.
Медикаментозное лечение токсикоза второй половины беременности зависит от нарушения функций внутренних органов. Причины и симптомы гестоза при беременности у разных женщин могут отличаться, поэтому все лекарственные препараты назначаются индивидуально. Это могут быть мочегонные препараты или средства, снижающие артериальное давление и улучшающие кровоток в мелких сосудах.
Лечение гестоза у беременных не обходится без успокоительных препаратов. Слабые симптомы заболевания служат поводом для назначения валерианы или настойки пустырника, при развитии эклампсии применяются более сильные успокоительные. Одновременно с этим проводится профилактика плацентарной недостаточности. Для этого назначается препарат Актовегин и целый ряд витаминов, которые придется принимать во второй половине беременности вплоть до самих родов.
Опг-гестоз — достаточно сложное заболевание, признаки которого могут иметь вялотекущий характер. Однако чаще всего гестоз второй половины беременности характеризуется стремительным развитием с резким ухудшением состоянием беременных женщин.
В случае малейшего подозрения на гестоз в 3 триместре следует без промедления обращаться за квалифицированной помощью. Самостоятельное лечение в данном случае недопустимо, поскольку гестоз может привести к стремительному развитию самых различных осложнений с весьма печальными последствиями. В исключительных случаях, когда назначенное лечение не приносит малейшего облегчения, а состояние будущей мамы и ее ребенка ухудшается, медиками может быть принято решение о стимуляции преждевременных родов или проведении кесарево сечении.
Диагностика и лечение
Насколько будет эффективным лечение позднего гестоза, и какие возникнут последствия, зависит от того, насколько своевременно и на каком этапе он был диагностирован
Поэтому важно говорить о любых изменениях гинекологу
В качестве контрольных мероприятий используют следующие:
- взвешивание беременной (при наличии лишнего веса, превышающего норму, как правило, присутствуют отеки на конечностях);
- контроль артериального давления с использованием соответствующего аппарата;
- анализ мочи и крови;
- проведение функциональных проб.
Что делать и какие лечебные мероприятия назначают, зависит от степени гестоза
Важно соблюдение постельного режима, обеспечение беременной спокойной обстановкой
Назначают специальную диету с включением в рацион нормального объема соли, белков и растительной пищи
Важно урегулировать питьевой режим
- Для нормализации эмоционального состояния назначают прием успокаивающих препаратов. Снизить артериальное давление помогут антигипотензивные средства.
- Инфузионная терапия показана для профилактики симптомов, вызванных обезвоживанием. В организм вводят специальные регидрационные растворы и белковые соединения для компенсации утраты элемента.
- Если консервативная терапия не приводит к выздоровлению, предотвратить эклампсию поможет только преждевременная стимуляция родовой деятельности.
Для профилактики, в первую очередь, важно придерживаться правильного питания, вести здоровый образ жизни. Из рациона исключают копчености, сладкое
Сон и отдых – полноценные: на них тратят не меньше 8 часов. Если организм требует, разрешается спать и в дневное время суток.
Профилактика гестозов и токсикозов
Меры предупреждения этих осложнений крайне просты – нужно вовремя встать на учёт в женскую консультацию, рассказать вашему акушеру-гинекологу о хронических заболеваниях, отказаться от вредных привычек (алкоголь, табакокурение, наркомания) желательно ещё в момент планирования будущего малыша, а, тем более, в момент беременности.
Также важно соблюдать все рекомендации вашего доктора, соблюдать все явки в женскую консультацию, сдавать назначенные анализы. Основное, это понять для себя, что внутри вас развивается новая жизнь, которая хочет быть полноценным, здоровым человеком
И вы эту жизнь будете любить больше, чем свою. Просто осознаёт это кто-то на этапе беременности, а кто-то только после родов. Именно это и есть материнский инстинкт.
Зачем же тогда губить в зародыше собственного ребёнка? Ни одна нормальная мама себе этого потом не простит. А с камнем на сердце, видя, как по вашей вине страдает любимый малыш – крайне тяжело жить. Берегите себя и будущее чадо, к тому же наша медицина всё для этого делает.
Признаки гестоза при беременности
Такое течение беременности с осложнениями считается крайне опасным, ведь это угрожает жизни не только маме, но и крохе, которая находится у нее внутри.
Многие доктора говорят, что первыми признаками гестоза являются:
- Судороги;
- Уменьшение крови в организме;
- Слабая работа сердца матери;
- Кислородное голодание ребенка;
- Отставание в развитии плода;
- Нарушение микроциркуляции.
В помощь: Что делать если моноциты не в норме
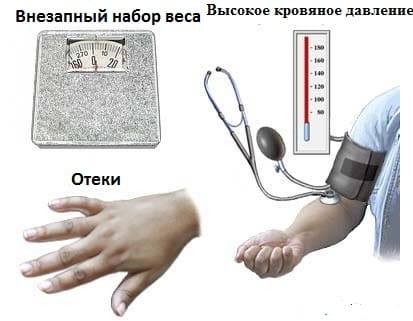
Не знаю как вам, но мне выше перечисленные фразы вообще не о чем не говорят, точнее мне сложно это определить самостоятельно, да и УЗИ делают лишь в определенное время. Поэтому, вам я скажу на понятном языке, что такое гестоз у беременной, это ничто иное как лишний вес и высокое кровеносное давление.
Последствия такого состояния будущей мамы, может отрицательно сказаться на здоровье ребенка.
Кроме веса и давления, о себе эта болезнь может заявить и в результате общего анализа мочи, а именно, уровень белка в суточной дозе мочи, увеличится и будет больше чем 0,3 г/л. Вдобавок ко всему появится отёчность, которая будет ежедневно. Нормальная отечность, это когда ноги отекают только к вечеру, а к утру она исчезает.
Вот такие первые признаки гестоза в третьем триместре беременности, женщины, будьте осторожны.
Причины
Несмотря на многочисленные исследования, причины и механизм развития гестозов до сих пор окончательно не установлены.
Актуальными в настоящее время считаются несколько теорий:
- Кортикивисцеральная теория рассматривает гестоз как своеобразный невроз беременных с нарушением физиологических взаимоотношений между корой и подкорковыми образованиями головного мозга, ведущим за собой изменения в работе сосудистой системы и нарушение кровообращения.
- По мнению сторонников эндокринной теории , нарушение регуляции сердечнососудистой системы, кровоснабжения внутренних органов, обмена веществ в органах и тканях происходит вследствие изменения функции эндокринных органов, вырабатывающих биологически активные вещества, регулирующие сосудистый тонус, текучесть и свертываемость крови.
- Сторонники иммунологической теории полагают, что изменения в сосудах, органах и тканях, характерные для гестоза, возникают в связи с неадекватной реакцией иммунной системы матери на определенные антигены тканей плода, не отмечающейся при нормально протекающей беременности.
- Выдвижение генетической теории основано на подтвержденном статистикой увеличении частоты гестозов у тех беременных, чьи матери страдали гестозом в период беременности. Не отвергается также существование «генов преэклампсии».
- Положения плацентарной теории основаны на том, что при гестозах отсутствуют характерные для физиологически протекающей беременности изменения в сосудах матки, питающих плаценту. В результате выделяются активные вещества, приводящие к нарушению нормальной работы всей сосудистой системы организма матери.
- В настоящее время большинство исследователей пришли к выводу, что единого механизма развития гестозов не существует, а наблюдается комбинированное воздействие различных факторов, в конечном итоге приводящих к нарушению функции внутренних органов.

Comments
(0 Comments)