Патологический гемолиз крови причины, симптомы и методы лечения
Анемия вследствие повышенного разрушения эритроцитов
В норме эритроциты живут и функционируют приблизительно 120 дней. Затем макрофаги в костном мозге, селезенке и печени обнаруживают и уничтожают их.
Если в результате болезни эритроциты разрушаются преждевременно (гемолиз), то костный мозг компенсирует это, усиленно вырабатывая новые эритроциты — иногда его работа ускоряется в 10 раз.
Когда разрушение эритроцитов превышает их выработку, развивается гемолитическая анемия. Гемолитические анемии встречаются относительно редко по сравнению с анемиями вследствие кровопотери или снижения выработки эритроцитов.
Симптомы
Симптомы гемолитической анемии подобны симптомам других форм анемии.
Иногда гемолиз возникает внезапно и бывает очень тяжелым, приводя к гемолитическому кризу: появляются озноб, повышение температуры тела, боль в спине и животе, головокружение, снижается артериальное давление, возникает желтуха, моча приобретает темную окраску.
Увеличивается селезенка, поскольку она отфильтровывает фрагменты поврежденных эритроцитов; увеличение селезенки иногда сопровождается болью в животе.
Длительный гемолиз может сопровождаться формированием пигментных желчных камней, состоящих из темноокрашенного содержимого эритроцитов.
Все симптомы: головокружение, повышение температуры тела, боль в поясничной области, боль в животе, желтуха, темная моча.
Причины
Повышенное разрушение эритроцитов может быть обусловлено множеством факторов, в том числе увеличением селезенки (спленомегалией). Эритроциты могут механически повреждаться из-за каких-то препятствий в кровотоке. Эритроциты могут быть атакованы антителами собственной иммунной системы в результате аутоиммунной реакции.
Иногда эритроциты разрушаются из-за аномалии в них самих — патологических изменений формы и поверхностной структуры, нарушения функции или аномалии гемоглобина. Разрушение эритроцитов усиливается при таких заболеваниях, как системная красная волчанка и некоторые злокачественные опухоли, особенно лимфомы. Прием различных лекарств, например содержащих серу, может также приводить к повреждению эритроцитов.
Диагностика
Гемолитическую анемию можно заподозрить при осмотре пациента и после общего анализа крови (умеренное снижение содержания гемоглобина и эритроцитов, цветовой показатель – в норме). При миелографии (исследовании костного мозга) выявляется значительное усиление кроветворения.
Уровень билирубина в крови повышен, повышено содержание уробилина в моче и стеркобилина в кале. Уровень железа в крови повышен.
Обязательно проводится УЗИ брюшной полости для определения размеров печени и селезенки. При гемолитической анемии селезенка увеличивается.
Список методов диагностик: биохимия крови, анализ крови клинический (общий), узи брюшной полости.
Лечение
Лечение гемолитической анемии зависит от ее причины.
При аутоиммунной гемолитической анемии назначают стероидные гормоны (глюкокортикоиды), иммунодепрессанты, в тяжелых случаях применяются цитостатики.
Приобретенная гемолитическая анемия (например, при отравлении) лечится устранением причины, приведшей к развитию заболевания.
Любая гемолитическая анемия может потребовать симптоматического лечения в виде переливания эритроцитарной массы (при уровне гемоглобина ниже 50 г/л или предобморочном состоянии больного).
Эффективным методом лечения является удаление селезенки – спленэктомия.
Методы лечения: хирургическое вмешательство, лекарственная терапия, гемотрансфузия (переливание крови).
Клиника гемолиза
Если у человека нет симптомов атипичного гемолиза, а разрушение эритроцитов не связано с патологией, происходит в плановом порядке, то никаких симптомов человек не ощутит, и это нормально, поскольку естественный гемолиз предусмотрен природой.
Острый гемолиз эритроцитов характеризуется стремительным развитием, состояние здоровья человека резко ухудшается. Чаще всего острое состояние характерно после переливания крови, если компоненты не подошли, а также при отравлении медикаментами или инфекционном поражении. Коварство острого гемолиза заключается в интенсивности проявлений, и организм просто не справляется с восстановлением численности эритроцитов вместо уничтоженных. Поэтому гемолиз эритроцитов в острой форме проявляется анемией и интоксикацией билирубином.
 При остром течении заболевания кожный оттенок становится желтоватым, пациента начинает беспокоить тошнота и рвота
При остром течении заболевания кожный оттенок становится желтоватым, пациента начинает беспокоить тошнота и рвота
При остром течении гемолиза кожа становится желтоватой, пациент жалуется на тошноту, рвоту. В животе ощущаются боли, но точно указать их локализацию человек не может. Тяжелое течение патологии сопровождается обмороками, судорогами. Анемия сопровождается слабостью, бледностью, одышкой. Селезенка увеличивается, аналогичное происходит с печенью. Моча становится темной. В результатах анализов выявляются изменения состава крови и мочи – определяется сильная гемоглобинемия и билирубинемия, тромбоцитопения. Одновременно повышается уровень мочевины и креатинина, снижаются факторы фибринолиза и гемоглобинурии.
Что касается субкомпенсированной формы гемолиза, то в этой фазе усиливается процесс продуцирования эритроцитов специальным отростком костного мозга. Учитывая, что число эритроцитов понемногу компенсируется, то в этом случае клинические проявления не такие яркие, но все же достаточно различимые. Это рост параметров печени и селезенки, дерматологические проявления. В такой форме анемия практически не выявляется, а лабораторные анализы показывают повышение числа ретикулоцитов, что говорит о том, что в крови происходит регенераторный процесс.
Отдельно нужно упомянуть гемолиз у новорожденных. Первые проявления гемолиза начинаются у детей еще в момент их внутриутробного развития. Причина гемолиза — в несовместимости показателей крови мамы и ребенка.
То, насколько сильно будет проявляться гемолиз, напрямую зависит от скорости увеличения титров антител в материнской крови. Клинически гемолиз у младенцев может развиваться по одному из 3 путей:
- отечный. Это неблагоприятный вариант развития патологии. Неблагоприятен он в отношении дальнейших прогнозов, поскольку такая патология повышает риск мертворождения. Такая форма характеризуется сильным отеком мягких тканей, скоплением большого объема жидкости в брюшной полости, в перикарде и других естественных полостях;
- желтушный. Такой синдром характеризуется изменением цвета кожи ребенка, то же касается первородной смазки и околоплодных вод. У младенца выявляют токсическое поражение ЦНС, что проявляется готовностью к судорогам, глазодвигательными нарушениями, ригидностью и прочими состояниями, которые способны привести к гибели;
- анемический. Такой синдром у только появившегося на свет малыша не проявляет особых симптомов, заметить патологию можно только в результатах стандартных лабораторных анализов. Анемический синдром может длиться около 3 месяцев, если не возникнет осложнений и других патологий.
Разрушение — эритроцит
Разрушение эритроцитов может быть вызвано уменьшением осмотического давления, что вначале приводит к набуханию, а затем к разрушению эритроцитов — это так называемый осмотический гемолиз. Мерой осмотической стойкости ( резистентности) эритроцитов является концентрация NaCl, при которой начинается гемолиз. У человека это происходит в 0 4 % растворе, а в 0 34 % растворе разрушаются все эритроциты. При некоторых заболеваниях осмотическая стойкость эритроцитов уменьшается, и гемолиз наступает при больших концентрациях NaCl в плазме.
Разрушение эритроцитов происходит 3 путями. Одним из них является фрагментов — разрушение эритроцитов вследствие механической травматизации при циркуляции по сосудам. Полагают, что таким путем гибнут только что вышедшие из костного мозга молодые эритроциты. За счет фрагментоза организм проводит селекцию ( выбраковку) механически неполноценных эритроцитов. Значительная часть эритроцитов подвергается фагоцитозу клетками мононуклеарной фагоцитарной системы ( МФС), которых особенно много в печени и селезенке. Эти органы называют кладбищем эритроцитов.
Разрушению эритроцитов в селезенке способствует и выделение клетками этого органа гемолизинов. Хотя разрушение эритроцитов происходит во всех органах и тканях, где имеются клетки лимфоретикулогистиоцитарной системы, оно наиболее интенсивно протекает в селезенке.
Отсутствие гемосидервна указывает на разрушение эритроцитов в кровяном русле.
Если в организме происходит усиленное разрушение эритроцитов, то желчные пигменты, особенно билирубин, образуются в таких количествах, что печень не успевает выводить их из организма.
Вся патология сводится к разрушению эритроцитов.
Путь образования билирубина из гемоглобина после разрушения эритроцитов ( гемолиз) изображен на фиг.
ГА) характеризуются преждевременным внутриклеточным или внутрисосудистым разрушением эритроцитов. Обычно эритроциты живут более 100 дней. При ГА продолжительность их жизни укорачивается. Повышается уровень молодых эритроцитов ( ретикулоцитов), билирубина, увеличивается количество красных ядерных клеток в костном мозге, иногда увеличивается селезенка, нередко появляются камни в желчном пузыре. ГА делят на наследственные и приобретенные. Наследственные ГА в зависимости от генетич. Среди мембранопатии наиболее часто встречается наследственный сфе-роцитоз. При этой форме ГА лечебный эффект достигается удалением селезенки. Среди ферментопатии очень распространена ГА, связанная с дефицитом фермента глюкозо-б-фосфатдегидроге-назы. При этом теряется способность противостоять воздействию окислителей на мембрану эритроцитов. Сульфаниламидные, противомалярийные и многие др. лекарства, а также некоторые бобовые также могут вызвать ГА. Она чаще встречается у мужчин, проживающих в Средиземноморье, в Азербайджане, Дагестане. В этих же районах наблюдается талассемия, при которой нарушено образование гемоглобина.
Абсолютная эритропения развивается вследствие пониженного образования, усиленного разрушения эритроцитов или после кровопотери.
|
Источники и функции основных витаминов, необходимых человеку, и болезни дефицита, возникающие при их недостатке. |
У крыс влияет на работу мышечной и репродуктивной систем, препятствует разрушению эритроцитов.
|
Избранные агенты, ответственные за экологически и профессионально приобретенную метгемоглобинемию. |
Экологические факторы могут повреждать кроветворную систему различными путями, включая торможение синтеза гемоглобина, усиление разрушения эритроцитов, замедление продукции или нарушение функции клеток, лейкемо-генеза.
С момента образования гем как составная часть гемоглобина остается в эритроците несменяемым вплоть до момента разрушения эритроцита. Гем, освобожденный из гемоглобина после распада эритроцитов, не используется для ресинтеза гемоглобина, и в этом смысле указанный процесс является необратимым.
Когда этот процесс завершается, печень начинает играть прямо противоположную роль, становясь одним из мест разрушения эритроцитов и гемоглобина.
Вредные вещества, вызывающие гемолиз
Природа – не только друг человека, но одновременно источник опасности, если не уметь правильно вести себя. К примеру, гемолиз эритроцитов порой провоцируется следующими факторами:
- употребление в пищу ядовитых грибов;
- контакт с ядами и токсинами растений;
- укус животных и насекомых;
- проникновение в кровь малярийного плазмодия.
Вызывают гемолиз причины, перечисленные выше, не мгновенно, а по мере действия провоцирующего фактора. В любом из таких случаев требуется консультация медика и лечение, нацеленное на профилактику осложнений.
Наследственный недуг
Наследственная гемолитическая анемия подразделяется на несколько подвидов. Существующая сегодня классификация гемолитических анемий, передающихся по наследству, включает в себя несколько форм.
Несфероцитарная
Отличается этот вид анемии ускоренным распадом эритроцитов, происходящим из-за ослабленной активности ферментов. Эти ферменты отвечают за правильный жизненный цикл эритроцитов и необходимый уровень гемоглобина в крови. Нарушение строения одной из хромосом становится причиной развития наследственной формы заболевания. Такой вид анемии передается по наследству не во всех случаях.
Микросфероцитарная
Гемолитическая анемия или болезнь Минковского Шоффара развивается из-за появления мутации или передачи по наследству мутировавших генов, от которых зависит выработка особенных протеинов и молекул белков, участвующих в создании стенки эритроцитов.
Изменение структуры приводит к нарушению функциональности эритроцитов, уменьшению их размеров, снижению уровня устойчивости к разрушению и преждевременному распаду с выделением свободного гемоглобина. Снижается способность к циркуляции эритроцитов во внутрисосудистом пространстве.

Серповидноклеточная
При серповидноклеточной гемолитической анемии образуется неправильная патологическая форма гемоглобина, эритроциты изменяются и принимают форму серпа. Особенность этого вида заболевания заключается в том, что эритроциты лишены возможности менять свою форму и свободно передвигаться внутри сосудов.
Нарушение правильного движения и скорости циркуляции приводит к стремительному разрушению красных кровяных телец. Преждевременный распад вызывает усиленное выделение гемоглобина и появление в крови повышенного уровня билирубина.
Талассемии
Это отдельная группа наследственных гемолитических анемий, возникающих и развивающихся на фоне нарушения процесса, во время которого образуется нормальный гемоглобин.
Из-за патологических химических процессов в клетках белков нарушается последовательность окисления, что провоцирует преждевременный распад мембраны эритроцитов и их гемолиз.
В большинстве случаев наследственные формы гемолитических анемий передаются от родителей к детям. Однако, характерной особенностью, которой обладает гемолитическая анемия, является ее избирательность. Возникновение и развитие гемолитической анемии этого вида возможно не во всех случаях.

Паттологический гемолиз in vitro и in vivo
Какие разновидности гемолиза эритроцитов можно отнести к патологическим? Следующие его виды, те, которые отличаются от физиологического, и протекают в организме, in vivo. Встречаются и варианты in vitro, «в пробирке», когда кровь отделена от организма. Вот некоторые, наиболее часто встречающиеся:
- Механический процесс. Он встречается, когда эритроцитам в буквальном смысле «наносят травмы», а точнее их мембранам. Проще всего представить себе это в виде резкого встряхивания пробирки с кровью, но это в лаборатории. В медицине — это нахождение крови вне человеческого организма с последующим возвратом. Несмотря на все ухищрения и на большие успехи медицинского материаловедения, которое приблизило по своим электрохимическим характеристикам полимерные трубки к эндотелию сосудов, при операциях с использованием аппарата искусственного кровообращения, при хронических процедурах гемодиализа всё равно часть крови подвергается гемолизу;
- Термический гемолиз происходит при воздействии либо высоких, либо низких температур. При диффузном переохлаждении, или перегреве организма эти процессы могут быть следствием воздействия физических факторов;
- Важным является химический распад эритроцитов. Гемолиз может возникать при резком развитии ацидоза или алкалоза, например, при попытке суицида и употребление кислот или щелочей, под влиянием природных токсинов при укусах змей, ядовитых рыб или пауков, у которых существуют специальные ферменты, вызывающие гемолиз. Такая разновидность химического гемолиза называется биологическим. Также гемолиз могут вызывать паразиты — малярийный плазмодий, относящий к простейшим. Развивается разрушение эритроцитов и при употреблении в пищу некоторых ядовитых грибов.
- Разновидностью химического гемолиза можно считать лекарственное влияние на кровь. Многие лекарства, которые употребляются либо длительно, либо в значительных дозах, способны разрушать эритроциты. К ним относятся многие противотуберкулезные средства, например изониазид, рифампицин, парааминосалициловая кислота, или ПАСК.
Опасны в плане гемолиза диакарб, аспирин, некоторые нитрофураны, например фурадонин, сульфаниламидные препараты. Даже некоторые средства, применяемые для лечения малярии, которая сама провоцирует гемолиз, тоже могут его вызывать. Это акрихин, делагил, плаквенил. Известно, что некоторые пероральные сахароснижающие препараты тоже обладают гемолитическим эффектом.
- Электрический гемолиз под влиянием электрического тока. Встречается нечасто, как отяжеляющий фактор при электротравмах длительного действия;
- Отдельно можно выделить протекающий в организме иммунный гемолиз, который может возникать при тяжёлом течении аутоиммунной патологии, например системной красной волчанке, или при неправильном переливании донорской несовместимой крови (ятрогенный путь), которая имеет групповую несовместимость с кровью реципиента.
- Осмотический гемолиз (не встречается в организме). Всем известен пример, когда помидоры, находящиеся в рассоле сморщиваются, по закону осмоса отдавая свою влагу в рассол. Она направляется в сторону высокой концентрации соли, поскольку природа стремится уравновесить концентрации внутри и снаружи полупроницаемой мембраны, роль которой играет кожица помидора.
Если же в роли помидора будет эритроцит, то в рассоле, в гипертоническом растворе соли он будет сморщиваться и обезвоживаться. В том случае, если эритроциты будут помещены в изотонический раствор с соленостью 0,9% хлорида натрия, с ними ничего не произойдет, поскольку именно такая концентрация соли свойственна для крови человека.
А вот если концентрация соли будет более низкой, например 0,3%, или если вода вообще будет дистиллированной, то она, напротив, устремится внутрь эритроцитов. В результате клетки крови набухнут, растянутся, а затем и лопнут. После этого непрозрачный раствор крови с эритроцитами становится прозрачным, и ярко-красным. Этот феномен называется «лаковой кровью», и существует лабораторная реакция, определяющая порог разрушения эритроцитов. Начинается он при концентрации 0,47%, а полное превращение в «лаковую кровь» будет при концентрации 0,32% NaCl.
Отчего он возникает применительно к болезням?
Виды гемолиза
Возникает закономерный вопрос: но ведь всем известно, что эритроциты живут всего лишь 4 месяца, или 120 дней, находясь в периферической крови, постоянно выполняя свою функцию, а затем они разрушаются. Выходит, что гемолиз это физиологический и необходимый процесс? Да именно так.
В организме человека гемолиз необходим, он происходит в организме постоянно, круглосуточно ежесекундно. Эритроцитов очень много в человеческом организме. Для сравнения: в Москве проживает около 12,5 миллионов человек. Столько новых эритроцитов созревает у одного человека в красном костном мозге за 6 секунд, и столько же распадается, уничтожаясь макрофагами селезенки.
Из гемоглобина в печени синтезируется билирубин, который секретируется в желчь. Именно поэтому у здорового человека гемоглобина в плазме крови практически нет. Ведь эритроциты разрушаются не внезапно, а запрограммировано, именно для этого они транспортируются селезенку, где и происходит этот процесс.

Следует упомянуть, что у эритроцитов самая прочная мембрана и самый долгий срок жизни. Если вспомнить о других клетках крови, то можно сказать, что:
- тромбоциты, отвечающие за свертываемость крови, живут всего лишь 10 дней;
- относящиеся к нейтрофилам лейкоциты погибают в крови через сутки после того как молодой лейкоцит выйдет из костного мозга, и это еще без условий «войны» с микробами»;
- моноциты живут вообще 12 часов, и это нормальный срок жизни.
Норма и отклонения у человека

В здоровом организме, благодаря естественному гемолизу, погибает 0,8% эритроцитов в сутки, и этому подвержены стареющие эритроциты. Окончательная гибель эритроцитов происходит в селезенке, а далее освобожденное во время распада клеток железо, проходит ряд сложных превращений и снова участвует в выработке нового гемоглобина, клетками которого заменит разрушенные.
Если же этот баланс нарушен, то это приводит к превалированию кроверазрушения над кровообразованием. Именно это и называют патологическим гемолизом.
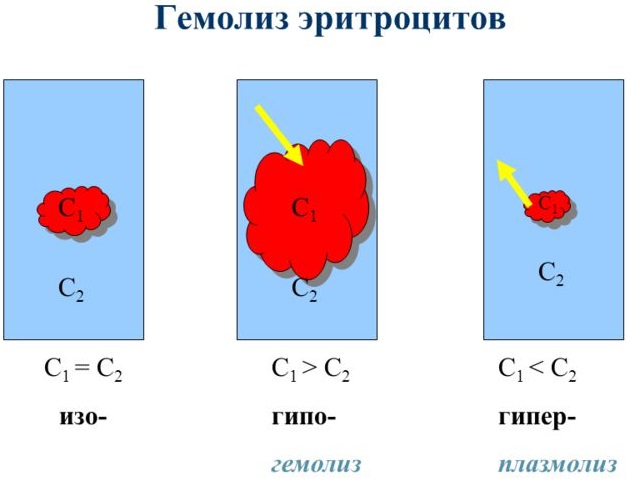
Выделяют два типа гемолиза:
- внутрисосудистый;
- внутриклеточный.
В первом случае, клетки распадаются в циркулирующей крови и высвобождают гемоглобин, из чего закономерно следует повышение уровня его содержания в плазме и увеличенному количеству гемосидерина в моче.

Внутриклеточный гемолиз проходит в костном мозге, печени и селезенке. Он типичен для наследственных заболеваний, и чаще всего этому сопутствует увеличение тех органов, в которых произошло разрушение эритроцитов. Для его выявления требуется использование методов, дающих возможность выявить повреждения мембраны эритроцитов. К таким методам относится проба на восприимчивость эритроцитов к гипотоническим растворам хлорида натрия.
Таким образом изучается устойчивость содержащих гемоглобин клеток к осмотическому воздействию. Концентрацию хлорида натрия, в которой начинается осмотический гемолиз, отмечают как минимальный показатель сопротивляемости, а концентрацию, при которой кровь полностью сворачивается — считают, как максимальный показатель.
У здорового человека:
- минимальный показатель находится в пределах 0,44—0,48%;
- а максимальный 0,28—0,32%.
Разновидности гемолиза
При гемолизе эритроцитов происходит разрушение внешних оболочек красных кровяных клеток, из-за чего гемоглобин, который находится в эритроцитах, вытекает в плазму крови.
В лабораторных условиях видно, что сыворотка крови при гемолизе становится прозрачной, «лаковой».
В действительности процесс гемолиза может иметь обычные физиологические причины – эритроциты не вечные, срок их жизни составляет примерно три-четыре месяца.
В конце этого цикла старые эритроциты естественным образом разрушаются, и организм даже «не замечает» этого события, поскольку место старых эритроцитов уже заняли новые, молодые.
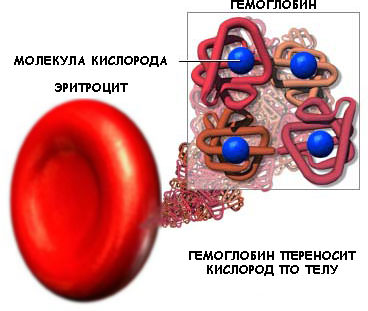
Распад эритроцитов происходит в основном в селезенке, при этом гемоглобин, содержащийся внутри клеток, превращается в билирубин, который утилизируется печенью.
Число красных клеток в русле крови постоянно и у детей, и у взрослых, основной функцией эритроцитов считается доставка кислорода к тканям и внутренним органам.
Для человека будет крайне опасным состояние, при котором вдруг эритроциты перестанут выполнять свою работу по кислородному обмену, и внутренние органы останутся без питания.
Не всегда гемолиз происходит исключительно в русле крови.
Поэтому выделяют два вида разрушения эритроцитов по месту их дислокации:
- происходящий в кровотоке гемолиз, или внутрисосудистое разрушение эритроцитов;
- гемолиз в клетках печени, селезенки, тканях костного мозга, или внутриклеточное разрушение эритроцитов.
Если врачи говорят, что гемолиз случился «in vitro», то это значит, что распад эритроцитов с выделением гемоглобина произошел в лабораторных условиях.
Поэтому врачи различают следующие виды гемолиза:
- механическое разрушение мембран красных клеток. Такое состояние наблюдается в случае сильного механического воздействия на эритроциты, из-за чего они теряют целостность. Механический гемолиз может произойти при сильном встряхивании колбы с образцом крови или при гемодиализе, когда кровь проходит через аппараты принудительного кровообращения. В человеческом организме такой тип гемолиза приводит чаще всего к немедленной смерти человека;
- осмотический гемолиз может произойти в результате воздействия гипотонических растворов на эритроциты. Физрастворы в концентрации 0,9 — 0,85 % практически не оказывают вредного воздействия на красные клетки. А вот если в вену человека вводить менее концентрированные растворы NaCl, то вода будет проникать сквозь мембраны эритроцитов, из-за чего те увеличатся в размерах, и, в конце концов, разорвутся;
- старт иммунному гемолизу дает переливание человеку несовместимой крови другой группы или резус-фактора. Такой вид разрушения эритроцитов может наблюдаться и в результате аутоиммунных патологий, когда «свои» клетки рассматривают «чужих» как агрессоров и уничтожают их;
- термическое разрушение красных клеток чаще всего наблюдается «in vitro», в случае, когда колбу с сывороткой крови нагревают выше допустимых значений. «In vivo» – такой процесс наблюдается при обширных ожогах кожных покровов человека;
- химический гемолиз происходит «in vitro» в результате воздействия на эритроциты различных реагентов, «in vivo» такое может случиться из-за тяжелого отравления гемолитическими ядами.
Разрушение эритроцитов способно происходить в результате воздействия на них электрического тока, в случае помещения колбы с образцом крови в электрическое поле.
Гуморальная регуляция кроветворения.
Гуморальная регуляция образования всех клеток крови осуществляется гемопэтинами. Их делят на эритропоэтины, лейкопоэтины и тромбопоэтины.
Эритропоэтины — вещества белково-углеводной природы, которые стимулируют образование эритроцитов. Эритропоэтины воздействуют непосредственно в костный мозг, стимулируя дифференциацию гемоцитобласта в эритробласт. Установлено, что под их влиянием усиливается включение железа в эритробласты, увеличивается число их митозов. Предполагают, что эритропоэтины образуются в почках. Недостаток кислорода в среде является стимулятором образования эритропоэтинов.
Лейкопоэтины стимулируют образование лейкоцитов путем направленной дифференциации гемоцитобласта, усиления митотической активности лимфобластов, ускорения их созревания и выхода в кровь.
Тромбоцитопоэтины наименее изучены. Известно лишь, что они стимулируют образование тромбоцитов.
В регуляции кроветворения существенное значение имеют витамины. Специфическое действие на формирование эритроцитов оказывают витамин В12 и фолиевая кислота. Витамин В12 в желудке образует комплекс с внутренним фактором Кастла, который секретируется главными железами желудка. Внутренний фактор необходим для транспорта витамина В12 через мембрану клеток слизистой оболочки тонкой кишки. После перехода этого комплекса через слизистую он распадается и витамин В12, попадая в кровь, связывается с ее белками и переносится ими в печень, почки и сердце — органы, являющиеся депо этого витамина. Всасывание витамина В12 происходит на всем протяжении тонкого кишечника, но больше всего — в подвздошной кишке. Фолиевая кислота всасывается также в током кишечнике. В печени она под влиянием витамина В12 и аскорбиновой кислоты превращается соединение, активирующее эритропоэз. Витамин В12 и фолиевая кислота стимулируют синтез глобина.
Витамин С необходим для всасывания в кишечнике железа. Этот процесс усиливается под его влиянием В 8-10 раз. Витамин В6 способствует синтезу гема, витамин В2 — построению мембраны эритроцита, витамин В15 необходим для формирования лейкоцитов.
Особое значение для кроветворения имеют железо и кобальт. Железо необходимо для построения гемоглобина. Кобальт стимулирует образование эритропоэтинов, так как он входит в состав витамина В12. Образование клеток крови стимулируется также нуклеиновыми кислотами, образующимися при распаде эритроцитов и лейкоцитов
Для нормальной функции кроветворения важно полноценное белковое питание. Голодание сопровождается уменьшением митотической активности клеток костного мозга
Уменьшение количества эритроцитов носит название анемии, количества лейкоцитов — лейкопении и тромбоцитов — тромбоцитопении. Изучение механизма формирования клеток крови, механизма регуляции кроветворения и кроверазрушения позволило создать множество различных лекарственных препаратов, которые восстанавливают нарушенную функцию кроветворных органов.

Comments
(0 Comments)