Что такое диализ
Что такое гемодиализ
Далеко не все знают, что это такое гемодиализ и как он реализуется, поэтому рассмотрим данный процесс более детально. Гемодиализ представляет собой современный метод очистки крови при помощи специальных аппаратов, в результате чего из биологической жидкости удаляются вредные соединения, токсины, яды и отработанные компоненты. За счет этой процедуры можно заменить работу больных почек, если возникает острая либо хроническая почечная недостаточность. Внедрение этого метода терапии позволяет медицине увеличить продолжительность жизни некоторым пациентам на 20-25 лет, то есть применение гемодиализа буквально спасает жизни тысячам больным.
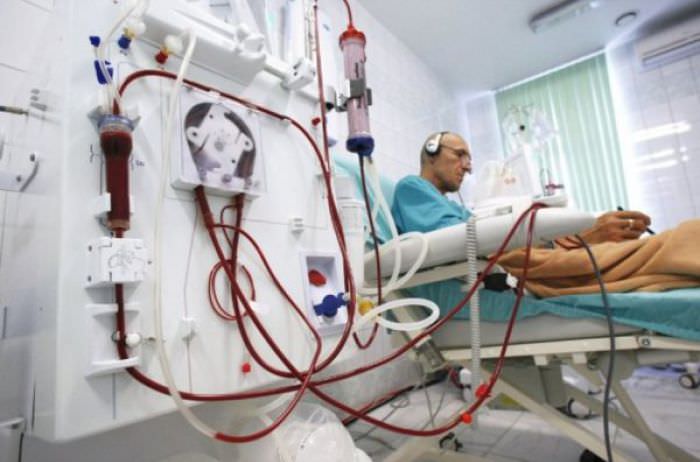 Гемодиализ — это современный метод очистки крови при помощи специальных аппаратов, когда из крови удаляются вредные соединения, токсины, яды
Гемодиализ — это современный метод очистки крови при помощи специальных аппаратов, когда из крови удаляются вредные соединения, токсины, яды
В сочетании со сферой трансплантологии гемодиализ дает возможность излечиться и подготовиться к проведению операции, в процессе которой пациенту пересадят почки. Каждая областная больница должна иметь отделения для реализации гемодиализа. Специалисты поликлиник дают направление на госпитализацию с учетом загруженности и наличия мест, для этого применяется государственная программа обязательного медстрахования. Пациенты отмечают, что подобных центров сильно не хватает, поскольку количество профильных больных ежегодно увеличивается.
Аппарат для гемодиализа еще называют «искусственными почками», данное определение надежно закрепилось среди больных, потому что действительно изделие способно выполнить функции парного органа. Но в этом случае очистка происходит без помощи канальцев и клубочков. За счет функциональности искусственного устройства предупреждается воздействие негативных веществ навесь организм, в частности и на клетки головного мозга. Благодаря этому из организма выводятся:
- ядовитые компоненты – токсины грибов, стронций, мышьяк;
- креатинин – возникает при трансформации энергии в мышцах;
- мочевина – является результатом распада белков;
- электролиты – калий, натрий, кальций, они должны находится в организме в определенном балансе, чтобы человек вел нормальную жизнедеятельность;
- спирты и жидкости, в составе которых есть этот компонент, в этот список входит метиловый и этиловый;
- чрезмерное количество активных веществ от лекарственных средств – барбитураты, салицилаты, сульфаниламиды и седативные компоненты, а также химические вещества из солей йода, борной кислоты и брома;
- лишнюю влагу.
Наличие этих компонентов будет медленно и уверенно убивать организм, отравляя все клетки
Именно поэтому так важно вывести их из тела, но сделать это самостоятельно с неработающими почками невозможно. Решением является гемодиализ, показания и противопоказания рассмотрим далее
История возникновения
Проблема очищения крови занимала медицинскую науку ещё с античных времен. В древности считалось, что многие болезни происходят от смешения телесных жидкостей. Для их очистки применялись различные отвары и смеси растений и минералов. Данные действия были в массе своей неэффективны или даже вредны для больного. Интерес к очищению крови то вспыхивал, то угасал.
На качественно новый уровень проблема очищения крови вышла в начале XIX века, когда с развитием биохимии стали понятны многие процессы, протекающие в организме человека. Физические основы гемодиализа заложил в 1854 году шотландский учёный Томас Грэхэм, опубликовав свой труд «Осмотическая сила». В этой работе он впервые описал способ изготовления полупроницаемых мембран из специально обработанного пергамента. С помощью данного метода стало возможно осуществлять разделение коллоидных и кристаллоидных растворов. В своей работе он экспериментально доказал классические в настоящее время законы диффузии и осмоса. Процесс диффузии кристаллоидных растворов через пергаментную бумагу был назван им «диализом». В своей работе он также доказал связь размеров молекулы и скорости диффузии. Чем молекула больше, тем меньше скорость диффузии.
Спустя 50 лет Джон Джекоб Абель создал первый аппарат для удаления растворённых в крови веществ. Исследования проводились на собаках с удаленными почками. В ходе опытов была доказана возможность эффективного удаления из крови не связанных с белками азотистых соединений. Малая площадь фильтрующей мембраны у аппарата не позволяла эффективно применять его для очистки крови у людей. В качестве средства, предотвращающего свёртывание крови при прохождении через аппарат, использовался гирудин — антикоагулянт, получаемый из пиявок. В связи с низкой эффективностью препарата, серьёзную проблему представляли тромбоэмболические осложнения.
Первый гемодиализ человеку (пациенту, страдающему уремией) был проведен в Германии врачом Георгом Хаасом в октябре 1924 года. В качестве антикоагулянта использовался очищенный гирудин, антигенные свойства которого не позволяли проводить диализ более 30—60 минут. В 1927 году впервые при гемодиализе в качестве антикоагулянта был применён гепарин. Таким образом Хаас был первым, кто свёл вместе все составляющие, необходимые для успешного гемодиализа. Он применил эффективный и безопасный антикоагулянт, создал аппарат с мембраной большой площади, обеспечил эффективную подачу крови на фильтрующую мембрану.
Первый случай успешного выведения человека из уремической комы с помощью гемодиализа произошёл 3 сентября 1945 года. Голландский медик Виллем Кольф, внедряя в клиническую практику гемодиализ, усовершенствовал аппарат, разработанный Георгом Хаасом. Основной целью, с которой применялся гемодиализ, была борьба с уремией. В результате очистки крови с помощью гемодиализатора удалось снизить концентрацию мочевины в крови и вывести больную из комы. В результате проведённого лечения, 11 сентября 1945 года было достигнуто значительное улучшение состояния пациентки, устранена угроза жизни. Впервые на практике была однозначно доказана клиническая эффективность данного метода. В 1946 году Вильям Кольф издал первое в мире руководство по лечению больных уремией с помощью гемодиализа.
Началом эпохи хронического гемодиализа считается 1960 год, когда Белдингу Скрибнеру и Вейну Квинтону удалось решить проблему долгосрочного сосудистого доступа. 10 апреля 1960 в Чикаго было объявлено о новом устройстве. Долговременный сосудистый доступ обеспечивался путём имплантации в лучевую артерию и подкожную вену двух тонкостенных тефлоновых трубок. Наружные концы шунта соединялись изогнутой тефлоновой трубкой, которая на время проведения гемодиализа удалялась, а к шунтам подключался гемодиализатор.
Стоимость
Гемодиализ выполняется в специализированных отделениях урологических клиник. Возможно проведение очищения крови в зарубежных клиниках, однако людям с хроническими заболеваниями этот способ не подходит ввиду высокой стоимости лечения. Так как процедура требует применения дорогостоящего оборудования, его часто закупают в единственном экземпляре. Это заставляет пациентов длительное время дожидаться своей очереди. Из-за дополнительных неудобств больной может отказаться от лечения. Гемодиализ на дому могут позволить себе только люди, имеющие высокий достаток.
Стоимость одной процедуры может доходить до 6 тыс. руб., в нашей стране такое лечение, согласно обязательному медицинскому страхованию, должно финансироваться государством. Не все жители имеют право воспользоваться услугами ОМС, поэтому вынуждены оплачивать гемодиализ самостоятельно. Пациентам, которым показано искусственное очищение крови, часто приходится нарушать график проведения сеансов. Это мешает выздоровлению и приводит к усугублению течения заболевания.
Отказаться от постоянного проведения процедуры можно при возможности пересадки здорового донорского органа. Отмечается постоянная нехватка доноров почек, поэтому пациенты вынуждены годами ожидать шансов на возвращение к нормальной жизни. Операция эта имеет высокую стоимость, однако навсегда избавляет человека от привязки к аппаратуре, очищающей кровь. Многие больные, которым показан гемодиализ, пытаются использовать самодельное оборудование, безопасность и эффективного которого не изучена. Поэтому лучше не подвергать свою жизнь опасности и проходить очистку крови в специализированных учреждениях. Искусственная почка позволяет отслеживать правильность проведения сеанса и контролировать общее состояние организма.
Сколько живут на гемодиализе? Пациент, услышав новость о том, что ему предстоит пожизненное искусственное очищение крови, воспринимает ее как смертный приговор. Мнения специалистов по поводу продолжительности жизни таких пациентов расходятся, средний срок от проведения первой процедуры до смерти пациента от различных осложнений может составлять 20 лет. Встречались и случаи более длительного нахождения на гемодиализе.
Кому противопоказан гемодиализ почек
Наряду с возможностью назначения диализатора, существуют и противопоказания к применению данного аппарата. Ознакомившись с длинным списком противопоказаний, вы поймете, почему далеко не каждый пациент сможет воспользоваться данной процедурой, и почему ее проводят в крайних случаях. Читайте список:
- Инфекционные заболевания, как в острой, так и хронической формах. Гемодиализ провоцирует быстрое распространение инфекций, находящихся или попавших в кровь человека по причине ускорения кровотока. Такое увеличение скорости неизбежно приводит к нарушению АД (артериальное давление), резко повышая его. Такое изменение дает осложнение на сердечно-сосудистую систему и может вызвать инсульт и инфаркт.
- Туберкулез в любых формах может активно распространиться по всему организму пациента путем быстрого деления палочек Коха.
- Онкологические патологии позволят обосноваться в разных частях организма метастазам из-за усиленного кровотока.
- Состояние церебрального инсульта в любой стадии патологии отклоняет проведение гемодиализа.
- Гемодиализу почек может помешать артериальная гипертензия пациента. Кроме того медикаментозное снижение АД перед использованием аппарата не дает положительного результата и является неуправляемым.
- Возраст пациента также играет не последнюю роль в очистки крови. Организм больных старше 70-ти лет претерпевает нарушения в области сердца и сосудов. Вены уже не обладают необходимой эластичностью и не могут дать достаточный ток крови. Уровень нагрузки при гемодиализе уже не переносится больными, а атрофия сосудов не позволяет найти нужный участок для постоянного проведения процедур. Ведь их назначают по 3 раза в неделю. Ослабленный иммунитет способствует проникновению инфекций различного происхождения, что является опасным для жизни человека.
- Такие психические болезни как: психоз, шизофрения и эпилепсия не позволяют проводить процедуры гемодиализа. Когда проводится очищение крови, пациент испытывает определенный стресс, а соответственно нервозное состояние усиливается. В результате больной может не выполнить строгие инструкции и правила поведения, и тем самым усугубит без того тяжелое состояние организма. Легкий отек головного мозга вызывает болевые ощущения, а с ним и неадекватное поведение пациента.
- Лейкоз крови и анемия исключают возможность проведения процедуры гемодиализа. Повреждение клеток крови обостряют анемию, а входящее в состав вливаемой жидкости такое вещество как гепарин может вызвать внутреннее кровотечение.
Диета при гемодиализе почек
Состояние пациента, которому часто проводят процедуры гемодиализа, очень зависит от его рациона. Из-за частого очищения крови нарушается метаболизм, выводятся полезные микроэлементы, развивается недостаток белка. Поэтому пациентам назначается специальная индивидуальная диета. Врачи рекомендуют вести дневник питания, чтобы учитывать все употреблённые продукты
Также важно подсчитывать количество выпитой воды и других жидкостей
Диета при гемодиализе основывается на лечебном столе №7. Она направлена на снижение накопления продуктов жизнедеятельности и на восполнение недостающих веществ:
Норма употребления белка увеличивается до 1–1,2 г/кг массы тела в сутки, выходит порядка 50–80 г в день. Во время гемодиализа белок теряется и ухудшается его усвоение, увеличивается скорость распада. Из-за этого пациентам показано употреблять больше диетического мяса (индейки, кролика) и продуктов, содержащих белок (яиц, творога).
В сутки необходимая энергетическая ценность рациона должна достигать 35–40 ккал/кг веса пациента. В среднем — порядка 2800 ккал в день. Для лежачих больных эти показатели могут незначительно уменьшаться.
Рацион пациента не должен содержать большого количества жира. Оптимальным будет 100 г в сутки. Стоит сократить потребление холестерина, насыщенных жирных кислот.
Необходимо добавлять в еду растительные масла и рыбу, богатую Омега 3 и 6 жирными кислотами.
В случае низкого уровня глюкозы можно употреблять мёд, конфеты, варенье
Противопоказанием является сахарный диабет.
Очень важно контролировать количество поваренной соли, оно не должно превышать 4 г в сутки. Обычно пищу не солят и исключают любые чипсы, копчёности, вяленую рыбу, соленья, полуфабрикаты и т
д.
Необходимо снизить употребление продуктов, содержащих калий (сухофруктов, бананов, орехов, бобов, грибов, зелени, риса, овощей, шоколада, растворимого кофе). В сутки возможно употребление только 3 г калия, то есть в день разрешено употреблять не более одного сырого овоща и фрукта, содержащих большое количество этого элемента.
Фосфор с большим трудом удаляется из крови с помощью гемодиализа, поэтому нужно сократить употребление продуктов с его содержанием (орехов, круп, отрубей, бобовых, цельнозерновых круп).
Запрещённые продукты при прохождении гемодиализа:
- бобовые;
- мясные бульоны;
- грибы;
- жирное мясо;
- консервы;
- плавленные сырные продукты;
- соленья;
- маргарин;
- персики;
- абрикосы;
- сухофрукты;
- перец;
- корица.
Фотогалерея: продукты, которые следует убрать из рациона при прохождении гемодиализа
Приблизительное меню пациента может состоять из следующих блюд:
- варёной нежирной рыбы (трески, минтая, щуки);
- варёной курицы, индейки, кролика;
- отварной картошки;
- бессолевого хлеба;
- омлета;
- настоя шиповника;
- бульонов овощных;
- винегрета без соли.
Особенности различных типов диализа
Диализ – довольно медленный процесс очищения организма. Он длится несколько дней и даже недель. Данный процесс можно ускорить путем замены растворителя. Интересен тот факт, что диализ нашел применение не только в медицине. Он используется в промышленности. Необходимо знать такое понятие, как диализат. Так называется вещество, которое непосредственно проходит через полупроницаемую мембрану.
Выделяют следующие виды диализа:
- перитонеальный диализ;
- кишечный диализ;
- гемодиализ.
Назначение гемодиализа
У здорового человека кровь очищается почками. В том случае если развивается хроническая или острая почечная недостаточность, токсины накапливаются в крови, в результате чего страдают все органы и системы – наступает интоксикация. Диализ почек – это процесс внепочечного очищения. Для подобной процедуры требуется специальный аппарат – «искусственная почка». Диализ почек проводится у больного, страдающего гломерулонефритом в тяжелой форме. Наиболее ценным и распространенным в настоящее время является диализ крови. С его помощью удается очистить кровь от токсичных веществ. Сущность данной процедуры заключается в том, что между кровью больного человека и очищающим раствором находится мембрана. Она имеет пористую структуру. От количества и величины пор зависит то, какие вещества будут удаляться из крови. Это могут быть белки, мочевина, натрий, хлориды, кальций и другие элементы.
Важно, что гидрофобные вещества и соединения, которые крепко связаны с белками крови, не могут удаляться путем диализа. Почечный диализ используется при следующих патологических состояниях и заболеваниях: при почечной недостаточности; отравлении этиловым или метиловым спиртом, различными токсическими веществами и ядами; отеке легких и мозга, при сильной гидратации
Показателем является также состояние больного, при котором нарушается электролитный состав крови.
Кишечный диализ
В повседневной медицинской практике проводится не только диализ почек, но и кишечный диализ. Отличие его в том, что в качестве мембраны используется слизистая кишечника (его внутренняя оболочка). Сам процесс очищения похож на тот, который используется при заболеваниях почек. Данная манипуляция включает в себя промывание кишечника с применением сифонных клизм. Альтернативный способ – применение специального оборудования для гидроколонотерапии. Очищение осуществляется не один раз, а многократно. В процессе промывания яды и токсины проходят через внутренний слой кишечника в диализирующий раствор. Достигается это за счет разницы осмотического давления.
Необходимо помнить, что клизма проводится не простой чистой водой. Для этого применяется активный раствор на основе катионов фосфора, калия, натрия. Кроме того, в раствор входит глюкоза, гидрокарбонат. Для получения нужного эффекта все эти компоненты должны быть в определенном соотношении. Кишечный диализ используется не так часто. Он показан лишь в том случае, если гемодиализ или перитонеальный диализ не могут быть проведены в силу определенных обстоятельств. Данный тип очищения организма может быть использован при отравлении токсинами, ксенобиотиками (ядами), этиловым спиртом.
Перитонеальный диализ
В любом крупном городе должен быть диализный центр. В таком лечебном учреждении очень часто применяется перитонеальный диализ. Отличие его в том, что очищение крови происходит за счет использования нескольких активных растворов в брюшной полости. При этом растворы требуется сменять один за другим. В данной ситуации брюшина человека и является мембраной. Активный раствор помещается в брюшную полость, в результате чего вредные вещества (яды и токсины) начинают просачиваться сквозь сосуды в стенке брюшины. Со временем концентрация их в растворе нарастает, что требует замены раствора на чистый.
Эта процедура показана при непереносимости гемодиализа, наличии тяжелых сердечно-сосудистых заболеваний, при низком артериальном давлении. Он назначается маленьким детям.
Трансплантация почки
Трансплантация – метод лечения, возвращающий больного с терминальной хронической почечной недостаточностью к нормальной жизни. Число больных, проживших год после трансплантации почки от родственников достигает 95%, а при пересадке трупной почки – 87%.
Подготовка
Подготовка к трансплантации включает гемодиализ для нормализации метаболических нарушений у больных, выявление и устранение нарушений мочевыводящих путей, санацию очагов инфекции, исследование функции сердечно-сосудистой системы. Обязательным является определение гистосовместимости донора и реципиента. Гистосовместимость определяют по системе антигенов человека НLА, реакции смешанной культуры лимфоцитов и типированию группы крови. Из числа доноров исключают лиц, страдающих гипертонией, диабетом, злокачественными заболеваниями, гепатитом, СПИДом, цитомегаловирусной инфекцией.
Иммуносупрессия
Иммуносупрессорная терапия проводится после трансплантации почки для предупреждения реакции отторжения. Существуют различные схемы лечения, зависящие от типа трансплантанта (трупная или донорская почка). Обычно назначают преднизолон с циклоспорином или азатиоприном.
Циклоспорин назначают внутрь, суточная доза 3,5–6 мг/кг. Препарат обладает токсическим действием главным образом на мочевыделительную систему – вызывает нарушение функции почек с клиническими проявлениями и ХПН, сопровождающимися повышением концентрации мочевины и креатинина. Но увеличение их уровня может свидетельствовать о реакции отторжения.
Другие побочные действия циклоспорина – головная боль, судороги, чувство тяжести в эпигастральной области, потеря аппетита, тошнота, мышечная слабость, миопатия, повышение концентрации калия и липидов.
Метаболизируется циклоспорин в печени и может вызывать ее повреждения, приводящие к повышению билирубина и печеночных ферментов в крови. При развитии побочных эффектов дозу циклоспорина снижают. Применение циклоспорина привело к увеличению выживаемости после трансплантации трупной почки на 10–20% и уменьшению частоты кризов отторжения.
Инфекция
Инфекция – наиболее частая причина осложнений. Может развиться в любое время после трансплантации. Наиболее часто встречаются инфекции мочевыводящих путей (у 60% больных), пневмония (у 20%), цитомегаловирусная инфекция, инфицирование раны или канюли, гепатит и сепсис. Диагноз инфекционных осложнений ставят при возникновении у больных лихорадки. Инфекционные осложнения являются главной причиной смерти больных после трансплантации.
Артериальная гипертензия
Вторичная артериальная гипертензия может быть обусловлена высокой секрецией ренина собственными почками, отторжением, рецидивирующим гломерулярным заболеванием, стенозом сосудов трансплантанта, развивающимся чаще всего при внешнем сдавлении лимфангиомой или кистой, содержащей мочу, обструкцией мочеточника и гиперкальциемией.
Отторжение трансплантанта
Отторжение трансплантанта может быть:
- сверхострое (немедленное), возникающее во время операции,
- острое, развивающееся в течение 40–60 дней после трансплантации,
- хроническое, возникающее через 60 и более дней после пересадки.
Острое отторжение сопровождается лихорадкой, повышением уровня креатинина крови, , болезненностью трансплантанта, артериальной гипертензией и протеинурией. Необходимо исключить другие причины поражения почек (уменьшение ОЦК, нарушения кровотока в трансплантанте, обструкцию мочевыводящих путей, нефротоксическое действие циклоспорина). Диагноз отторжения должен быть подтвержден морфологическим исследование биоптата.
Лечение острого отторжения проводят в специализированных отделениях. Лечение заключается в назначении высоких доз кортикостероидов в/в, антилимфоцитарного глобулина, моноклональных антител к Т-лимфоцитам, алкилирующих средств. Острое отторжение у большинства больных излечимо. Лишь у отдельных больных проводится удаление трансплантанта.
Хроническое отторжение протекает медленно в течение нескольких месяцев или лет. В трансплантанте развиваются фиброз интерстициальной ткани, атрофия канальцев и пролиферация интимы артерий. Клиника отторжения не имеет выраженных симптомов. У больных выявляют субфебрильную температуру, артериальную гипертензию, олигурию, отеки, увеличение массы тела. В моче нарастает протеинурия, в крови – гиперхолестеринемический метаболический ацидоз.
Специфического лечения хронического отторжения не существует. Больным обычно проводят консервативную терапию хронической почечной недостаточности.
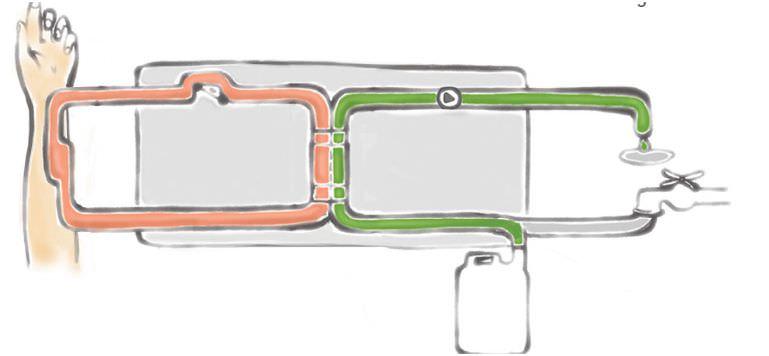
Как работает аппарат для гемодиализа
Для очищения используется венозная кровь, которая с помощью системы подается в аппарат. Внутри него находится мелкопористый фильтр полупроницаемой структуры, изготовленный из синтетики или целлюлозы. С одной стороны фильтра идет поток крови, а с другой — раствор диазилата, отделяющего воду и вредные вещества из крови.
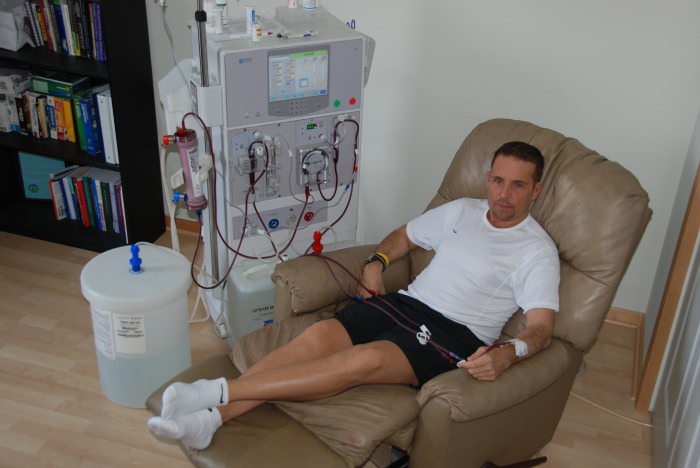
К каким результатам приводит использование аппарата искусственных почек:
- Удаляются остатки обменных процессов — мочевина, белки, токсины и другие продукты. При почечной недостаточности концентрация этих веществ в крови повышается, а диазилат вытягивает их через поры мембраны.
- Особый способ фильтрации (создание разницы давлений при очищении) позволяет удалять из крови излишки воды, что помогает избежать образованию отеков в суставах, головном мозге, легких и в районе сердца.
- При очистке крови в нее вводится гепарин — вещество, которое препятствует формированию тромбов. Специальный насос постепенно подает его в кровь в необходимых дозах.
- Восстановление электролитного уровня осуществляется также с помощью диализирующего раствора. Он отсеивает лишние электролиты и оставляет в организме их необходимое количество.
- Поддержание нормального уровня pH крови проводится благодаря присутствию в фильтрующем растворе бикарбоната кальция, который попадает в плазму и проникает в красные кровяные клетки.
- Попадание пузырьков воздуха в русло крови предотвращается с помощью специальной воздушной ловушки, расположенной на трубке с обратным потоком крови. Обеспечивается отрицательное давление, и это не допускает попадания в кровеносную систему организма воздуха или пены.
Противопоказания и показания
Далеко не все заболевания, связанные с почками, требуют проведение экстракорпоральной фильтрации. Предписания для проведения определяются достаточно строго и включают в себя следующие симптомы и патологические состояния:
- хроническая либо острая форма почечной недостаточности;
- сильное отравление, например, ядом, спиртосодержащими жидкостями и компонентами лекарственных препаратов;
- значительные изменения в составе электролита плазмы крови;
- чрезмерное количество жидкости в теле, например, могут отекать легкие и другие важные системные органы.
Хроническая почечная недостаточность не поддается консервативным методам лечения, человеку даже присваивается инвалидность. Без данной процедуры у пациента значительно ухудшается качество жизнедеятельности, а через некоторое время наступит летальный исход
Важно строго придерживаться показаний к гемодиализу, но это задача лечащего врача, поскольку в этом случае без помощи специалиста никак не справиться. При наличии почечных патологий основными показателями для проведения процедуры являются следующие значения:
- скорость очистки менее 5 мл в минуту;
- при креатинине в кровеносной системе содержится больше 1 мкмоль/литр;
- мочевина входит в диапазон 20-40 ммоль/литр.
Есть случаи, когда при вышеописанных состояниях гемодиализ не проводится, то есть присутствуют противопоказания. К примеру, если женщина находится в положении, то проведение данной процедуры чревато серьезными последствиями. Однако при возникновении резкой острой недостаточности даже во время беременности подключается аппарат «искусственной почки», поскольку у лечащих специалистов просто нет выбора, поэтому приходится идти на риск. Экстренные случае не учитывают противопоказания, в остальных же случаях к их числу относятся:
- цирроз печени;
- заболевания, при возникновении которых начинаются обильные кровотечения;
- туберкулез легких активной формы;
- душевнобольные состояния, например, психические болезни, шизофрения, припадки;
- беременность;
- онкология на запущенной стадии;
- проблемы с кровью, например, анемия;
- возраст более 80-ти лет, а при сахарном диабете больше 70-ти лет;
- острая форма наркотической либо алкогольной зависимости;
- присутствие двух и более нарушений.
Программный гемодиализ – это процедура, которая проводится для детей или взрослых, которые впервые проводят подобные манипуляции, является облегченным методом фильтрации. В этом случае концентрат двигается в направлении тока крови. За счет этого можно уменьшить неприятные ощущения и вероятность негативного исхода при наличии болезней почек.
Гемодиализ – это важная процедура, при наличии различных заболеваний почек, за счет неё можно реализовать все функции, которыми должен заниматься парный орган. Специальный аппарат позволяет улучшить состояние не только при болезнях почек, но и при отравлении, а также подготовке пациента к проведению пересадки органа
Главное учитывать все противопоказания и противопоказания, ведь процедура действительно серьезная, в некоторых случаях возникают опасные побочные эффекты, именно поэтому так важно соблюдать все правила и показания
388
Рекомендуем ознакомиться
 Неотложные состояния Подробнее » Что такое уретральный свищ
Неотложные состояния Подробнее » Что такое уретральный свищ
5 558
7
Рубрики
-
Воспаление почек
- Нефроптоз
- Пиелонефрит
- Лекарственные препараты
-
Мочевой пузырь
- Анализы мочи и крови
- Болезни мочевого пузыря
- Проблемы мочеиспускания
- Симптомы заболеваний
- Цистит
- Надпочечники
- Народные средства
- Неотложные состояния
Свежие записи
- Можно ли сдавать мочу во время месячных на анализы и как сделать это правильно
- Диета при воспалении почек — что можно и нельзя употреблять в пищу
- Диета при почечной колике — что можно и нельзя употреблять в пищу
- Компьютерная томография почек с использованием контрастного вещества. Особенности и нюансы
- Диета при мочекаменной болезни у женщин и мужчин
Возможные осложнения и прогноз
У людей, страдающих хронической формой почечной недостаточности, развивается малокровие (анемия). Процедура диализа не излечивает от подобных нарушений. Причиной развития анемии является дефицит эритропоэтина – гормона, который продуцируется почками и стимулирует выработку эритроцитов в организме. Корректируется такое осложнение только с помощью переливания крови. Но решить проблему такая мера не помогает, а только борется с симптомами и предотвращает прогрессирование нарушений. Спустя 1,5-2 месяца возникает необходимость в повторной процедуре переливания. Именно поэтому при прохождении процедуры диализа пациентам назначается эпоэтин.
При диализе почек часто происходит развитие нарушений со стороны артериального давления. Сердечные приступы отмечаются в таком случае достаточно часто. Увеличиваются риски развития инсультов. В данном случае возникает необходимость в назначении стандартных гипотензивных средств.

При диализе наблюдается снижение сопротивляемости организма различным урологическим и респираторным инфекциям. Более серьезной опасностью является угроза заражения вирусной формой гепатита. Это может стать причиной летального исхода. Обезопаситься от подобных рисков удается только с помощью вакцины.
Долговременное проведение процедуры позволяет сохранить жизнь больным почечной недостаточностью. Успешность принятых мер зависит от соблюдения рекомендаций специалиста. Однозначного ответа на вопрос о длительности жизни пациента при диализе не существует. Все зависит от индивидуальных особенностей организма и от того, какой образ жизни ведет человек. Статистические данные указывают на то, что при диализе можно прожить около 20 лет, реже до 30.
Диализ удаляет из организма продукты обмена веществ и жидкости, которые ваши почки не в состоянии удалить. Целью диализа также является поддержание баланса организма путем корректировки уровней различных токсических веществ в крови. Без диализа все пациенты с неработающими почками умерли бы от скопления токсинов в организме.
Принципы диализа
Существует два типа диализа: перитонеальный диализ и гемодиализ. Какой бы вариант лечения не был выбран, цели диализа очень похожи: диализ предназначен для замены основных почечных функций. Цели терапии: удаление продуктов обмена веществ, удаление лишней жидкости и поддержание сбалансированного количества химических соединений (электролитов) и других веществ в организме. Для эффективного диализа требуется: полупроницаемая мембрана, подача крови, диализный раствор и метод удаления лишней жидкости.
Полупроницаемая мембрана
В процессе диализа полупроницаемая мембрана отделяет кровь от диализного раствора. Эта мембрана пропускает через себя только определенные вещества. Она позволяет удалить продукты обмена веществ, воду, электролиты и другие вещества из крови в диализный раствор (и иногда в другом направлении) посредством процесса, называемого диффузией. Перемещение продуктов жизнедеятельности и других веществ зависит от проницаемости мембраны, размера и структуры различных веществ, состава диализного раствора и подачи крови к мембране.
Кровоснабжение
Чем эффективнее подача крови к мембране, тем выше качество диализной терапии. При гемодиализе подача крови может контролироваться диализным аппаратом.
Диализирующий раствор
В случае применения любого из двух методов диализа диализирующий раствор обеспечивает удаление из крови продуктов обмена веществ. Кроме этого, он содержит определенные вещества, помогающие корректировать дисбаланс, являющийся результатом почечной недостаточности.
Удаление жидкости
Удаление жидкости при гемодиализе достигается путем очень разных процессов (в отличие от перитонеального диализа). При гемодиализе диализный аппарат использует разницу давлений, чтобы спровоцировать жидкость выходить из крови через мембрану в диализирующий раствор. При перитонеальном диализе в диализном растворе используется глюкоза. Это дает эффект стимулирования перемещения избыточной жидкости из крови в диализный раствор, который периодически сливают. Цель диализа
Цель диализа
Какой бы метод диализа не использовался, он преследует следующие цели: удаление продуктов обмена веществ, удаление лишней жидкости, корректировка электролитного дисбаланса и корректировка уровня pH организма.

Comments
(0 Comments)