Альвеолит легких
Лечение и профилактика альвеолиты легких
При экзогенном аллергическом и токсическом альвеолите необходимо выявить и устранить причинный фактор (см. этиологию).
Медикаментозное лечение включает применение глюкокортикостероидов (преднизалон в дозе 60-80 мг/сут до достижения ремиссии). При отсутствии эффекта применяют цитостатики (циклофосфан, азотиоприн, хлорамбуцил). Лекарственная терапия эффективна лишь при отсутствии выраженного легочного фиброза.
Профилактика
. Профилактика идиопатического фиброзирующего альвеолита не разработана. При экзогенном аллергическом и токсическом фиброзирующем альвеолите необходимо устранение этиологического фактора (рациональное трудоустройство, коррекция лекарственной терапии и т.п.). В рамках вторичной профилактики необходимо постоянное наблюдение пульмонолога, консультации аллерголога и профпатолога.
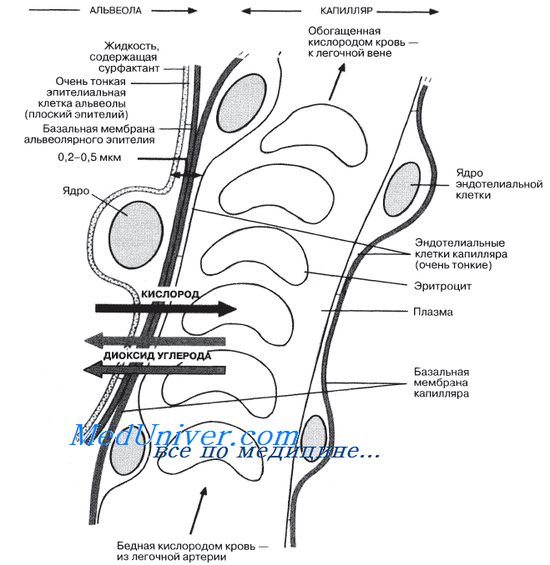
Стенки альвеол
— это та поверхность, на которой происходит газообмен. В легких человека имеется до 700 миллионов альвеол с обшей площадью поверхности 70-90 кв. м. Толщина альвеолярной стенки составляет всего лишь около 0,0001 мм (0,1 мкм). Наружная сторона альвеолярной стенки покрыта густой сетью кровеносных капилляров; все они берут начало от легочной артерии и в конце концов объединяются, образуя легочную вену. Каждая альвеола выстлана влажным плоским эпителием.
Клетки его уплошены, что делает еще более тонким барьер, через который диффундируют газы
. В альвеолярной стенке присутствуют также коллаген и эластические волокна, придающие ей гибкость и позволяющие альвеолам изменять свой объем при вдохе и выдохе.
Особые клетки в альвеолярной стенке
выделяют на внутреннюю ее поверхность вещество, обладающее свойствами детергента, так называемый сурфактаит. Это вещество снижает поверхностное натяжение слоя влаги на выстилающем альвеолы эпителии, благодаря чему на расширение легких при вдохе затрачивается меньше усилий. Сурфактант ускоряет также транспорт кислорода и СО2 через этот слой влаги. Кроме того, он помогает еще и убивать бактерий, которым удалось проникнуть в альвеолы. В здоровых легких сурфактант непрерывно секретируется и реабсорбируется. У плода человека он появляется впервые примерно на 23-й неделе. Это одна из главных причин, из-за которых плод до 24-й недели считается неспособным к самостоятельному существованию. Этим же определяется и срок, ранее которого стимуляция преждевременных родов запрещена законом в Великобритании. Предполагается, что у младенцев, рожденных ранее указанного срока, может отсутствовать сурфактант. Следствием этого явится синдром нарушения дыхания — одна из главных причин смерти недоношенных младенцев. Без сурфактанта поверхностное натяжение жидкости в альвеолах в 10 раз превышает норму и альвеолы после каждого выдоха спадаются. А для того чтобы они вновь расширились при вдохе, требуется затратить значительно больше усилий.
Газообмен в альвеолах
Кислород в альвеолах
диффундирует через тонкий барьер, состоящий из эпителия альвеолярной стенки и эндотелия капилляров. Сначала он поступает в плазму крови и соединяется с гемоглобином эритроцитов, который в результате этого превращается в оксигемоглобин. Углекислый газ (диоксид углерода) диффундирует в обратном направлении — из крови в полость альвеол.
Эффективной диффузии
способствуют:
1) большая площадь поверхности альвеол;
2) короткое расстояние, которое требуется преодолеть диффундирующим газам;
3) крутой диффузионный градиент, обеспечиваемый вентиляцией, постоянным притоком крови и участием переносчика кислорода — гемоглобина;
4) присутствие сурфактанта.
Диаметр альвеолярных капилляров
меньше диаметра эритроцитов и эритроциты протискиваются через них под напором крови. При этом они деформируются и большая доля их поверхности приходит в контакт с поверхностью альвеол, благодаря чему они могут поглотить больше кислорода. Кроме того, эритроциты движутся по капилляру относительно медленно, так что обмен может происходить дольше. Когда кровь покидает альвеолы, парциальное давление кислорода и СО 2 в ней то же, что и в альвеолярном воздухе.
Клиническая картина заболевания
 Фиброзирующий альвеолит это тяжелая для пациента болезнь. Как правило, она является вторичной, и развивается на фоне хронических патологий или профзаболеваний. Чаще болеют мужчины старше 50 лет.
Фиброзирующий альвеолит это тяжелая для пациента болезнь. Как правило, она является вторичной, и развивается на фоне хронических патологий или профзаболеваний. Чаще болеют мужчины старше 50 лет.
Патология развивается незаметно, ее первые признаки напоминают ОРВИ, грипп, а также незначительная усталость. Основные жалобы, с которыми пациенты приходят к врачу – непродуктивный, сухой кашель и одышка. Кашель сухой, не приносящий облегчения, более выраженный утром и в первой половине дня. При попытке глубоко дышать кашлевой приступ усиливается.
Характер одышки зависит от стадии болезни. Вначале она несущественная, не нарушает общее состояние человека и привычный ритм жизни. Со временем этот симптом становится более заметным. Пациент задыхается при малейших физических нагрузках – спокойная ходьба, подъем по нескольким ступенькам. В тяжелых случаях люди не могут себя обслуживать самостоятельно, им тяжело двигаться. Доходит до того, что становится трудно говорить и произносить фразы и слова. Одышка развивается по нарастающей и неизбежно приводит к инвалидности.
Так как эти признаки развиваются медленно, и пациенты постепенно адаптируются в таких условиях. Они ограничивают свою физическую активность и ведут пассивный образ жизни.
С развитием ИФА появляются симптомы дыхательной недостаточности:
- дыхание частое, поверхностное, при котором участвует вспомогательная мускулатура (тахипноэ);
- тахикардия – учащенное сердцебиение;
- цианоз – синий оттенок кожных покровов;
- снижение артериального давления;
- набухание вен шеи;
- в тяжелых случаях кислородное голодание приводит к потере сознания.
Пациенты жалуются на боли в груди. Чаще они локализуются со стороны спины, под лопатками. Их характер течения постоянный, ноющий.
Фиброзный идиопатический альвеолит обессиливает организм. Пациенты испытывают хроническую усталость, сильную мышечную слабость. На поздних стадиях болезни нередко развивается кахексия – выраженное истощение организма с резким снижение массы тела. У некоторых больных фиксируются боли в суставах и скелетных мышцах.
Гипертензия малого круга кровообращения способствует развитию легочного сердца. Признаки увеличения правой половины сердца:
- пульсация вверху живота;
- набухание вен во время вдоха;
- снижение температуры тела;
- периферические отеки.
В термальной стадии у пациентов увеличивается печень, отеки становятся более выраженными, происходят сбои в работе почек, суточный диурез уменьшается.
ИФА на последних стадиях сопровождается нарушение психики и неврологическими расстройствами:
- головокружения и головные боли;
- нарушение качества сна, бессонница;
- сонливость в дневное время;
- апатия к окружающему миру и людям;
- шум в голове, потеря остроты зрения, невнимательность.
Что такое альвеолит
Легкие содержат в своем составе специфические пузырьки, так называемые альвеолы. Они состоят из легочной ткани, обладающей особыми свойствами. Однако по некоторым причинам, о которых мы поговорим чуть позже, может начинаться воспалительный процесс, сопровождающийся заменой этой ткани на соединительную. Именно этот процесс и называется альвеолитом. Наиболее склонны к нему мужчины, в возрасте от 50 лет и старше. Наиболее распространенным фактором риска является курение.
Вторичный альвеолит легких может развиваться на фоне следующих заболеваний:
- СПИД;
- саркоидоз;
- аутоиммунные нарушения;
- тиреоидит.
- красная волчанка;
- артрит;
- поражения соединительной ткани и т. д.
На сегодняшний день медицине известно три формы болезни, к числу которых относятся:
- Токсическая. Вызывается попаданием в дыхательную систему каких-либо токсинов, может стать следствием реакции организма на те или иные медикаменты.
- Экзогенная аллергическая. Провоцируется всевозможными аллергенами, особенно часто встречается в семьях, где содержатся домашние животные.
- Идиопатическая фиброизирующая. Становится следствием каких-либо генетических нарушений либо же передается наследственным путем.
Последняя разновидность заболевания является достаточно редкой и пока до конца не изучена. При этом она считается и самой опасной. Такой альвеолит может сопровождаться прогрессирующим пневмофиброзом, дыхательной недостаточностью и гипертензией малого круга кровообращения. Далее поговорим о том, как проявляет себя альвеолит.
Типичные симптомы
Обращаем внимание, что альвеолит также подразделяется на острый и хронический
Это важно, поскольку характерные проявления у двух этих форм заболевания отличаются. Типичные проявления заболевания в острой форме следующие:
Типичные проявления заболевания в острой форме следующие:
- Резкое повышение температуры тела.
- Сильный мокрый кашель и насморк.
- Внезапное появление одышки.
 Собственно, эти проявления схожи и с другими болезнями дыхательной системы, например, с пневмонией. Однако если вы замечаете у себя нечто подобное, это уже повод обратиться к врачу, вне зависимости от типа заболевания. Что касается хронической формы, проявления будут следующими:
Собственно, эти проявления схожи и с другими болезнями дыхательной системы, например, с пневмонией. Однако если вы замечаете у себя нечто подобное, это уже повод обратиться к врачу, вне зависимости от типа заболевания. Что касается хронической формы, проявления будут следующими:
- сильный сухой кашель;
- одышка, проявляющаяся постепенно;
- Затрудненное дыхание, сопровождающееся болезненностью;
- Откашливание частичек крови.
Если вы не займетесь лечением вовремя, одышка будет только усиливаться. В конечном итоге она может привести к повышению давления в малом круге, что закончится дыхательной недостаточностью. Итогом данного процесса становится смертельный исход. Проблемой диагностирования заболевания является сходство его основных симптомов с обыкновенной простудой, из-за чего человек может не обращаться за медицинской помощью длительное время. Также существуют и другие проявления альвеолита, к числу которых относятся:
- быстрая утомляемость;
- существенная потеря в весе;
- выпуклость пластины ногтя и утолщение кончиков пальцев;
- побледнение кожных покровов;
- повышенная потливость;
- ощущение мурашек по коже;
- сдавливание в грудине;
- болезненность за грудиной, при прослушивании слышен характерный хрип.
Если альвеолит диагностируется у ребенка, могут отмечаться задержки в росте.
Симптомы альвеолита
Симптомы альвеолита варьируют в зависимости от формы заболевания, однако существует ряд проявлений, общих для всех форм альвеолита легких. Основным признаком является одышка, которая на начальном этапе заболевания возникает после физической нагрузки, но по мере прогрессирования патологического процесса начинает проявляться и в состоянии покоя. Кроме того, пациенты предъявляют жалобы на сухой малопродуктивный кашель , быструю утомляемость, болезненность в мышцах и суставах . На поздних стадиях заболевания наблюдается потеря веса, цианоз кожных покровов , а также изменения формы пальцев («барабанные палочки») и ногтей («часовые стекла»).

Первые симптомы острого экзогенного аллергического альвеолита могут появляться уже через несколько часов после контакта с аллергеном. При этом общие признаки заболевания напоминают клиническую картину гриппа . У больных повышается температура тела, появляться озноб, головная боль, затем возникают кашель и одышка, тяжесть и болевые ощущения в грудной клетке . У детей с некоторыми аллергическими заболеваниями на начальных стадиях экзогенного аллергического альвеолита возникает одышка астматического типа, а иногда и приступы удушья. При аускультации практически над всей поверхностью легких выслушиваются мелкопузырчатые влажные хрипы. После исключения контакта с аллергеном, послужившего причиной развития заболевания, симптомы исчезают на протяжении нескольких суток, однако возвращаются при последующем контакте с причинным аллергеном. При этом общая слабость, а также одышка, которая усугубляется при физических нагрузках, могут сохраняться у пациента еще несколько недель.
Хроническая форма экзогенного аллергического альвеолита может возникать при повторных эпизодах острого или подостого альвеолита или самостоятельно. Данная форма заболевания проявляется инспираторной одышкой, постоянным кашлем, снижением веса, ухудшением общего состояния пациента.
Идиопатический фиброзирующий альвеолит развивается постепенно, при этом у пациента возникают необратимые изменения в легочных альвеолах, что выражается в нарастающей одышке. Помимо выраженной одышки пациенты предъявляют жалобы на боли под лопатками, которые мешают глубокому вдоху, лихорадку. С прогрессированием патологического процесса нарастает гипоксемия (снижение содержания кислорода в крови), правожелудочковая недостаточность, легочная гипертензия . Для терминальной стадии заболевания характерны выраженные признаки дыхательной недостаточности , увеличение и расширение правых отделов сердца (легочное сердце).
Основными признаками токсического фиброзирующего альвеолита являются одышка и сухой кашель. В ходе аускультации легких у пациентов выслушивается нежная крепитация.
Диагностика и лечение
 Если вы заметили у себя симптомы поражения дыхательной системы, обязательно нужно обратиться к специалисту. В кабинете пульмонолога необходимо подробно описать жалобы и проявления заболевания. Затем врач направит вас на диагностику, включающую в себя комплекс различных мероприятий, таких как:
Если вы заметили у себя симптомы поражения дыхательной системы, обязательно нужно обратиться к специалисту. В кабинете пульмонолога необходимо подробно описать жалобы и проявления заболевания. Затем врач направит вас на диагностику, включающую в себя комплекс различных мероприятий, таких как:
- рентгенография;
- цитологические исследования;
- иммунологические исследования и т. д.
После получения результатов обследования назначается соответствующее лечение. Оно может быть как традиционным, так и народными средствами
Обратите внимание, принимать какие-либо препараты или средства самостоятельно категорически запрещено. Любые действия обязательно должны быть согласованы с пульмонологом
Тактика борьбы с заболеванием избирается исходя из его типа. Лечиться нужно обязательно в условиях стационара. Задачами пульмонолога являются устранение самого заболевания, а также препятствование превращению легочной ткани в соединительную.
Если вы страдаете от аллергического или токсического альвеолита, в первую очередь необходимо избегать контакта с токсином или аллергеном, который спровоцировал заболевание. Для борьбы с заболеванием специалист назначает ингаляции гормональными препаратами глюкокортикоидной природы. Также назначается внутренний прием муколитических средств. Если больной обратился слишком поздно и отмечается сильный рост соединительной ткани, также будут прописаны цитостатические препараты. При диагностировании идиопатической формы заболевания, сразу же назначается ингаляция с использованием глюкокортикоидных гормонов. Также могут быть назначены цитостатические средства, если лечение глюкокортикоидами не дало желаемого эффекта.
Борьба с любым из трех видов заболевания обязательно происходит с использованием медикаментов следующих видов:
- Средства, разжижающие слизь и способствующие ее отхаркиванию.
- Витаминно-минеральные комплексы, компенсирующие недостаток полезных веществ в организме.
- Симптоматические препараты.
- Преднизолон. Данный медикамент препятствует развитию воспалительного процесса. Принимается малыми дозами на протяжении длительного промежутка времени.
- Пенициллин. Данный антибиотик устраняет вредоносную микрофлору, развивающуюся в очаге заболевания.
- При идиопатической форме могут быть назначены иммунодепрессанты.
Также назначается лечение народными средствами. Они включают в себя ингаляции с использованием отваров ромашки и мяты, а также специфическую диету, которую больному потребуется соблюдать в ходе лечения. Подробно ее вам распишет лечащий врач. Для восстановления используется специальная дыхательная гимнастика.
Прогноз лечения при болезни неутешительный только в случае, если заболевание диагностировано на последней стадии. Как правило, смертельным является идиопатический альвеолит. Если болезнь была выявлена вовремя, побороть ее можно, хоть и потребуется немало времени.
Симптомы идиопатического фиброзирующего альвеолита

Как и в случае саркоидоза легких, симптомы идиопатического фиброзирующего альвеолита — это набор неспецифических жалоб и признаков, которые могут возникать при очень большом количестве болезней, и причём не только бронхолегочной системы.
Чаще всего, дебют болезни возникает в возрасте от 38 до 70 лет, и все – таки современные исследователи больше склоняются к тому, что чаще заболевание развивается у мужчин, чем у женщин, но преимущество не слишком большое.
Главные жалобы – это малопродуктивный или совсем непродуктивный (то есть без отхождения мокроты) кашель, и нарастающая одышка.
Характерным «стратегическим» симптомом является неуклонное снижение активности пациентов, и переход к пассивному образу жизни. Так, пациент перестает заниматься спортом, потом начинает пользоваться лифтом, затем не выходит из дома и т.д., и все вследствие нехватки воздуха, которая затем начинается при малейшей физической нагрузке. К прогрессированию удушья присоединяется и нарушения кровообращения в легких.
Возникают признаки «легочного сердца» (cor pulmonale): серый диффузный цианоз, распространенный по телу, набухание шейных вен (затруднение оттока крови от легких), сердечная недостаточность, отёки.
Идиопатический фиброзирующий альвеолит может протекать также с поражением суставов, возникновением мышечных болей. У пациентов снижается масса тела, появляется общая слабость. Как правило, первые мысли о том, что «что-то не в порядке с легкими» возникают не тогда, когда возникает кашель (тем более что мучительным он никогда не является), а при возникновении симптомов одышки, которые вскоре становятся постоянными спутниками. Именно это дает повод к проведению спирографии и обследованию пациента.
Во время выслушивания – аускультации характерной является крепитация, которая напоминает «треск целлофана»
Критерии эффективности лечения
Результаты лечения оцениваются на основе клинических, рентгенологических и функциональных данных. Экспертами ERS и ATS разработаны критерии оценки эффективности терапии больных ИФА.
Оценка эффективности лечения больных ИФА
1. Клиническое улучшение.
Наличие не менее двух из следующих критериев в течение двух последовательных визитов в период от 3 до 6 месяцев лечения:
а) симптомы: уменьшение степени одышки и тяжести кашля;
б) радиология: уменьшение паренхиматозных изменений по данным рентгенографии или КТВР легких;
в) физиология: улучшение, определяемое наличием не менее двух из следующих критериев:
— ≥ 10% увеличение TLC или FVC (минимум 200 мл);
— ≥ 15% увеличение DLCO (минимум 3 мл/мин/мм рт.ст.);
— значительное улучшение (≥ 4 %-еди-ниц, ≥ 4 мм рт.ст.) SaО2 или РаО2, измеренных при проведении теста с физической нагрузкой.
2. Клиническая стабилизация.
Наличие не менее двух из следующих критериев в течение двух последовательных визитов в период от 3 до 6 месяцев лечения:
а) симптомы: нет значительных изменений;
б) радиология: нет значительных изменений;
в) физиология: стабилизация, определяемая наличием не менее двух из следующих критериев:
—
—
— нет значительных изменений SaО2 и РаО2, измеренных при проведении теста с физической нагрузкой.
3. Отсутствие эффекта (после 6 месяцев терапии):
а) симптомы: увеличение степени одышки и тяжести кашля, не связанное с другими факторами;
б) радиология: увеличение паренхиматозных изменений, или признаков сотового легкого, или признаков легочной гипертензии по данным рентгенографии или КТВР легких;
в) физиология: ухудшение, определяемое наличием не менее двух из следующих критериев:
— ≥ 10% уменьшение TLC или FVC;
— ≥ 15% уменьшение DLCO;
— значительное ухудшение (≥ 4 %-единиц, ≥ 4 мм рт.ст.) SaО2 или РаО2, измеренное при проведении теста с нагрузкой.
Эффективность лечения больных ИФА прежде всего зависит от сроков начала терапии. Назначение противовоспалительных и цитостатических средств на ранней стадии заболевания повышает эффективность терапии и улучшает прогноз.
1КТВР — компьютерная томография высокого разрешения.
2TLC — общая емкость легких.
3FVC — форсированная жизненная емкость легких.
4DLCO — диффузионная способность легких по оксиду углерода.
5SаО2 — насыщение артериальной крови кислородом.
6РаО2 — напряжение артериальной крови кислородом.
Диагностика альвеолита
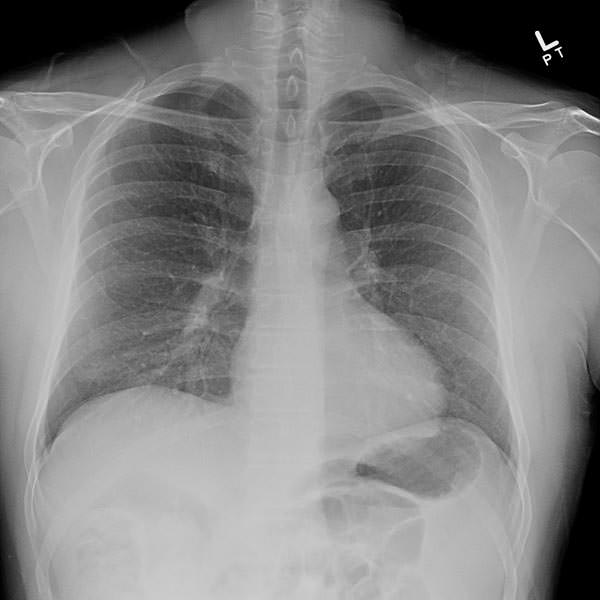 Фото развития альвеолита легких на рентген-снимке
Фото развития альвеолита легких на рентген-снимке
Выявление аллергического альвеолита достаточно затруднено. Необходимо провести ряд диагностик, что требует особого врачебного внимания. Диагностические исследования можно разделить на пять этапов:
- Наблюдение у лечащего врача, изучение жалоб больного, физический осмотр, тщательное исследование анамнеза пациента с учетом его профессиональной деятельности.
- Сбор и проведение анализов (мокроты, мочи, крови).
- Исследование дыхания. Данная процедура помогает определить причину хрипов, показывает общее состояние легких.
- Рентген грудной клетки (может наблюдаться усиленная детализация легочного рисунка).
- Проведение бронхоскопии. В более тяжелых случаях необходима биопсия.
Следует учесть: у одного из десяти пациентов, имеющих диагноз «фиброзный альвеолит», впоследствии диагностируют рак легкого.
При своевременном обнаружении заболевания и надлежащем его лечении прогнозы на будущее достаточно благоприятные. Но стоит помнить: если серьезно запустить болезнь при острой и хронической форме, возможен летальный исход.
Диагностика
Фото: medportal.net
На развитие осложнений после экстракции зуба могут указывать следующие признаки альвеолита: болевые ощущения, появляющиеся на 3-5 день после удаления зуба, а также незаживающая ранка лунки. Более точно установить диагноз можно только на основании тщательно собранного анамнеза, а также лабораторных и инструментальных исследований. Параллельно проводится дифференциальная диагностика альвеолитов с аллергическим пневмомикозом, саркоидозом, легочными эозинофилиями, интерстициальными заболеваниями легких, а также с коллагенозом, который выявляется на основании физикальных данных.
Идиопатическая форма — ИФА
Диагностирование ИФА осуществляется на основании данных визуального осмотра, а также результатов, полученных после проведения лабораторных, рентгенологических и функциональных методов обследования.
Идиопатический фиброзирующий альвеолит характеризуется повышением в крови СОЭ, увеличением концентрации ЦИК, а также антиядерных тел. Проведение рентгенографии позволяет выявить изменение и усиление рисунка легкого, а на более поздней стадии — «сотовое легкое», при которой тяжистые уплотнения переплетаются с зонами просветления. По результатам проведения функциональных проб определяются нарушения легочной вентиляции по рестриктивному типу, артериальную гипоксемию, прогрессирование снижения диффузной активности легких.
Чтобы уточнить происхождение морфологических изменений проводится трансторакальная или трансбронхиальная биопсия ткани пораженного легкого. На основании исследования жидкости выявляется наличие лимфоцитов, эозинофилов, нейтрофилов, а также макрофагов, и уточняется характер воспаления. Дифдиагностику проводят с бронхопневмонией, пневмокониозами, туберкулезом легких и даже с бронхоальвеолярным раком.
Экзогенная форма – ЭАА
Экзогенный аллергический альвеолит относится к категории болезней иммунопатологической природы, которые развиваются под воздействием органической пыли, содержащей специфические антигены, вызывающие диффузное поражение легких.
Развитие ЭАА наблюдается у пациентов, которые не страдают атопическими реакциями, однако жалуются на ухудшение состояния после контакта с аллергеном, и у которых наблюдается четко выраженная клиническая картина заболевания. Так в крови пациента определяется наличие повышенной СОЭ, С-реактивного белка и лейкоцитоза. При рентгенологическом исследовании выявляется усиление легочного узора, наличие мелкоочаговых теней, снижение прозрачности ткани пораженного легкого.
Чтобы поставить диагноз альвеолит, проводятся радиоиммунологический, иммуноферментный, а также иммунофлюоресцентный методы исследования. В некоторых случаях проводятся аллергические пробы как кожные, так и ингаляционные. Дифференциальная диагностика альвеолита проводится с саркоидозом, ИФА, пневмониями инфекционной природы, пневмофиброзом, на который может указывать ячеистая деформация узора легкого. Исследование функций внешнего дыхания позволяют выявить возможную недостаточность вентиляции легких по рестриктивному типу, сопровождающуюся недостаточностью газообмена, нарушением вентиляционно-перфузионых отношений.
Наиболее чувствительным методом визуализации является КТ альвеолита. Она позволяет выявить узелковые затемнения, участки «матового стекла», «сотовую структуру» легочной ткани. Рентгенограмма может показывать как нормальную картину состояния легкого, так и картину выраженного пневмосклероза.
Токсическая форма — ТФА
Токсический фиброзирующий альвеолит представляет собой поражение легких диффузного характера, развивающееся под воздействием вредных токсико-химических веществ. На рентгене альвеолита какие-либо изменения органов грудного отдела отсутствуют, однако на поздних стадиях может проявиться диффузное усиление узора легкого и его незначительная деформация, реже – диффузный фиброз.
Исследование функций внешнего дыхания позволяет выявить недостаточность вентиляции легких, гипоксемию, снижение остаточной емкости легких. Образование фиброзной ткани, которая активно замещает поврежденную эпителиальную ткань, указывает на прогрессирование заболевания, которое может привести к утрате альвеолами своих основных функций.
Для токсического альвеолита характерным является отсутствие иммунологических патологий, однако присутствуют характерные изменения в гемограмме и биохимических тестах, которые могут быть вызваны различными патологическими состояниями, развивающимися на фоне основного заболевания. Дифференциальная диагностика проводится с ИФА, ЭАА, а также саркоидозом.
Альвеолит лёгких
 Альвеолит – заболевание, характеризующееся диффузным воспалительным процессом на альвелолах, легочных пузырьках. Заболевание возникает в результате двустороннего воспаления альвеол и легочной ткани. Альвеолит может сопровождаться легочным фиброзом — разрастанием соединительной ткани с образованием рубцовых изменений в интерстициальной ткани лёгких.
Альвеолит – заболевание, характеризующееся диффузным воспалительным процессом на альвелолах, легочных пузырьках. Заболевание возникает в результате двустороннего воспаления альвеол и легочной ткани. Альвеолит может сопровождаться легочным фиброзом — разрастанием соединительной ткани с образованием рубцовых изменений в интерстициальной ткани лёгких.
Альвеолит как побочный синдром может развиться при заболеваниях соединительной ткани (системной красной волчанке, ревматоидном артрите, системной склеродермии, дерматомиозите), аутоиммунных нарушениях (хронический активный гепатит, первичный билиарный цирроз печени, тиреоидит Хашимото), саркоидозе, синдроме Шегрена, васкулитах, при микогенной сенсибилизации (кандидоз, аллергический бронхолёгочный аспергиллёз, лёгочный криптококкоз), бактериальных инфекциях (Ку-лихорадка, легионеллёз) и некоторых других заболеваниях.
Виды альвеолита: В настоящее время выделяются:
- фиброзирующий идиопатический альвеолит (причина возникновения не установлена);
- фиброзирующий токсический альвеолит (возникает в результате интоксикации);
- фиброзирующий аллергический альвеолит (возникает после взаимодействия с аллергеном).
Причины альвеолита: Причины возникновения заболевания:
- наследственный фактор;
- вирусы (вирус герпеса, аденовирусы, вирус гепатита С);
- желудочно-пищеводный рефлюкс;
- загрязненная окружающая среда;
- взаимодействие с аллергенами (пыльца, пыль, шерсть животных, косметические средства, лекарственные препараты и др.);
- интоксикация химическими веществами;
- радиоактивное облучение области грудной клетки;
- курение.
Альвеолиты у детей чаще всего бывают токсического и аллергического происхождения.
К веществам, наиболее часто вызывающим альвеолит относятся:
- некоторые лекарства (большинство противоопухолевых средств, иммунодепрессанты, некоторые сульфаниламиды, нитрофурановые препараты, хлорпропамид, анаприлин, L-аспарагиназа, кислород);
- производственные токсиканты (газы — сероводород, хлор, аммиак, тетрахлорметан);
- металлы и их соединения — марганец, бериллий, ртуть, никель, железо, кадмий, цинк;
- минеральные соединения (пыль) — асбест, тальк, цемент;
- хлопковая пыль;
- пластмассы — полиуретан, политетрафторэтилен;
- гербициды.
Симпомы альвеолита: Характерные для альвеолита симптомы следующие:
- постоянная одышка, усиливающаяся после приема пищи, физических нагрузок;
- кашель, чаще сухой, жёсткое дыхание, цианоз, иногда хрипы в лёгких;
- боль в грудной клетке под лопатками;
- боли в мышцах, суставах;
- резкое снижение веса;
- увеличение в размерах конечных фаланг пальцев;
- общая слабость.
Диагностика альвеолита: Чтобы определить, как лечить альвеолит, врач-пульмонолог проводит ряд анализов и исследований, среди которых:
- общий анализ крови;
- рентгенография легких;
- бронхоскопия;
- магнитно-резонансная томография легких;
- компьютерная томография легких;
- гистологическое исследования;
- биопсия легкого;
- кожные, провокационные пробы.
Лечение альвеолита: Для лечения альвеолита назначаются:
- цитостатики;
- глюкокортикостероиды;
- кислородная терапия;
- массаж грудной клетки;
- дыхательные упражнения.
При отсутствии эффекта от консервативного лечения и при осложненном течении заболевания может потребоваться пересадка легкого. Осложнения при альвеолите: Если вовремя не начать лечение альвеолита, существует риск развития опасных осложнений, таких как:
- эмфизема легких;
- легочное сердце;
- отек легкого;
- легочная недостаточность;
- сердечная недостаточность.
Высока вероятность летального исхода.
Группу риска составляют:
- работающие на вредных производствах;
- мужчины старше 50 лет;
- люди, страдающие аллергическими реакциями;
- люди, проживающие в промышленных, загрязненных районах.
Профилактика альвеолита:
Для профилактики заболевания пациентам рекомендуется:
- своевременно лечить заболевания легких;
- ограничивать контакт с аллергенами, токсическими и химическими веществами;
- регулярно делать дыхательную гимнастику;
- отказаться от курения.
Читать далее:
- Бронхит у детей и взрослых: как лечить правильно?
- Бронхиолит: кашель, хрипы, одышка — первые признаки серьёзного заболевания
- Обструктивный бронхит — как лечить?
Токсические альвеолиты
Для токсических альвеолитов характерно отсутствие иммунологических нарушений.
Заболевание развивается благодаря непосредственному токсическому воздействию на легочную ткань
различных химических соединений. В качестве факторов, способствующих возникновению
токсических альвеолитов, чаще всего выступают лекарственные препараты и токсические промышленные вещества. Среди
первых необходимо отметить цитостатики и иммунодепрессанты (хлорбутин, сарколизин,
циклофосфан, метотрексат, миелосан, меркаптопурин и пр.),
противоопухолевые антибиотики (блеомицетин, митомицин С
и др.), цитостатики растительного происхождения (винбластин, винкристин и др.), ряд
противоопухолевых препаратов (прокарбазин, нитрозометилмочевина). Частота развития
токсических альвеолитов при
использовании противоопухолевых средств и цитостатиков
достигает 40%. Токсическим действием на ткани легкиих обладают производные нитрофурана,
сульфаниламиды, нейроактивные и ваэоактивные средства (бензогексоний, анаприлин, апрессин),
пероральные сахароснижающие средства (хлорпропамид), L-аспарагиназа.
При продолжительных ингаляциях кислорода последний
также может оказывать токсическое воздействие на легочную
ткань.
Риск возникновения токсических альвеолитов зависит от срока приема и дозировок
токсических препаратов. Он усиливается при одновременном использовании нескольких
таких препаратов.
Среди производственных провоцирующих факторов токсических альвеолитов выделяют раздражающие газы (сероводород, хлор, аммиак, тетрахлорметан и др.), ряд металлов
(марганец, ртуть, цинк, бериллий, кадмий, никель) и их соединения, некоторые пластмассы (полиуретан, политетрафлюороэтилен), некоторые гербициды
и др.
Развитие токсических альнеолитов характеризуется непосредственным токсическим воздействием на стенки легочных капилляров. Это при водит к нарушениям микроциркуляции, внутритканевому отеку и инфильтрации с последующим исходом в пневмофиброз.
Ряд токсических соединений (например, бериллий) помимо прямого токсического эффекта
на легкие оказывает воздействие и на развитие функций иммунной системы.
Выделяют острые, подострые и хронические токсические альвеолиты. Острые токсические альвеолиты обычно возникают после массивного
воздействия промышленных токсических агентов. Причиной также может быть длительный прием
препаратов нитрофуранового ряда.
Хронические токсические альвеолиты развиваются постепенно, при регулярном поступлении токсического вещества
в организм в небольших или умеренных дозах, т. е. при продолжении контакта с пневмотоксическим средством.
Симптомы усиливаются постепенно. В клинике преобладают жалобы на одышку, сухой кашель, лихорадку. При выслушивании выявляются хрустящие хрипы
и жесткое дыхание.
Прогноз зависит от своевременности диагностики и лечения. При своевременно проведенной терапии наблюдается
благоприятный эффект; в противном случае при развившемся пневмофиброзе — неблагоприятный. При назначении препаратов, которые могут вызвать токсический эффект, следует избегать использования
максимальных доз и сочетания нескольких препаратов с подобными свойствами. При длительном лечении такими препаратами необходим постоянный
контроль за функцией легких, чтобы выявить ранние признаки альвеолита.
Лечение токсических альвеолитов предполагает исключение контакта больного с аллергеном.
Иногда плодь до смены работы. На начальных стадиях заболевания эффективны глюкокортикостероиды. В остальном используется симптоматическое
лечение, как при идиопатическом фиброзирующем альвеолите.
Администрация сайта med39.ru не дает оценку рекомендациям и отзывам о лечении, препаратах и специалистах. Помните, что дискуссия ведется не только врачами, но и обычными читателями,
поэтому некоторые советы могут быть опасны для вашего здоровья. Перед любым лечением или приемом лекарственных средств рекомендуем обратиться к специалистам!

Comments
(0 Comments)