Пароксизм фибрилляции предсердий
Как проводится лечение пароксизма
Пароксизмальная мерцательная аритмия – не приговор, лечение проводится весьма успешно вне зависимости от формы, частоты сердечных сокращений и продолжительности приступа. Существует несколько методов, которые позволяют нормализовать работу сердца.
Консервативный метод
Классический и популярный способ лечения – прием медикаментов, назначаемых врачом. Пациент принимает лекарство, регулярно посещает специалиста для прохождения диагностики, отмечает улучшение или ухудшение своего самочувствия
Тут очень важно наблюдение, чтобы болезнь не переросла в более опасные формы, не привела к тяжким осложнениям. Для лечения используют традиционные лекарства, как и для других форм мерцательной аритмии:
- Кордарон – выпускается в форме раствора и таблеток, снижает чувствительность симпатической нервной системы, обладает блокирующим эффектом, снижает давление и тормозит работу рецепторов сосудистой системы. Препарат не применяется при брадикардии, может вызвать нарушения памяти, ухудшение зрения, депрессию и усталость;
- Новоканимед – угнетает активность очагов возбуждения импульсов, снижает проводимость мышечных волокон, расширяет сосуды головного мозга. Выпускается в виде таблеток и раствора. Может вызывать анемию, нарушения в работе нервной системы и органов пищеварения;
- Дигоксин – сердечный гликозид с позитивным эффектом, уменьшающий потребность клеток сердца в кислороде. Он замедляет активность синоатриального узла, улучшает работу блуждающего нерва. Лекарство практически не вызывает несердечных побочных эффектов, за исключением головных болей и головокружения.
Указанные препараты или их аналоги подходят для купирования приступа и дальнейшего лечения, однако их прием должен проводиться только с разрешения специалистов. Самостоятельно принимать таблетки для регуляции ЧСС запрещено.
Электроимпульсные методы
Другой способ лечения заболевания – проведение импульсной терапии. Применяется такой метод в случае, если у пациента уже есть осложнения, либо прием медикаментов не дал должного результата. Процедура проводится по следующей схеме:
- Применяется общий наркоз;
- Накладываются электроды – один под ключицу, второй в область сердца;
- Определяется ЧСС, аппарат синхронизируется, чтобы импульсы соответствовали ударам;
- Выставляется нужная величина тока;
- Проводится разряд;
- Сердце перезапускается, возбуждается синусовый ритм.
И хотя описание метода пугает многих пациентов, напоминая реанимационное воздействие на главный орган, эффективность лечения стремится к 100% — практически все пациенты выздоравливают.
Хирургические методы
Если прием медикаментов и электроимпульсные методы не дали должного результата, либо болезнь имеет склонность к частому рецидиву, проводится хирургическое вмешательство – крайний и достаточно сложный способ. Заключается он в удалении патологических очагов лазером. Существует несколько разновидностей операции:
- Со вскрытием грудной клетки – традиционный способ, который применяется многими врачами на протяжении десятилетий. Требует длительного восстановительного периода;
- Без вскрытия грудной клетки – операция осуществляется через прокол, делается при наличии современного оборудования во всех кардиологических центрах. Наиболее прогрессивный и безопасный тип вмешательства;
- Установка кардиовертера – аппарат работает не постоянно, а включается лишь при сбоях в работе сердца. Такая операция достаточно дорогостоящая, цены начинаются от 2 тысяч долларов.
Пароксизмальная форма фибрилляции предсердий – опасная патология, которая может привести к тяжелым последствиям. Благо сегодня эта болезнь быстро диагностируется и успешно лечится, но коварство состоит еще и в том, что для пациента нарушения могут протекать и без симптомов. То есть, патология развивается, а своевременное лечение не назначается, так что стоит регулярно посещать врача и делать ЭКГ, чтобы заметить отклонения на ранних стадиях.
Фибрилляция предсердий на ЭКГ
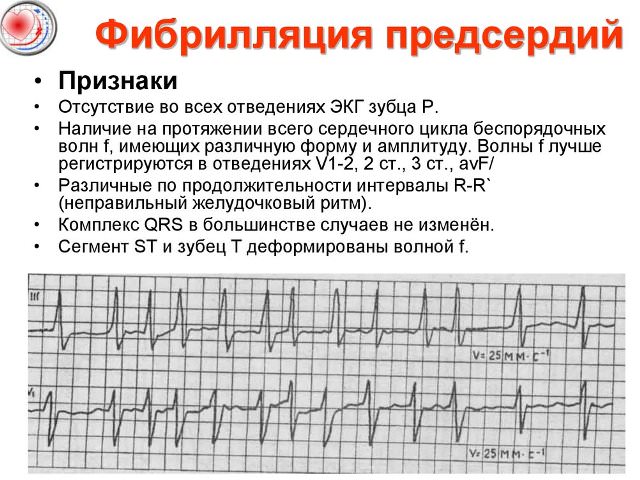
Предсердия при фибрилляции сокращаются в хаотичном ритме, это приводит к образованию типичных частых и мелких волн f. Они могут обнаруживаться в разных отведениях, их амплитуда вариабельна. При этом зубцов Р, которые возникают при нормальном предсердном ритме, нет.
Благодаря тому, что атриовентрикулярный узел не может пропустить такие частые импульсы, желудочков достигают лишь часть из них. Ритмичности сокращений при этом не наблюдается.
Поэтому самой характерной чертой фибрилляции предсердий является нерегулярное появление желудочковых комплексов на ЭКГ. Исключением может быть только полная блокада проведения импульсов, когда регистрируются редкие, но регулярные сокращения.
Таким образом, ЭКГ-признаками при этом заболевании являются:
- беспорядочные разнообразные волны f с частотой до 600 за минуту;
- отсутствие зубца Р;
- частота появления желудочковых комплексов непостоянная;
- амплитуда QRS различная, но форма не изменена.
Обследования при подозрении на фибрилляцию предсердий
Заподозрить наличие приступа аритмии можно по таким симптомам:
- частый и нерегулярный пульс,
- резкая слабость,
- дрожь в теле,
- чувство страха,
- обильное выделение мочи,
- обморочные состояния.
При прослушивании сердечные тоны отличаются по громкости, их ритм нарушен, обнаруживается дефицит пульса – количество сердечных сокращений больше пульсовых волн, так как не при каждой систоле кровь попадает в аорту.
В таких случаях назначается обследование для выявления признаков:
- ЭКГ, в том числе и мониторирование по Холтеру – сокращения предсердий в виде волн f, нерегулярные QRS.
- Тесты с физической нагрузкой для определения резервных возможностей миокарда и степени ишемии.
- Эхо КГ – размеры камер сердца, размер сердечного выброса, наличие тромбов в предсердиях.
- Электрофизиологическая диагностика и стимуляция через пищевод – исследование механизма развития фибрилляции, возможность абляции (прижигания) или установки водителя ритма.
Рекомендации

Здоровый образ жизни, регулярная физическая активность и соответствующая диета является ключом к полноценной жизни при ФП. Лечение заболеваний, способствующих развитию фибрилляции предсердий, таких как высокое кровяное давление, болезни щитовидной железы и ожирение, может помочь уменьшить факторы риска возникновения эпизодов ФП.
Для того чтобы предупредить приступ, необходимо не прекращать принимать лекарства, назначенные лечащим врачом, не снижать прописанную дозу самостоятельно. Необходимо запомнить, какие лекарства назначает врач. Нужно всегда иметь под рукой кардиограммы. Уточняйте у врача, когда нужно приходить на осмотры, и не пропускайте их.
Если приступ начался, сделайте так, чтобы поступал свежий воздух (расстегнуть одежду, открыть окно). Примите наиболее удобную позу (лучше будет лечь). Можно принять успокоительное средство (Корвалол, Барбовал, Валокордин). Нужно незамедлительно вызвать экстренную медицинскую помощь.
Первичная профилактика фибрилляции предсердий предусматривает грамотное лечение сердечной недостаточности и артериальной гипертензии.
Вторичная профилактика состоит в:
- соблюдении врачебных рекомендаций;
- проведении кардиохирургического лечения;
- ограничении психических и физических нагрузок;
- отказе от спиртных напитков, курения.
Также больной должен:
- рационально питаться;
- контролировать массу тела;
- следить за уровнем сахара в крови;
- не принимать бесконтрольно лекарственные препараты;
- ежедневно измерять артериальное давление;
- лечить гипертиреоз и гипотиреоз.
Профилактика фибрилляции предсердий
Для предотвращения этого нарушения ритма проводится комплексное лечение болезней сердца и сосудов, которые могут осложняться фибрилляцией. Для вторичной профилактики необходимо:
- проведение полных курсов противорецидивного лечения;
- хирургическое вмешательство для установки кардиовертера, абляция;
- дозированные низкоинтенсивные физические нагрузки;
- ограничение стрессовых факторов;
- полный отказ от спиртного.
Фибрилляция предсердий создает препятствия для нормального сердечного выброса, поэтому при постоянной форме быстро развивается нарушение кровообращения. Опасным для жизни является осложнение такой аритмией крупноочагового инфаркта миокарда, дилатационной кардиомиопатии, распространенного кардиосклероза.
Для постановки диагноза важная роль отведена ЭКГ, особенно мониторированию по Холтеру. Терапия проводится при помощи антиаритмических и антикоагулянтных препаратов, используют также и хирургические методики для восстановления ритма.
Модифицированная операция Maze с использованием различных способов аблации Maze IV
Несмотря на доказанную эффективность (до 95-97% пациентов не имеют фибрилляции предсердий в отдаленном периоде) операция Maze в классическом исполнении не нашла широкого распространения из-за сложности выполнения, необходимости длительной остановки сердца и искусственного кровообращения. Как следствие, в послеоперационном периоде возникает риск кровотечения и острой сердечной недостаточности. В последние годы большая часть разрезов при проведении операции Maze заменена на использование линейной аблации для создания двунаправленного блока проведения электрического импульса. Для этого предложены: криовоздействие, радиочастотная, микроволновая, лазерная энергии и высокочастотный фокусированный ультразвук.
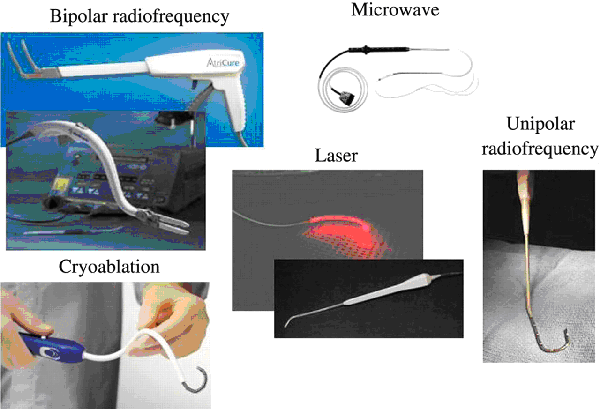 Операция Maze IV значительно проще в исполнении, однако ее эффективность несколько ниже (до 70% при постоянной и до 90% при пароксизмальной форме).
Операция Maze IV значительно проще в исполнении, однако ее эффективность несколько ниже (до 70% при постоянной и до 90% при пароксизмальной форме).
Требования к аблационным устройствам
- возможность создания трансмурального повреждения для полного блока проведения (контроль трансмуральности по температуре, импедансу и т.п.)
- безопасность в отношении окружающих органов и анатомических структур (пищевод, коронарные артерии, коронарный синус)
- низкопрофильность и достаточная гибкость для оптимального позиционирования в полостях сердца
- адаптация к миниинвазивным доступам с возможностью создания трансмурального эпикардиального воздействия
Криовоздействие
- использование жестких многоразовых электродов на основе закиси азота (охлаждение -89,5˚C) или гибких одноразовых на основе аргона (охлаждение до -185,7)
- высокий уровень безопасности и эффективности при эндокардиальном воздействии в условиях ”сухого” сердца
- длительнее, чем другие виды воздействия (аппликация до 2-3 минут)
- на работающем сердце эпикардиальное криовоздействие имеет низкую пенетрирующую способность ввиду согревающего эффекта циркулирующей крови
Радиочастотная аблация (РЧА)
- использование энергии переменного тока в диапазоне от 100 до 1 000 кГц
- моно и биполярный режим воздействия, орошаемая или сухая аблация
- резистивный нагрев тканей возникает только в непосредственной близости от монополярного воздействия (2-3 мм) а более глубокие ткани нагреваются посредством пассивной проводимости, в случае биполярного воздействия ткань нагревается только между двумя электродами без риска воздействия на окружающие ткани
- используются электроды в виде “ручки” с торцевым воздействием или многополюсные полужесткие
- аблация с помощью монополярных электродов является более “хирург-зависимой”, чем биполярная, так как отсутсвует алгоритм достижения трансмуральности, а эффект оценивается визуально
- выполнение аблации вблизи атриовентрикулярных клапанов (исмусы правого предсердия и левого предсердия) биполярным электродом затруднительно
- созданы специальные низкопрофильные гибкие электроды для проведения эпикардиальной радиочастотная аблации из миниинвазивных доступов (миниторакотомия, торакоскопия)
Микроволновая аблация
- основана на излучении электромагнитных волн на частоте 915 МГц или 2450 МГц, вызывающих осцилляцию молекулярных диполей, приводящую к диэлектрическому нагреванию ткани
- существует только в монополярном варианте без алгоритма трансмуральности воздействия, имеется температурный контроль и рекомендуемые программируемые параметры длительности и мощности воздействия
- имеется вариант эпикардиального воздействия из миниинвазивного доступа
Ультразвуковая аблация
- используется высокоинтенсивный фокусированный ультразвук в диапазоне частот от 1 до 5 МГц, эффект основан на явлении ультразвуковой кавитации, приводящей к коагуляционному некрозу тканей
- существует в монополярном варианте только для эпикардиального воздействия
- более эффективна при воздействии на работающем сердце, чем монополярная РЧА, так как менее подвержена охлаждению циркулирующей кровью
- высокая степень безопасности для окружающих тканей, так как воздействие осуществляется в определенном фокусе (т.е. на определенной глубине)
Лазерная аблация
- основана на эффекте фотокоагуляции, длина волны 980 нм лазерного воздействия совмещена в устройстве с видимым красным светом для отражения зоны воздействия
- используются специальные гибкие фиброоптические проводники
- возможность вызывать трансмуральное воздействие доказана в эксперименте, однако отсутствует механизм контроля трансмуральности
- в стадии клинической апробации
Пароксизмальная фибрилляция предсердий
Пароксизмальная фибрилляция предсердий относится к разряду самых распространенных типов нарушения ритма сердечной деятельности, и возникновение ее зависит от нарушения нормального функционирования синусового узла с последующим хаотичным сокращением кардиомиоцитов в учащенном режиме. Данные изменения затрагивают все структуры системы кровообращения и приводят к кардиогемодинамическим нарушениям различной степени выраженности. Наиболее благоприятным вариантом пароксизмальной фибрилляции предсердий является нормосистолический, при котором не отмечается значительного изменения частоты сокращения сердца.
В ситуации, когда пароксизм фибрилляции предсердий характеризуется несколькими эпизодами, речь идет о таком понятии как «рецидивирование». В молодом возрасте часто не удается достоверно установить момент приступа фибрилляции с каким-либо этиологическим фактором, поэтому в такой ситуации устанавливают заключение «идиопатическая пароксизмальная фибрилляция предсердий». У лиц пожилого возраста в большинстве случаев удается распознать провоцирующий фактор возникновения пароксизма (ишемическое повреждение миокарда, повышение внутриполостного давления в левом предсердии, патология клапанного аппарата сердца, различные формы кардиомиопатии).
Большинство специалистов в области кардиологии утверждают, что выраженность клинических проявлений при пароксизме фибрилляции предсердий имеет четкую зависимость от изменений частоты сокращений сердца, и в ситуации, когда этот показатель не изменяется, пациент совершенно не ощущает изменений состояния своего здоровья. Если же у больного при пароксизме фибрилляции предсердий отмечается значительное учащение частоты сердечных сокращений, развивается классический клинический симптомокомплекс, заключающийся во внезапном появлении ощущения учащенного сердцебиения, чувства перебоя работы сердца, затруднения дыхания и нарастающей одышки, которая патогномонично усиливается в положении лежа на спине, выраженной потливости и внутренней тревоги.
Обратная ситуация, когда пароксизм фибрилляции предсердий возникает на фоне значительного урежения частоты сердечных сокращений, у пациента проявляются все признаки гипоксии (утрата сознания, отсутствие пульса и дыхательной активности). Данное состояние для пациента является критическим и нуждается в немедленном проведении полного комплекса реанимационных мероприятий. При данном варианте течения пароксизмальной фибрилляции предсердий значительно возрастает риск возникновения угрожающих жизни пациента состояний (кардиогенный шок, острая дыхательная недостаточность, остановка сердечной деятельности). К отдаленным последствиям даже кратковременного пароксизма фибрилляции предсердий относится активизация процессов тромбообразования, которые впоследствии становятся источниками для эмболических осложнений.
Определение оптимальной тактики лечения пациента с пароксизмальной формой фибрилляции предсердий зависит в первую очередь от давности наступления приступа. Так, если длительность приступа на момент его установления не превышает границы 48 часов, главной целью лечения является полное восстановления синусового ритма. В ситуации, когда длительность приступа фибрилляции предсердий превышает двое суток, больному рекомендовано проведение чреспищеводной эхокардиоскопии, которая позволяет обнаружить даже минимальные тромботические наслоения и установить возможность немедленного восстановления синусового ритма.
В качестве препарата первой неотложной помощи при впервые возникшем пароксизме фибрилляции предсердий рекомендуется использовать Кордарон в дозе 5 мг/1 кг веса пациента разведенном в 5% растворе глюкозы в объеме 250 мл внутривенно-капельно, так как данный препарат оказывает благоприятное влияние на нормализацию сердечны сокращений в кратчайшие сроки в сочетании с минимальными побочными реакциями. На догоспитальном этапе наиболее оптимальным препаратом для купирования приступа пароксизмальной фибрилляции предсердий является Пропанорм в суточной дозе 600 мг перорально.
Причины возникновения фибрилляции желудочков, механизм развития
Этиология и патогенез
Фибрилляция (мерцание) желудочков возникает в острый период инфаркта миокарда и часто является причиной внезапной смерти.
И.А. Черногоров неоднократно наблюдал в опытах на сердце собаки мерцание желудочков при перевязке крупных ветвей левой венечной артерии. При этом сначала ослаблялись сокращения сердца, затем появлялись одиночные и групповые экстрасистолы, переходящие в длительную желудочковую тахикардию и, наконец, в мерцание желудочков.
По данным М.Е. Райскиной, в эксперименте перевязка передней нисходящей ветви левой коронарной артерии в верхней трети вызывает фибрилляцию желудочков у 70 %, желудочковую тахисистолию — у 40%, желудочковую экстрасистолию — у 90% животных. Анализ предфибрилляторных нарушений сердечного ритма показал, что фибрилляции желудочков предшествует экстрасистолия в 100 % случаев, при экстрасистолии фибрилляция желудочков возникает в 77 % случаев. Желудочковая тахисистолия предшествует фибрилляции в 50 % случаев, а при желудочковой тахисистолии фибрилляция возникает в 88 % случаев.
По мнению М. Е. Райскиной, основным условием перехода экстрасистолии в групповую экстрасистолию и фибрилляцию желудочков является раннее возникновение экстрасистол в сердечном цикле, способствующее дальнейшему увеличению дисперсии, времени реполяризации сердца.
С помощью кардиомониторных систем с постоянным электрокардиографическим контролем можно обнаружить в ряде случаев кратковременные периоды мерцания желудочков. В частности, Е.И. Чазов и В.М. Боголюбов отметили такие нарушения ритма у больных инфарктом миокарда после введения строфантина K.
Мерцание желудочков может возникнуть также на фоне других поражений сердца, при интоксикации препаратами наперстянки и строфантина K. Индивидуальная чувствительность миокарда к сердечным гликозидам зависит от тяжести поражения миокарда, понижения уровня внутриклеточного калия, продукции катехоламинов, степени ишемии миокарда.
Фибрилляция желудочков возникает как осложнение после наркоза, катетеризации сердца, оперативных вмешательств на сердце, острых инфекций (в частности, дифтерии), почечной и печеночной недостаточности. Иногда мерцание Желудочков развивается после введения некоторых лекарств (хинидина, новокаинамида, адреналина).
В эксперименте после перевязки нескольких ветвей коронарных артерий и длительной инфузии адреналина (гиперкатехоламинемия приводит к гистотоксической гипоксии миокарда) при развившейся слабости сердечной мышцы может возникнуть фибрилляция желудочков.
Необходимо выделить фибрилляцию, возникающую у больных с полной поперечной блокадой, которая часто является причиной приступов Морганьи-Адамса-Стокса. Особенностью фибрилляции желудочков у таких больных является нередкое спонтанное или после одного массажа сердца прекращение атак без электрической дефибрилляции, что у больных без предсердно-желудочковой блокады наблюдается довольно редко.
Мерцание желудочков является терминальным проявлением многих органических заболеваний сердца, особенно при гипокалиемии после энергичного лечения мочегонными и массивными дозами сердечных гликозидов.
Иногда мерцание желудочков возникает в результате сильного удара в грудную клетку, а также чрезвычайного возбуждения вегетативной нервной системы, например, под воздействием сильных психоэмоциональных факторов, внезапного испуга или страха.
Мерцание желудочков по этиологии близко к мерцанию предсердий, с той лишь разницей, что при фибрилляции желудочков один эктопический очаг или несколько очагов высокочастотного возбуждения расположены в мышцах желудочков (см. Мерцательная аритмия ).
Проф. А.И. Грицюк
«Причины возникновения фибрилляции желудочков, механизм развития» раздел Неотложные состояния
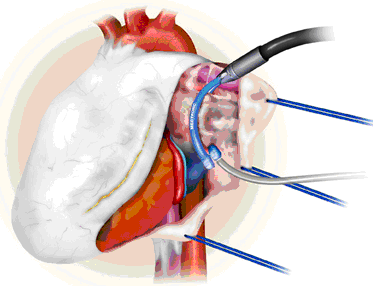
Миниинвазивные методики хирургического лечения фибрилляции предсердий
Для хирургического лечения изолированной фибрилляции предсердий при отсутствии структурной патологии сердца предложены следующие методы:
Выполняется по методике “box lesion”, что означает изоляцию легочных вен единым блоком.

Аблацирующее устройство позиционируется на заднюю стенку левого предсердия с применением специальных проводников через поперечный и косой синусы сердца.
Виды устройств
неорошаемая радиочастотная аблация с внутренним охлаждением (используется устройство с встроенным многополюсным электродом и вакуумным подключением для лучшего позиционирования и контакта с эпикардом.)
микроволновая аблация (многополюсная гибкая антенна)
ультразвуковая аблация на основе высокоинтенсивного фокусированного УЗ (многополюсной орошаемый циркулярный электрод)

Выполняется с использованием гибких биполярных электродов-зажимов по “вертикальной” методике (раздельная изоляция правых и левых легочных вен) или по “латеральной” методике, напоминающей “box lesion”.

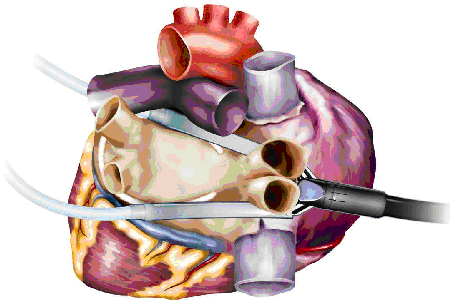
Операция предполагает также пересечение биполярной коагуляцией связки Маршалла, удаление ушка левого предсердия или его клипирование, а также выполнение эпикардиального мэппинга для определения полноты создания блока проведения (высокочастотная стимуляция легочных вен 800 имп/мин с определением замедления сердечного ритма и снятием предсердной электрограммы до и после аблации).
| Биполярная аблация | Moнополярная аблация |
|---|---|
| Ткань миокарда равномерно распределяется между браншами и воздействие происходит только между ними, исключая распространение энергии на окружающие органы и ткани | Воздействие производится эпикардиально на фоне циркуляции крови в предсердии (“heat sinking effect” обусловлен эндокардиальной и миокардиальной циркуляцией крови), что требует большей температуры и длительности воздействия |
| Миниинвазивное вмешательство проходит под полным двухсторонним визуальным контролем, предотвращаются такие осложнения, как перфорация или стриктура пищевода, повреждение огибающей ветви левой коронарной артерии, коронарного синуса | Вмешательство проходит под односторонним контролем, а расположение электрода по отношению к левым легочным венам не контролируется (интерпозиция ушка, наличие эпикардиального жира) |
| Возможна более точная препаровка левых легочных вен, в т.ч. связки Маршалла, а также аблация и клипирование ушка левого предсердия (повышает эффективность на 10-12% и устраняет угрозу тромбоэмболических осложнений) | Визуализация ушка, препаровка левых легочных вен невозможна. Эпикардиальный жир, как ткань с небольшим содержанием воды, выступает в роли иэолятора и лимитирует пенетрацию радиочастотной энергии. Создать непрерывное однородное трансмуральное проникновение проблематично. |
| Существует контроль трансмуральности воздействия по анализу импеданса ткани между браншами, что автоматически блокирует излишнее перегревание ткани и риск ее повреждения | Отсутствует контроль трансмуральности воздействия, имеется контроль температуры воздействия |
| Препаровка поперечного синуса проходит более безопасно ретроградным способом с использованием специального навигатора, что практически исключает повреждение правой ветви легочной артерии или полых вен | Препаровка антеградная, то есть “от себя”, что не исключает травмы магистральных сосудов |
| Возможно проведение эпикардиальной стимуляции со стороны правых и левых легочных вен для выявления неполного блока проведения | Возможно проведение стимуляции только общей площадки или правых легочных вен |
| Длительнее, требует поочередного выключения обоих легких | Быстрее, требует раздельной интубации для выключения только правого легкого |
| Требует двухстороннего доступа | Односторонний доступ |
Преимущества миниинвазивной хирургии фибрилляции предсердий
отсутствие лучевой нагрузки в отличие от эндоваскулярных методик
аблация анатомическая, под визуальным контролем
возможность удаления ушка левого предсердия для снижения риска тромбоэмболий
возможность эффективного воздействия на ганглионарные плексусы.
Как проявляется патология
Большинство пациентов не обращаются своевременно к врачу, так как болезнь протекает бессимптомно, либо признаки слабо выражены, попросту игнорируются и не мешают комфортно жить. Нередко кажется, что признаки свидетельствуют о переутомлении и не несут в себе угрозы.
Итак, как же проявляется персистирующая форма при мерцательной аритмии?
- Неприятные ощущения в области груди – наблюдаются не постоянно, со временем беспокоят все чаще. Это могут быть ноющие боли, покалывание, сдавленность. Сердце начинает биться все чаще;
- Подавленное состояние – из-за того, что ЧСС изменился, кровь не успевает насытиться кислородом, его недополучают и другие органы. Человек чувствует усталость, причем не только вечером после рабочего дня, но и по утрам;
- Головокружения и слабость.
Наличие симптомов обусловлено еще и сопутствующими заболеваниями, стадией патологии и частотой сердечных сокращении. Наиболее тяжело переносится тахисистолический тип, когда ЧСС превышает 90 ударов.
Купирование пароксизма фибрилляции предсердий
кардиоверсия (восстановление синусового ритма) выполняется двумя способами:
- при помощи лекарственных средств
- путем электроимпульсной терапии
Немедленное восстановление сердечного ритма возможно в сроки до 48 часов от момента возникновения аритмии. Фибрилляция предсердий ведет к образованию тромбов в предсердиях. При восстановлении правильного сердечного ритма эти тромбы могут быть выброшены из предсердий восстановившимся его регулярным сокращением и с током крови попасть в сосуды головы, закупорив ветви, соответствующие по размеру тромбу, вызвав инсульт. Считается, что срок до 48 часов относительно безопасен в плане образования значимых тромбов. В более поздние сроки перед мероприятиями по восстановлению сердечного ритма необходимо убедиться в его отсутствии (наиболее точный и быстрый метод – чреспищеводная эхокардиография) или провести курс лечения направленный на ликвидацию тромба. Поэтому пациенты, страдающие фибрилляций предсердий более 48 часов нуждаются в госпитализации.
Препаратами, используемыми для купирования пароксизма фибрилляции предсердий чаще всего являются амиодарон (Кордарон), пропафенон, прокаинамид, которые вводятся внутривенно. Возможно использование пропафенона (Пропанорма) в таблетках. Введение антиаритмических препаратов осуществляется врачом или обученным основам аритмологии средним медицинским работником! Любое антиаритмическое средство может вызвать аритмию (проаритмогенный эффект) и эта аритмия может оказаться опаснее для жизни, чем купируемая фибрилляция предсердий.
Самостоятельное применение таблетированных препаратов для купирования пароксизма фибрилляции предсердий допустимо только в том случае, если такой метод уже опробован во время стационарного лечения под наблюдением врача (стратегия «таблетка в кармане»). Чаще всего таким лекарством является пропафенон (Пропанорм).
Об электроимпульсной терапии читайте в нашей статье: «Частые вопросы пациентов с мерцательной аритмией (фибрилляцией предсердий) и ответы на них. Часть 2»
Для купирования пароксизма трепетания предсердий можно использовать чреспищеводную электрокардиостимуляцию (ЧПЭКС). Это метод при котром в пищевод вводится тонкий электрод и устанавливается в том месте, где пищевод находится ближе всего к структурам сердца. Через этот электрод проводится воздействие на предсердия электрическими стимулами, которые прерывают патологическую циркуляцию электрических импульсов в тканях предсердий. В результате восстанавливается нормальный синусовый ритм или трепетание предсердий переходит в фибрилляцию, что также можно расценивать, как положительный эффект, поскольку эта форма аритмии легче поддается воздествию антиаритмических препаратов, а вероятность возникневения опасной для жизни частоты сердечных сокращений существенно меньше.

Comments
(0 Comments)