Какая норма эритроцитов в моче у ребенка и причины их повышения
Нормальное содержание
В почках ребенка имеется специальный фильтрующий аппарат, состоящих из капиллярных клубочков и почечных канальцев. В капиллярах содержатся небольшие отверстия — поры, через которые в канальцы проникает плазма с некоторыми органическими веществами, молекулы которых имеют небольшой размер. Из нее и формируется моча, которая затем проходит через всю выделительную систему.
В здоровой почке форменные элементы, в том числе и эритроциты, практически не проникают из плазмы крови в канальцы. Это объясняется тем, что объем клетки значительно больше, чем размер поры, потому красные тельца просто не могут проникнуть через них. При наличии патологического процесса поры расширяются, и эритроциты в большом количестве попадают в мочу. Развивается гематурия.
Небольшое содержание красных кровяных клеток в моче считается допустимым. Для детей максимальный физиологический показатель равен 4 клеткам, обнаруженным в одном поле зрения микроскопа.
Уретрит у детей
Заболевание представляет собой воспаление слизистой оболочки уретры. Проявляется в виде рези, боли, жжения при мочеиспускании, болей внизу живота, повышения температуры тела и утомляемости. Часто проявления болезни различаются по половой принадлежности пациента: у мальчиков возникают белые выделения, жжение при мочеиспускании, зуд полового члена, гематурия, помутнение мочи. У девочек чаще проявляются боль при мочеиспускании и в нижней части живота, зуд наружных половых органов, частые позывы в туалет.
Причины уретрита могут быть инфекционными и неинфекционными. В зависимости от того, что вызвало воспаление, подбирается лечение. Если причиной уретрита стала аллергия, назначают противоаллергическую терапию. В зависимости от формы заболевания (острая, хроническая), вида возбудителя инфекции и индивидуальных особенностей маленького пациента применяются различные препараты. Если источник болезни – это бактерии, выписывают курс антибиотиков. Лечение должно сопровождаться постельным режимом, инсталляция в уретру противовоспалительных и антибактериальных средств.
Обычно лечение проводится на дому. Госпитализация требуется только в острых случаях и при осложнениях.
Эритроциты в моче у ребенка
Каждой маме знакомо невольное волнение, испытываемое при получении на руки результатов клинических анализов ее ребенка. Ведь всем и каждому известно, что показатели анализов служат маячком, помогающим определить, как обстоят дела в организме, не затаилось ли где-то в нем опасное воспаление. Именно таким маркером и является повышенное содержание эритроцитов в моче у ребенка. О том, что означают эритроциты в моче, вы сможете узнать из данной статьи.
/>
Что означают эритроциты в моче?
Как известно из базового курса биологии, эритроцитами называются красные кровяные тельца, основное назначение которых заключается в переноске кислорода. В моче у здорового человека, будь то ребенок или взрослый, эритроцитов не должно быть совсем или они могут наблюдаться в минимальных количествах – 2-4 шт в поле зрения окуляра микроскопа. Состояние же, когда счет эритроцитов, попадающих в поле зрения, идет на десятки и даже сотни, называет гематурией. Гематурия бывает двух видов:
- макрогематурия, когда эритроцитов в моче настолько много, что они занимают все поле зрения и придают моче красный оттенок;
- микрогематурия, когда эритроцитов в поле зрения больше нормы, но меньше 20 штук, а цвет мочи не меняется.
По своему внешнему виду эритроциты, попавшие в поле зрения, также могут быть двух видов:
- двояковогнутые желтые диски – неизменные;
- бесцветные шары или диски – измененные.
Взглянув на показатель количества эритроцитов в моче у ребенка, врач может сделать вывод о наличии у него воспалительного процесса. Значительное превышение у ребенка нормы эритроцитов говорит о том, что процесс достаточно серьезный. Внешний вид красных кровяных телец, попавших в поле зрения, поможет врачу определить точное расположение проблемы: неизмененные эритроциты появляются в моче при воспалении нижних мочевыводящих путей, а измененные эритроциты в моче у ребенка являются признаком проблем с почками. При постановке диагноза также имеют значение показатели лейкоцитов, солей и цилиндрических клеток эпителия. Кроме воспалительных процессов в мочеполовой сфере, причиной появления эритроцитов в моче может стать тяжелая физическая нагрузка, различные травмы, а также болезни других органов и систем организма.
Заболевания, сопровождающиеся повышением уровня эритроцитов в моче у ребенка
- Пиелонефрит – воспалительный процесс, охватывающий чашечки и лоханки почек, в результате чего эритроциты в мочу попадают со слизистой. Характеризуется относительно невысокой гематурией – менее 20 измененных эритроцитов в поле зрения и значительным повышением в моче лейкоцитов.
- Цистит – воспалительный процесс слизистой оболочки мочевого пузыря. Количественные характеристики мочи такие же, но эритроциты в поле зрения неизменные. Отличительная особенность – острая боль, возникающая в конце мочеиспускания.
- Гломерулонефрит – серьезное заболевание, относящееся к классу аутоиммунных. При нем иммунная система начинает вырабатывать антитела, борющиеся с клетками собственных почек. Характеризуется значительной гематурией – более 20 измененных эритроцитов, повышенным уровнем белка и цилиндров в моче.
- Уретрит – воспалительный процесс на слизистой мочеиспускательного канала, сопровождающийся острой болью при попытке мочеиспускания.
Эритроциты в моче у грудничка
Чтобы избежать лишних волнений, родители должны помнить, что незначительное повышение содержания в моче у грудничка эритроцитов – явление абсолютно нормальное, сродни младенческой желтушке. Как и желтушка, оно вызвано переходом младенческого организма с материнского гемоглобина на свой собственный.
Как уменьшить эритроциты в моче?
Для того чтобы нормализовать количество эритроцитов в моче необходимо правильно определить причину их повышения и получить грамотное лечение. Кроме специфической медикаментозной терапии, лечение обязательно должно включать специальную диету с пониженным содержанием соли и сокращение количества выпиваемой жидкости.
View the discussion thread.
Эритроциты
Чтобы знать, какие болезни вызывает повышение или снижение количества красных кровяных телец, необходимо знать, что такое эритроциты. Эта информация поможет врачу и пациенту в постановке диагноза и проведении терапии.
Эритроциты – это
Эритроциты – это клетки внутрисосудистой системы, которые выполняют перемещение кислорода от альвеол (структурная единица легочной ткани) ко всем органам и системам. Передавая элемент, взамен красные кровяные тельца получают углекислый газ и относят его к легким.
Красные кровяные клетки содержат железо и гемоглобин. Они связаны между собой. Поэтому недостаток одного из элементов приводит к гипоксии тканей (кислородному голоданию). Если кислород не доставляется в депо, органы не функционируют, постепенно произойдет их некроз (омертвление тканей). Поэтому при остром дефиците показателя делают переливание крови донора.
Эритроидные клетки постоянно обновляются внутри организма, максимальная продолжительность их жизни составляет 120 дней. Обновление клеточного состава способствует быстрой доставке кислорода. Старые клетки могут утратить эту функцию. Эритроциты имеют круглую форму, которая должна быть неизменной, чтобы сохранялась функциональность.
Виды эритроцитов
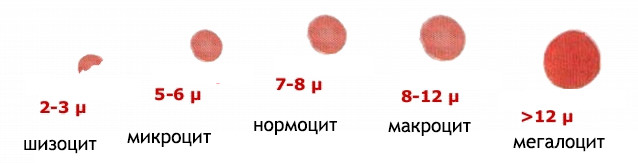
Вид показателя меняется при патологическом его нарушении. Существует несколько классификаций, связанных с этим критерием.
По размеру эритроидные клетки делятся на:
- микроцитотическая (уменьшается диаметр клетки, это приводит к тому, что она теряет способность присоединять гемоглобин и переносить кислород);
- мегалоцитотическая (размер укрупняется, форма становится более округлой, появляется способность переносить больше кислорода).

Если меняется форма, появляется заболевание. К таким изменениям относят:
- пойкилоцитоз (все клетки имеют разную форму, только некоторые из них осуществляют транспортную функцию);
- сфероциты (появление округлости вместо приплюснутой формы);
- серповидность (или форма полумесяца, у клеток внутри уменьшается место, поэтому они не присоединяют гемоглобин и железо);
- шиповидность (образуются из-за генетических нарушений, заболеваний желудка и печени).
Выделяются также разновидности показателя в зависимости от степени окраски:
- гипохромные (недостаточное окрашивание);
- нормохромные (стандартный красный цвет);
- гиперхромные (чрезмерное окрашивание).

Степень окрашивания важна для врача-лаборанта, так как с помощью этого метода производится осмотр клеток под микроскопом. Если краски нет, капля крови будет просвечиваться, ее содержимое не видно.
Механизм появления эритроцитов в моче у ребенка
В моче у ребенка не должно выявляться большого количества эритроцитов. Если они появляются, врач будет выяснять причину патологии. Для диагностики применяют общеклинический анализ мочи (ОАМ) и трехстаканную пробу. Первая выяснит, что показатель повышен, вторая – укажет, какой именно отдел мочевыделительной системы пострадал.
У здорового человека плазма крови фильтруется через клубочки почек. Если происходит их повреждение, форменные элементы, вещества внутрисосудистой жидкости проникнут в мочевыводящие пути. Урина окрасится в красный цвет или не изменит его (при небольшом проникновении красных кровяных телец через почки). Во втором случае под микроскопом будет видно увеличение количества эритроцитов в моче.
Вторым механизмом развития гематурии (появление эритроцитарных клеток в моче) является повреждение почечной паренхимы или слизистой оболочки мочевыводящих путей. Если это произошло, возникнет кровотечение и появление мочи красного цвета.
Третьим механизмом является появление поражений воспалительного характера, которое оказывает действие на слизистую оболочку, приводя к появлению гематурии.
Диагностика заболеваний, сопровождающихся гематурией
При различных заболеваниях кровь и эритроциты в моче могут быть единственным симптомом либо проявляться в сочетании с другими признаками. Поэтому для формулировки точного диагноза необходимо осуществить ряд дополнительных анализов, чтобы определить источник гематурии.
Помимо микроскопического анализа врач непременно проведет сбор анамнеза, расспросит родителей маленького пациента о его самочувствии, температуре тела, суточном диурезе (изменился или нет объем мочи), режиме сна, питании и других важных данных. Часто требуется длительное наблюдение за здоровьем пациента, проведение повторных анализов мочи, уточняющих характер заболевания. После этого назначаются дополнительные исследования, которые дадут более развернутую картину состояния ребенка. Обычно проводятся специальные анализы мочи. Берутся пробы мочи для расширенных исследований по методу Нечипоренко, Каковского-Аддиса и т.д. Исследование на эритроциты в моче у ребенка по Нечипоренко, как и проба по Каковскому-Аддису, позволяет выявить наличие воспалительных процессов, оценить количество форменных элементов не однократно, а в суточном диапазоне. Двух- и трехстаканные пробы позволяют определить локализацию источника гематурии. Если патологический осадок присутствует во всех трех анализах мочи, то нарушения присутствуют в верхних мочевых путях (чашечно-лоханочная система, почки). О поражении нижних путей говорит осадок в первом анализе.
Также на основе таких исследований различают:
- начальную (инициальную гематурию) – окрашена только первая порция мочи, что сигнализирует о патологии в мочеиспускательном канале;
- терминальная (конечная) гематурия – кровь выделяется в конце акта мочеиспускания, что свидетельствует о воспалениях либо опухолях мочевого пузыря, простаты у мальчиков;
- тотальная гематурия характеризуется равномерным содержанием крови в моче и указывает на возможное поражение как верхних, так и нижних мочевых путей.
Что касается анализов, когда были диагностированы эритроциты в моче у ребенка, ему могут быть назначены:
- бактериологическое исследование мочи (посев);
- развернутый анализ и биохимическое исследование крови с целью исключения нарушений свертываемости крови, анемии;
- ультразвуковое исследование брюшной полости для обнаружения солей, камней, кист, опухолей;
- магнитно-резонансная томография (МРТ) брюшной полости;
- цистоскопия мочевого пузыря;
- при необходимости назначаются консультации узких специалистов и дополнительные анализы (биопсия почек, урография, радиоизотопная рено-и сцинтиграфия для определения функции почек, ангиография с целью выявления заболеваний сосудов, рентгенография и др.)
Одним из важных факторов в определении заболевания выступает характеристика самих эритроцитов, обнаруженных в моче. В медицине выделяют два типа таких кровяных телец:
- измененные (выщелоченные, дисморфные) клетки;
- неизмененные эритроциты.
Неизмененные тельца имеют правильную округлую форму, естественный объем и содержание гемоглобина. Дисморфная форма предполагает изменение размера, формы и нормированное содержания гемоглобина в эритроците.
Если при фазово-контрастном анализе обнаружились измененные эритроциты в моче у ребенка в количестве более 80%, то это указывает на гломерулярное происхождение гематурии. Более 80% неизмененных клеток свидетельствует о развитии опухолей, поликистозе, пиелонефрите, калькулезе, цистите, уретрите и т.д.
Иногда в медицинской практике встречается ложная гематурия. В этом случае моча ребенка может изменить цвет на красный, что вызовет тревогу у мамочки. Однако, анализ мочи не выявит в ней критичного количества эритроцитов. Объяснить такое явление можно действием красителей, которые содержались в пище, либо приемом медикаментов, способных повлиять на цвет выделений ребенка. К таким препаратам относятся ацетилсалициловая кислота, фенолфталеин, витаминные комплексы, содержащие витамин B12, сульфаниламидные препараты. Поэтому, прежде чем паниковать, необходимо вспомнить, не ел ли ребенок накануне свеклу, темные ягоды (черная смородина, вишня, ежевика), много моркови и ревеня.
Сбор мочи у грудничков
Достаточно часто у родителей вызывает трудность взятие анализа у ребенка до 2-х лет. В таком возрасте достаточно сложно поймать именно первое утреннее мочеиспускание и еще труднее направить его в необходимый контейнер (особенно для девочек). Поэтому некоторые идут на ухищрения, которые, в конечном итоге, приводят к неправильному результату анализа.
Не стоит отжимать памперс или пеленку после ребенка до года. Пройдя такой фильтр, жидкость лишается многих своих характеристик, а потому достоверность результатов будет под вопросом.
Не нужно переливать мочу в контейнер из горшка. Особенно, если он пластмассовый. Как показывает практика, собранный таким образом анализ всегда показывает результат с повышенными показателями. А если сделать «бакпосев», то родители и вовсе придут в ужас.
 Если вы используете детское питание, то можете приспособить для анализа баночку из-под него. Но подготовить ее нужно заранее (отмыть от остатков пищи, прокипятить). При некоторой доле удачи, вы можете изловчиться и подловить кроху, когда он (она) будет писать.
Если вы используете детское питание, то можете приспособить для анализа баночку из-под него. Но подготовить ее нужно заранее (отмыть от остатков пищи, прокипятить). При некоторой доле удачи, вы можете изловчиться и подловить кроху, когда он (она) будет писать.
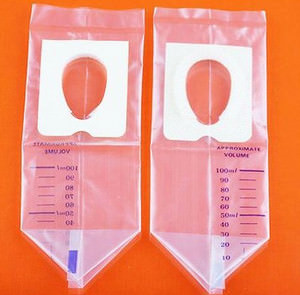
Но для детей до года и чуть постарше существует современный и удобный для родителей вариант – мочесборник. Он специально разработан отдельно для мальчиков и девочек, учитывая особенности строения их мочевыводящей системы. Приобрести это чудо можно в любой аптеке.
Возможные причины повышения уровня лейкоцитов
Если вы уверены, что сделали все правильно до и во время сбора анализа, а показатели выше тех, которые определены как норма, следует обязательно обследовать ребенка на наличие скрытых воспалительных процессов. Они могут развиваться как в мочевыводящих путях, так и в почках. На последние указывают эритроциты и белок в моче. Точные причины появления таких показателей сможет определить только специалист после проведения всех необходимых обследований.
Если после повторного анализа мочи показатели не изменились в лучшую сторону, значит нужно обследовать ребенка на наличие у него следующих проблем:
- Инфекция в мочевыводящих путях, что чаще характерно для девочек, чем для мальчиков.
- Инфекция в почках или пиелонефрит. Часто причины возникновения этого заболевания кроются в ранее не диагностированном воспалительном процессе в мочевом пузыре. Подобная ситуация более характерна для ослабленных детей, которые недавно перенесли острое ОРЗ или имеют хронические заболевания. Указывают на такую инфекцию эритроциты в моче.
- Долгое терпение перед мочеиспусканием. Вследствие подобного возникают благоприятные условия для развития бактериальной инфекции.
- Наличие воспалительных процессов на наружных половых органах.
- Определенные нарушения в обмене веществ или же какие-либо аллергические реакции.
- Опрелость.
Если некоторые из этих заболеваний сможет определить только специалист, то появление, например, опрелостей, родители смогут заметить и сами.
У малышей, если только появившиеся лейкоциты в моче не являются следствием неправильного сбора анализа, такое превышение может указывать на возникновение инфекции в мочевом пузыре.
Многие педиатры, отмечая беспричинное повышение температуры, в первую очередь направляют на анализ мочи. До результатов вас должны насторожить следующие симптомы:
- излишнее раздражение;
- рвота;
- понос;
- задержка в развитии.
Вместе с повышенными лейкоцитами, норма которых указана выше, это может стать основанием для назначения УЗИ, рентгена, цистоскопии и прочих исследований. С их помощью определяется конечная причина возникновения патологии, которая в дальнейшем устраняется с помощью разнообразных видов лечения.
Пиелонефрит у малыша
Это инфекционное воспаление, которое затрагивает почки, в частности – лоханки и чашечки. Оно вызывается бактериями, вирусами, простейшими либо грибками. Наиболее распространено заражение кишечной палочкой, протеем и золотистым стафилококком; реже встречаются возбудители-вирусы (аденовирус, вирусы гриппа, Коксаки). При хроническом пиелонефрите возбудителей может быть несколько сразу.
Попасть в почки инфекция может разными путями – по крови и лимфе из других органов и систем (например, при пневмонии возбудители попадают через кровь в мочевыделительную систему), или непосредственно из выделительных органов при недостаточной гигиене или медицинских процедурах.
Симптомы пиелонефрита совпадают с признаками инфекционного воспаления. Это могут быть:
- повышение температуры без видимых причин;
- изменение цвета и запаха мочи;
- боли в пояснице;
- околопупочной области;
- изменение характера мочеиспускания (уменьшение или увеличение частоты позывов и количества мочи, болезненные ощущения во время акта мочеиспускания);
- отечность и «мешки» под глазами;
- потеря аппетита;
- слабость;
- бледность кожи;
- тошнота;
- рвота.
Возможны воспаления наружных половых органов, потеря веса.
При лечении требуется госпитализация в специализированное урологическое или нефрологическое отделение, где ребенку назначается постельный режим, диета с обильным питьем и медикаментозная терапия. Обычно прописывают антибактериальные препараты, эффективные против конкретных возбудителей инфекции, но безопасные для мочевыделительной системы. К ним относятся антибиотики — пенициллины, цефалоспорины и др. Дополнительно назначают мочегонные, антисептические, обезболивающими препараты. При необходимости комплекс препаратов может дополняться иммуноукрепляющими лекарствами и пробиотиками.
Если у малыша гломерулонефрит
Диагноз гломерулонефрит – вторая по распространенности среди детей почечная болезнь после воспалительных инфекций мочевыводящих путей. Процессом, запускающим клубочковый нефрит, может стать стрептококковая, стафилококковая инфекции, токсические и лекарственные поражения почек, паразитарные инвазии, опухолевые процессы, вирусные инфекции. В медицинской литературе описаны случаи возникновения аллергического гломерулонефрита. Также причиной данного заболевания может стать системная красная волчанка.
Определяется гломерулонефрит в ходе процедуры чрезкожной биопсии под контролем УЗИ.
Помимо гематурии у больных наблюдаются сильные отеки лица и ног по утрам, вялость, слабость, повышение артериального давления, олигурия (уменьшение диуреза), иногда встречается повышение температуры тела. Часто у больных наблюдается снижение аппетита на фоне сильной жажды. Кроме эритроцитов в моче при анализе отмечают присутствие лейкоцитов, почечного эпителия, цилиндров, закупоривающих почечные каналы.
Врачи различают острую, подострую злокачественную, быстропрогрессирующую и хроническую формы гломерулонефрита. Эта болезнь опасна тем, что может легко из острой формы перейти в хроническую, а тяжелый злокачественный гломерулонефрит, который часто заканчивается летальным исходом. Поэтому при первых симптомах заболевания, в особенности, если эритроциты в моче повышены у ребенка, необходимо обратиться к доктору.
Лечение происходит только в медицинском учреждении в условиях стационара. Пациенту будет назначена специальная диета и режим, который заключается в ограничении движения, умственной нагрузки и исключения возможности переохладиться. Питание для маленьких больных предполагает ограничение поваренной соли (до 3-4 г/сутки).
Помимо госпитализации, назначения диеты и постельного режима, проводится медикаментозное лечение. В зависимости от источника заболевания назначают различные препараты:
- при остром постстрептококковом гломерулонефрите показаны антибиотики;
- антибактериальная терапия (ампициллин+оксациллин, пенициллин, эритромицин);
- коррекция иммунитета негормональными препаратами (циклофосфамид, азатиоприн) и гормональными (преднизолон);
- противовоспалительное лечение (диклофенак);
- диуретики для уменьшения отеков (гидрохлоротиазид, фуросемид, спиронолактон);
- при обострениях хронического гломерулонефрита назначают иммунодепрессивную терапию (глюкокортикоиды и цитостатики);
- при особой необходимости применяются гемодиализ и хирургические операции.
В большинстве случаев при оказании правильного своевременного лечения гломерулонефрит у детей заканчивается выздоровлением. Лишь у небольшого процента пациентов болезнь приобретает хронический характер.
Гораздо реже у такого проявления, как эритроциты в моче у ребенка, причины выявлены онкогенного характера или симптом есть проявлением мочекаменной болезни. В среднем зарегистрировано около 20 случаев МКБ на 100000 детей. Около 0,5% всех случаев заболеваний мочевыделительной системы имеют онкогенную природу. В любом случае, нельзя игнорировать такой серьезный признак, как появление в детской моче эритроцитов. Для защиты здоровья ребенка в любом возрасте следует немедленно обращаться к врачу.

Comments
(0 Comments)