Эмбол
Медикаментозная эмболия масляная, причина, признаки, профилактика

Подкожные и внутримышечные инъекции могут стать причиной опасных осложнений, одним из которых является медикаментозная эмболия.
Признаки и симптоматика
Проявления патологии определяются участком локализации закупорки кровеносного сосуда. Если капля раствора добралась до легочных сосудов по системному кровотоку, у больного появляются такие симптомы:
- затяжной кашель;
- удушье и одышка;
- ощущение стеснения в грудной клетки;
- посинение кожи верхней части тела (цианоз).
На ранних этапах развития болезнь чаще всего проявляется слабо. При этом у больного отмечается боль на участке тела, куда была сделана инъекция. После появления некроза возникают тяжелые признаки: отечность, посинение кожного покрова, жар и прочие негативные проявления.
Диагностика патологии осложнена тем, что она может проявляться по-разному. В качестве первичных мер обследования врачи осуществляют сбор анамнеза и визуальный осмотр больного.
Для подтверждения диагноза назначается общий анализ мочи и крови, УЗИ, рентгенография и биохимический анализ кровяной сыворотки.
Лечебные меры
Терапия масляной эмболии нацелена на ликвидацию закупорки кровеносных сосудов и нормализацию кровоснабжения тканей.
Запрещается лечить патологию с применением средств народной медицины, потому что это может привести к крайне нежелательным последствиям, включая летальный исход. Народными средствами допускается пользоваться лишь после традиционного лечения для общего восстановления. Нужно учитывать, что масляная эмболия — крайне опасное состояние, поэтому медлить с обращением к врачу нежелательно.
Первая помощь
Меры первой помощи требуются пациентам, у которых наблюдаются острые состояния (обмороки, остановка дыхательной функции и пр.). Нужно позвонить в скорую, а до приезда медиков нужно принять следующие меры:
- уложить пострадавшего горизонтально;
- снять с него предметы одежды, стесняющие движения или дыхание;
- осуществлять реанимационные манипуляции, направленные на восстановление дыхательной функции, до прихода медиков.
После этого пациенту требуется немедленная госпитализация.
Медикаменты
Пациенту при масляной эмболии показана особая диета и полный покой. При острых состояниях используется оксигенотерапия с помощью специальных носовых катетеров.
При отсутствии положительного эффекта от оксигенотерапии осуществляется респираторное лечение.
Медикаментозная терапия зависит от выраженности, характера симптоматики и местонахождения закупоренного кровеносного сосуда. Чаще всего назначаются следующие лекарственные средства:
- препараты-анальгетики для снижения температуры;
- антибиотические медикаменты для предупреждения развития инфекции;
- седативные средства;
- кортикостероиды.
Дополнительно могут назначаться другие лекарства, например диуретические препараты.
Оперативное вмешательство
Хирургическое вмешательство показано в самых тяжелых случаях, когда медикаментозная терапия не приводит к положительной динамике.
Кроме того, операция иногда требуется для ликвидации последствий заболевания. Так, при некрозе часто назначается хирургическое удаление отмерших тканей.
Профилактика
Профилактические меры, направленные на предупреждение эмболии, основываются на правильном подборе зон для инъекций внутримышечно и подкожно. Также следует соблюдать требования инструкций по применению медикаментов. Подкожно лекарство рекомендуется вводить в:
- подлопаточные зоны;
- переднюю внешнюю часть бедра;
- боковые части брюшнины;
- нижнюю зону подмышек;
- внешнюю поверхность предплечья.
При инъекции сначала нужно захватить кожную складку, после чего сделать укол.
Внутримышечно инъекции лучше делать в зону ягодиц. Также допускается делать уколы в ткани дельтовидной мышцы и мышц передней части бедра. Нежелательно делать уколы своими руками, так как в таком случае процесс инфузии будет сложно контролировать. Лучше воспользоваться помощью медиков или родственников, у которых есть хотя бы минимальный опыт.
Следует также соблюдать такие правила:
- зона укола должна быть тщательно продезинфицирована;
- длина иглы должна быть не меньше 6 см.
Для начала в зону укола нужно аккуратно ввести иголку, которая еще не контактировала с инъекционным раствором, а после этого к ней подсоединить шприц с медикаментом и осуществить введение.
В целях профилактики желательно регулярно посещать врача и проходить осмотры, чтобы своевременно выявить болезнь и избежать неверного использования масляных препаратов.
Виды эмболии
тромбоэмболия
-развивающаяся при отрыве тромба или его части. Ее источником могут быть тромбы любой локализации — в артериях, венах, полостях сердца. Тромбоэмболия легочной артерии развивается у малоподвижных больных (послеоперационных, страдающих сердечно-сосудистыми заболеваниями, злокачественными новообразованиями) и происходит из вен нижних конечностей, жировой клетчатки малого таза, редко из печеночных вен, нижней полой вены, правых отделов сердца (с пристеночными тромбами). Во многих случаях заканчивается летальным исходом. В танатогенезе имеет значение как острая правожелудочковая недостаточность, вызванная закрытием просвета сосуда, так и (в значительно большей степени) остановка сердца вследствие пульмоно-коронарного рефлекса, «запускаемого» механическим раздражением тромботическими массами рецепторных окончаний интимы ствола артерии. Возникает не только рефлекторный спазм венечных артерий сердца, мелких ветвей легочной артерии, но и тяжелый бронхоспазм. При небольших размерах эмбол может закупорить мелкую артериальную ветвь и послужить причиной геморрагического инфаркта легкого, а случаи массивной эмболии сопровождаются острым падением артериального давления (коллапсом). Тромбы на створках митрального, аортального клапанов, в левых камерах сердца, образующиеся при эндокардитах, инфаркте миокарда, в хронической аневризме сердца, могут привести к множественным тромбоэмболиям по большому кругу кровообращения (тромбоэмболический синдром);
жировая эмболия
— при травмах (переломах длинных трубчатых костей, размозжении подкожной жировой клетчатки), ошибочном введении в кровеносное русло масляных растворов. Жировые эмболы обусловливают гемодинамические расстройства и способствуют развитию в пораженных участках пневмонии. При проникновении капель жира через капиллярный барьер межальвеолярных перегородок или через артерио-венозные анастомозы может возникать обтурация ими мелких сосудов головного мозга, почек и других органов.
воздушная эмболия
развивается вследствие попадания воздуха через поврежденные крупные вены шеи (при введении воздуха с лекарственными препаратами шприцом или капельницей, при спонтанном или искусственном пневмотораксе). Обтурируются прежде всего капилляры легкого.
газовая эмболия
развивается при быстрой декомпрессии, приводящей к освобождению из крови азота, растворенного в большем, чем в норме количестве, так как растворимость газов прямо пропорциональна их давлению. Газовые эмболы по большому кругу кровообращения поражают различные органы и ткани, в том числе головной и спинной мозг, вызывая кессонную болезнь;
клеточная (тканевая) эмболия
является результатом разрушения тканей при заболеваниях и травмах. Примером ее являются эмболия опухолевыми клетками, лежащая в основе формирования метастазов.
микробная эмболия
возникает при закупорке сосудов бактериальными комплексами, грибами, простейшими, животными-паразитами. Отмечается при септикопиемии, гнойном расплавлении тромба
эмболия инородными телами
наблюдается при проникновении в травмированные крупные сосуды инородных осколков, медицинских катетеров.
Обычно эмболы перемещаются по току крови (ортоградная эмболия), но в ряде случаев возможно их движение против кровотока (ретроградная эмболия), что наблюдается при эмболии инородными телами. Парадоксальная эмболия развивается при проникновении эмбола из вен в артерии (или наоборот) большого круга кровообращения, минуя легкое, что возможно при дефекте межжелудочковой или межпредсердной перегородки сердца, наличии артериовенозных.
Значение эмболий, осложняющих течение заболеваний и травм, определяется их видом, распространенностью и локализацией. Особенно опасна эмболия артерий мозга, сердца, ствола легочной артерии, часто заканчивающиеся смертью больного, тогда как поражение почек, печени, скелетных мышц и других органов имеет меньшее значение и в ряде случаев клинически протекает практически бессимптомно. Однако в любом случае эмболия приводит к нарушению кровообращения в тканях и вызывает их ишемию и, возможно, инфаркт.
Диагностика и лечение
Диагностировать эмболию очень трудно из-за скорости, с которой она оказывает негативное влияние на организм.
Порой это удается сделать с помощью следующих мер:
- уточнения у пациента того, с какими заболеваниями он сталкивался ранее;
- уточнения об образе жизни (актуально для дайверов, военнослужащих, беременных женщин);
- проверка сохранения и типа пульса на руках.
Наиболее актуальны диагностические меры, если речь идет о начале тромбообразующих процессов.
В этом случае используются:
- Анализ, дающий информацию о свертываемости крови.
- ЭКГ.
- Рентген грудной клетки с расположенными в ней органами.
- УЗИ крупных вен, артерий, органов, расположенных в брюшной полости.
Кроме того, в особых ситуациях, если есть подозрения на возникновение тромба, могут осуществляться:
- ангиографические исследования;
- катетеризация сердечных полостей, которая принесет пользу, только если будет проведена в течение нескольких минут при возникновении эмболии.
Лечение эмболии, как правило, затруднено по тем же причинам, что и ее диагностика. Предсказать возникновение такой проблемы заранее невозможно, но в тех случаях, когда велика вероятность ее проявления (во время операций и сложных родов), больным часто назначают препараты, препятствующие развитию эмболических патологий. Они понижают уровень свертываемости крови.
Кроме того, нормальной мерой считается просьба перед операцией вылечить возможные источники бактерий – плохие зубы, грибковые ногти и другие.
Существует 4 основных направления излечения эмболии:
- Попытки сохранить целостность и функциональность органа, поражение которого произошло, и уберечь его от отмирания.
- Меры, принимаемые, чтобы не произошло внутреннего шокового состояния.
- Хирургические меры по удалению эмбола, которые могут различаться в зависимости от его типа. Сюда же входят меры, направленные на восстановление кровеносного русла.
- Лечение на основе использования антибиотиков, которое позволяет уберечь организм от развития гангрены. Наиболее свойственно тем ситуациям, когда эмбол укрепился в одной из конечностей, и в ней начинается постепенное отмирание.
Все меры лечения проводятся в реанимационном модуле с использованием:
- аппарата искусственного дыхания;
- препаратов, растворяющих тромб;
- жидкостей, способных нормализовать свойства крови;
- гормональных средств.
В последнее время профилактика эмболии у людей, к ней склонных, осуществляется при помощи особых фильтров, которые позволяют уберечь артерии от проникновения в них сгустков того или иного типа.
Определенных мер профилактики, которые можно принимать в повседневной жизни, как правило, не существует, поскольку возникновение эмболии чаще всего связано с внешними факторами.
Лучшее, что может сделать человек, опасающийся возникновения эмболии — следить за состоянием своей сердечно-сосудистой системы и обращаться к врачу при первых признаках, напоминающих симптомы этого заболевания.
Что такое газовая эмболия
Образовавшийся в кровяном русле газовый пузырь, перемещаясь по венам или артериям, может попасть в «ловушку». Возникает эмболия — закупорка кровеносного сосуда, что приводит к остановке поступления крови к определенному участку тела. Венозная блокировка не столь опасна по сравнению с артериальной эмболией.
Небольшое количество воздуха может попасть в кровь при проведении определенных медицинских процедурах, например, во время пребывания пациентов под капельницей. Воздушная эмболия при внутривенных инъекциях, как правило, случается редко. Попадание воздуха в вену при этой манипуляции незначительно, «по дороге» к сердцу и в нем самом газовые пузырьки растворяются в крови. Даже если эти пузырьки достигают легких, как правило, большого вреда они не причиняют. В редких случаях возможно их накопление в сердце, что нарушает его функцию.
Артериальная эмболизация — довольно серьезная проблема. Опасность ее состоит в том, что пузырьки газа перекрывают доступ насыщенной кислородом крови к органам, наступает их ишемия. Например, если в процесс вовлекаются сосуды, питающие сердце, может произойти инфаркт миокарда (поражение сердечной мышцы).
Какой суммарный объем газовых пузырьков, появившихся в кровяном русле, может быть опасным? Сколько нужно воздуха для воздушной эмболии? Обычно появление пузырьков в венах не несет серьезной опасности. Артериальный газовый эмболизм может привести к инсульту головного мозга. Для этого достаточно попадания 2 — 3 миллилитров воздуха в систему мозгового кровообращения. А всего лишь 0,5 — 1 мл газа в легочной вене (в этом сосуде течет артериальная кровь) может привести к внезапной остановке сердца.
О том, насколько опасно попадание воздуха в венозное русло при выполнении внутривенного введения лекарственных препаратов, смотрите в этом видео:
Из чего состоят эмболы
В большинстве случаев эмболы представляют собой тромбоциты, лейкоциты и фибрины, которые скреплены между собой. Их консистенция является рыхлой. А по своей сути это масса тромбов, которая возникает при усиленной свёртываемости крови.
Атеросклеротические сгустки крови, которые попадают в сосудистый просвет, могут оторваться от стенки и направиться по руслу сосудистой системы. Бляшка в своём составе содержит множество холестериновых волокон.
Эмболия сосудов жирового типа появляется тогда, когда случается травмирование, которое влечёт за собой большие потери крови. Её предвестниками являются сильные переломы, операции на голенях и их костях, тазовые операции. В группу риска попадают люди, которые страдают ожирением.

В такой ситуации эмболы появляются путём трансформации жировых веществ из крови, так как очень резко и обильно меняется их концентрация.
Если происходит острый эндокардит септического типа, то эмбол будет состоять из бактерий, которые заразны. Продвигаясь по руслу крови, они будет провоцировать не только локальные патологии, но и распространять метастазирование септика, и гнойники.
Типы эмболии
Виды эмболий делятся на две группы в зависимости от происхождения эмбола и того, где он остановился после движения по системе кровообращения.
Эмболия, виды в зависимости от образования эмбола:
- жировая;
- воздушная;
- на основе тромба;
- инородным телом;
- тканевая;
- околоплодными водами;
- микробная.
Эмболия, виды в зависимости от расположения:
- Легочная.
- Артериальная.
Несмотря на отдельное выделение легочной эмболии, конечным местом расположения эмбола и при ней будет артерия. В иных местах эти сгустки не останавливаются.
Жировая
Закупорка сосудов жировыми веществами происходит, если капли жира проникают в вены при разрушении соответствующих клеток.
Причинами этого становятся:
- массивные повреждения (переломы, травмированные мягкие ткани на конечностях);
- развитие панкреонекроза;
- внутривенное введение жировых растворов.
Распространенная ошибка, вызывающая жировую эмболию и связанная с невозможностью организма растворить в крови жирные частицы. Когда их скапливается много, они перекрывают кровоток. Как правило, это происходит в мелких сосудах, поэтому жировая эмболия не считается наиболее опасной.
Воздушная
Возникает, когда путь крови перекрывает пузырек воздуха.
Причинами возникновения воздушной эмболии считаются:
- повреждения крупных вен, чаще всего, шейных;
- резкие перепады давления, которые свойственно переживать людям, поднимающимся с большой глубины к поверхности моря.
В первом случае попадание воздуха в кровь происходит, если вена была плохо пережата, и рана не закрылась вовремя. Во втором случае возникновение эмбола связано с высокой скоростью изменения окружающей среды и, соответственно, недостатке времени для привыкания организма к газовой среде.
Популярная легенда об образовании воздушной эмболии при случайном введении воздуха через шприц состоятельной не является из-за большого объема пузырька, требующегося для перекрытия артерии. Он должен быть не менее 20 мл.
Тканевая
Основной причиной образования эмболии такого типа становятся внутренние патологии, вызывающие разрушения в тканях. Фрагменты тканей скапливаются, образуя тромб.
Микробная
Возникает у людей, перенесших тяжелое инфекционное заболевание.
В ее основе:
- Разрастание колонии бактерий или массы вируса.
- Рост опухоли.
Может благополучно рассосаться после излечения болезни.
Вызванная околоплодными водами
Околоплодные воды могут попасть в материнский организм, если:
- возникает существенная разница между давлением в матке и в венах;
- кесарево сечение во время родов осуществляется грубо, с нарушением техники безопасности.
Такая жидкость способна перекрыть кровоток и вызвать смерть как матери, так и ребенка. Особенно часта такая ситуация, если период беременности проходит неблагополучно.
Вызванная инородным телом
Такой вид эмболии чаще всего встречается у:
- военнослужащих;
- людей, проживающих в зоне военного конфликта;
- людей, попавших в сферу деятельности террористов.
Он связан с проникновением в тело осколков и пуль и их застреванием.
Тромбоэмболия (легочная)
Тромбоэмболия и легочная эмболия, как правило, совпадают
При этом неважно, какое вещество легло в основу эмбола, клиническая картина будет всегда одна
Закупорка сосудов в этом случае классифицируется отдельно, по тому, какая именно часть легочной артерии была поражена:
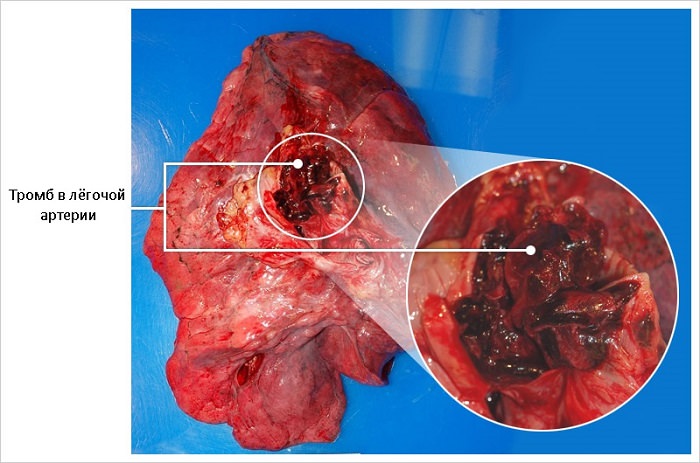
- Центральный ствол.
- Крупные ветви.
- Мелкие ветви.
Наиболее опасной считается эмболия центральной части, поскольку при этом может возникнуть остановка сердца во время вдоха. Однако возникает она, только если кровеносное русло перекрыто тромбом или сгустком крови, воздушные и жировые эмболы обычно не способны полностью закупорить мощную легочную артерию. Опасностью в этом случае они могут стать только если их скапливается большое количество или если сердце непрерывно выбрасывает в легкие все новые эмболы, представленные воздушным и жировым видами.
Проблемой могут стать и эмболы в сосудах крупных ветвей. В этом случае часто развивается сердечная недостаточность, а потом и инфаркт.
Артериальная
Среди артериальных поражений сосудов есть и другие крайне опасные.
Среди них:
- Мозговые окклюзии.
- Почечные.
- Кишечные.
Если поражены крупнейшие сосуды, то омертвение происходит крайне быстро и почти неизбежно влечет за собой смерть или тяжелую инвалидность.
Менее опасными считаются периферические поражения артерий, затрагивающие конечности. Они легко поддаются диагностике, признаки такой эмболии легко заметны, так что если вмешательство произойдет вовремя, последствий не возникнет.
Диагностика
Диагностика ТЭЛА – самый сложный и спорный момент. Симптомы легочной эмболии не слишком четкие, и их можно часто приписать к другим заболеваниям. При этом несвоевременное установление диагноза чаще всего приводит к смерти больного, поэтому в 2008 году было решено, что оптимальным выходом станет первоначальное оценивание риска развития ТЭЛА
Такой подход обеспечивает более пристальное внимание к людям с высоким риском заболевания. До 2008 года врачами выделялась массивная ТЭЛА и тромбоэмболия мелких ветвей легочной артерии
Для людей с высоким риском эмболии легких проводятся следующие диагностирующие процедуры:
КТ-ангиопульмонография
Благодаря КТ врач может визуализировать картину состояния легочной артерии. Это наиболее эффективный метод диагностики тромбоэмболии легочной артерии, который сегодня может быть использован. К сожалению, в некоторых случаях использование томографии невозможно.
Ангиопульмонография
Метод, основанный на рентгенологической визуализации легочной артерии с помощью введения в нее контрастного вещества.
ЭхоКГ
Проводится в качестве альтернативного метода, однако поставить точный диагноз на основе только этого показателя невозможно, поэтому необходимо подтверждение также с помощью компьютерной томографии или других методов.
Вентиляционно-перфузионная сцинтиграфия
Метод используется, как правило, после ЭхоКГ для формулировки диагноза ТЭЛА в тех случаях, когда невозможно применение томографии. Этот метод применим в качестве окончательного аппаратного метода диагностирования только у людей с высоким риском развития патологии.
При умеренном и низком уровне риска используется другой алгоритм обнаружения тромбов, который начинается с анализа крови на наличие D-димера. Если показатель завышен, то пациент направляется на обследование, с помощью которого можно подтвердить или опровергнуть диагноз. Кроме данных аппаратных методов для определения ТЭЛА можно использовать венозную компрессионную ультрасонографию, ЭКГ или контрастную флебографию.
Причины развития
Как уже упоминалось выше, выполнение определенных медицинских манипуляций может стать причиной попадания небольшого количества воздуха в кровяное русло. Подавляющее число эксцессов, связанных с воздушной эмболией, случаются в сообществе аквалангистов. Газовая эмболия — наиболее частая причина смерти среди дайверов!
Существует два варианта появления газовых пузырьков в крови ныряльщика, которое происходит при быстром всплытии:
Декомпрессионная болезнь, также известная, как «кессонка». Эмболия может возникнуть, когда водолаз после долгого погружения начинает резко всплывать. Во время нахождения под водой он дышит смесью кислорода и азота при повышенном давлении. Кислород усваивается тканями, в свою очередь, азот «в растворенном виде» накапливается в них, так же как и в крови. Если начать быстро всплывать, азот не успевает адсорбироваться из тканей, а в крови начинает появляться пузырьки этого газа («кровь начинает закипать» — аналогия появления пузырьков при кипячении воды).
О том, что собой представляет декомпрессионная болезнь, смотрите в этом видео:
Легочная баротравма. Если ныряльщик задерживает свое дыхание во время быстрого подъема из глубины на поверхность воды, то в паренхиме легких могут возникать микротравмы. Так как во время всплытия давление уменьшается, «оставшийся в легких» объем воздуха увеличивается. Это приводит к разрыву альвеол (маленьких мешочков, через стенку которых кислород диффундирует из бронхов в кровь). Через эти разрывы воздух начинает попадать в кровяное русло.
 Баротравма легких
Баротравма легких
Другие причины газовой эмболии, как правило, являются ятрогенными (вызваны медицинским вмешательством). К ним относят:
- внутривенное капельное введение лекарственных средств, что возникает чаще всего при катетеризации центральных вен;
- гемодиализ — лечение почечной недостаточности;
- лапароскопические инсуффляции, то есть «закачка воздуха» в пространство между органами и кожей во время лапароскопических операциях.
- операция на открытом сердце;
- биопсия легких (взятие участка тканей легкого для гистологического исследования);
- рентгенологические исследования, где воздух используется как контраст;
- роды, в частности, кесарево сечение;
- эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ) — процедура, предназначенная для изучения поджелудочной железы и желчных протоков.
Чтобы воздух из атмосферы переместился в кровеносную систему, необходимо, чтобы градиент давления благоприятствовал этой ситуации. Как правило, давление в кровеносных сосудах высшее атмосферного, поэтому раневая поверхность не является «открытой дверью» для проникновения воздуха. Тем не менее, если возникает травма в области головы и шеи, где давление в венах может быть меньше атмосферного, существует возможность засасывание воздуха. По этой причине операции в области головы и шеи считаются потенциально опасными в плане ятрогенной газовой эмболии.
Причины и патогенез эмболии
Чаще всего эмболия легочной артерии вызывается тромбом. Тромб — это патологическое образование, не встречающееся в здоровом организме. Он представляет собой сгусток из склеенных тромбоцитов, белков плазмы и фибриногена. Как правило, образование тромба происходит в венах нижних конечностей и провоцируется:
- Долгим нахождением в одном и том же положении тела у инвалидов, которые прикованы к постели, дальнобойщиков и всех лиц с сидячей работой.
- Хроническими заболеваниями сердечно-сосудистой системы, не обеспечивающими должной циркуляции крови на периферии (АГ, ревматический кардит, аритмии с пароксизмом трепетания желудочков, ИБС с острым инфарктом миокарда, кардиомиопатии и др.).
- Варикозным расширением вен, тромбофлебитом.
- Родами и беременностью.
- Онкологическими заболеваниями.
- Недавно перенесенной полостной операцией и длительно установленным венозным катетером.
- Сепсисом, тяжелыми, истощающими хроническими инфекциями.
- Приемом комбинированных оральных контрацептивов.
- Системными заболеваниями (сахарным диабетом, метаболическим синдромом).
Образовавшийся тромб отрывается от сосудистой стенки и начинает движение по кровеносному руслу. Пройдя от периферии к центральным венам, он достигает сердца, свободно перемещаясь в полости его камер. Наконец, он попадает в легочную артерию, несущую венозную кровь в сосуды легких для обогащения кислородом. Небольшой диаметр сосудов не позволяет тромбу двигаться дальше, происходит закупорка самой легочной артерии или ее более мелких ветвей. От уровня и локализации поражения зависят симптомы легочной эмболии.
Виды недуга
Классификация эмболий осуществляется исходя из видов эмбола и итогового местоположения после осуществления перемещения. Выделим самые распространённые виды эмболий.
Жировая эмболия
Такое заболевание появляется после того, как капельку жира попадают из жировых клеток, которые расплавились или обрушились непосредственно в венозные сосуды. Чаще всего это происходит после того, как случаются сильные повреждения вроде травм конечностей или панкреонекроза.
Второй причиной появления жирового типа недуга являются растворы жира, которые вводились внутрь вены, если они не предназначаются для этого способа введения.
После того как они попадают в кровеносную систему, жир не может распределиться по крови и раствориться в ней. Происходит перемещение и распыление вкраплений по всем руслам периферических артерий, это оканчивается тем, что скапливаются частички жира в определённых местах.
Если они начинают размножаться в количестве, превышающем диаметры сосуда, то начинаются проблемы с функционированием потока крови. Считается, что жировая эмболия имеет несложное течение, так как оказывает болезнетворное воздействие на сосуды мелкого размера.
Воздушная эмболия
Заболевание проявляется в виде закупорки сосудистого просвета газовыми или воздушными пузырьками. Такая проблема появляется после повреждения крупных вен, особенно тех, что располагаются в районе шейного отдела.
Если своевременно не закрыть такую ранку и передавить вену, то это чревато тем, что произойдёт засасывание воздуха в просветы.
В итоге через кровоток воздух попадёт прямо в сердце и распылиться по бассейнам артерий. Если говорить о возможности появления недуга от непосредственного попадания воздуха в шприц, то это фактически невозможно. Для того чтобы воздушное заболевание проявило себя, воздуха должно быть порядка двадцати миллилитров.
Газовая эмболия
Заболевание проявляет себя относительно лояльно, так как не происходит нарушения целостности сосудистой системы. Появляется такое заболевания из-за того, что происходит резкий скачок атмосферного давления. В группу риска попадают аквалангисты – знаменитая кессонная болезнь.
Если аквалангист резко поднимается из огромных глубин, то смесь газов, которую он вдыхает, не имеет возможности быстро и полностью усвоиться, в отличие оттого, что происходило на самой глубине. В результате пузыри воздуха не растворяются и начинают закупорку некрупных сосудов артерий во всём организме.
Лёгочная эмболия
Один из самых распространённых и опасных видов заболевания – это эмболия лёгочной артерии. Чаще всего заболевание выражается в виде тромбоэмболии.
Проявления этой болезни при воздействии, направленном на поражение сосудов, будут иметь идентичные проявления, несмотря на особую природу, диаметр и прочие параметры. Лёгочная эмболия распределяется на несколько подтипов исходя из места поражения:
- центральный ствол;
- крупные ветви;
- мелкие ветви.
Наиболее опасным состоянием является первый тип недуга. Это обосновано тем, что появляется вероятность рефлекторной остановки работы сердца в тот момент, когда появляется эмболия.
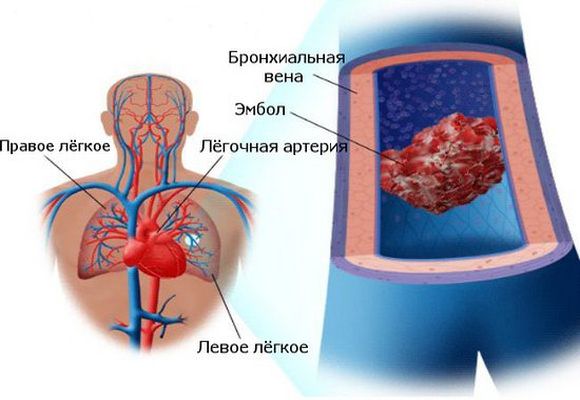
Такое происходит только при таких видах заболевания, когда большие сгустки крови в сердце превращаются в эмболы и закрепляются в области устья лёгочной артерии.
Исключением может стать только массовый взброс мелких сгустков крови с постоянным новым выбросом из сердца. Большие ветви лёгочной артерии при поражении чаще всего приводят к летальному исходу пациента.
Симптомы
Определенные симптомы эмболии легочной артерии зависят от величины тромба. Внешние симптомы ТЭЛА довольно разнообразны, однако врачи заметили, что все их можно разделить на определенные группы:
Кардиальный или сердечно-сосудистый синдром
Проявляется синдром, в первую очередь, в виде сердечной недостаточности. Из-за перекрытия кровотока у человека падает давление, однако ярко выражена тахикардия. Частота биения сердца достигает 100 ударов в минуту, а иногда и больше. Часть больных также в этот период ощущают боль за грудиной. У разных людей приступы боли могут иметь разный характер: острая, тупая или пульсирующая. В некоторых случаях симптомы тромбоэмболии легочной артерии приводят к обмороку.
Легочно-плевральный синдром
Симптомами тромбоэмболии легочной артерии в данном случае являются жалобы больного, связанные с работой легких и дыханием в целом. Наблюдается одышка, при которой значительно увеличивается количество вдохов в минуту (примерно 30 и более). При этом необходимое количество кислорода организм все равно не получает, поэтому кожа начинает приобретать синеватый оттенок, особенно это заметно на губах и ногтевых ложах. Иногда можно заметить свистящие звуки во время дыхания, однако чаще всего проблемы выражаются в кашле, вплоть до кровохарканья. Кашель сопровождается болью в грудной клетке.
Церебральный синдром
Некоторые ученые выделяют в отдельный вид еще и церебральный синдром, который связан с сердечной недостаточностью. Это оправдано тем, что симптомы при легочной эмболии могут быть не характерными для острой сосудистой или коронарной недостаточности. Пониженное давление в первую очередь влияет на мозг. Обычно такое состояние сопровождается шумом в голове, головокружением. Больного может тошнить, часто начинаются судороги, которые будут продолжаться даже в обморочном состоянии. Больной может впасть в коматозное состояние или, наоборот, быть чересчур возбужденным.
Лихорадочный синдром
Классификация ТЭЛА не всегда выделяет эту разновидность синдрома. Для нее характерна повышенная температура тела, так как начинается воспаление. Лихорадка обычно длится от 3 дней до 2 недель. Осложнения от ТЭЛА могут выражаться не только в виде лихорадки, но и в инфаркте легких.
Кроме перечисленных синдромов симптомами ТЭЛА могут быть и другие. К примеру, выявлено, что при хронической форме течения ТЭЛА через несколько недель развиваются заболевания связанные с угнетением иммунитета. Они могут выражаться в сыпи, плеврите и некоторыми другими признаками тромбоэмболии легочной артерии.

Comments
(0 Comments)