ДВС-синдром
Лечение ДВС-синдрома в акушерстве
Учитывая опасность развития ДВС-синдрома при определенных акушерских состояниях, следует лечить их по возможности до того, как они приведут к коагулопатическим нарушениям, например с помощью эвакуации содержимого матки при внутриутробной гибели плода или неразвивающейся беременности. В случае тяжелого гестоза и/или HELLP-синдрома имеются гематологические нарушения средней степени тяжести со снижением уровня тромбоцитов н повышением уровня ПДФ. Таких пациенток следует родоразрешать и корректировать гематологические нарушения до того, как разовьется клиническая картина ДВС-синдрома.
В большинстве акушерских ситуаций ДВС-синдром развивается стремительно и требует незамедлительного лечения. Необходимо проводить первичное лечение кровотечения независимо от того, сопутствует ли ему ДВС-синдром или нет
Кроме того, важно периодически заново проводить лабораторные гематологические исследования и при необходимости привлекать для консультации гематолога. Принципы терапевтической стратегии следующие
Лечение акушерского осложнения
ДВС всегда вторично по отношению к вызвавшим его причинам, и очевидно, что их необходимо незамедлительно устранять одновременно с лечением непосредственно ДВС-синдрома. В большинстве случаев это означает родоразрешение и купирование хирургического или акушерского кровотечения.
Поддержание кровообращения
При лечении акушерской причины, вызвавшей ДВС, необходимо поддерживать кровообращение пациентки и перфузию органов с помощью оксигенации, быстрой инфузии кристаллоидов, коллоидов и трансфузии препаратов крови. Эффективная циркуляция — крайне необходимое условие для элиминации ПДФ, которая преимущественно происходит в печени. ПДФ усугубляют тяжесть ДВС-синдрома посредством воздействия на функционирование тромбоцитов, обладают антитромбиновым эффектом и ингибируют образование сгустков фибрина, а также влияют на функциональное состояние миометрия и, возможно, кардиомиоцитов
Таким образом, элиминация ПДФ является очень важной частью восстановления функционирования организма после ДВС-синдрома
Восполнение прокоагулянтов
Из-за риска инфицирования свежую цельную кровь не применяют. Эритроцитарная масса не содержит тромбоцитов и других прокоагулянтов, в частности факторов V и VII. Таким образом, в случае тяжелого кровотечения, осложнившего ДВС-синдром, необходимо восполнять прокоагулянты, используя следующие препараты.
- Свежезамороженная плазма (СЗП) содержит все факторы свертывания, присутствующие в плазме цельной крови, кроме тромбоцитов. Рекомендации по трансфузии следующие: переливать 1 порцию СЗП на каждые 5 порций переливаемой крови, а впоследствии 1 порцию СЗП на каждые 2 порции крови.
- Криопреципитат обогащен фибриногеном, фактором фон Виллебранда, факторами VIII, XIII. Обычно его используют у пациенток с тяжелой гипофибриногенемией (
- Тромбоциты довольно быстро разрушаются при хранении и отсутствуют в СЗП. У пациенток с непрекращающимся кровотечением и тромбоцитопенией
- Антитромбин быстро поглощается при ДВС-синдроме, поэтому его концентрат можно применять только под контролем гематолога, если уровни антитромбина снижены.
- Рекомбинантный активированный фактор свертывания Vila первоначально использовали при гемофилии, но в последнее время стали применять при акушерских кровотечениях, осложненных ДВС-синдромом. Фактор Vila связывается с тканевым фактором в месте кровотечения, увеличивает образование тромбина и стабилизирует фибриновые сгустки. Данных о применении фактора Vila при акушерских кровотечениях не так много, однако его использование многообещающе. Его применяют в виде внутривенных инъекций в дозе 60— 80 мкг/кг. Это дорогой препарат, к тому же у него короткий период полувыведения, но акушеры должны помнить об этом методе и использовать его у пациенток, у которых стандартное переливание компонентов крови и лечение с помощью прогоагулянтов оказалось неэффективным.
Примечательно, что большинство случаев акушерских кровотечений и ДВС-синдрома происходит у молодых женщин, до этого эпизода считавшихся практически здоровыми. У таких пациенток можно достаточно легко добиться быстрого и полного восстановления коагуляции. Как только инициирующая акушерская причина кровотечения и ДВС-синдрома будет устранена, необходимо восстановить ОЦК для обеспечения адекватной перфузии тканей. После этого печень обычно начинает удалять опасные ПДФ и восполняет большинство требующихся факторов коагуляции в течение 24 ч. Уровень тромбоцитов может оставаться низким в течение следующих суток, но, если нет кровотечения, высокий их уровень необязателен.
ДВС-синдром признаки, лечение, причины, формы, диагностика
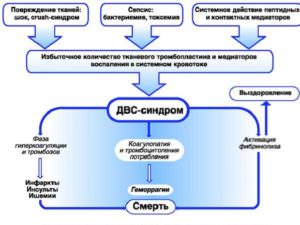
ДВС-синдром (диссеминированная внутрисосудистая свертываемость) – патологический неспецифический процесс, запускаемый поступлением в кровоток факторов активации агрегации (склеивания) тромбоцитов и свертывания крови.
В крови образуется тромбин, происходят активация и быстрое истощение плазменных ферментных систем (фибринолитической, калликреин-кининовой, свертывающей).
Это становится причиной образования агрегатов клеток крови и микросгустков, нарушающих микроциркуляторное кровообращение во внутренних органах, что приводит к развитию:
- гипоксии;
- ацидоза;
- тромбогеморрагий;
- интоксикации организма продуктами распада белков и другими недоокисленными метаболитами;
- дистрофии и глубокой дисфункции органов;
- вторичных профузных кровотечений.
Причины
Развитием ДВС-синдрома могут осложняться многие патологические состояния:
- все виды шока;
- акушерская патология (например, неразвивающаяся беременность или преждевременная отслойка нормально расположенной плаценты);
- острый внутрисосудистый гемолиз на фоне гемолитических анемий, отравления гемокоагулирующими и змеиными ядами;
- деструктивные процессы в поджелудочной железе, почках или печени;
- гемолитико-уремический синдром;
- тромбоцитопеническая пурпура;
- генерализованная гнойная инфекция, сепсис;
- злокачественные новообразования;
- массивные химические или термические ожоги;
- иммунокомплексные и иммунные заболевания;
- тяжелые аллергические реакции;
- объемные хирургические вмешательства;
- обильные кровотечения;
- массивные гемотрансфузии;
- затяжная гипоксия;
- терминальные состояния.
Признаки
ДВС-синдром проявляется развитием разнообразных кровотечений (из десен, желудочно-кишечного тракта, носа), возникновением массивных гематом в местах инъекций и т. д.
Помимо патологии в свертывающей системе крови, изменения при ДВС-синдроме затрагивают практически все системы органов. Клинически это проявляется следующими признаками:
- нарушения сознания вплоть до ступора (но отсутствует местный неврологический дефицит);
- тахикардия;
- падение артериального давления;
- респираторный дистресс-синдром;
- шум трения плевры;
- рвота с примесью крови;
- алая кровь в стуле или мелена;
- маточные кровотечения;
- резкое снижение количества отделяемой мочи;
- нарастание азотемии;
- цианоз кожных покровов.
ДВС-синдром у детей
Группу риска по возникновению признаков ДВС-синдрома составляют дети в периоде новорожденности и на долю этой патологии приходится не менее 15%. В отличие от взрослых, дети страдают ДВС-синдромом, обусловленным тяжелой формой внутриутробной инфекции и вирусным поражением организма. Кроме того, провокаторами возникновения нарушений в системе гемостаза может выступать длительный период гипотермии, тяжелая внутриутробная гипоксия плода, а также выраженное ацидотическое состояние.
При всех этиопатогенетических типах ДВС-синдрома, которые встречаются в детском возрасте, пусковым механизмом возникновения нарушений в системе гемостаза является сердечно-сосудистый шок, в результате чего происходит прогрессирующее повреждение эндотелия сосудистой стенки и выделение в кровь факторов активации агрегации тромбоцитов.
В патогенезе развития ДВС-синдрома у детей принято выделять следующие процессы:
— образование большого количества тромбина или так называемый «протеолитический взрыв»;
— тотальное повреждающее воздействие на сосудистую стенку эндотоксинами;
— период гиперкоагуляции за счет стимуляции как внутреннего, так и внешнего путей процесса коагуляции;
— одновременное образование огромного количества фибриновых тромбов в просвете сосудов мелкого калибра и изменение реологических свойств крови;
— полиорганная недостаточность, спровоцированная тотальной тканевой гипоксией;
— коагулопатия и тромбоцитопения;
— нарушение первичного и вторичного гемостаза, обусловленное патологическим фибринолизом.
Развитие клинических проявлений зависит от того, на какой патофизиологической стадии развития находится процесс нарушения системы гемостаза.
Так, для гиперкоагуляционной фазы не характерно проявление специфических симптомов ДВС-синдрома и в большей степени клиническая симптоматика обусловлена проявлением заболевания, явившегося первопричиной развития данного осложнения. В некоторых случаях может наблюдаться акроцианоз кожных покровов, увеличение частоты сердечных сокращений и частоты дыхательных движений, склонность к гипотонии, затрудненное мочеиспускание. При объективном осмотре пальпаторно определяются увеличенные размеры печени и селезенки.
В коагулопатической фазе, при которой отмечается выраженное снижение содержания тромбоцитов в крови, кожные покровы приобретают синюшный оттенок, и развивается клиника геморрагического шока, обусловленного кровотечением из различных источников. Нередкой ситуацией в этой фазе является возникновение кровоизлияний в головной мозг, сопровождающихся глубокими нарушениями очагового и общемозгового характера. На этой стадии значительно возрастает риск летального исхода, составляющий не менее 50% случаев, однако при своевременно оказанной медицинской помощи можно добиться благоприятного исхода заболевания.
В случае применения адекватного объема лечебных мероприятий наступает восстановительная фаза, для которой характерно купирование признаков кровотечения и частичное или полное восстановление утраченной функции поврежденных органов.
При выборе метода медикаментозной коррекции нарушений системы гемостаза у детей, необходимо отдавать предпочтение этиопатогенетической направленности терапии, то есть лечение в первую очередь должно обеспечивать полное устранение первопричины возникновения ДВС-синдрома и учитывать стадию его развития.
Так в период гиперкоагуляционной фазы целесообразно применение трансффузионной терапии, для чего используется раствор свежезамороженной плазмы методом внутревенно-капельного введения с расчетом 10мл на кг веса в сочетании с 2% раствором Пентоксифиллина в дозе 0,1 мл. Полная микроциркуляторная блокада является обоснованием для назначения ингибиторов моноаминооксидазы (внутривенное введение Допамина в дозе 5 мкг/кг).
В фазе коагулопатии и тромбоцитопении патогенетически обоснованными являются препараты, содержащие фактор свертывания VIII, а также заменное переливание эритроконцентрата и тромбоцитарной массы. На данном этапе продолжается инфузионная терапия с целью восполнения необходимого количества жидкости и подкожное введение Гепарина в дозе 25 ЕД/кг через каждые 8 часов под постоянным контролированием показателей коагулограммы.
Восстановительный период требует применения симптоматических групп препаратов, направленных на восстановление функции того или иного органа. В некоторых случаях в этой фазе применяются препараты тромболитической терапии, направленные на устранение тромбов крупных размеров.
Формы проявления
По скорости нарастания нарушений микроциркуляции и их осложнений ДВС-синдром делят на острый, подострый и хронический.
Острый
Возникает у пациентов при массивном поступлении в кровь веществ, повышающих образование тромбов. Бывает при тяжелых, критических состояниях (политравма, тяжелые роды, операции, сдавление тканей). Особенностью этой формы является быстрая смена фаз болезни, отсутствие защитных реакций организма, предотвращающих массивное свертывание.

Подострый
Для его развития требуются недели (до 1 месяца). Течение более благоприятно, чем у острой формы, недостаточность функции внутренних органов менее выражена или умеренная, кровоточивость слабая или средней тяжести. Диагностируют при опухолях крови, легких, почек, отторжении пересаженных тканей, применении гормональных противозачаточных средств.
Если к ним присоединяется кровопотеря, переливание крови, введение кровоостанавливающих средств, стресс, то может перейти в острый процесс.
Хронический
Длится несколько месяцев. Нарушения работы органов нарастают медленно, обычно характеризуется нажеванными поражениями. Его вызывают хронические воспаления легких, печени, опухоли, аутоиммунные заболевания, лейкоз, распространенный атеросклероз. Для выявления клинических признаков, как правило, недостаточно. Нужно подтвердить ДВС-синдром лабораторной диагностикой.
Стадии ДВС-синдрома и его виды
По времени развития выделяют:
- острый — может развиваться молниеносно, но чаще процесс формируется в течение нескольких часов, реже нескольких суток;
- подострый — образуется на протяжении недели;
- хронический — заболевание растягивается на месяцы;
- рецидивирующий — характеризуется повторным появлением патологии.
В своём развитии ДВС-синдром проходит следующие стадии.
- Гиперкоагуляции. Резко повышается адгезивность (способность к слипанию) тромбоцитов, активируется первая фаза свёртывания, повышается концентрация фибриногена. В мелких периферических сосудах образуются микротромбы, которые не приводят к омертвению тканей, а только к их ишемизации. Процесс тромбообразования развивается по всему организму, поэтому и называется диссеминированным или, другими словами, рассеянным. Фаза гиперкоагуляции может формироваться постепенно, если поступают малые дозы протромбиназы — одного из сложных комплексов, состоящего из активированных факторов свёртывания, располагающегося на мембране тромбоцитов. Но чаще отмечается бурное течение ДВС-синдрома. В ряде случаев процесс внутрисосудистого свёртывания может носить локальный характер.
- Коагулопатия потребления. В сосудах микроциркуляторного русла развивается «сладж»-феномен. Кровь, проходя через мелкие сосуды, разделяется на плазму и форменные элементы, эритроциты (красные кровяные клетки) теряют способность к передвижению, происходит их остановка (стаз), оседание (агрегация) и разрушение с выделением кровяного тромбопластина. Поступление его в кровоток вызывает внутрисосудистое свёртывание, при этом выпадают нити фибрина (специфического белка), которые окутывают эритроциты, образуя «сладж»-комочки, нарушающие структуру крови. Кровоснабжение органов и тканей при «сладж»-феномене и сопутствующем микротромбообразовании значительно ухудшают кровоснабжение различных тканей и органов. Количество тромбоцитов и других факторов свёртывания резко снижается, так как на данные процессы их используется значительное количество. Кровь сворачиваться практически не способна. В ответ на это, в качестве защитного механизма, происходит активация фибринолитической системы.
- Фибринолиза. Все сгустки крови, в том числе и которые закупоривают повреждённые сосуды, растворяются, формируется геморрагический синдром. Кровотечение приобретает профузный характер, данную фазу можно распознать по данному типичному клиническому проявлению. Если кровотечение всё-таки удалось остановить, возникает четвёртая заключительная стадия.
- Восстановления. На первых план выходят признаки недостаточности практически всех органов и систем, которые сформировались из-за длительного нарушения в них кровообращения. Показатели коагулограммы (специального комплексного метода исследования свёртывания крови) улучшаются или полностью нормализуются. При благоприятном исходе функциональная активность органов и систем восстанавливается, в зависимости от степени их повреждения. Возможно развитие кардиальных, неврологических, печёночных, почечных и других осложнений.
В практической деятельности при ДВС-синдроме зачастую такой отчётливой смены фаз не прослеживается.
Почему возникают расстройства гемостаза во время беременности
Незначительные расстройства гемостаза, сопровождающими признаками диссеминированного внутрисосудистого свертывания, могут объясняться физиологическими процессами, протекающими в организме женщины во время беременности, но в подавляющем большинстве случаев (более 94%) подобная симптоматика является результатом определенных патологий.
Гибель плода
Одной из причин, вызывающих острый ДВС-синдром на любом сроке гестации, является внутриутробная гибель плода и замирание беременности. Это может произойти по ряду причин, но самыми распространенными из них являются:
- прием матерью токсичных препаратов и сильнодействующих лекарств;
- эмболия околоплодными водами (попадание амниотической жидкости в легочные артерии и их ветви);
- предлежание или отслойка плаценты;
- острая алкогольная или наркотическая интоксикация плода;
- опухоли наружного клеточного слоя плаценты (трофобласта).


Одна из причин патологии — гибель плода
Замирание беременности может случиться на любом сроке, но синдром диссеминированного внутрисосудистого свертывания проявляется только через 4-6 недель после антенатальной гибели плода. Патология осложняется острой интоксикацией и высоким риском попадания токсичных продуктов в системный кровоток, что может привести к развитию сепсиса и воспалению костного мозга.
Определить замершую беременность на раннем сроке можно только при помощи ультразвукового исследования, а также анализа крови на уровень хорионического гонадотропина, который будет существенно ниже гестационной нормы. После 20-22 недель заподозрить гибель плода можно по отсутствию шевелений и сердцебиения.
Ультразвуковое исследование
Гестоз и начальные признаки преэклампсии
Гестоз («поздний токсикоз») – самая распространенная патология беременных, с которой сталкиваются практически 60% женщин. Гестоз имеет три основных признака, позволяющих диагностировать патологию на ранней стадии:
- стабильное повышение кровяного давления при слабом ответе на проводимую медикаментозную коррекцию;
- обнаружение белка или его следов в моче;
- отеки на лице и конечностях, чаще всего имеющие генерализованную форму.


Высокое давление при беременности
Женщины с диагностированным гестозом должны находиться под постоянным наблюдением специалистов, так как прогрессирующие формы патологии могут стать причиной развития преэклампсии – нарушения мозгового кровообращения на фоне позднего токсикоза второй половины беременности. Еще одна опасность гестоза – повреждение клеток эндотелия (однослойных плоских клеток, покрывающих поверхность сердечной полости, лимфатических и кровеносных сосудов). Если целостность эндотелия нарушена, может развиться ДВС-синдром, требующий пристального наблюдения и своевременного оказания неотложной помощи.


Симптомы гестоза при беременности
Другие причины
Причины возникновения ДВС-синдрома могут иметь инфекционное происхождение
Заражение амниотических вод, затяжные бактериальные инфекции внутренних органов у матери, повышающие риск попадания бактерий и их токсинов в кровяное русло – все это может вызвать нарушение свертываемости и системную коагулопатию, поэтому важно вовремя лечить любые болезни инфекционной природы и выполнять все назначения врача. Некоторые женщины отказываются от приема антибиотиков, полагая, что могут причинить вред будущему ребенку, но уже давно доказано, что последствия использования противомикробных лекарств гораздо легче по сравнению с возможными осложнениями, если инфекция попадет к плоду
У 90% детей нет симптоматики после рождения при внутриутробном заражении
Другими причинами острого диссеминированного внутрисосудистого свертывания могут быть:
- хирургические операции, выполненные во время беременности с переливанием крови или плазмы (риск увеличивается, если для переливания использовалась кровь, не совместимая по группе или резус-факторов);
- повреждение клеток эритроцитарной или тромбоцитарной массы;
- длительные маточные кровотечения, приводящие к развитию геморрагического шока;
- разрыв матки;
- атония мышц матки (снижение мышечного тонуса);
- медицинский массаж матки.
Маточное кровотечение
Инфекционные болезни, ожоги, травмы кожного покрова, шоковые состояния различного генеза, патологии плаценты также могут стать причиной коагулопатии, поэтому беременной важно вовремя проходить назначенные врачом обследования и сдавать необходимые анализы
Тромбоз когда норма, а когда отклонение
На протяжении всей жизни человек получает различные травмы, начиная от незначительных царапин и заканчивая серьезными ранениями. Организм имеет собственный механизм защиты, направленный на остановку крови. Для этого в поврежденной области она начинает сворачиваться, формируя тромб.
В целом, организм обладает двумя системами, имеющими кардинальное противоположное предназначение. Одна система называется свертывающей, а вторая противосвертывающей. Если они работают без каких-либо нарушений, то в организме поддерживается баланс. При возникновении угрожающей ситуации, например, при травме, кровь сворачивается, препятствуя массивному кровотечению. При отсутствии каких-либо повреждений кровь находится в жидком состоянии.
Если повреждения сосуда не произошло, то кровь по сосудам циркулирует в жидком состоянии, не давая тромбам формироваться. За это отвечают антитромботические механизмы, которые осуществляются благодаря веществам, имеющим название антикоагулянты. Они включают в себя белки плазмы, эндогенный гепарин и протеолитические ферменты. Если фибриноген начинает скапливаться в том или ином месте сосуда, то быстрый ток крови «разбивает» его и тромб не образуется. Этот механизм носит название фибринолиза. В нем также участвуют ферменты, которые продуцируют лейкоциты, тромбоциты и иные клетки крови. Мелкие частицы фибрина в дальнейшем просто будут уничтожены макрофагами и лейкоцитами.
Если происходит сбой в тех или иных системах гемостаза, либо у человека развивается какое-либо заболевание, механизмы, регулирующие работу свертывающей и противосвертывающей системы, дают сбой. При этом в организме начинают формироваться тромбы, повышается риск развития массивного кровотечения. Именно такие нарушения лежат в основе развития ДВС-синдрома. Они являются крайне опасными для здоровья человека и несут в себе угрозу жизни.
Терапия заболевания
После лабораторного подтверждения диагноза или же в случае явных симптомов при остром развитии необходима срочная терапия. ДВС синдром, а его лечение не всегда проходит успешно, – процесс достаточно сложный и в некоторых случаях требует от медицинского персонала молниеносного принятия решения. Статистические данные называют страшные факты, когда от острого синдрома ДВС умирает более 30% пациентов, а это достаточно высокий показатель для современной медицины.
Доктора, которые сталкиваются с проявлениями ДВС-синдрома, сосредотачивают свои силы на том, чтобы минимизировать, а по возможности полностью купировать фактор, который привел к развитию такой патологии гемостаза.
Так как в большинстве случаев именно бактериальный фактор становится причиной такого состояния, лечение направляется на ликвидацию септического состояния пациента
При этом не дожидаются результатов бактериологического исследования, а обращают внимание на симптоматику проявления заболевания. Пациенту назначается антибактериальная терапия, которая проводится сразу несколькими препаратами или же средством широкого спектра действия
Такое лечение ДВС синдрома применяют в следующих случаях:
- после аборта;
- при преждевременном отхождении мутных вод у беременной;
- при повышенных показателях температуры;
- при симптоматике воспалительных процессов в органах (легких, ЖКТ, мочевыводящих путей);
- при выраженных признаках менингита у пациента.
Также в процессе лечения необходимо провести соответственную терапию по купированию шокового состояния у больного.
Это помогает остановить развитие патологического процесса и смягчить его клинические проявления. С этой целью назначается инъекционное введение солевых растворов, плазмы с Преднизолоном или Гепарином.
На начальных стадиях развития заболевания также вводят внутривенно альфааденоблокаторы (Мажептил, Фентоламин, Дибенамин и др.). Их основная задача – это нормализация циркуляции крови в органах, препятствие формированию тромбов в сосудистой сетке. Не рекомендуются к использованию в подобных случаях препараты на основе таких веществ, как норадреналин и адреналин, так как их действие ухудшает общую картину течения заболевания.
Если у больного развивается почечная или печёночная недостаточность, то в лечение ДВС синдрома вводят средства Трентал, Курантил.
Также следует помнить и о локальном воздействии на раны, эрозии, которые образовались вследствие развития патологического состояния. Обработка проходит при помощи 6% Андроксона.
Пациенты с клиническими или лабораторными показателями синдрома ДВС в обязательном порядке госпитализируются в реанимационное отделение либо в палаты интенсивной терапии, где они находятся под постоянным контролем медицинских работников.
Прогноз заболевания весьма разнообразный и зависит от многих факторов. Летальный исход не исключается, так как он может возникнуть из-за сильных кровопотерь, недостаточности органов, шока.
Какие изменения происходят в организме и как это проявляется
ДВС-синдром характеризуется развитием механизмов торможения, которые должны работать для предотвращения кровотечения (гемостаза). Функции, которые влияют на тромболизацию крови, наоборот, начинают стимулироваться организмом, в то время как механизмы, которые должны уравновешивать весь процесс, уменьшаются.
Уже упоминалось, что процесс развития недуга проходит в несколько этапов, каждый из которых отличается определенной симптоматикой и процессами.
- Первая стадия характеризуется началом процесса чрезмерного свертывания крови у больного и образованием тромбов (сгустков) в сосудах. В организме вырабатывается повышенное количество тромбопластина, который направлен именно на аналогичное воздействие на частички крови. Это становится причиной развития процессов повышенного свертывания. Первая стадия развития ДВС-синдрома может длиться разный временной промежуток, начиная от нескольких минут и часов (при остром течении) и заканчивая месяцами, когда диагностируется хронический ДВС синдром.
- Вторая стадия проявляется острой нехваткой в крови пациента плазменных частиц, которые имеют свертывающий потенциал (тромбоциты, фиброген).
- Критической считается третья стадия развития заболевания, в период которого происходит повторное достижение высоких показателей свертывания крови, а весь гемостаз приходит в состояние несбалансированности.
- Последняя, четвертая, стадия характеризуется как восстановительная. В это период приходят в порядок все процессы гемостаза. Органы и ткани пациента имеют характерные некротические изменения.
Тромбогеморрагический синдром своей симптоматикой будет проявляться тем нарушением, которое повлекло за собой его развитие. Клинические проявления заболевания зависят и от быстроты его развития – в каком состоянии находится гемостаз у пациента, а также стадии самого патологического процесса.
ДВС синдром – симптомы острого течения будут следующими:
- быстрое распространение по организму пациента патологического процесса;
- падение артериального давления;
- пребывание больного в шоке;
- потеря сознания;
- острая недостаточность работы дыхательной системы, что происходит из-за отека легких;
- быстрое нарастание кровопотери (из носа, матки у женщин, органов ЖКТ);
- разрушение тканей поджелудочной железы;
- в сердце возможны очаги дистрофии ишемической мышцы.
При возникновении синдрома в послеродовой период или в процессе родов все вышеперечисленные симптомы развиваются очень быстро.
Подострое состояние характеризуется такими клиническими проявлениями:
- появление высыпаний на теле геморрагического типа;
- на коже наблюдаются также синяки и достаточно крупные гематомы, при этом она бледная и холодная;
- при получении травмы с повреждением покровов происходит усиленная кровопотеря;
- наблюдается кровоточивость слизистых оболочек;
- могут быть замечены также примеси крови в биологических жидкостях пациента (моче, поте, слезах);
- отечность и наполненность кровью внутренних органов.
Хроническая форма протекания болезни имеет скрытую симптоматику, при этом больной не высказывает особых жалоб на свое общее самочувствие и может даже и не догадываться о развитии патологических процессов в гемостазе. Но при прогрессировании недуга симптоматика рано или поздно даст о себе знать.
К другим симптомам ДВС-синдрома можно отнести:
- более длительное заживление ран у больного;
- присоединение гнойных инфекций;
- формирование грубых рубцов в местах повреждения.

Comments
(0 Comments)