Врожденная деформация дуги аорты
Строение органов и систем человека
- Главная
-
Разделы анатомии
- Органы дыхания
- Органы пищеварения
- Кровообращение
- Мочевыделительная система
- Женские половые органы
- Мужские половые органы
- Нервная система
- Иммунная система
- Скелет и мышцы
- Органы чувств
- Железы человека
- Покровная система
- Гормональная система
- Лимфатическая система
- Ткани человека
- Физиология
- Патологии
- Статьи и новости
Аорта
Аорта — самый большой непарный артериальный сосуд большого круга кровообращения. Аорту подразделяют на три отдела: восходящую часть аорты, дугу аорты и нисходящую часть аорты, которая в свою очередь делится на грудную и брюшную части.
Восходящая часть аорты выходит из левого желудочка позади левого края грудины на уровне третьего межреберья; в начальном отделе она имеет расширение — луковицу аорты(25-30 мм в поперечнике) . В месте расположения клапана аорты на внутренней стороне аорты имеется три синуса. Каждый из них находится между соответствующей полулунной заслонкой и стенкой аорты. От начала восходящей части аорты отходят правая и левая венечные артерии. Восходящая часть аорты лежит позади и отчасти справа от легочного ствола, поднимается вверх и на уровне соединения 2 правого реберного хряща с грудиной переходит в дугу аорты (здесь ее поперечник уменьшается до 21-22 мм).
Дуга аорты поворачивает влево и назад от задней поверхности 2 реберного хряща к левой стороне тела 4 грудного позвонка, где переходит в нисходящую часть аорты. В этом месте имеется небольшое сужение — перешеек. К передней полуокружности аорты с правой и левой ее сторон подходят края соответствующих плевральных мешков. К выпуклой стороне дуги аорты и к начальным участкам отходящих от нее крупных сосудов (плечеголовной ствол, левые общая сонная и подключичная артерии) прилежит спереди левая плечеголовная вена, а под дугой аорты начинается правая легочная артерия, внизу и чуть левее — бифуркация легочного ствола. Сзади дуги аорты находится бифуркация трахеи. Между нагнутой полуокружностью дуги аорты и легочным стволом или началом левой легочной артерии имеется артериальная связка. В этом месте от дуги аорты отходят тонкие артерии к трахее и бронхам. От выпуклой полуокружности дуги аорты начинаются три крупные артерии: плечеголовной ствол, левая общая сонная и левая подключичная артерии.
Нисходящая часть аорты — это наиболее длинный отдел аорты, проходящий от уровня 4 грудного позвонка до 4 поясничного, где она делится на правую и левую общие подвздошные артерии; это место называется бифуркацией аорты. Нисходящую часть аорты в свою очередь подразделяют на грудную и брюшную части.
Грудная часть аорты находится в грудной полости в заднем средостении. Верхний участок ее расположен впереди и слева от пищевода. Затем на уровне 8-9 грудных позвонков аорта огибает пищевод слева и уходит на его заднюю поверхность. Справа от грудной части аорты располагаются непарная вена и грудной проток, слева к ней прилежит париетальная плевра, у места перехода ее в задний отдел левой медиастинальной плевры. В грудной полости грудная часть аорты отдает парные париетальные ветви; задние межреберные артерии, а также висцеральные ветви к органам заднего средостения.
Брюшная часть аорты, являясь продолжением грудной части аорты, начинается на уровне 12 грудного позвонка, проходит через аортальное отверстие диафрагмы и продолжается до уровня середины тела 4 поясничного позвонка. Брюшная часть аорты располагается на передней поверхности тел поясничных позвонков, левее срединной линии; лежит забрюшинно . Справа от брюшной части аорты находятся нижняя полая вена, кпереди -поджелудочная железа, горизонтальная (нижняя) часть двенадцатиперстной кишки и корень брыжейки тонкой кишки. Брюшная часть аорты отдает парные париетальные ветви к диафрагме и к стенкам брюшной полости, а сама непосредственно продолжается в тонкую срединную крестцовую артерию. Висцеральными ветвями брюшной части аорты являются чревный ствол, верхняя и нижняя брыжеечные артерии (непарные ветви) и парные — почечные, средние надпочечниковые и яичниковые артерии.
Органы кровообращения:
- Аорта
- Базофилы
- Вены нижних конечностей
- Верхняя полая вена
- Воротная вена
- Гемоглобин
- Кровь
- Лейкоциты
- Нижняя полая вена
- Плазма крови
- Подвздошная вена
- Подключичная артерия
- Сердце
- Сонная артерия
- Тромбоциты
- Эритроциты
Левый желудочек аорта восходящая дуга нисходящая дуга артерии
или Пневмапсихосоматология человека
Русско-англо-русская энциклопедия, 18-е изд., 2015
Аорта — это магистральный кровеносный сосуд сердца, главная артерия, выходящая из левого желудочка и доставляющая артериальную кровь в большой круг кровообращения. Аорту, самую большую артерию большого круга кровообращения, подразделяют на три отдела: восходящую аорту, дугу аорты и нисходящую аорту. Нисходящая аорта делится на грудную и брюшную части. Восходящая аорта отходит от левого желудочка и располагается позади левого края грудины на уровне третьего межреберья. На границе выхода аорты из желудочка расположен клапан аорты. Клапан образован тремя полулунными заслонками. Между каждой полулунной заслонкой и внутренней стороной стенки аорты имеется три синуса. В начальном отделе аорта имеет расширение — луковицу аорты (
25-30 мм диаметром). В начале восходящей части аорты от нее отходят правая и левая венечные артерии. Восходящая часть аорты лежит позади и отчасти справа от лёгочного ствола, поднимается вверх и на уровне соединения II правого реберного хряща с грудиной переходит в дугу аорты. Здесь ее внешний диаметр уменьшается до
21 ÷ 22 мм. Дуга аорты поворачивает влево и назад от задней поверхности II реберного хряща к левой стороне тела IV грудного позвонка. Здесь дуга аорты переходит в нисходящую часть аорты. В месте перехода имеется небольшое сужение — перешеек аорты. К передней полуокружности дуги аорты с правой и с левой её сторон подходят края соответствующих плевральных мешков. К выпуклой стороне дуги аорты и к начальным участкам отходящих от нее крупных сосудов (плечеголовной ствол, левые общая сонная и подключичная артерии) спереди прилежит левая плечеголовная вена. Под дугой аорты начинается правая лёгочная артерия. Внизу и чуть левее дуги аорты расположена бифуркация лёгочного ствола. Сзади дуги аорты находится бифуркация трахеи. Между вогнутой полуокружностью дуги аорты и лёгочным стволом или началом левой легочной артерии имеется артериальная связка. В этом месте от дуги аорты отходят тонкие артерии к трахее и к бронхам. От выпуклой полуокружности дуги аорты начинаются три крупные артерии: плечеголовной ствол, левая общая сонная артерия и левая подключичная артерия. Нисходящая аорта — это наиболее длинный отдел аорты, проходящий от уровня IV грудного позвонка до IV поясничного. Здесь нисходящая аорта делится на правую и левую общие подвздошные артерии. Это место называется бифуркацией аорты. Нисходящую аорту в свою очередь подразделяют на грудную часть аорты и брюшную часть аорты. Грудная часть аорты расположена в заднем средостении грудной полости. Верхний участок грудной части аорты расположен спереди и слева от пищевода. Далее, на уровне VIII-IX грудных позвонков, аорта огибает пищевод слева и граничит с его задней поверхностью. Справа от грудной части аорты располагаются непарная вена и грудной проток. Слева к грудной части аорты прилежит париетальная плевра, у места её перехода в задний отдел левой медиастинальной плевры. В грудной полости грудная часть аорты отдает парные париетальные ветви, задние межреберные артерии, а также висцеральные ветви к органам заднего средостения. Продолжением грудной части аорты является брюшная часть аорты. Брюшная часть аорты начинается на уровне XII грудного позвонка, проходит через аортальное отверстие диафрагмы грудной клетки и продолжается до уровня середины тела IV поясничного позвонка. Брюшная часть аорты граничит с передней поверхностью тел поясничных позвонков. Она лежит забрюшинно, левее срединной линии. Справа от брюшной части аорты находится нижняя полая вена. Кпереди от брюшной части аорты находятся поджелудочная железа, горизонтальная (нижняя) часть двенадцатиперстной кишки и корень брыжейки тонкой кишки. Брюшная часть аорты отдает парные париетальные ветви к диафрагме грудной клетки и к стенкам брюшной полости. Брюшная часть аорты непосредственно продолжается в тонкую срединную крестцовую артерию. Висцеральными ветвями брюшной части аорты являются чревный ствол, верхняя и нижняя брыжеечные артерии (непарные ветви) и парные — почечные, средние надпочечниковые и яичковые (яичниковые) артерии.
- Политика конфиденциальности
- Пользовательское соглашение
- Правообладателям
- Аденома
- Без рубрики
- Гинекология
- Молочница
- О крови
- Псориаз
- Целлюлит
- Яичники
Видео КТ грудной клетки гипоплазия дуги аорты
Коарктация может представлять собой истинный порок, обусловленный генетическими нарушенияими, или являться следствием наличия аберрантной ткани протока в стенке аорты, что приводит к сужению перешейка в период закрытия протока (так называемая теория Skodaic). Третья гипотеза предполагает, что коарктация является морфологическим результатом нарушения гемодинамики во внутриутробном периоде, которая обусловлена внутрисердечными аномалиями, приводящими к перераспределению кровотока из аорты в легочную артерию и артериальный проток. В пользу, по крайней мере, двух последних гипотез имеются клинические и анатомические данные.
Тубулярная гипоплазия аорты выражается в генерализованном сужении проксимального отдела дуги аорты, при этом чаще всего страдает сегмент между левой общей сонной артерией и левой подключичной артерией или перешейком. В этот процесс, кроме того, могут вовлекаться брахиоцефальные сосуды.
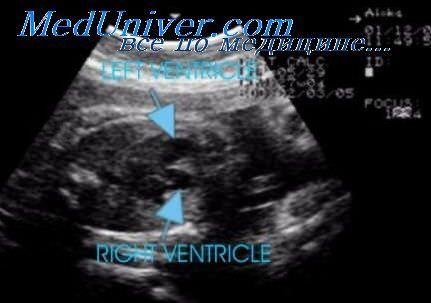
В 90% случаев Структурных аномалий сердца их составляют такие пороки, как стеноз аорты или недостаточность аортального клапана, дефекты межпредсердной и межжелудочковой перегородок, транспозиции аорты и легочного ствола, общий артериальный ствол и отхождение аорты и легочного ствола от правого желудочка. Двухстворчатый клапан аорты встречается в 25-50% наблюдений и аномальное строение митрального клапана — в 25-50%. Сопутствующая патология может выражаться в полной атриовентрикулярной блокаде.
Экстракардиальные аномалии включают в себя диафрагмальные грыжи, а также синдром Тернера (Turner) (но не синдром Нунан (Noonan)).
Рентгенодиагностика
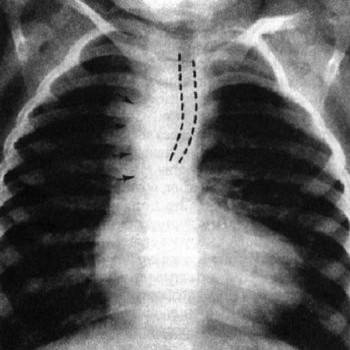
- Рентгенологические данные. При вдохе — недостаточная аэрация легких, при выдохе — гипераэрация. Признаки инфекции в легких. Выступ аорты виден с правой стороны тени средостения, а слева нормальная тень дуги аорты отсутствует. С левой стороны часто выявляется теневое изображение дивертикула, расположенного там, где в норме должен быть аортальный выступ. Нисходящая аорта иногда смещена в сторону легочных полей. В первом косом положении трахея сдвинута вперед, и тень дивертикула выявляется на уровне дуги между трахеей и позвоночником. В левом косом положении нисходящая аорта дает изгиб. На боковых рентгенограммах видна трахея, заполненная воздухом в верхней нормальной части и отчетливо суженной нижней.
- Исследование пищевода. Глоток бария обнаруживает резкое сужение пищевода и сдавление его левой боковой и задней поверхности, если имеется дивертикул или артериальная связка в замкнутом кольце. Выше выемки на задней поверхности пищевода определяется косо идущий вверх и влево отдельный дефект. Он вызывается сдавлением левой подключичной артерией, позади пищевода переходящей к левой ключице. Тень левой подключичной артерии, проходящей позади пищевода, расположена выше тени дуги правосторонней аорты. Пульсирующий левый дивертикул аорты выявляется позади пищевода. Пищевод смещен кпереди.
- Исследование трахеи липоидолом. При наличии симптомов сдавления трахеи контрастное исследование ее показывает локализацию аортального кольца. Введение в трахею липоидола выявляет вытянутую выемку по правой стенке трахеи, вызванную рядом расположенной дугой аорты, выемку на передней стенке трахеи от сдавления легочной артерией и вдавление на левой стенке трахеи — от артериальной связки. Если не имеется сдавления трахеи, то исследовать ее липоидолом нет смысла.
- Ангиокардиография. Ее производят при сочетании правосторонней дуги аорты с другими врожденными пороками сердца.
Как распознать порок
Диагностика порока не представляет собой затруднений еще в период вынашивания плода. Особенно это касается тех случаев, когда правая дуга аорты сочетается с другими, более тяжелыми аномалиями развития сердца. Тем не менее, для подтверждения диагноза, беременную женщину неоднократно обследуют, в том числе и на ультразвуковых аппаратах экспертного класса, собирают консилиум из врачей генетиков, кардиологов и кардиохирургов с принятием решения о прогнозах и возможности родоразрешения в условиях специализированного перинатального центра. Это обусловлено тем, что при некоторых видах пороков, сочетающихся с правой дугой аорты, новорожденному ребенку может потребоваться операция на сердце сразу же после родоразрешения.

Относительно клинических проявлений правой дуги аорты, следует упомянуть о том, что изолированный порок может никак себя не проявлять, лишь иногда сопровождаясь частой навязчивой икотой у ребенка. В случае сочетания с тетрадой Фалло, которая сопровождает порок в ряде случаев, клинические проявления ярко выражены и проявляются в первые сутки после родов, такие, как нарастающая легочно-сердечная недостаточность с выраженным цианозом (посинение кожи) у младенца. Именно поэтому тетраду Фалло относят к «синим» порокам сердца.
На каком скрининге видно порок у беременных?
Установить диагноз правосторонней дуги аорты можно уже на первом скрининге, то есть в 12-13 недель беременности. Более точные сведения о состоянии сердца плода возможно получить на втором и на третьем скрининговых ультразвуковых исследованиях (20 и 30 недель беременности).
Дополнительно уточнить отсутствие связи формирования правосторонней аорты с тяжелыми генетическими мутациями может анализ ДНК плода. В таком случае обычно проводится забор материала ворсин хориона или амниотической жидкости через прокол. В первую очередь исключается синдром Ди Джорджи.
Почему возникает порок
Любой порок развития формируется у плода в том случае, если на женщину во время беременности оказывают влияние негативные факторы окружающей среды – табакокурение, алкоголизм, наркомания, экология и неблагоприятный радиационный фон. Однако, немаловажную роль в развитии сердца у ребенка играют генетические (наследственные) факторы, а также имеющиеся хронические заболевания у матери или перенесенный инфекционные заболевания, особенно на ранних сроках беременности (грипп, герпетическая инфекция, ветрянка, краснуха, корь, токсоплазмоз и многие другие).
Но, в любом случае, при влиянии каких-либо из этих факторов на женщину на ранних сроках беременности нарушаются нормальные, сформированные в ходе эволюции, процессы онтогенеза (индивидуального развития) сердца и аорты.
Так, в частности, особенно уязвимым для сердца плода является срок беременности приблизительно 2-6 недель, так как именно в это время происходит формирование аорты.

Comments
(0 Comments)