Причины и симптомы дислипидемии
Общая характеристика заболевания
Дислипидемия – это врожденная или приобретенная патология обмена жиров, которая сопровождается нарушением синтеза, транспорта и выведения жиров из крови. Именно по этой причине, наблюдается повышенное их содержание в циркулирующей крови.
Существует несколько классификаций этого заболевания:
- по Фредриксону;
- в зависимости от механизма развития;
- в зависимости от типа липидов.
По Фредриксону классификация дислипидемий не получила широкой популярности среди врачей, но все таки иногда о ней вспоминают, ведь она принята ВОЗ. Главным фактором, учитывающимся при этой классификации, является тип липида, уровень которого повышен. Существует 6 типов дислипидемий, среди которых только 5, обладают атерогенной способностью, то есть приводят к быстрому развитию атеросклероза.
- первого типа – наследственная патология, при которой в крови пациента наблюдается повышенное содержание хиломикронов. Также это единственный тип, который не вызывает развитие атеросклероза
- второго типа (a и b) – наследственная патология, которая характеризуется гиперхолестеринемией (а) или комбинированной гиперлипидемией (b)
- третьего типа — дисбеталипопротеинемия, при которой характерно повышение уровня триглицеридов и липопротеидов низкой плотности
- четвертый тип – гиперлипидемия эндогенного происхождения, при которой повышен уровень липопротеидов очень низкой плотности
- пятый тип — наследственная гипертриглицеридемия, для которой характерно повышенное содержание в крови хиломикронов
По механизму возникновения классификация дислипидемий имеет несколько форм:
- первичная – является самостоятельным заболеванием и бывает:
- моногенная – наследственная патология, связанная с генными мутациями
- гомозиготная – очень редкая форма, когда ребенок получает дефектные гены по одному от обеих родителей
- гетерозиготная – получение дефектного гена от одного из родителей
- вторичная – развивается, как осложнение других заболеваний
- алиментарная – развитие этого типа заболевания, напрямую связано с избыточным употреблением в пищу жиров животного происхождения
В зависимости от того, какие жиры содержатся в крови в повышенном количестве выделяют:
- изолированная (чистая) гиперхолестеринемия — содержание в крови холестерина в комплексе с белком и липидами, липопротеидами
- комбинированная (смешанная) гиперлипидемия – повышенное количество в крови холестерина и триглицеридов (химические соединения жирных кислот и триглицерола)
Причины
Назвать одну причину, которая вызывает это заболевание невозможно. В зависимости от механизма развития причинами дислипидемии могут быть следующие факторы:
Первичная дислипидемия возникает в результате патологии генов одного или двух родителей и передается наследственно.
Причинами вторичной дислипидемии могут быть заболевания таких органов и систем:
- эндокринные заболевания (гипотиреоз, сахарный диабет)
- обструктивные заболевания гепатобилиарной системы (например, ЖКБ)
- длительный прием медикаментозных препаратов (мочегонные, иммунодепрессанты, бета-адреноблокаторы)
К алиментарной дислипидемии могут привести нарушения сбалансированного питания, то есть избыточное употребление в пищу животных жиров. Причем этот вид заболевания может быть нескольких форм:
- транзиторная – возникает после обильной и жирной пищи на следующие сутки после ее употребления;
- постоянная – наблюдается у лиц, постоянно употребляющих жирную пищу.
Факторами, способствующими возникновению и прогрессированию заболевания, могут быть: Оставайтесь рядом с нами на facebook:
- малоподвижный образ жизни;
- грубые нарушения диеты и питания;
- курение, злоупотребление алкогольными напитками;
- артериальная гипертензия;
- абдоминальный тип ожирения;
- мужской пол;
- возраст старше 45 лет;
- отягощенный семейный анамнез (инсульт, атеросклероз, ИБС).
Диагностика дислипидемии
Диагностика начинается со сбора анамнеза (истории болезни) и выяснения жалоб. Если у кровных родственников отмечалась ранняя смерть от сердечно-сосудистых заболеваний или сердечно-сосудистые события, необходимо проверить липидный спектр пациента. Жалобы при ДЛ появляются на клинических стадиях атеросклероза и говорят о далеко зашедшем заболевании.
При подозрении на семейно-генетическую ДЛ целесообразно проведение генетического анализа крови для выявления генов, отвечающих за развитие наследственной ДЛ, в том числе и у близких родственников пациента.
В клинической практике ДЛ диагностируют лабораторным способом. О заболевании свидетельствует превышение референсных значений в повторных анализах крови. Для определения показателей липидов и липопротеидов крови используется ряд формул:
- формула Фридвальда (верна, пока уровень ТГ не выше 4,5 ммоль\л);
- формула Климова или коэффициент (индекс) атерогенности;
- соотношение атерогенных и антиатерогенных апобелков.
В последние годы широко используется такой показатель, как холестерин-не-липопротеины высокой плотности (ХС-не-ЛПВП), который определяется по формуле: ХС − ЛВП.
Важно выявлять сопутствующие заболевания ДЛ, такие как сахарный диабет, ожирение, метаболический синдром и другие эндокринные дисфункции. При правильной интерпретации лабораторных показателей диагностика ДЛ чаще всего не вызывает трудности
Сложнее проводить дифференциальную диагностику между различными ДЛ (первичная, вторичная, приобретённая, семейная)
При правильной интерпретации лабораторных показателей диагностика ДЛ чаще всего не вызывает трудности. Сложнее проводить дифференциальную диагностику между различными ДЛ (первичная, вторичная, приобретённая, семейная).
Патогенез дислипидемии
Основными липидами плазмы крови являются:
- холестерин (ХС) — предшественник желчных кислот, половых гормонов и витамина Д;
- фосфолипиды (ФЛ) — основные структурные компоненты всех клеточных мембран и внешнего слоя липопротеиновых частиц;
- триглицериды (ТГ) — липиды, образующиеся из жирных кислот и глицерина, которые поступают в организм с пищей, затем транспортируются в жировые депо или включаются в состав липопротеинов.
Жирные кислоты (ЖК) плазмы крови — источник энергии и структурный элемент ТГ и ФЛ. Они бывают насыщенными и ненасыщенными. Насыщенные ЖК входят в состав животных жиров. НенасыщенныеЖК составляют растительные жиры и делятся на моно- и полиненасыщенные жирные кислоты. Мононенасыщенные ЖК в большом количестве содержаться в оливковом масле, а полиненасыщенные — в рыбьем жире и других растительных маслах. Считается, что все эти жиры необходимы человеку, их сбалансированное количество должно составлять до 30% суточного каллоража пищи и распределяться примерно на три равные части между моно-, полиненасыщенными и насыщенными ЖК.
Соединение жиров с белками называют липопротеинами или липопротеидами.
| Основные липопротеиды крови | Размер | Атерогенность(вклад в уровень ХС плазмы) |
|---|---|---|
| Хиломикроны | 500 нМ | Незначительный |
| Липопротеины очень низкой плотности (ЛОНП) | 40 нМ | 13% |
| Липопротеины низкой плотности (ЛНП) | 10-20 нМ | 70% |
| Липопротеины промежуточной плотности (ЛПП) | 8-10 нМ | Незначительный |
| Липопротеины высокой плотности (ЛВП) | 7 нМ | 17% |
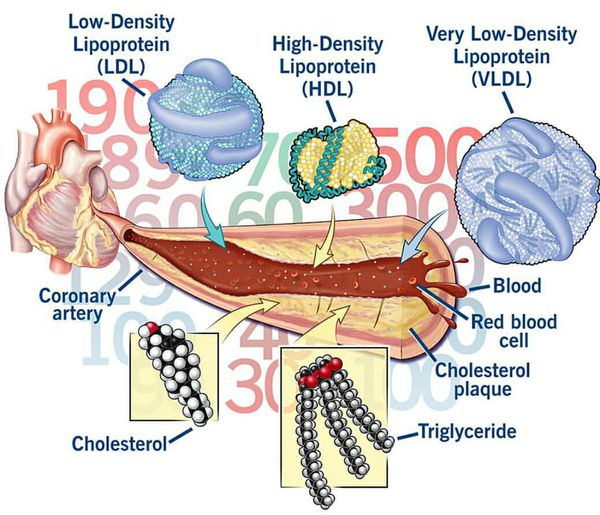
Хиломикроны — самые крупные липопротеиновые частицы, тесно связанные с жирной пищей. Они, как и липопротеины промежуточной плотности, не оказывают значительного влияния на атеросклероз.
Липопротеины высокой плотности способствуют обратному переносу ХС из сосудистой стенки в печень. В последнее время клиническое значение этих липопротеинов снизилось, так как появились данные о том, что более важным фактором является не их концентрация в крови, а функциональность.
Липопротеины низкой плотности обладают особой атерогенностью. Они, находясь в крови в повышенном количестве и будучи в модифицированном (окисленном) состоянии, проникают под повреждённый эндотелий артерий мышечного и эластического типа, формируя атеросклеротические бляшки и способствуя их деструкции. Именно ЛНП являются целью гиполипидемической и антиатеросклеротической терапии.
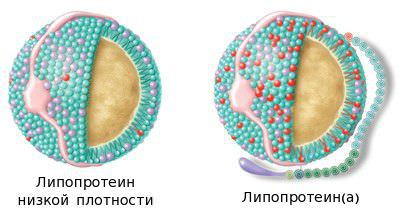
Помимо прочего выделяют липопротеин(а) — Лп(а). Это атерогенная липопротеиновая частица с диаметром 26 нМ. По своей структуре она похожа на ЛНП, но отличается наличием в своём составе уникального апобелка — апо(а). Данный белок имеет 98% сходство с молекулой плазминогена, что обеспечивает участие частицы в процессах атеротромбоза. Концентрация Лп(а) в крови имеет прямую связь с тяжестью атеросклероза и рассматривается как независимый биохимический маркер его развития.
Существует также липопротеин ассоциированная фосфолипаза 2 типа, играющая существенную роль в обмене липидов и липопротеидов.
Под воздействием различных эндогенных и экзогенных факторов происходит изменение соотношения концентрации в крови перечисленных липидов и липопротеидов, что и приводит к ДЛ.
Симптомы дислипидемии
Так как ДЛ является лабораторным синдромом, то её проявления связаны с атеросклерозом артерий тех органов и тканей, которые они кровоснабжают:
- ишемия головного мозга;
- ишемическая болезнь сердца;
- облитерирующий атеросклероз артерий нижних конечностей и т. д.
Ишемическая болезнь сердца – наиболее распространённое и грозное атеросклероз зависимое заболевание. От него погибает больше людей, чем от всех видов рака. Чаще всего это заболевание проявляется в виде стенокардии или инфаркта миокарда.
Стенокардию раньше называли «грудной жабой», что точно характеризует симптомы заболевания — давящие или сжимающие ощущения за грудиной на высоте физической или эмоциональной нагрузки, продолжающиеся несколько минут и прекращающиеся после прерывания нагрузки или приёма нитроглицерина.
Инфаркт миокарда связан с разрывом атеросклеротической бляшки в сердечной артерии и формированием тромба на бляшке. Это приводит к быстрому перекрытию артерии, острой ишемии, повреждению и некрозу миокарда.
От хронической и острой ишемии может страдать головной мозг, что проявляется головокружением, потерей сознания, выпадением речевой и двигательной функции. Это не что иное, как мозговой инсульт или прединсультное состояние — транзиторная ишемическая атака. При облитерирующем атеросклерозе нижних конечностей происходит снижение кровоснабжение ног. Стоит отметить, что долгое время атеросклероз остаётся бессимптомным, клинические проявления начинаются при сужении артерии на 60-75%.
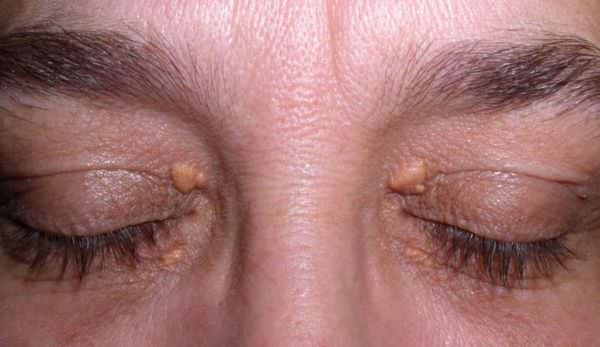
Семейно-генетические дислипидемии могут проявляться стигматами, такими как ксантомы кожи и ксантелазмы век.
Значительное повышение концентрации триглицеридов крови (более 8 ммоль/л) может приводить к острому панкреатиту, который сопровождается сильной болью в верхнем отделе живота, тошнотой, рвотой, учащённым сердцебиением и общей слабостью.
Лечение болезни
Медикаментозный путь лечения заключается в приеме:
- Статинов — лекарств, которые помогают снижать биосинтез холестерина в клетках печени. Данные средства оказывают противовоспалительное действие. Наиболее распространенными являются Аторвастатин, Ловастатин, Флувастатин.
- Фибратов, назначаемых при повышенном уровне триглицеридов. Лечение способствует увеличению ЛПВП, что препятствует появлению атеросклероза. Наиболее эффективным является комбинирование статинов и фибратов, тем не менее могут возникать тяжелые неприятные последствия, такие как миопатия. Из этой группы применяют Клофибрат, Фенофибрат.
- Никотиновой кислоты в составе Ниацина, Эндурацина. Данные препараты обладают гиполипидемическим свойством.
- Полиненасыщенных жирных кислот, омега-3. Их можно найти в рыбьем жире. Это лечение помогает уменьшить уровень холестерина, липидов, ЛПНП и ЛПОНП в крови. Такие препараты являются антиатерогенными, могут улучшать реологические функции крови и тормозить процесс образования тромбов.
- Ингибиторов абсорбции холестерина, помогающих остановить всасывание в тонкой кишке. Самым известным препаратом выступает Эзетимиб.
- Смол для соединения желчных кислот: Колестипола, Холестирамина. Данные средства нужны в качестве монотерапии при гиперлипидемии или же в составе комплексного лечения с иными гипохолестеринемическими препаратами.
Домашние методы
Народные средства помогают снижать уровень холестерина и улучшают состояние сосудов. Они могут применяться как дополнительная помощь.
Наиболее распространенными методами являются:
- Прием картофельного сока. Его необходимо пить ежедневно натощак. Для этого сырой картофель очищают, моют и натирают, отжимают содержимое. Полученный напиток пьют в свежем виде.
- Смесь лимона, меда, масла растительного. Пить такое лекарство необходимо длительное время, не менее 2-3 месяцев.
- Мелиссовый чай. Он хорошо успокаивает и тонизирует, улучшает сосуды мозга и сердца.
- Ванночки с крапивой. Для этого свежесрезанное растение кладут в горячую ванну. Настояв полчаса, доводят до необходимой температуры, и в эту воду погружают ноги. Это помогает остановить атеросклероз в нижних конечностях.
Типы дислипидемий
Что это такое и как лечить? Дислипидемия (гиперлипидемия) — это повышение содержания липидов и липопротеинов относительно оптимальных значений и/или возможное снижение уровней липопротеинов высокой плотности или альфа-липопротеинов
В группе дислипидемий основное внимание уделяется гиперхолестеринемии, так как повышенный уровень холестерина (липопротеинов низкой плотности) напрямую связан с повышенным риском возникновения ИБС
В плазме две основные фракции липидов представлены холестерином и триглицеридами. Холестерин (ХС) — важнейший компонент клеточных мембран, он формирует «каркас» стероидных гормонов (кортизол, альдостерон, эстрогены и андрогены) и желчных кислот. Синтезируемый в печени ХС поступает в органы и ткани и утилизируется самой печенью. Бόльшая часть ХС в составе желчных кислот оказывается в тонком кишечнике, из дистальных отделов которого абсорбируется примерно 97 % кислот с последующим возвратом в печень (так называемая энтерогепатическая циркуляция холестерина). Триглицериды (ТГ) играют важную роль в процессе переноса энергии питательных веществ в клетки. ХС и ТГ переносятся в плазме только в составе белково-липидных комплексов — липопротеинов (в состав комплексов входит простой белок — протеин).
В настоящее время существует несколько классификаций дислипидемий. Одна из них разделяет дислипидемии на виды по факторам возникновения на первичные и вторичные.
Первичные дислипидемии — нарушения липидного обмена, чаще всего связанные с генетическими отклонениями. К ним относят: обычные (полигенные) и семейные (моногенные) дислипидемии, семейную гиперхолестеринемию, семейную эндогенную гипертриглицеридемию, семейную хиломикронемию, семейную комбинированную дислипидемию.
Классификация первичных липидных нарушений была разработана еще в 1965 году американским исследователем Дональдом Фредриксоном. Она принята ВОЗ в качестве международной стандартной номенклатуры дислипидемий/гиперлипидемий и остается самой распространенной их классификацией (см. таблицу 1).
|
ТТип |
Наименование |
Этиология |
Выявляемое нарушение |
Встречаемость в общей популяции, % |
|
Тип I |
Первичная гиперлипопротеинемия, наследственная гиперхиломикронемия |
Пониженная липопротеинлипаза (ЛПЛ) или нарушение активатора ЛПЛ – апоС2 |
Повышенный уровень ХМ |
0,1 |
|
Тип IIa |
Полигенная гиперхолестеринемия, наследственная гиперхолестеринемия |
Недостаточность ЛПНП-рецептора |
Повышенные ЛПНП (ТГ в норме) |
0,2 |
|
Тип IIb |
Комбинированная гиперлипидемия |
Снижение ЛПНП-рецептора и повышенный апоВ |
Повышенные ЛПНП, ЛПОНП и ТГ |
10 |
|
Тип III |
Наследственная дис-бета-липопротеинемия |
Дефект апоЕ (гомозиготы апоЕ 2/2) |
Повышенные ЛППП, увеличение уровня ХМ |
0,02 |
|
Тип IV |
Эндогенная гиперлипидемия |
Усиленное образование ЛПОНП и их замедленный распад |
Повышенные ЛПОНП |
1 |
|
Тип V |
Наследственная гипертриглицеридемия |
Усиленное образование ЛПОНП и пониженная липопротеинлипаза |
Повышенные ЛПОНП и ХМ |
1 |
Вторичные дислипидемии — нарушения липидного обмена, развивающиеся на фоне следующих заболеваний:
- ожирение (повышение уровня ТГ, снижение ХС-ЛПВП);
- малоподвижный образ жизни (снижение уровня ХС-ЛПВП);
- сахарный диабет (повышение уровня ТГ, общего ХС);
- употребление алкоголя (повышение уровня ТГ, ХС-ЛПВП);
- гипотиреоз (повышение уровня общего ХС);
- гипертиреоз (снижение уровня общего ХС);
- нефротический синдром (повышение уровня общего ХС);
- хроническая почечная недостаточность (повышение уровня общего ХС, ТГ, снижение ЛПВП);
- цирроз печени (снижение уровня общего ХС);
- обструктивные заболевания печени (повышение уровня общего ХС);
- злокачественные новообразования (снижение уровня общего ХС);
- синдром Кушинга (повышение уровня общего ХС);
- ятрогенные поражения на фоне приема: оральных контрацептивов (повышение уровня ТГ, общего ХС), тиазидных диуретиков (повышение уровня общего ХС, ТГ), b-блокаторов (повышение уровня общего ХС, снижение ЛПВП), кортикостероидов (повышение уровня ТГ, повышение общего ХС). Значения уровня холестерина см. в таблице 2.
|
Общий ХС, ммоль/л |
ХС-ЛПНП, ммоль/л |
|
|
Нормальный уровень |
ниже 5,2 (200 мг/дл) |
ниже 3,0 (115 мг/дл) |
|
Пограничная (легкая) гиперхолестеринемия |
5,2–6,2 (200–250 мг/дл) |
3,4–4,0 (130–159) |
|
Гиперхолестеринемия |
выше 6,2 (250 мг/дл) |
4,1–4,8 (160–189) |
|
Целевой уровень для больных ИБС, имеющих клинические проявления ССЗ, и больных сахарным диабетом |
менее 4,5 (175 мг/дл) |
менее 2,5 (100 мг/дл) |
Классификация
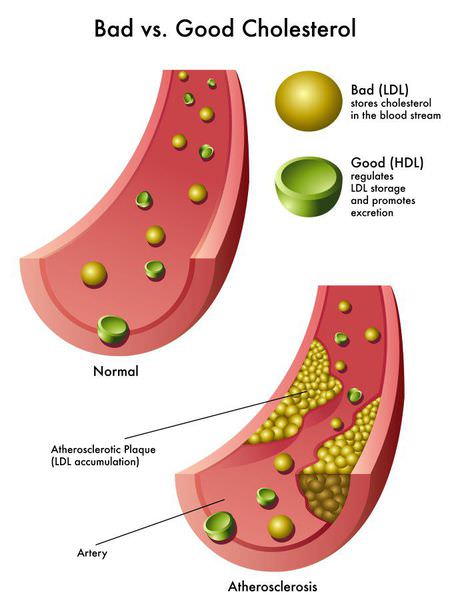
В крови находятся различные формы липидов. Основными разновидностями являются холестерин и триглицериды. Большинство болезней связано с соотношением фракций холестерина – липопротеинов различной плотности.
Это особые транспортные белки, в которые «упакован» холестерин для транспортировки по крови. Их делят на «плохие» — низкой и очень низкой плотности (ЛПНП и ЛПОНП), они способны вызывать атеросклероз, а также «хорошие» с высокой плотностью (ЛПВП), они обеспечивают синтез необходимых веществ.
Типы
В зависимости от преобладания какого-либо вида жиров выделены типы дислипидемии:
- Тип 1. Повышены только крупные липопротеины. Безопасен в плане развития атеросклероза.
- Тип 2а. Наследственный, повышены ЛПНП.
- Тип 2б. Комбинированный – высокие триглицериды и ЛПНП, ЛПОНП.
- Тип 3. Генетически обусловленное увеличение концентрации ЛП промежуточной плотности.
- Тип 4. Ускоренное образование и медленное выведение ЛПОНП.
- Тип 5. Повышены хиломикроны (как и при 1 типе) и ЛПОНП.
Каждый из этих типов имеет свои особенности лечения.

Наследственная
Передается с дефектными генами от родителей. Тип наследования может быть:
- гомозиготным – от обоих родителей, протекает с тяжелыми осложнениями, встречается редко;
- гетерозиготным – нарушение холестеринового обмена передалось от матери или отца, частота диагностики 1:500 среди популяции.
При моногенном наследовании патология имеется только на генетическом уровне, а полигенная дислипидемия подразумевает и отягощенную наследственность, и влияние внешних факторов. В структуре причин атеросклероза последний вариант занимает наибольшую часть.
Первичная, вторичная
При семейных случаях нарушения липидного обмена диагностируют первичную, а при заболеваниях – вторичную форму дислипидемии.
Любой серьезный патологический процесс в органах, причастных к обмену холестерина, может вызывать нарушение его содержания в крови.
К таким системам относятся: печень, почки, кишечник, желчный пузырь, все эндокринные железы.
Смотрите на видео о причинах дислипидемии и ее лечении:
Список литературы
-
1.
Арабидзе Г.Г. Атеросклероз и факторы риска. Клиническое значение аполипопротеинов в развитии ИБС / Г.Г. Арабидзе, К.И. Теблоев. — М.: Литтерра, 2008. — 242 c. -
2.
Береславская Е.Б. Атеросклероз. Современный взгляд на лечение и профилактику . — СПб.: ИГ «Весь», 2005. — 128 с. -
3.
Быков А.Т. Восстановительная медицина и экология человека. — М.: ГЭОТАР-Медиа, 2009. — 683 с. -
4.
Быков А.Т. Оптимизация профилактических мероприятий у пациентов с факторами риска сердечно-сосудистых заболеваний / А.Т. Быков, А.В. Чернышёв // Вопросы курортологии, физиотерапии и лечебной физической культуры. — 2012. — № 2. — С. 3-6. -
5.
Быков А.Т., Чернышёв А.В., Хутиев Т.В. и др. Восстановительное лечение больных с кардиологической и кардиометаболической патологией // Вестник восстановительной медицины. — 2009. — № 5. — С. 56-60. -
6.
Городецкий В.Б. Атеросклероз. Профилактика, диагностика и лечение / А.В. Городецкий, В.Б. Шульц. — М.: Эксмо, 2008. — 256 с. -
7.
Аронов Д.М., Ахмеджанов Н.М., Балахонова Т.В. и др. Национальные клинические рекомендации по диагностике и коррекции нарушений липидного обмена с целью профилактики и лечения атеросклероза // Кардиоваскулярная терапия и профилактика. — 2009. — Т. 8. — № 6. — 82 с. -
8.
Нестеров Ю.И. Атеросклероз. Диагностика, лечение, профилактика. — М.: Феникс, 2007. — 256 с. -
9.
Вартазарян М.А., Быков А.Т., Чернышёв А.В., Лобасов Р.В. Оптимизация физических методов первичной профилактики заболеваний, ассоциированных с атеросклерозом заболеваний // Курортная медицина. — 2015. — № 3. — С. 55-58. -
10.
Вартазарян М.А., Быков А.Т., Чернышёв А.В., Ходасевич Л.С. Оптимизация алгоритма выявления и дифференцированной немедикаментозной коррекции факторов риска и доклинических стадий атеросклероза в первичном звене здравоохранения на курорте заболеваний. — 2017. — № 3. — С. 4-11. -
11.
Разумов А.Н. Научные организационные основы восстановительной медицины: учебник по восстановительной медицине / А. Разумов, И. Бобровницкий, А. Василенко. — М., 2009. — 640 с. -
12.
Чернышёв А.В. Сравнительный анализ эффективности традиционного и оптимизированного комплекса немедикаментозной терапии больных с изолированной и сочетанной патологией сердечно-сосудистой системы и обмена веществ // Journal of Preventive Medicine, USA. — 2014; 2(1): 1-4. -
13.
Чернышёв А.В. Профилактика и немедикаментозная терапия сердечно-сосудистой патологии // LAPLAMBERT Academic Publishing. Germany. Saarbrucken. — 2014. — 378 с. -
14.
Manoharan G., Ntalianis A., Muller O. et al. Severity of coronary arterial stenoses responsible for acute coronary syndromes // Am J Cardiol. — 2009. -
15.
Jellinger P.S., Handelsman Y., Rosenblit P.D. et al. American Association of Clinical Endocrinologists and American College of Endocrinology. Guidelines for management of dyslipidemia and prevention of cardiovascular disease // Endocr Pract. — 2017. — № 2. — С. 1-87.
https://probolezny.ru/static/logo_pb.png
Выберите свой город
Вход в личный кабинет
Причины развития дислипидемии
Первичное (врожденное) нарушение жирового обмена возникает при наличии аномального участка хромосомы, отвечающего за образование холестерина в организме. Гораздо чаще встречаются приобретенные дислипидемии. Их провоцируют следующие заболевания:
- пониженная функция щитовидной железы,
- сахарный диабет,
- нефротический синдром,
- заболевания печени,
- желчнокаменная болезнь, калькулезный холецистит.
Длительный прием мочегонных средств, цитостатиков, бета-блокаторов также способен привести к нарушенному обмену липидов. Большую роль играет поступление жиров животного происхождения с пищей, особенно при постоянном злоупотреблении ними.
Прогрессирование дислипидемии происходит при наличии факторов риска. Их подразделяют на устранимые (модифицируемые) и неизменные. К причинам, на которые можно повлиять, относятся:
- низкая двигательная активность,
- питание жирной пищей,
- тип личности с высоким уровнем эмоциональности,
- курение,
- употребление большого количества спиртных напитков,
- устойчивое повышение давления крови,
- ожирение,
- сахарный диабет.
Немодифицируемые факторы риска включают: мужской пол, возраст после 45 лет, семейные случаи дислипидемии, инфарктов и инсультов, ранней внезапной сердечной смерти.

Comments
(0 Comments)