Дискинезия желчевыводящих путей
Как и когда начинать лечение
Если у ребенка установлен был диагноз «дискинезия желчевыводящих путей», то игнорировать это состояние не стоит. Так как постоянный «застой» желчи в желчном пузыре может привести к формированию камней, особенно, если причиной нарушения является воспаление пузыря или желчных протоков
Лечение дискинезии по гипермоторному и гипомоторному типу очень отличается, поэтому важно правильно установить причину данного состояния. Но есть общие рекомендации:
Режим питания. Если ребенок ежедневно питается в одно и то же время, и избегает «перекусов» между основными приемами пищи, то это со временем приводит к выработке рефлекса нервной системой. Желудочно-кишечный тракт «готов» к приему пищи и работает слажено.
Профилактика стрессов. Во время стрессовых ситуаций у ребенка вырабатывается большое количество адреналиноподобных веществ, которые вызывают не только спазм сосудов, но и желчевыводящих путей. Если ребенок постоянно нервничает – у него возникают проблемы с пищеварением. Решением в данной ситуации может стать режим дня. Ребенку нужна четкость и определенность, «уверенность в завтрашнем дне». Это поможет избежать стрессов. Если простой организацией режима проблему решить не удается, то назначаются успокоительные средства, но только после консультации врача.
Лечение глистной инвазии и лямблиоза. Защитить ребенка от гельминтов никак не удастся, поэтому, следует регулярно, не менее двух раз в год проводить курсы дегельминтизации – давать противоглистные препараты с профилактической целью
Но если ребенок уже страдает дискинезией, то давать противоглистные препараты нужно с осторожностью, и после консультации врача. Так как некоторые препараты обладают «глистогонным» свойством за счет стимуляции перистальтики, в том числе и стимуляции сокращения желчевыводящих путей
А это может только усилить проявление основной проблемы.
Дискинезию желчевыводящих путей по гипомоторному типу лечат по принципу стимуляции. Для этого используют различные желчегонные средства, которые ускоряют моторику и стимулирую сокращение желчного пузыря. При этой форме заболевания особо важна организация рационального питания. Из средств народной медицины, хорошо применять отвары желчегонных растений: кукурузные рыльца, шиповник, пижма.
Дискинезия желчевыводящих путей по гипермоторному типу требует другого подхода. Она чаще связана с деятельностью нервной системы, поэтому в данном случае нужно организовать правильный режим дня ребенка. Из лекарственных средств применяются препараты группы спазмалитиков, например но-шпа, папаверин. Их действие направлено на расслабление стенок желчного пузыря и протоков, т.е., ликвидации спазма. Из трав применяют ромашку – она снимает воспаление, валериану и мяту – благоприятно действуют на нервную систему ребенка, корень солодки – нужно применять с осторожностью, так как он стимулирует выделение слизи в дыхательных и пищеварительных путях и может стать причиной рвоты.
Лечение в различных санаториях и курортах. Выбор санатория проводится с учетом типа дискинезии, только после окончания курса основного лечения, когда причина по-возможности была устранена, и у ребенка нет признаков воспаления желчевыводящих путей.
Общеукрепляющие мероприятия: применение витаминов и минералов, особенно в период активного роста ребенка, регулярные умеренные занятия спортом, прогулки на свежем воздухе – все это будет не лишним для детей любого возраста.
Лечение ребенка можно проводить дома, так как оно не требует применения каких-то сложных схем.
Эффералган детский — когда можно давать ребенку. Противопоказания и рекомендуемая дозировка.
Все про лечение коклюша у детей.
Госпитализация проводится:
- При первом обращении, чтобы установить точный диагноз и провести комплексное обследование;
- В случае, если нельзя обеспечить качественный уход за ребенком в домашних условиях;
- Если состояние ребенка тяжелое (частые интенсивные приступы, присоединение другого заболевания).
Диагностика заболевания
При появлении любых симптомов, свидетельствующих о неправильной работе организма, рекомендуется обратиться за консультацией к квалифицированному специалисту. Дискинезию опытный специалист может определить на первом осмотре с помощью пальпации и по внешнему виду пациента.
На консультации выявляют причины возникновения подобных симптомов. С чем связаны проявившиеся признаки недомогания — вредные привычки, окружающая экологическая обстановка, тяжелые условия труда или перенесенные недуги, выявленные опухоли.
При помощи пальпации специалист определяет степень остроты болевых ощущений на вдохе. Производя простукивание, осуществляет измерение размеров селезенки и печени.
После приема врача, больной направляется на прохождение лабораторных анализов и инструментального обследования внутренних органов:
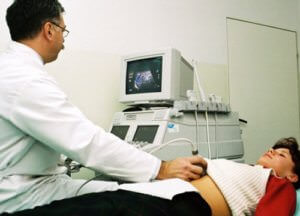
УЗИ-диагностика
- Общий и биохимический анализ крови (ОАК) – не всегда имеет возможность определить проявившийся недуг. В момент воспаления отмечает увеличенный объем лейкоцитов, а также выявляет продукты распада белка и его видов.
- Общий анализ мочи (ОАМ) – отмечает пигментные вещества, производимые желчью.
- Липидограмма – уточняет нарушения в обычном функционировании липидов.
- Маркеры – имеющие возможность определить наличие вирусов, поражающих печень.
- Анализы на гельминты – исследование каловых масс на присутствие паразитов.
- Ультразвуковое исследование (УЗИ) свидетельствует об измененных размерах внутренних органов брюшной полости, уточнения формы и присутствия камней, перетяжек или загибов.
- Дуоденальное зондирование – обследование двенадцатиперстной кишки при введении зонда через рот или нос
- Фиброэзофагогастродуоденоскопия (ФЭГДС) – проводится путем осмотра через эндоскоп.
- Холецистография – производится осмотр с помощью метода рентгенографии внепеченочных желчных ходов, выпивается контрастная жидкость, окрашивающая накопления в организме.
При необходимости пациент дополнительно проходит осмотр у терапевта. На основании проведенных анализов и полученных результатов, назначается результативное и действующее в быстрые сроки лечение.
Профилактические меры, использующиеся для предотвращения развития ДЖВП
Разработаны основные советы для предупреждения возникновения функциональных расстройств жёлчевыводящих путей:
- поддерживать оптимальную массу тела;
- придерживаться рационального питания (главное правило — исключение голодания и большого количества пищи, содержащей легкоусваиваемые углеводы);
- соблюдать достаточную физическую активность;
- исключить вредные привычки;
- не заниматься самолечением, не принимать самостоятельно лекарственных препаратов;
- своевременно лечить любые заболевания и патологические состояния;
- поддерживать здоровый эмоциональный и психологический фон.
Принципы лечения
Когда развиваются симптомы дискинезии желчного пузыря, лечение необходимо начинать сразу, не дожидаясь развития осложнений и серьезных проблем в работе органов пищеварения. Помощь при этом недуге должна быть комплексной, включающей особую диету, воздействие на причину появления патологии, устранение проблем с пищеварением и купирование симптоматики.
Особенности питания
Когда у больного возникает дискинезия желчных путей, то очень важную роль для восстановления нормального оттока играет питание и регулярность приема пищи.
Принципы диеты при данном нарушении заключаются в следующем:
Для стимуляции постоянного оттока желчи следует есть часто и небольшими порциями. Этот же принцип следует соблюдать при ожирении и необходимости ускорить обменные процессы в организме.
Нужно полностью прекратить употреблять жареные, копченые и маринованные блюда. Фастфуд, алкоголь, крепкий кофе и чай находятся под запретом. Нужно ограничить потребление фасоли и прочих бобовых культур
Следует убрать со стола все виды колбасных изделий.
Важно постоянно использовать продукты, которые способствуют выведению и секреции желчи. К ним относятся растительные масла, фрукты, ягоды и овощи в свежем виде, травяные чаи.
Можно есть макароны и каши из круп
Полезен отрубной хлеб и первые блюда на овощных бульонах. Мясо следует подавать на стол только диетическое, молочная продукция должна быть нежирной.
Консервативное лечение
Как лечить дискинезию желчевыводящих путей при помощи медикаментов? Когда возникает нарушение в работе желчных путей, лечение следует проходить у терапевта или гастроэнтеролога. С целью улучшения состояния больного врач может порекомендовать такие медикаментозные средства:
- Если причиной заболевания становится инфекция, то больному назначаются антибактериальные, противовирусные или антимикотические препараты. При заражении глистами необходимо использование антигельминтной терапии.
- При дисбактериозе пациенту следует принимать длительное время пробиотики, а витаминная недостаточность требует коррекции при помощи поливитаминных комплексов.
- Нормализовать работу вегетативной нервной системы помогают седативные лекарственные вещества или отвары успокоительных трав. Если преобладает гипотонический вариант дискинезии, то рекомендуется использование тонизирующих средств.
- При гиперкинезии следует применять холеретики для нормализации оттока желчи. К ним относится аллохол, фламин, холензим. Устранить болевой синдром в данном случае помогут спазмолитики.
- При гипокинезии показаны холекинетики (ксилит, магнезия или сорбит). Очень полезно при развитии признаков холестаза использовать очищение печени с помощью различных средств (слепое зондирование).
- Для восстановления работоспособности и повышения общего тонуса организма используются специальные упражнения лечебной физкультуры.
- В качестве физиотерапевтических методик в данном случае помогает ультразвук, диадинамотерапия, электрофорез с магнезией, используются токи низкой частоты.
Проявления нарушений
Дискинезия желчных путей имеет разнообразные признаки в зависимости от причины, которая её спровоцировала. Но все больные жалуются на целый комплекс нервозных состояний:
- быструю утомляемость;
- повышенную раздражительность;
- плаксивость;
- перепады настроения;
- слабость в мышцах;
- пониженное артериальное давление;
- частое сердцебиение;
- усиленное потоотделение;
- тревожность;
- беспокойство без видимой причины;
- частые головные боли.

Основным симптомом является боль. При гипотоническом типе она тупая, ноющая, постоянная, с усилением после приёма пищи. При гипертоническом варианте — резкая, интенсивная, отдаёт в правую часть. Особенно обостряется после употребления жирных блюд, стресса, физической нагрузки. В некоторых случаях продолжается полчаса. Между приступами болезненность может проявляться слева, общее состояние при этом может быть нормальным.
Горький привкус во рту бывает, когда развивается дискинезия желчевыводящих путей по гипотоническому типу. Такое неприятное чувство присутствует после сна, приёма пищи, в запущенных случаях постоянно. При гиперкинетике во рту появляется неприятная сухость. Часто присоединяются неприятный запах из ротовой полости, желтоватый налёт на языке.
Тошнота со рвотой обязательно провоцируются какими-то отклонениями в правильном питании – перееданием, слишком жирной пищей, недостаточным пережёвыванием. Рвота при дискинезии (ДЖВП) часто сопровождается остатками непереваренной пищи.

Нарушение переваривания пищи в виде запора или поноса происходит из-за нерегулярного поступления желчи в кишечник. При гипотоническом типе заболевания малое количество желчи приводит к плохому усвоению жиров, медленному продвижению пищевого комка по системе пищеварения. В результате образуются кишечные газы, провоцируется образование запоров.
Когда дискинезия желчного пузыря развивается по гипертоническому типу, желчи в кишечнике много. Проникать туда она может не только во время пищеварения, но и в пустой кишечник, из-за этого возникает понос.
Уменьшение веса происходит за счёт нарушения процесса пищеварения, плохого всасывания полезных веществ, хуже всего работает жировой обмен. Недостаток желчи в системе пищеварения отрицательно сказывается на аппетите. Хроническое течение болезни существенно понижает массу тела.
Специфический синдром развивается при недостаточном поступлении желчи в двенадцатиперстную кишку. Кожа приобретает желтоватый оттенок, начинает чесаться. Слюна, слёзы, белок глаз тоже становятся жёлтыми. Моча, каловые массы темнеют. Печень увеличивается в размерах. 50% больных отмечают наличие таких симптомов.
Народные рецепты лечения
Лечение дискинезии желчевыводящих путей лучше всего проводить в комплексе с использованием народных методик. Но перед их приготовлением и приемом следует проконсультироваться с лечащим врачом. Для улучшения оттока желчи народная медицина советует:
- смешать томатный сок и капустный рассол в равных пропорциях и пить по одному стакану этой смеси натощак ежедневно;
- перед едой употреблять по одной большой ложке растительного масла (лучше всего с этой целью взять оливковое);
- регулярно пить зеленые сорта чая.
Для лечения желчевыводящих путей народными средствами можно приготовить следующие травяные отвары и настои:
- Взять по одной большой ложке лапчатку, чистотел и мяту. Перемешать измельченное сырье, а потом залить сбор стаканом кипятка. Настаивать 40 минут и пить, разделив дозу на две части, утром и вечером.
- Помогают снять с желчевыводящих путей напряжение и спазм отвар из почек березы. Их следует взять в количестве 300 граммов, залить одним литром воды и нагревать до кипения. После этого варить около 60 минут, остудить и процедить. Средство необходимо для приема внутрь по 100 мл, трижды в день.
- Для приготовления следующего снадобья необходимо взять три стакана березового сока и одну большую ложку корня аир. Потом в готовый отвар можно добавить мед по собственному вкусу. Корень необходимо измельчить и насыпать в сок, прогреть на маленьком огне смесь в течение пятнадцати минут. До готовности следует ее настоять около двух часов. Пить по три раза, за полчаса до приема пищи, объем разовой дозы должен составлять 100 мл.
- Сок березы можно применять с порошком ятрышника с добавлением меда в готовое средство. Нужно приготовить 50 мл сока на 5 граммов клубней растения, размешать в холодном виде. Необходимо подогреть 500 мл сока и медленно влить в смесь. Затем варить все на маленьком огне в течение четверти часа, постоянно помешивая. Принимать по половине стакана, три раза в сутки.
- Для следующего отвара понадобится чистотел и мята (по три больших ложки каждого), цикорий, корни одуванчика и крушина (по две ложки), плоды можжевельника, репчатый лук и тысячелистник (по одной большой ложке). Все ингредиенты требуется тщательно смешать, взять столовую ложку этой смеси и настаивать в 500 мл кипятка. Через 6 часов процедить, добавить мед и пить по две больших ложки дважды в день, не менее одной недели. Отвар принимается только натощак, есть можно через час после его использования.
Практикуется лечение дискинезии желчного пузыря глиной. Следует накладывать зеленую или голубую глину на два часа на больную область. Повторять дважды в день в течение месяца. Народные целители советуют принимать внутрь маленький кусочек белой глины утром и вечером перед сном.
Лечение ДЖВП гипомоторного типа у детей
I. Общережимные мероприятия:
Дети с ДЖВП очень часто страдают расстройствами вегетативной нервной системы
Для таких ребят очень важно наладить режим дня. Должен быть достаточный сон и отдых, минимальны эмоционально-психические нагрузки.
Малоподвижный образ жизни способствует застою желчи, поэтому необходимо больше двигаться
Очень полезна утренняя зарядка.
Не рекомендуются занятия спортом, требующие больших физических нагрузок и напряжения.
II. Диета. В целом детям с гипомоторной ДЖВП нужно придерживаться принципов диетического питания, указанных выше. Однако здесь есть свои особенности. Тонус желчного пузыря снижен, нужно заставить его сокращаться. Показаны продукты, обладающие желчегонным эффектом.
- Количество жиров (сливки, сметана, яйца, масло) рекомендуется увеличить до 120—150 г в день, в том числе 60 % растительных жиров.
- Увеличить количество клетчатки (фрукты, овощи, отруби, хлеб из муки грубого помола).
- Яичный желток.
III. Медикаментозное лечение.
Тонизирующие средства: препараты элеутерококка, женьшеня, левзеи, китайского лимонника, аралии.
Витамины группы В.
Желчегонные средства, в том числе растительного происхождения: фламин (цветы бессмертника), холензим, хофитол (артишок), экстракт артишоков, магнезия, сорбит, ксилит, панкреозимин и др.
Гомеопатические препараты: хепель, галстена.
Выбор препаратов и курса лечения определяется только врачом. Ребенку могут быть назначены и другие препараты, в зависимости от особенностей течения болезни.
IV. Тюбажи. Тюбаж улучшает отток желчи из печени и желчного пузыря, снижает вязкость и разжижает желчь, ликвидирует ее застой, усиливает сокращения желчного пузыря, обладает противозапорным действием.
Техника проведения тюбажа Проводится 1—2 раза в неделю утром (лучше в 6-7 часов) натощак.
- Дать ребенку выпить 1/3 стакана горячей (40—45 °С) минеральной воды высокой минерализации (без газа). Старшим детям можно добавлять в воду ксилит или сорбит (1 ч. л.), а также магнезию, карловарскую соль и др., в зависимости от рекомендаций врача. Вместо минеральной воды используют и настюи желчегонных трав.
- Положить ребенка на правый бок без подушки на грелку (грелка в области печени) с подогнутыми ногами на 30—60 минут.
Горечь во рту является показателем того, что лечение достигло цели.
Курс лечения составляет от 4—8 до 10-15 процедур. Его время от времени повторяют после перерыва. Лечение тюбажами лучше всего проводить в феврале—марте-апреле.
V. Минеральная вода. Правила приема как при лечении гипермоторной ДЖВП. Но имеются свои особенности.
Используется минеральная вода ессентуки № 17, арзни, боржоми комнатной температуры или слегка подогретая в возрастной дозе 3—4 раза в день за 30—60 минут до еды.
Дискинезия желчевыводящих путей лечение
Принцип «прост» — устранение причины, вызвавшей дисгармонию, восстановление гармонии и помощь организму в ликвидации следствий нарушенного баланса. Индивидуальное воплощение этого принципа и успешность лечения зависит от многих факторов. Среди них и конкретные причины, и тяжесть — длительность их следствий, и адаптационные возможности организма, и… готовность человека менять свой образ жизни, включающий не только питание и режим активности, но и ментальные, и эмоциональные привычки
Последнее— не только самое важное, но и целиком находящее во власти самого человека. Нисколько не умаляя достоинства современных лекарственных препаратов, важно помнить, что они «симптоматичны», а не «причинны»
Устранять симптомы, не затрагивая причины их возникновения, можно долго и… безуспешно. Совсем другое дело — комплексный подход. Ведь иногда только устранить причину тоже оказывается недостаточно, если болезненные изменения в организме зашли уже далеко, и у него не хватает собственных сил, чтобы с ними справиться.
Выбор лекарственной терапии, нацеленной на механизм нарушений выведения желчи и его последствия, зависит от типа этих нарушений. Это могут быть и спазмолитики (снимают спазм и устраняют боль), и седативные препараты, и холеретики (содержат желчь и усиливают ее образование и выделение), и холекинетики (изменяют тонус желчного пузыря и желчевыводящих путей), и др.
Дискинезия желчевыводящих путей у детей лечение
Принципы лечения детских форм недуга аналогичны взрослым.
Главное — восстановить гармонию образа жизни. Прежде всего, это касается родителей, задающих тон поведению детей. Здесь и гармоничное питание (в лечебном периоде есть свои нюансы и ограничения), и двигательный режим, и навык встречи с неизбежными стрессовыми факторами.
В питании (и в режиме дня) особенно важно постоянство ритма — прием пищи в определенное время. В период лечение оно еще должно быть частым — пяти-шестиразовым и умеренным
Что касается качества — предпочтение стоит отдать свежим первым и вторым блюдам (каши, супы, овощи) с учетом влияния их ингредиентов на образование и выведение желчи, и работу ЖКТ в целом. О перекусах, фастфуде и прочих издержках нашего ускоренного времени стоит забыть совсем. А вспомнить о важности питьевого режима.
Очень хорошо помогают восстановлению движения желчиадекватные состоянию физические нагрузки.
Но самым целительным и профилактическим средством остается приобретение навыка владения собой — умения принимать и «перерабатывать» стрессы, и своевременно освобождаться от «токсинов», не вредя при этом другим.
Дискинезию желчевыводящих путей у взрослых и детей можно лечить и травами. Травы также обладают спазмолитическим, седативным, холеретическим и пр. действием. Ведь многие действующие вещества в медикаментозных препаратах выделены из них. Но травы (и их сборы) имеют и дополнительные «бонусы» — мягкое целительное воздействие не только на органы-мишени, но и на организм в целом.
Гомеопатия в лечении дискинезии желчевыводящих путей
К холистическим методам лечения данного недуга, помимо упомянутой выше фитотерапии, относятся также: иглорефлексотерапия, цигун-терапия, остеопатия, классическая и резонансная гомеопатия.
Гомеопатия, безусловно опирающаяся на симптомы — «дискомфорты», сопровождающие болезнь, направлена не столько на ее (и их) устранение, сколько на восстановление гармонии на уровне целого — самого человека. Это «целое» включает в себя и физические, и энергетические, и психоэмоциональные проявления. Устранение дисгармонии и восстановление гармонии позволяет не только избавиться от уже существующих недугов, но и создать необходимый «запас прочности», предупредив их возвращениев будущем. При условии, конечно, усилий самого человека по изменению своих физических, эмоциональных и ментальных привычек.
Заключение
Большое количество пациентов, страдающих от тягостных и мучительных болей на фоне ДЖВП, после проведения исчерпывающих обследований и консервативного лечения отмечают значительное улучшение состояния, другим способно помочь лишь проведённое хирургическое вмешательство.
В подавляющем большинстве случаев прогноз ДЖВП благоприятный. При соблюдении рекомендаций врача по обследованию и лечению больные быстро идут на поправку, при этом качество их жизни не претерпевает ухудшения.
Виктория Постоева, Врач-терапевт 34 статей на сайте
По окончании университета я обучалась в интернатуре по направлению «Терапия», а далее приступила к работе в должности врач-терапевта ГБУЗ АО «Верхнетоемская ЦРБ», где продолжаю работать по настоящее время.
Лечение дискинезии жёлчевыводящих путей
Рекомендации по изменению образа жизни
Учитывая связь болевых приступов при ДЖВП с перенесёнными психологическими нагрузками и стрессами, целесообразно выполнять следующие мероприятия:
- нормализовать сон;
- достигнуть оптимальной массы тела;
- изменить режим труда и отдыха;
- избегать конфликтных ситуаций, стресса;
- самостоятельно работать над изменением восприимчивости к психологическим нагрузкам (медитация, йога, тренинги и так далее);
- отказаться от вредных привычек;
- при имеющихся у пациента признаках психических или психологических нарушений рекомендуется консультация соответствующих специалистов.
Диетические рекомендации
Несмотря на то, что чёткой зависимости возникновения приступа ДЖВП от нарушения диеты выявить удаётся не всегда, существуют диетические рекомендации, направленные на некоторое снижение рецидивов ухудшения течения патологии, а в остром периоде — на более быстрое и эффективное купирование клинических проявлений. Пациентам с ДЖВП рекомендуется:

- принимать пищу исключительно сидя, в спокойной обстановке, по минимуму отвлекаясь на посторонние дела;
- частый (не реже, чем каждые три часа) дробный приём пищи маленькими порциями;
- ограничение употребления жиров животного происхождения, пряностей, специй и приправ;
- исключение алкоголя, кофе, газированных напитков, жареной, солёной, острой, копчёной, консервированной, маринованной пищи, крепких мясных, рыбных, грибных бульонов;
- принимать пищу в варёном, тушёном, запечённом виде;
- употреблять любые кисломолочные продукты (кроме острых и солёных сыров, а также пищи с высоким содержанием жира), каши, постное мясо, рыбу, птицу, овощи, фрукты (кроме цитрусовых);
- пить большое количество чистой воды, в идеале — по половине стакана за полчаса до планируемого приёма пищи.
Медикаментозная терапия
Для купирования клинических проявлений дискинезии жёлчевыводящих путей используется довольно широкий список лекарственных средств:
- Спазмолитические препараты (Бускопан, Дюспаталин, Тримедат, Дицетел). Для снятия спазма применяются также Нифедипин и Нитроглицерин, однако использование этих препаратов приводит к выраженному воздействию на организм в целом, что вызывает развитие большого количества побочных нежелательных эффектов. Некоторые врачи рекомендуют приём Но-шпы, Папаверина, Дротаверина.
- Жёлчегонные препараты (Аллохол, Одестон, Холензим, Хофитол).
- Препараты урсодезоксихолевой кислоты (Урсоглив, Урсосан, Урдокса, Урсофальк).
- Ферментативные средства (Креон, Микразим, Панзинорм).
- Прокинетические средства (Мотилиум, Церукал).
- Нестероидные противовоспалительные препараты (Диклофенак, Мелоксикам, Кетопрофен).
- Антидепрессанты (Амитриптиллин).
Выбор любого лекарственного средства, как и его дозировку, способ и кратность применения должен осуществлять только лечащий врач!
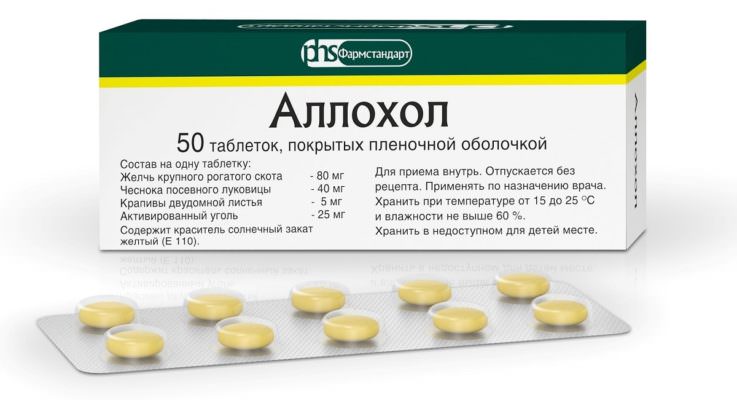
Хирургическое лечение
При сохранении болевого синдрома на фоне проведения достаточной консервативной терапии рассматривается вопрос о выполнении оперативного вмешательства — эндоскопической папиллосфинктеротомии. На сегодняшний день данный хирургический метод лечения является наиболее эффективным. Наряду с рассечением большого дуоденального сосочка в просвет панкреатического протока иногда устанавливается временный стент, обеспечивающий нормализацию оттока секрета поджелудочной железы.
Несмотря на малую инвазивность операции, её проведение сопряжено с риском развития осложнений, чаще всего наблюдаются:
- панкреатит;
- послеоперационное кровотечение.
В результате проведения эндоскопической папиллосфинктеротомии о болевом синдроме забывают около 80% всех пациентов, страдающих ДЖВП, у которых была проведена операция.

Comments
(0 Comments)