Диастолическая дисфункция левого желудочка типы, признаки, лечение
Отличительные особенности нарушения
В неспециализированной литературе диастолическое нарушение левого желудочка часто используют как синоним диастолической сердечной недостаточности, хотя эти понятия нельзя назвать идентичными. Дело в том, что при наличии ДСН всегда фиксируется снижение эластичности левой части миокарда, однако зачастую подобная проблема является только предвестником систолического сбоя.
Далеко не всегда, человеку, у которого выявили снижение диастолической функции левого желудочка, в конечном счете, ставят диагноз сердечная недостаточность хронического типа, поскольку для этого необходимо также наличие других характерных признаков, а также небольшое снижение показателей фракции выброса. Решение о постановке диагноза принимается доктором после тщательного исследования работоспособности всех частей миокарда, а также на основе результатов диагностических процедур.
Причины недуга
Дисфункция желудочков сердца всегда сопровождается сердечной недостаточностью, которая характеризуется тем, что сердечная мышца не обеспечивает кровообращение в нужном объеме. В результате в крови скапливается большое количество углекислого газа, а клетки начинают испытывать кислородное голодание (гипоксию), что сопровождается одышкой, синюшной окраской кожи, увеличением давления.
Принято выделять два вида дисфункций левого желудочка: систолическую и диастолическую. Под термином «систолическая дисфункция» подразумевают уменьшение способности желудочка выбрасывать кровь в аорту. Основной причиной этого является снижение количества сокращений миокарда. Диастолическая дисфункция бывает реже, характеризуется уменьшением способности желудочка во время расслабления наполнять себя кровью в нужном объеме.
Причинами дисфункции левого желудочка являются инфаркт миокарда, врожденный порок сердца, воспаление наружной оболочки сердца, ишемия (нарушение кровоснабжения миокарда из-за поражения коронарных сосудов), а также следующие диффузные изменения:
- Постинфарктный кардиосклероз с ремоделированием миокарда – поражение левого желудочка с последующим вовлечением правых камер сердца. Приводит к расширению сердца за счет того, что в левом желудочке скапливается повышенное количество крови, и он оказывается увеличен (наблюдается после инфаркта).
- Вес желудочков увеличен из-за утолщения стенок.
- Гипертония – артериальное давление сильно увеличено.
- Стеноз (сужение) артериального клапана, который часто является причиной дилатации (увеличен объём камеры сердца без изменения толщины сердечной стенки).
- Аневризма – выпячивание на стенке сосуда, обусловленное его истончением и потерей эластичности. Аневризма является осложнением после инфаркта, атеросклероза, имеет неблагоприятный прогноз: может привести к разрыву сосудов.
- Разрыв стенки – наблюдается после инфаркта, требуется срочное хирургическое вмешательство. Негативный прогноз даже для больных, у которых произошел маленький разрыв, который затянулся самостоятельно: смерть наступает в течение двух месяцев.
- Гипоксия миокарда – уменьшение доставки кислорода к сердечной мышце, что сопровождается тахикардией.
- Уплотнение мышечной и внутренней оболочек сердца, что препятствует процессу расслабления (диастолу).
Вызвать дисфункцию камер сердца может гипертрофия желудочков, при которой утолщаются стенки, из-за чего сердце увеличено. Последствием гипертрофии является диффузное изменение в строении стенок, они теряют эластичность, что приводит к гипоксии, нарушению ритма (тахикардии, мерцанию желудочков) и неблагоприятному прогнозу.
Аномальные изменения левого желудочка часто являются следствием различных болезней, которые с работой сердца могут быть не связаны, а потому сигнализирует о развитии в организме патологических процессов. Это может быть отек легких, атеросклероз, острый гломерулонефрит (поражение сосудов почек).
Болезнь у детей
Одной из причин сердечных аномалий является врожденное заболевание, известное как ГЭФ в сердце левого желудочка плода. Так называют гиперэхогенный фокус, который врач обнаруживает в 60% случаях во время ультразвукового обследования. На снимке ГЭФ являет собой белую точку в области сердца, которое ритмически подпрыгивает в момент сокращения миокарда.
В большинстве случаях ГЭФ опасности для плода не несет, за исключением ситуаций, когда сигнализирует о хромосомных аномалиях. Его появление говорит об уплотнении на участке миокарда, которое может быть связано с отложением солей (обычно кальция), дополнительной хордой, которая возникла из-за сбоя в развитии соединительной ткани плода и стала причиной появления в сердце ребенка тоненьких ниточек.
Если появление ГЭФ у плода спровоцировали соли, аномалия обычно рассасывается к третьему триместру или немного позже. Если причина в дополнительной хорде, то опасности она не представляет, но является источником сердечных шумов у ребенка.
Ребенок с дополнительной хордой обязательно должен быть под контролем врача, который при необходимости назначит лечение. Связано это с тем, что дополнительная хорда, что развилась у плода, нарушает кровоток и ритм сердца, может привести к повреждению внутренней оболочки стенки (эндокарда) и другим проблемам. Если дополнительная хорда у плода будет короткой, она станет мешать расслаблению желудочка.
Дополнительная хорда в левом желудочке плода не считается такой опасной, как в правом, но ребенку у кардиолога наблюдаться придется, чтобы вовремя обнаружить проблемы с кровотоком. Лечение левого желудочка ребенка при добавочной хорде предусматривает диету, отказа от вредных привычек. Иногда может потребоваться операция, если участок миокарда подвергся диффузным изменениям (гипертрофии).
Важность диагностики и терапии
При наличии дополнительной хорды, а также ощутив болевые симптомы в области сердца, тахикардию или брадикардию, нужно обязательно обратиться к врачу: если упустить момент, промедление приведет к смерти в случае инфаркта, разрыва стенки, аневризмы, мерцании желудочка, дилатации, атрофии, гипертрофии, ишемии, гипоксии. Чтобы врач смог понять, что стало причиной диффузных изменений, вызвало ишемию, гипоксию, необходимо сдать кровь и мочу на анализы.
Также необходимо сделать электрокардиограмму (ЭКГ), которая позволит определить, увеличен ли миокард, наличие гипертонии, ишемии, дилатации, аневризмы, разрыва стенки, признаки мерцания желудочков. Модификация ЭКГ предусматривает исследование после физической нагрузки, чтобы оценить изменения в кровоснабжении сердца после нагрузки.
Обязательным исследованием является эхокардиограмма, которая позволяет оценить состояние и размеры желудочков, увеличены они или уменьшены, дилатацию, разрыв стенок при его наличии, аневризму, другие аномальные изменения. Рентген грудной клетки позволяет при гипертрофии оценить степень расширения сердца, дилатацию. При необходимости проводят другие исследования.
После установления диагноза врач назначает взрослому или ребенку лечение. Лекарства принимать нужно обязательно, особенно после инфаркта, при аневризме, ишемии, дилатации, тахикардии (особенно при риске мерцания желудочков), гипоксии миокарда, если увеличено сердце. Если лечение проигнорировать, состояние больного будет ухудшаться. Насколько быстро, зависит от болезни: у одних несколько десятков лет, у других в острой форме, что приводит к аневризме, инфаркту, разрыву стенки и последующему летальному исходу.
Чтобы не допустить инфаркта, дилатации, аневризмы, тахикардии, необходимо обязательно соблюдать диету. Стоит ограничить употребление соли до 1 г в сутки, пить не больше 1,5 л воды в день, чтобы снизить нагрузку на сосуды. Лечение предусматривает исключение жареных, жирных, соленых, острых блюд. Меню должно предусматривать включение овощей, фруктов, круп, кисломолочных продуктов.
При аневризме, ишемии, дилатации, тахикардии и других болезнях сердца обязательно надо пересмотреть свой образ жизни. Для успешного лечения надо отказаться от вредных привычек (курения, спиртных напитков, кофе), хорошо высыпаться, отдыхать, гулять на свежем воздухе
При дисфункции левого желудочка нужно уделить внимание физической активности, которая должна соответствовать возможностям организма: перенапрягаться нельзя. При обострении, все нагрузки на организм нужно исключить на указанный доктором период
Причины возникновения недуга
Статистика отмечает, что ключевым фактором формирования заболевания выступает сбой функции миокарда правильно принимать и выталкивать кровь. Из-за ограниченной упругости мышечной массы могут сформироваться некоторые заболевания: гипертрофия миокарда левого желудочка, ИБС, инфаркт.
Заболевание может проявиться как у взрослых, так и у новорождённых. У младенцев усиление кровоснабжения лёгких вызывает ряд осложнений:
- увеличение сердечных отделений в размере;
- предсердия перегружаются;
- нарушается возможность сердечной мышцы сокращаться;
- развивается тахикардия.
Ребёнку не всегда требуется специальное лечение, ведь состояние не относится к патологическому.
Патогенез застойной сердечной недостаточности
симпатического отделанервной системы
В частности, патологическое состояние сердечной недостаточности вызывается и составляется активацией ренин-ангиотензин-альдостеронового механизма. Вследствие активации механизма в плазме крови растут активность ренина, а также концентрация ангиотензина-II. Под действием ангиотензина-II усиливается высвобождение норадреналина симпатическими нервными окончаниями, ослабляются вагальные влияния, а также интенсифицируется секреция альдостерона. В результате повышается общее периферическое сосудистое сопротивление, в организме задерживается натрий, возрастает объем внеклеточной жидкости, появляются отеки, а также увеличивается выделение калия вместе с мочой.
Все это повышает как преднагрузку сердца, так и его постнагрузку. У больных с ишемической болезнью сердца, вызывающей сердечную недостаточность, увеличение преднагрузки и постнагрузки повышает потребность сердца в кислороде, вызывая ишемию миокарда, что обуславливает прогрессирование ишемической дилатационной кардиомиопатии.
Кроме того, при сердечной недостаточности ангиотензин-II угнетает эндотелий-зависимую релаксацию венечных артерий и действует как фактор клеточного роста кардиомиоцитов, вызывающий патологическую гипертрофию левого желудочка.
Усиленная адренергическая стимуляция на периферии по мере возникновения и прогрессирования сердечной недостаточности раньше всего происходит на уровне сердца. По мере прогрессирования сердечной недостаточности последствия усиленной адренергической стимуляции начинают испытывать клетки произвольных мышц и почечная паренхима. Усиление адренергической стимуляции, повышающей уровень возбуждения 3-адренорецепторов почечной паренхимы — это один из факторов активации ренин-ангиотензин-альдостеронового механизма у больных с сердечной недостаточностью.
Избыточная адренергическая стимуляция миокарда индуцирует апоптоз мио-Цитов, служит одной из причин патологической гипертрофии левого желудочка, вызывая точечный некоронарогенный миокардиосклероз. При хронической сердечной недостаточности сердце реагирует на длительно сохраняющуюся высокую действующую концентрацию эндогенных катехоламинов в циркулирующей крови снижением чувствительности и числа своих B-адренорецепторов.
При этом патогенез сердечной недостаточности характеризуется угнетением функции барорецепторов. Угнетение функции барорецепторов ослабляет парасимпатические влияния на синоатриальный водитель ритма, что обуславливает патологически низкую вариабельность сердечного ритма.
Симптомы и признаки диастолическая дисфункция левого желудка
Больные с диастолической сердечной недостаточности предъявляют те же жалобы, что и больные с сердечной недостаточностью, — чувство нехватки воздуха, утомляемость, сердцебиение.
У больных с диастолической сердечной недостаточностью чаще встречают АГ и реже постинфарктный кардиосклероз. Такие больные обычно старше больных с систолической сердечной недостаточностью, и часто имеют избыточную массу тела. Для больных с диастолической формой сердечности недостаточности характерна мерцательная аритмия (среди пожилых пациентов — до 75%).
У больных с диастолической сердечной недостаточностью реже встречаются признаки венозного застоя и связанные с ним симптомы (отеки, хрипы в легких, набухание шейных вен, удушье) по сравнению с больными с классической, систолической формой заболевания.
При аускультации больных с диастолической сердечной недостаточностью часто можно выслушать 4 тона сердца. Хотя обнаружение III тона сердца более характерно для больных с систолической сердечной недостаточностью. При выраженной диастолической дисфункции, особенно при рестриктивном типе наполнения ЛЖ, этот признак обнаруживают очень часто.
Самое крупное клинико-эпидемиологическое исследование клинической картины недостаточности кровообращения — исследование, выполненное в РФ (ЭПОХА-О-ХСН) в 2001-2002 гг.
Полученными данными отмечена тенденция к увеличению распространенности диастолической сердечной недостаточности за последние годы. Нормальную систолическую функцию ЛЖ регистрируют у 35-40% больных с сердечной недостаточностью. Распространенность диастолической сердечной недостаточности зависит от возраста. У больных в возрасте не старше 50 лет диастолическую форму диагностируют у 15% больных, в возрасте старше 70 лет — уже у 50% больных.
Частота встречаемости сердечной недостаточности с нормальной систолической функцией ЛЖ зависит от тяжести обследуемых больных и критериев оценки систолической функции. Так, среди больных, госпитализированных с декомпенсацией сердечной деятельности, нормальную ФВ ЛЖ регистрируют у 20-30% больных, а при терминальной сердечной недостаточности — у 5-10% больных. В то же время в амбулаторной практике распространенность сердечной недостаточности с нормальной систолической функцией ЛЖ, диагностированной с использованием «мягких» критериев (например, на основании превышения фракции выброса на 40%), достигает 80%. Таким образом, по мере повышения степени тяжести сердечной недостаточности вклад изолированной диастолической дисфункции как основной причины сердечной недостаточности снижается.
Прогноз диастолической сердечной недостаточности
- Частота повторных госпитализаций больных с ДСН и у больных с систолической недостаточностью не различаются — примерно 50% в год.
- Смертность у больных с ДСН — 5-8% в год (при систолической недостаточности кровообращения — 15% в год). За последние годы не отмечено снижение уровня смертности при ДСН.
- Смертность при диастолической сердечной недостаточности зависит от причины СН, при неишемическом ее генезе — 3% в год.
Диагностика диастолической сердечной недостаточности
Диагностирование болезни на раннем этапе позволит избежать необратимых изменений.
Чтобы установить диагноз, как правило, необходимо три условия:
- проявление симптомов и признаков СН;
- систолическая функция ЛВ нормальная или слегка понижена;
- при инструментальных методах диагностики выявляются нарушения работы ЛЖ, повышение его жёсткости.
Диагностика на ранних этапах позволяет предотвратить необратимые изменения в работе сердца
К основным инструментальным способам диагностирования относят:
- двухмерную эхокардиографию с допплерографией – одна из самых эффективных методик определения диагноза;
- радионуклидную вентрикулографию позволит определить сбой функции сократимости миокарда;
- ЭхоКГ выявляет признаки ишемии миокарда;
- рентген грудной клетки позволит определить лёгочную гипертензию.
Нарушение диастолической функции лж по 1 типу что это такое
- 1. Физиологические причины тахикардии
- 2. Патологические истоки
- 3. Когда стоит вызвать скорую помощь?
Перейти
- 1. Роль сосуда
- 2. Наружная сонная артерия
- 3. Внутренняя сонная артерия
Перейти
- 1. Основные причины и лечение
- 2. Артериальная гипертензия
- 3. Атеросклероз
Перейти
- 1. Приступ стенокардии
- 2. А если это инфаркт?
- 3. Проявления миокардита
Перейти
- 1. Гликозиды и препараты с калием
- 2. Средства, применяемые в гастроэнтерологии, .
- 3. Антибактериальные составы и витаминные комплексы
Перейти
- 1. Чем опасна густая кровь?
- 2. Лекарства для нормализации состояния
- 3. Популярные антикоагулянты
Перейти
- 1. Из-за чего могут проявиться болевые ощущения?
- 2. Связь с психическими расстройствами
- 3. Возможная этиология
Перейти
- 1. Причины и симптоматика
- 2. Диагностика патологии
- 3. Лечебные мероприятия
Перейти
Вся информация на сайте предоставлена в ознакомительных целях. Перед применением любых рекомендаций обязательно проконсультируйтесь с врачом. Полное или частичное копирование информации с сайта без указания активной ссылки на него запрещено.
Методика лечения болезни
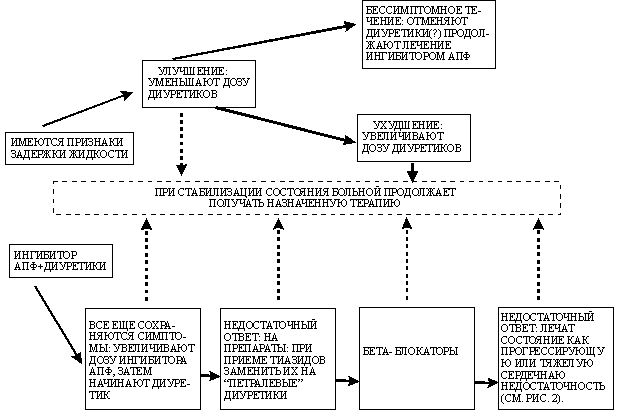
Основной проблемой для эффективного лечения заболевания остаётся восстановление полноценной сократимости органа. Диастолическая дисфункция миокарда ЛЖ включает в себя медикаментозную и оперативную терапию. Потому лечение имеет несколько основных направлений:
- стабилизация нормального сердечного ритма для предотвращения развития аритмии;
- лечение ишемической болезни;
- стабилизация артериального давления.
С целью комплексного лечения приписывает следующие группы препаратов:
| Адреноблокаторы | направлены на нормализацию сердечного ритма, спад артериального давления, улучшают процедуру питания клеток миокарда |
| Ингибиторы или сартаны | работают на ремоделирование миокарда, улучшают его эластичность, уменьшают нагрузку. Значительно улучшают результаты анализов больных с перманентной сердечной недостаточностью |
| Диуретики | выводят избыточную жидкость, уменьшая астматические проявления, а также позволяют контролировать артериальное давление. Медпрепарат прописывается в небольших количествах, поскольку приводит к снижению ударного объёма |
| Антагонисты кальция | содействуют расслаблению миокарда, понижают артериальное давление |
| Нитраты | лишь дополнительные лекарственные средства, которые могут быть назначены при ишемии миокарда |
Процесс лечения проходит в стационаре, где за состоянием больного наблюдает медицинский персонал.
Пациенту с дисфункцией желудочка обязательно следует соблюдать диету. Для этого следует ограничить потребление соли, следить за выпиваемой жидкостью – это позволит снизить нагрузку на кровеносную систему. Питаться стоит рационально, придерживаясь режима, разделять пищу нужно на 4-6 раз.Нужно отказаться от жирного, жаренного и острого.
Лечение направлено на коррекцию нарушений гемодинамики
Также важно откорректировать свой образ жизни: избавиться от вредных привычек, не перенапрягаться, высыпаться
Уделить внимание физической активности. Нагрузки должны быть рациональны, соответствовать возможностям организма
Нужно больше времени проводить на свежем воздухе. Если болезнь осложняется, стоит исключить нагрузки или же посоветоваться с врачом.
При соблюдении рекомендаций врача и приёме лекарственных препаратов, прогноз заболевания благоприятен.
Причина сердечной недостаточности
частая причинасистолическая дисфункция
Систолическая дисфункция вызывает компенсаторную дилатацию левого желудочка.
В результате дилатации растет конечный систолический объем левого желудочка. Рост конечного систолического объема демпфирует рост конечного систолического давления левого желудочка, обусловленный падением его фракции изгнания и ударного объема.
Таким образом, дилатация предотвращает застой крови в легких, обусловленный систолической дисфункцией. Когда данная компенсаторная реакция становится несостоятельной, возникает вторичная легочная венозная гипертензия. Легочная артериальная гипертензия (следствие легочной венозной гипертензии) повышает постнагрузку правого желудочка. Его ударный объем падает. Падение ударного объема повышает давление крови в правом желудочке (конечное систолическое, конечное диастолическое). Рост конечного диастолического давления правых желудочка и предсердия вызывает общую венозную гиперемию.
Диастолическая дисфункция левого желудочка — это падение его способности перекачивать кровь из системы легочной артерии в свою полость, то есть активно обеспечивать свое диастолическое наполнение. Диастолическая дисфункция проявляется ростом отношения конечного диастолического давления левого желудочка к его конечному диастолическому объему.
Патогенез диастолической дисфункции во многом составляется падением податливости стенок левого желудочка.
Выделяют три главных этапа диастолического наполнения левого желудочка:
1. Релаксация.
2. Пассивное заполнение.
3. Заполнение посредством сокращения предсердий.
В основе релаксации лежит активное выведение кальция из нитей актина-миозина, которое расслабляет сокращенные саркомеры миокарда и увеличивает их длину. В результате длина саркомеров возвращается на конечный диастолический уровень. При ишемии гипоэргоз клеток сердца угнетает активное выведение кальция, и релаксация становится недостаточной. Снижение релаксации уменьшает диастолическое наполнение. Снижение диастолического наполнения вызывает легочные вторичные венозную и артериальную гипертензии и соответствующие симптомы (одышку, кашель и пароксизмальное ночное диспноэ).
После релаксации происходит пассивное наполнение полости левого желудочка кровью, которое происходит под действием градиента давлений между полостями левого предсердия и левого желудочка.
Детерминантой объема крови, поступающей при пассивном наполнении в желудочек, является податливость его стенок. Связанный с ишемией гипоэргоз угнетает выведение кальция из нитей актина-миозина и снижает податливость. Снижение податливости уменьшает пассивное наполнение.
В физиологических условиях 15-20% конечного диастолического объема левого желудочка поступает в его полость посредством активного сокращения стенок левого предсердия. При ригидности стенок левого желудочка посредством сокращения стенок левого предсердия в левый желудочек поступают 45-50% конечного диастолического объема. У больных с ишемией и патологической ригидностью стенок левого желудочка мерцательная аритмия резко повышает вероятность кардиогенного отека легких.
Дело в том что мерцательная аритмия нарушает согласованность сокращений саркомеров миокарда левого предсердия. В результате снижается диастолическое наполнение посредством сокращения левого предсердия. При этом, несмотря на компенсаторную дилатацию левого предсердия, в нем растет среднее давление. Рост среднего давления в левом предсердии вызывает легочную венозную гипертензию и кардиогенный отек легких.
Как течет кровь
За транспортировку различных веществ по организму отвечает кровь, в составе которой находятся все необходимые для нормальной жизнедеятельности вещества. Течение крови по сосудам обеспечивает сердце за счет попеременного сокращения и расслабления сердечной мышцы (миокарда).
Сначала насыщенная углекислым газом кровь из вен попадает в правое предсердие. В следующий момент она переходит в правый желудочек, откуда спускается к легким, расстается с углекислотой, присоединяет к себе молекулы кислорода, переходит в левое предсердие, оттуда – в левый желудочек.
Кровь выбрасывается в аорту в момент сокращения левого желудочка (процесс этот называется систола). Затем она расслабляется, что позволяет камере вновь наполниться кровью, что поступает из предсердий, и снова сокращается. Из левого желудочка кровь выбрасывается в аорту и начинает свое движение по организму. Менее чем за полминуты кровь совершает полный оборот и оказывается у правого предсердия.
Чтобы сердечная мышца могла обеспечивать бесперебойный ток крови по сосудам, все части сердца должны работать слажено. Если их взаимодействие будет нарушено, это приведет к замедлению кровотока и вызовет застой в тканях.

Comments
(0 Comments)