Диабетическая стопа начальная стадия, фото, симптомы и лечение
Как образуется диабетическая язва
Язвенный дефект появляется чаще всего при незначительных повреждениях кожи, которые для больного остаются незамеченными из-за сниженной чувствительности кожи. Пусковым фактором бывают:
- укол острого предмета, мелкий порез при ходьбе босиком;
- сдавления тканей и потертости от ношения обуви;
- индивидуальные особенности ходьбы, создающие избыточное давление;
- ожоги при согревании ног батареей, попадании горячей воды;
- травмирование при педикюре.
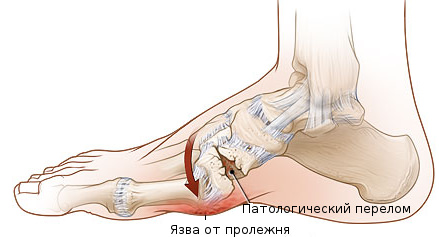
На месте такого дефекта кожи достаточно быстро появляется язва, так как заживление даже мелких повреждений кожи нарушено из-за следующих причин:
- мало крови поступает к тканям (ангиопатия);
- отечность, затруднен отток крови;
- позднее обнаружение раны и отсутствие ухода за ней (слабая чувствительность к повреждениям);
- торможение образования новой соединительной ткани;
- склонность к присоединению инфекции, воспалительным реакциям;
- продолжающийся механический стресс (больной с язвой продолжает ходить, что расширяет границы дефекта).
Смотрите на видео о признаках диабетической стопы:
Обследование
В обследовании больных с диабетической стопой применяется мультидисциплинарный подход.
Примерная программа обследования:
1. Выполняется всем больным при каждой консультации
- осмотр специалистов центра диабетической стопы: эндокринолога, хирурга c обязательной оценкой неврологического дефицита по шкале НДС, измерения порога вибрационной чувствительности (камертон, биотензиометр);
- консультация невропатолога;
- консультация офтальмолога (осмотр глазного дна);
- измерение лодыжечно-плечевого индекса (допплеровский аппарат);
- измерение транскутанного напряжения по кислороду;
- гликемический профиль и определение уровня гликозилированного гемоглобина;
- липиды крови: уровень холестерина, ЛПНП, триглицериды, ЛПВП.
2. У больных с отсутствием пульса на артериях стопы, снижением ЛПИ ниже 0,9, снижением ТсРО2 ниже 60, клиникой перемежающейся хромоты
- ультразвуковая допплерография и цветное дуплексное картирование артерий нижних конечностей;
- консультация ангиохирурга.
3. У больных с деформациями на стопе, выраженным гиперкератозом
- рентгенография стоп;
- консультация ортопеда.
4. У больных с язвенными дефектами стоп
- микробиологическое исследование раневого отделяемого (посев);
- рентгенография стоп (при язвенных дефектах 2 и выше степени по Вагнеру);
- общий анализ крови.
Диабетическая стопа классификация и степени
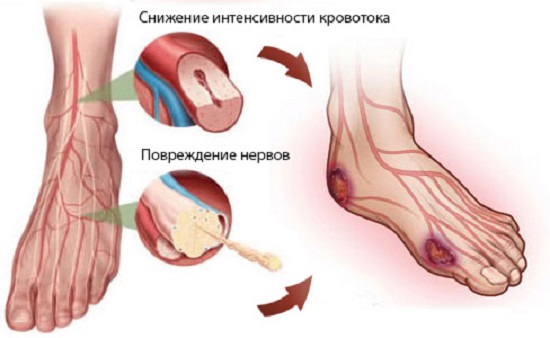
На основании преобладающего патологического компонента выделяют ишемическую или нейропатическую форму рассматриваемого осложнения. Также она может быть смешанной – в этом случае речь идет о сочетании обеих форм, при которых диабетическая форма нейроишемическая. На ишемическую приходится порядка 10% случаев заболеваемости, на нейропатическую – около 60-70% и порядка 20-30% случаев – на смешанную.
Ишемическая форма диабетической стопы сопровождается нарушением в конечности кровоснабжения, что происходит из-за поражения мелких и крупных сосудов в них. Проявления ишемического синдрома сопровождаются выраженной отечностью ног, болями в ногах, пигментацией кожи на ногах, перемежающейся хромотой и быстрой утомляемостью ног.
Что касается нейропатической формы, то она сопровождается поражением нервного аппарата в области дистальных отделов ног. В этом случае признаки нейропатической стопы заключаются в сухости кожи, снижении чувствительности (тактильной, тепловой, болевой и пр.), развитием плоскостопия, деформацией костей стоп, а также в спонтанных переломах.
Смешанная форма сопровождается нейропатическими и ишемическими проявлениями.
Также на основании степени тяжести проявления рассматриваемого нами синдрома выделяют стадии патологического процесса:
- 0 стадия. В рамках данной стадии существует довольно высокий риск развития у больного диабетической стопы. Здесь наблюдается деформация стопы, чрезмерное шелушение кожи. Язвенных дефектов при этом нет.
- 1 стадия. Эта стадия характеризуется формированием язвенного поражения на поверхности кожи, ограничено оно только ее пределами.
- 2 стадия. Эта стадия сопровождается вовлечением в патологический процесс кожного покрова, мышечной ткани и клетчатки, сухожилий. Кости в рамках данной стадии патологическим процессом не поражены.
- 3 стадия. Характеризуется переходом патологического процесса к костям с соответствующим их поражением.
- 4 стадия. Определяется как стадия ограниченного типа гангрены.
- 5 стадия. Здесь уже речь идет об обширном гангренозном поражении.
 Поражения ног при диабете, определяющие его форму (ишемический, нейропатический диабет)
Поражения ног при диабете, определяющие его форму (ишемический, нейропатический диабет)
Симптомы диабетической стопы
Диабетическая стопа имеет различные имеет различные признаки и симптомы. В доязвенный период основной симптом диабетической стопы — побледнение или цианоз кожи, повышенная сухость, гиперкератоз, нарушения различных видов чувствительности (болевой, температурной, тактильной), онемение, судороги, боли в ногах. Следующий симптом диабетической стопы, возникающий при отсутствии лечения — трофическая язва – раневой дефект кожи, как правило, малоболезненный, развивается на нижней поверхности стопы, между пальцами, то есть в тех местах, которые испытывают максимальное сдавление. Трофическая язва может иметь значительные размеры и занимать часть конечности. В месте, подвергающемся постоянному трению, симптомами диабетической стопы являются избыточное ороговение кожи, мозоли, гематомы, приводящие к истончению кожи и образованию язвенного дефекта.
В условиях сниженной резистентности и способности к восстановлению тканей, в раневую эрозированную поверхность попадают бактериальные возбудители (кокки, анаэробы), что ведёт к быстрому распространению гнойного процесса на подлежащие ткани (мышцы, кости, связки, кости). Симптомы диабетической стопы на этом этапе — обширные язвенные дефекты, неспособные к заживлению и эпителизации. При диабетической стопе наблюдается разрушение костных и суставных структур, деформация и отёк стопы, атрофия мышц. Симптомы диабетической стопы прогрессируют — хроническая язва захватывает всё большее количество тканей, наблюдается постоянное патологическое отделяемое из язвенного дефекта. При неблагоприятном течении диабетическая стопа осложняется гангреной (омертвением) части конечности, что является типичным осложнением и симптомом дибетической стопы в поздней стадии.
Симптомы диабетической стопы и трофической язвы нарастают постепенно, можно выделить следующие стадии заболевания:
- Стадия до образования типичной трофической язвы, характеризуется отсутствием повреждения эпителия. Симптомы диабетической стопы можно выявить при тщательном осмотре стопы специалистом. Такими симптомами являются различные деформации, выступающие части костей, изменения суставов, изменения различных видов чувствительности, повышенная сухость кожи. Симптом диабетической стопы на этой стадии — повышенная ранимость кожи. Эта стадия потенциально обратима при правильном лечении.
- Образование трофической язвы, расположенной поверхностно и не захватывающей глубоких тканей. Симптом диабетической стопы проявляется повреждением кожи в месте избыточного ороговения, но нет признаков бактериального воспаления раны.
- Трофическая язва на этой стадии захватывает мышцы, связочный аппарат. Симптомы диабетической стопы становятся более выраженными, но не захватывающими костную ткань, присоединяется воспаление.
- На фоне выраженного воспаления появляются следующие симптомы диабетической стопы, указывающие на прогрессирование заболевания. В процесс вовлекаются костные структуры, трофическая язва становится более глубокой.
- Симптомы диабетической стопы прогрессируют, образуется омертвение тканей (некроз) локального характера. Гангрена захватывает часть стопы или палец.
- Гангренозный (некротический) процесс распространяется на всю стопу, занимая значительную площадь.
Как проводится диагностика
 Самообследование ног помогает отслеживать динамику изменений в тканях.
Самообследование ног помогает отслеживать динамику изменений в тканях.
В ранней диагностике важно самообследование. Человек должен делать ежедневный осмотр дома и контролировать, как выглядит ступня: сухие стопы, цвет, деформация пальцев
Кроме этого, при диагнозе «сахарный диабет» человек должен обследоваться у эндокринолога, ортопеда, сосудистого хирурга.
Ранняя диагностика диабетической стопы зависит от проведения ряда обследований. Разработан алгоритм контроля и наблюдения больных диабетом:
 Осмотр у хирурга – обязательная составляющая обследования больного.
Осмотр у хирурга – обязательная составляющая обследования больного.
Человек в группе риска обязан соблюдать стандарты обследования и проходить его каждые 6 месяцев. Диагностическое обследование проводит лечащий врач, специалисты узкой направленности (хирург, рентгенолог, эндокринолог) в клинике по месту жительства. В случае проявления клинических форм прогрессирования больной направляется в специализированный стационар.
Симптомы синдрома диабетической стопы
Изменения у больных диабетом на коже, а так же в суставах и на стопах. Могут возникать такие изменения и поражения, как раны, случайные ссадины, порезы, трещины на коже, мозоли на суставах, ожоги на коже плохо и долго заживают, больной часто расчесывает кожу.
Нередко больной теряет чувствительность, расчесывает раны, а они затем превращаются в трофические язвы, гангрены. Больной не видит стопу, боль не чувствуется из-за потери чувствительности и плохой иннервации, потому язвы заживают очень долго. Кроме того, так как на стопу приходится весь вес тела, то нередко в язву попадают инфекции и она начинает гноиться. Это может поразить даже кости и сухожилия.
Как же распознать диабетическую стопу?
Нужно обращать внимание на первые проявления заболевания такие, как судороги, боли в ногах, чувство небольшого жжения и онемения стоп. Кроме того, иногда на стопах появляются труднозаживающие трещины между пальцами или мозоли
Кожа на ногах нередко шелушится и становится сухой, а ногти на пальцах ног заметно утолщаются. Вдобавок ко всему, кожа стопы может изменить цвет, на ней появляется пигментация коричневого цвета.
Общее описание
Сахарный диабет сам по себе является заболеванием тяжелым, и развитие осложнений в нем, как бы цинично или грубо это не звучало – лишь вопрос времени. Между тем, имеется возможность определенного сдвига по срокам их наступления, будь то в большую или меньшую сторону. В частности речь идет о подходе самого больного к вопросу лечения сахарного диабета. То есть, если отмечается общая безответственность к собственному состоянию здоровья, периодическое игнорирование лечения как такового и халатность в нем, то осложнения, в числе которых и синдром диабетической стопы, не заставят долго себя ждать.
В качестве причины, провоцирующей возникновение и последующее, достаточно стремительное, развитие осложнений, выступает повышенное содержание в крови уровня сахара, что, как понятно, при диабете проявляется в хронической форме.
Определенные осложнения диабета (к примеру, инфекции и поражения кожи), если рассматривать их в целом, проявляются в течение нескольких месяцев с момента дебюта этого заболевания. Тем ни менее, практически любые осложнения диабета дают о себе знать лишь спустя 10, а то и 15 лет после того, как проявился диабет, и только при условии отсутствия адекватных мер лечения.
В основном осложнения сахарного диабета развиваются незаметным образом, более того, они могут даже не сказываться на общем самочувствии пациентов. Когда же речь идет об уже проявивших себя осложнениях, то справляться с ними становится сложно. В основном такие осложнения характеризуются неблагоприятным собственным развитием. Подытоживая рассмотрение общих осложнений рассматриваемого нами заболевания, можно добавить, что чем строже сам пациент будет относиться к необходимости контроля над уровнем сахара в крови, тем, соответственно, меньше риск развития для него определен по части осложнений диабета (как минимум ранних осложнений).
Возвращаясь к основному интересующему нас заболеванию и осложнению одновременно, собственно к диабетической стопе, при которой поражаются ткани стоп, следует заметить, что оно является достаточно грозным дополнением к течению диабета. Диабетическая стопа сопровождается деформацией стоп и появлением на них язвенных поражений, что обуславливается поражением нервов и сосудов ног на почве основного заболевания.
В качестве сопутствующих факторов, ведущих к росту численности больных данной патологией, можно обозначить артериальную гипертонию у пациентов, повышение общей длительности течения диабета за счет увеличения самой продолжительности жизни пациентов, курение, алкоголизм, ИБС, атеросклероз, ожирение.
В основном синдром диабетической стопы развивается у пациентов с диабетом II типа, соответствующим старшей возрастной группе — примерно в 10 раз чаще, по сравнению с сахарным диабетом I типа, у пациентов при актуальности указанных критериев диагностируется эта патология. В зависимости от того, какое именно поражение ног актуально при диабете, сосудистое или нервное, выделяют ишемическую или нейропатическую форму рассматриваемого синдрома.
Синдром диабетической стопы – основная причина, провоцирующая в дальнейшем ампутацию пораженной конечности при сахарном диабете. Как уже было указано, в среднем данная патология выявляется у 5-10%, при этом порядка 50% пациентов из этого числа находится в группе риска в отношении вопроса ампутации. Что примечательно, примерно в 48% случаев лечение диабетической стопы начинается позже, чем оно еще является возможным. Далее, при ампутации конечностей, актуальным остается и увеличение вдвое смертности, отдельным вопросом становится увеличение стоимости общего лечения и требуемой после этого реабилитации.
Риск развития глубоких форм поражения увеличивается за счет актуальных локальных изменений тканей, которые принято рассматривать в качестве малых проблем стоп. К таким проблемам относятся грибковые поражения ногтей, вросший ноготь, трещины пяток, мозоли, микозы, натоптыши, а также недостаточная гигиена нижних конечностей. В качестве причины подобных дефектов обозначается неправильный подбор обуви, которая становится для пациента или слишком тесной, или слишком узкой. На фоне этого снижается общая чувствительность нижних конечностей, из-за чего пациент не в полной мере ощущает, что обувь слишком жмет, травмирует или натирает стопы.
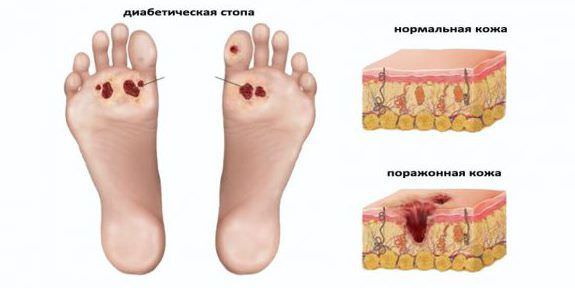
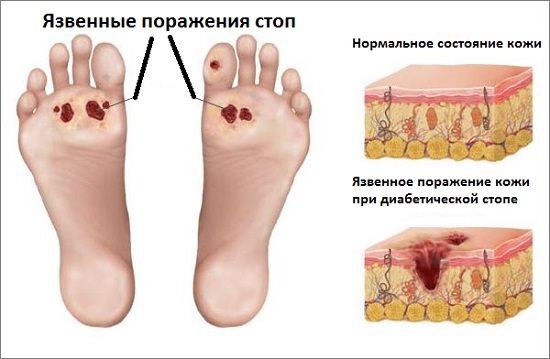 Диабетическая стопа: язвенное поражение кожи
Диабетическая стопа: язвенное поражение кожи
Профилактика диабетической стопы
Несколько простых рекомендаций могут оказаться незаменимыми для раннего выявления симптомов диабетической стопы и их профилактики, перечислим основные из них:
обязательно ежедневно осматривать стопы и ноги, области между пальцами. Именно осмотр является определяющим, так как у многих больных сахарным диабетом со стажем заболевания, в том числе при диабете второго типа, имеет место нейропатия, проявляющаяся нарушением болевой, температурной, тактильной чувствительности. В данной ситуации это приводит к тому, что без визуального осмотра многие мелкие дефекты кожи, ранки, потертости, мацерации, раздражения, покраснения вовремя не распознаются, так как не ощущаются больными. В течение нескольких дней такой незамеченный кожный дефект может быстро привести к опасным последствиям, вплоть до гангрены. Поэтому при невозможности самостоятельно качественно произвести осмотр стоп, необходимо обратиться за помощью других лиц;
больных сахарным диабетом необходимо проинформировать о запрете использовать грелки (возможность термического ожога), горячих ванн для ног, распариваний, стараться избегать любых ранений и травм ног, которые могут привести к диабетической стопе;
при педикюре нужно быть особенно аккуратными, обрезать ногти без травмирования кожи и не допускать закругления края ногтя;
ежедневный уход за стопами тёплой водой с осмотром и протиранием насухо не только кожи стоп, но и межпальцевых промежутков — должен быть ежедневной обязательной процедурой, профилактирующей развитие диабетической стопы;
особенные требования предъявляются к обуви. Абсолютно недопустима тесная обувь, сдавливающая пальцы или какую либо область стопы. Изнутри не должно быть выступающих швов, грубых краев, вызывающих травмирование уязвимой кожи, и как следствие, развитие диабетической стопы;
при риске развития диабетической стопы нельзя носить тугие, сжимающие носки из жесткого материала, с грубыми швами. Рекомендуется ежедневно менять носочные изделия. Если носки имеют твёрдый шов, лучше их носить швом наружу;
при сахарном диабете и склонности к диабетической стопе нежелательно ходить без обуви, так как есть риск травмы кожи стопы;
по возможности, нужно носить свободную обувь без носка. При наличии мозолей, самостоятельно их не удалять, не использовать раздражающие вещества и абразивы, так как грубые манипуляции повреждают эпителий, как следствие, развивается диабетическая стопа.
Симптомы прогрессирования
На начальном этапе можно выявить деформацию стоп, мозоли на фоне утолщенной, сухой кожи, но сама язва отсутствует. После появления дефекта кожи развитие синдрома диабетической стопы проходит по таким стадиям:
- первая – язва находится на поверхности, не проникает глубже кожи;
- вторая – поражение переходит на подкожную клетчатку, мышцы, но не доходит до кости;
- третья – глубокая язва с распространением на кость;
- четвертая – гангрена на ограниченном участке;
- пятая – обширная гангрена.
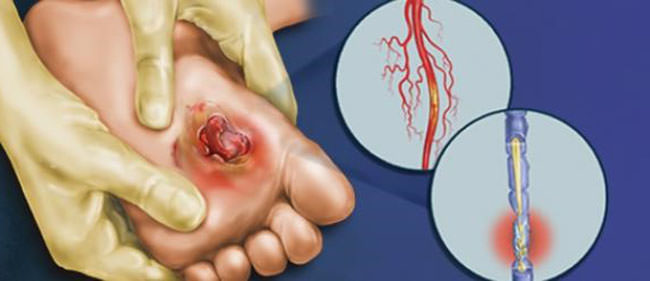
При ишемической форме стопы бледные, на коже нередко имеются пятна темного цвета (очаговая гиперпигментация). Пульсация артерий снижена, а затем пульс вообще не определяется. Типично появление мозолей и трещин кожи на пятках, со стороны большого пальца и мизинца, на лодыжке. При прогрессировании ангиопатии на их месте формируются язвы. Они болезненные, покрываются коричневой коркой, сухие, отделяемого почти нет.
Если на начальной стадии больной проходит более километра, то в дальнейшем боль возникает на меньшем расстоянии и в покое. На этапе критического снижения кровообращения ишемия сменяется гангреной тканей пальцев, стоп, распространяется на голень.
Нейропатические язвы формируются в тех местах, где ткани сдавливаются больше всего – большой палец, между фалангами, под головками плюсневых костей. Кожа в этих зонах утолщается, под мозолью образуется язва.
На ощупь кожные покровы теплые, при осмотре стоп находят:
- потертости, покраснения;
- трещины различной глубины;
- язвы с отечностью и покраснению кожи, болезненные при прикосновении.
Пульсация артерий при преобладании нейропатии сохраняется, а двигательная функция и чувствительность кожи существенно снижаются. Для этой формы развития диабетической стопы характерны деформации костей. Пальцы становятся похожими на молоток или крючок, головки костей выступают.
Из-за снижения плотности костной ткани появляются переломы при незначительных травмах, суставы опухают, движения в них затруднены. Значительное скопление внутритканевой жидкости под кожей еще больше препятствует ходьбе.
Изменения в кровообращении, образованные язвы, нарушения иннервации плохо поддаются консервативному лечению, особенно при запущенном процессе. В результате из-за развития гангрены в ампутации нуждается каждый пятый пациент.
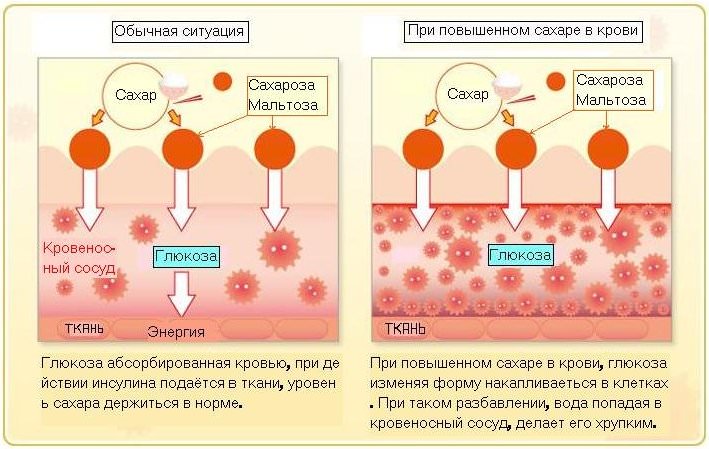
Возникновение синдрома диабетической стопы связано с нарушением кровообращения и иннервации нижней конечности. Причиной является длительно существующий избыток глюкозы в крови.
Протекает в ишемической, нейропатической и смешанной форме. При первой больше выражена ишемия – бледная, холодная кожа, слабая пульсация артерий, сухая язва. При нейропатии преобладает низкая чувствительность, а кожа теплая, имеется краснота и отечность тканей вокруг язвенного дефекта. При прогрессировании развивается гангрена, требующая немедленной операции.
Причины развития патологии
Формирование диабетической стопы провоцирует ангиопатия (повреждение стенок сосудов) и нейропатия. В зависимости от того, какой из этих процессов преобладает, бывает ишемическая форма (недостаток притока крови) и нейропатическая (снижение иннервации). Если присутствуют оба эти механизма, то обнаруживают смешанный тип развития этого осложнения диабета.
Нейропатия
К основным патологическим процессам, провоцирующим развитие и прогрессирование нейропатии, приводят:
- недостаток инсулина, снижение к нему чувствительности;
- избыток сахара в крови;
- накопление сорбитола в нервных клетках (возникает при недостатке внутриклеточной глюкозы) с последующей утратой их оболочек – демиелинизация;
- гликирование белков в волокнах нервов (соединение их с глюкозой) с изменением их свойств;
- низкая антиоксидантная защита, повышенный уровень свободных радикалов;
- микроангиопатия – поражение мелких сосудов, питающих нервные волокна.
Нейропатия поражает несколько групп волокон нервной системы. Для формирования синдрома диабетической стопы ведущее значение имеют такие виды:
- автономная – вегетативные нарушения регуляции тонуса капилляров и распределения потоков крови, повышение кровотока через шунты (соединения) между венами и артериями в коже, а также костной ткани. Это приводит к вымыванию кальция из костей и отложению его в стенке сосудов, отечности, снижению питания кожи с ороговением, мозолями и трещинами;
- сенсорная – часто появляется на фоне кетоацидоза. Характеризуется снижением ощущений боли, холода и тепла, вибраций, прикосновений. Повышается риск безболевой травмы;
- моторная – приводит к параличу мышц стопы и ее деформации. Из-за потери амортизационных способностей возникают зоны высокого давления на пятках, под соединением пальцев и стопы. На этих местах появляются мозоли и язвы.
Ангиопатия
Охватывает артерии (микроангиопатия) и более мелкие артериолы, капиллярную сеть (микроангиопатия). Артериальные сосуды теряют проходимость из-за атеросклероза, отложений кальция и разрастания соединительной ткани во внутренней оболочке. В них легко образуются тромбы, холестериновые бляшки. При микрососудистых изменениях снижается прохождение крови к тканям. Итогом ангиопатии становится ишемия и последующая гангрена.
Диабетическая стопа
Общие сведения
Синдром диабетической стопы является сложным комплексом анатомо-функциональных изменений, который встречается в различной форме у 30-80% больных сахарным диабетом.
Причины
Причинами развития синдрома диабетической стопы является поражение нервов (диабетическая невропатия), поражение периферических сосудов и инфекции, которые развиваются вследствие нарушенного кровоснабжения и иннервации стоп.
Симптомы
Первые симптомы таких изменений могут быть различными: чувство жжения, бегания мурашек , покалывания, онемения стоп.
Осложнения
Для синдрома диабетической стопы (диабетической невропатии, нейропатии) характерно снижение всех видов чувствительности (например, болевой, температурной), что представляет большую опасность для больного в связи с возможностью возникновения не замечаемых вовремя микротравм. Такие травмы кожи могут возникать при хождении босиком, попадании в обувь посторонних предметов, ношении неправильно подобранной обуви, обработке ногтей, мозолей. Полученная микротравма будет очень плохо заживать из-за сниженного кровоснабжения. Кроме того, пораженный участок кожи невероятно привлекателен для бактериальной и грибковой флоры. Именно поэтому при сахарном диабете высок риск развития гангрены стопы.
Что можете сделать вы
Каждый больной должен быть знаком с комплексом профилактических мероприятий по уходу за ногами.
Содержите ноги в чистоте: ежедневно мойте их в теплой воде с мылом. Прежде чем опустить ноги в воду, проверьте ее температуру рукой, чтобы не обжечься. Вытирайте ноги полотенцем, но не растирайте их (между пальцами только промокайте).
Не подстригайте ногти (так вы можете пораниться, не заметив этого), а обрабатывайте пилочкой, опиливая край ногтя горизонтально (не вырезая уголки). Не пытайтесь обработать стопы (мозоли, ороговевшую кожу) острыми предметами (ножницами, бритвами и т.п.) и химическими веществами. Для этого нужно использовать пемзу, причем делать это регулярно.
При сухости кожи ног смазывайте их (но не межпальцевые промежутки) жирным кремом.
Никогда не ходите босиком, чтобы не подвергать ноги опасности возможной при этом травмы.
Не согревайте ноги с помощью электроприборов, грелки, батарей отопления. При сниженной чувствительности Вы можете получить ожог и не заметить этого. Для согревания ног используйте теплые носки или гимнастику.
Каждый день вы или ваши родственники должны осматривать ноги. Не забудьте осмотреть промежутки между пальцами. Подошвы стоп можно осмотреть с помощью зеркала. При любых заметных изменениях (вросший ноготь, уплотнения, трещина, язва) обращайтесь к врачу.
Каждый день меняйте носки или чулки. Носите только подходящие по размеру чулки или носки, без тугой резинки и грубых швов.
Обувь должна быть удобной и не натирать. Не носите обувь с узкими носами, на высоком каблуке и с перемычкой между пальцами. Прежде чем надеть ботинок, проверьте рукой, нет ли там складок, торчащих гвоздиков, трещин кожаной подкладки с неровными краями, а также случайно упавших туда мелких предметов.
Если вы поранились: царапины, ссадины и т.п. нужно обрабатывать специальными антисептиками (фурацилином, диоксидином) или перекисью водорода, после чего наложить стерильную повязку. Йод, зеленка, спирт и марганцовка противопоказаны из-за того, что ухудшают заживление ран, к тому же сами по себе могут вызвать ожог, а также окрашивать рану, скрывая происходящий процесс. Если повреждения не заживают, обязательно обратитесь к врачу.
Кроме вышеперечисленного, лечение и профилактика поражений ног включает в себя нормализацию уровня сахара крови и прекращение курения.
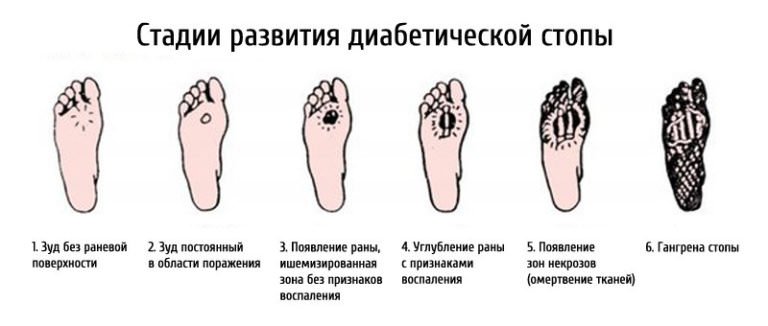
Стадии развития диабетической стопы
При диабетической стопе характерно последовательное появление некоторых симптомов, которые напрямую указывают на активное прогрессирование заболевания:
- начальная стадия (нулевая). Ступня деформируется, кожа сухая, образовываются мозоли;
- первая стадия. Язвенный процесс затрагивает исключительно эпидермис;
- вторая стадия. Негативный процесс распространяется на более глубокие слои тканей, поражает сухожилия;
- третья стадия. Язва поражает костную ткань;
- четвертая стадия. Сопровождается развитием гангрены;
- пятая стадия. Гангрена распространяется на большую площадь, поражает всю стопу, голень.

Comments
(0 Comments)