Болезнь Рандю-Ослера диагностика и лечение
Некоторые сведения о болезни Рандю-Ослера и Вебера
На сегодня установлено, что это генетическое заболевание имеет отношение к вазопатиям или диссеминированным гемангиоматозам, но причина его возникновения не установлена.
Если у отца или матери есть наличие генетически мутированного гена, тогда происходит его передача одним из родителей по доминантному типу. Иногда случаются спорадические случаи возникновения болезни (ненаследственные), т.е. на одном из этапов зачатия происходит мутация гена.
Существуют типы генетических нарушений:
- I тип ответственный за синтез гликопротеина в сосудистых стенках;
- II тип несет ответственность за изменение рецептора фермента модифицирующих белки, отвечающих за рост и строительство тканей сосудистой стенки.
Когда стенки сосудов имеют неправильное строение, тогда происходит развитие кровотечений. Они проявляются появлением артериовенозных аневризм. Можно заметить неконтролируемое увеличение диаметра микрососудов. Возникают очаговые истончения стенок капилляров всех видов.
Дефекты внутреннего эндотелиального слоя возникают из-за соединения генов, имеющих это нарушение. Их мутация приводит к слабости и дегенеративным поражениям соединительнотканной прослойки в сосудистых стенках, а также их растяжению, которое провоцирует развитие кровотечений.
По УЗИ брюшной полости, почек диффузные изменения печени, поджелудочной железы, расширение воротной и селезеночной вен. Кисты почек. На ЭГДС диффузный эрозивный гастрит, бульбит.
По данным Эхо-КГ сердца: Гипертрофия миокарда левого желудочка. Митральная и трикуспидальная недостаточность 2ст., аортальный стеноз 1ст. Легочная гипертензия 2ст.
Коагулограмма при поступлении: АЧТВ 59,9 МНО 1,84 ПТИ 61,8%
Лечение:
Произведено переливание 4 порций эритроцитарной массы и 4 порций свежезамороженной плазмы. На фоне проведенных переливаний отмечалось улучшение состояния больного, подъем Hb от 47 г/л при поступлении до 75 г/л.
Также проводилось лечение сопутствующих состояний:
- Носовые кровотечения – гемостатическая терапия, передняя тампонада носа;
- Сердечная недостаточность – мочегонная, гипотензивная, противоаритмическая терапия.
- Пневмония – антибактериальная терапия.
Обсуждение.
Учитывая жалобы пациента, анамнез, данные осмотра, данные лабораторных методов обследования у нашего пациента имели место:
Болезнь Рандю-Ослера-Вебера – достоверно доказанная, согласно критериям Кюрасао, с наличием носовых кровотечений, телеангиэктазий, семейного характера.
Осложнения: Хроническая анемия смешанного генеза (постгеморрагическая и железодефицитная), тяжелой степени тяжести.
Сопутствующие состояния: Гипертоническая болезнь 2 ст, риск 4. Комбинированный атеросклеротический митрально-аортальный порок сердца: стеноз и недостаточность. Постоянная форма мерцательной аритмии. Левосторонний гидроторакс. НК 2Б. Внегоспитальная левосторонняя нижнедолевая пневмония. Закрытый чрезвертельный перелом левой бедренной кости со смещением. Хронический эрозивный гастрит, бульбит, ремиссия. Многоузловой зоб, эутиреоз. Состояние после давней холецистэктомии. Фиброз печени. Портальная гипертензия. Кисты почек.
Обращает на себя внимание наличие большого количества тяжелых патологий у нашего пациента и преклонный возраст. Из анамнеза следует, что больной живет с доставерным диагнозом наследственной геморрагической телеангиоэктазии уже 39 лет
В связи с этим, можно сделать вывод о благоприятном течении заболевания при наличии адекватной симптоматической терапии.
Список литературы
1. А.А. Пономарев, О.Л.И.и.с., 2002.
2. Guttmacher AE, M.D., White RI Jr. . Hereditary hemorrhagic telangiectasia.
N Engl J Med., Oct 5 1995. 333
(14): p. 918-924.
3. HG., S., Epistaxis as an indication of impaired nutrition, and of degeneration of the vascular system.
Med Mirror. , 1864: p. 769-81
4. BG., B., Hereditary epistaxis. .
Lancet. , 1865: p. 362-363.
5. M., R., Epistaxis repetees chez un sujet porteur de petits angiomes cutanes et muquex. .
Bull Mem Soc Med Hop Paris, 1896. 13
: p. 731.
6. W., O., On a family form of recurring epistaxis associated with multiple telangiectases of the skin and mucous membranes.
.
Bull Johns Hopkins Hosp., 1901. 12
: p. 333-337.
7. FP., W., Multiple hereditary developmental angiomata (telangiectases) of the skin and mucous membranes associated with recurring haemorrhages.
Lancet., 1907. ii
: p. 160-162.
8. JA., S., Angiomatous conditions of the gastro-intestinal tract.
Br J Surg. Mar 1953. 40
(163): p. 409-21.
9. Grover S, G.R., Verma R, Sahni H, Muralidhar R, Sinha P. , Osler-Weber-Rendu syndrome: a case report with familial clustering.
Indian J Dermatol Venereol Leprol., Jan-Feb 2009. 75
(1): p. 100-101.
10. Ливандовский Ю.А., Т.Н.В., Наследственнная
геморрагическая
телеангиоэктазия
(болезнь
Рандю
—
Ослера
—
Вебера
).
Болезни сердца и сосудов, 2009. 4
(3): p. 65-70.
11. Braverman IM, K.A., Jacobson BS. , Ultrastructure and three-dimensional organization of the telangiectases of hereditary hemorrhagic telangiectasia. .
J Invest Dermatol., Oct 1990. 95
(4): p. 422-427.
12. В.Б. Золотаревский и соавт., Г.Д.Б.и.с., 2001.
13. Begbie ME, W.G., Shovlin CL. , Hereditary haemorrhagic telangiectasia (Osler-Weber-Rendu syndrome): a view from the 21st century.
Postgrad Med J., Jan 2003. 79
(927): p. 18-24.
14. Fulbright RK, C.J., Putman CM, et al. , MR of hereditary hemorrhagic telangiectasia: prevalence and spectrum of cerebrovascular malformations. .
AJNR Am J Neuroradiol., Mar 1998. 19
(3): p. 477-484.
15. Jakobi P, W.Z., Best L, Itskovitz-Eldor J. , Hereditary hemorrhagic telangiectasia with pulmonary arteriovenous malformations. .
Obstet Gynecol., May 2001. 97
(5 Pt 2): p. 813-814.
16. Shovlin CL, G.A., Buscarini E, et al., Diagnostic criteria for hereditary hemorrhagic telangiectasia (Rendu-Osler-Weber syndrome).
Am J Med Genet, Mar 6 2000. 91
(1): p. 66-67.
Диагностика
Поставить диагноз «геморрагическая телеангиэктазия» врач может при помощи данных анамнеза, подтвердив свои предположения при помощи лабораторных и инструментальных методов исследования.
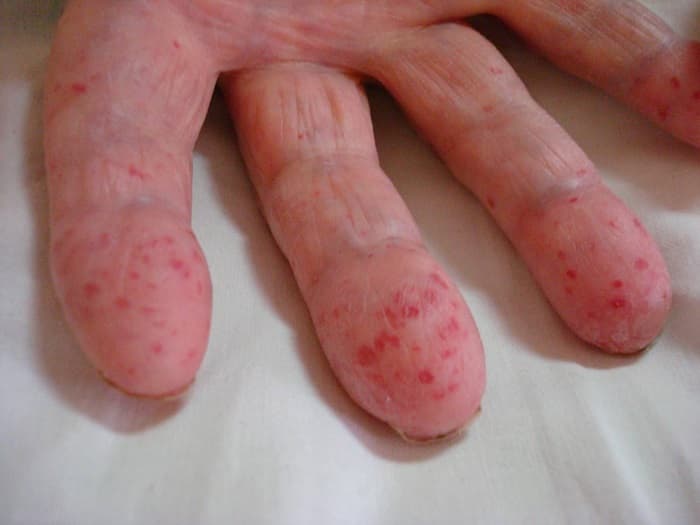
Главный симптом, на который обратит внимание специалист – это характерные «звездочки» на коже и слизистых.
После этого он уточнит у больного, как часто происходят кровотечения и какие дополнительные жалобы имеются. Для его подтверждения проводят следующие лабораторные исследования:
Для его подтверждения проводят следующие лабораторные исследования:
- ОАК (общий анализ крови) – покажет снижение гемоглобина (в норме у мужчин – 130 – 170, у женщин – 120 – 160);
- биохимический анализ крови – чаще всего выявляет дефицит железа, что является следствием постоянной потери элемента при кровотечениях;
- пробы на свертываемость – иногда обнаруживается внутрисосудистое свертывание крови;
- ОАМ (общий анализ мочи) – нередко выявляются эритроциты, которые попадают в мочу при кровотечениях из слизистых мочевыводящих путей.
Для выявления телеангиэктазий на слизистых внутренних органов проводят инструментальную диагностику.
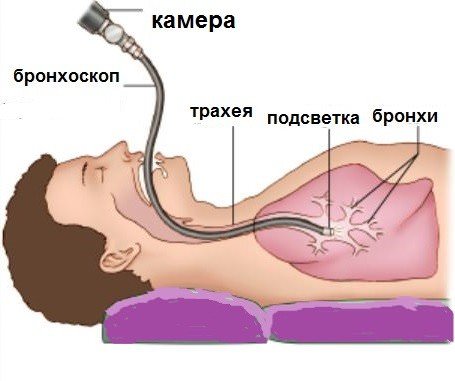
Применяются следующие методы:
- ФЭГДС (фиброэзофагогастродуоденоскопия) – исследует пищевод, желудок и начальные отделы тонкого кишечника.
- Колоноскопия – исследование толстого кишечника.
- Бронхоскопия – выявление кровоизлияний на слизистой бронхов.
- Цистоскопия – эндоскопическое исследование мочевыводящих путей.
Симптоматика
Проявление симптоматики патологического процесса характеризуется образованием на кожном покрове небольшого пятна неправильной формы красного цвета. Несколько позже оно трансформируется в бугорок или узелок такого же цвета.
Локализация высыпаний:
- губы;
- язык;
- слизистая рта;
- голова;
- пальцы рук;
- слизистая желудочно-кишечного тракта;
- мочевыводящие пути.
Клинические проявления патологии заключаются в следующем:
- образуются кровоточащие пятна на теле;
- возникают спонтанные носовые, кишечные, реже — десневые кровотечения.
Клиническая картина заболевания только на начальной стадии проявляется высыпаниями по телу. По мере усугубления патологического процесса симптоматика будет характеризоваться уже следующим образом:
- бледность кожных покровов;
- слабость, нарастающее недомогание;
- пониженное артериальное давление;
- повышенное холодное потоотделение;
- кашель;
- одышка, кровохарканье;
- синюшность кожных покровов;
- состояние, близкое к потере сознания;
- нарушения работы центральной нервной системы;
- кровоизлияние в глазные яблоки.
Симптоматика может указывать на развитие внутреннего кровотечения, тяжелой формы анемии. В таком случае нужно срочно обращаться за медицинской помощью, ведь существенно повышается риск уже не осложнений, а летального исхода.

Comments
(0 Comments)