Болезнь Кавасаки
Симптомы у детей
Синдром возникает обычно в возрасте от года до двух лет, реже обнаруживают после 5-летнего возраста. Болезнь протекает стадийно. Это связано с тем, что в острую фазу происходит активный воспалительный процесс с температурой, формированием аневризм сосудов, тромбов. Он длится около 2 недель, затем, даже без лечения, переходит в подострую фазу, продолжающуюся примерно месяц.
Исходом воспаления является замещение ткани оболочек сосудов соединительнотканными волокнами и закупорке их тромбами.
Нелеченое или не диагностированное заболевание приводит к массивному поражению коронарных артерий, оканчивающееся аневризмами с их разрывом.
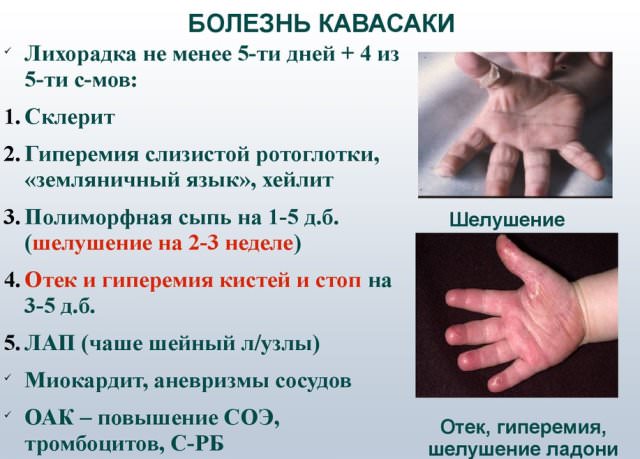
Основные клинические проявления:
- температура до 38,5 — 39 градусов от 1 до 2 недель;
- мелкопятнистая сыпь, волдыри, скарлатиноподобные элементы на туловище, конечностях;
- отечность ладоней и стоп, покраснение кожи на них с последующим шелушением;
- конъюнктивит и увеит;
- сухость во рту, малиновый язык, трещины губ, увеличенные миндалины;
- уплотненные, большие лимфатические узлы шеи;
- боль в суставах кистей, стоп, голеней.
Для постановки диагноза учитывают длительную лихорадку, наличие минимум 4 критериев из приведенных. Коварство болезни состоит в том, что эти признаки неспецифичны, не всегда присутствуют у пациента, возникают не в одно время. Поэтому зачастую синдром Кавасаки остается не выявленным, что приводит к осложнениям.
Лечение
Лечение болезни Кавасаки обычно проводится консервативное и лишь при значительном поражении кровеносных сосудов или опасности для сердца проводится хирургическое вмешательство. Пациента направляют в стационар, где он будет постоянно под присмотром врачей, чтобы при резком ухудшении состояния была возможность экстренного оказания медицинской помощи. Чем раньше выявлен синдром, тем быстрее и успешнее производится лечение и меньше вероятность осложнений.
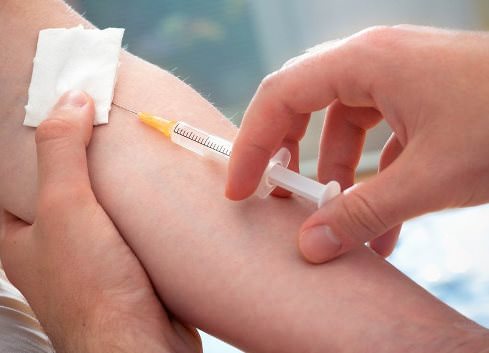
Консервативное лечение синдрома Кавасаки включает в себя прием следующих препаратов:
- Иммуноглобулины – внутривенное введение в условиях стационара, что позволяет снизить температуру и уменьшить воспаление в сосудах (при слабом результате производят повторное введение).
- Противовоспалительная терапия – обычно используется ацетилсалициловая кислота (30 мг/кг в сутки на время острой стадии болезни), иногда назначают аспирин. После снижения температуры и прохождения острой стадии дозировку ацетилсалициловой кислоты уменьшают.
- Антикоагулянты – для предупреждения образования тромбов и борьбы с аневризмами. Обычно используют Варфарин, Клопидогрел и др.
- Кортикостероиды – выбор препарата и дозировки должен осуществляться исключительно опытным врачом.
Самолечение болезни Кавасаки строго запрещено! В домашних условиях добиться серьезных улучшений будет крайне сложно, а драгоценное время для адекватного лечения будет упущено.
В случае развития осложнений и неэффективности консервативного лечения прибегают к хирургическим методам: проводят аортокоронарное шунтирование, пластику и стенирование сосудов.
Прогноз и профилактика
В целом, прогноз благоприятный: при своевременно начатом лечении большинство пациентов выздоравливают без развития осложнений. Примерно в 20% случаев у детей после болезни Кавасаки сохраняются поражения стенок коронарных сосудов, что в дальнейшем может стать причиной атеросклероза, ишемии, поражения миокарда. Летальным исходом заканчивается 1-2% случаев синдрома Кавасаки (причиной смерти становится разрыв аневризмы или инфаркт миокарда).
Для профилактики синдрома Кавасаки применяют следующие мероприятия:
- Профилактика вирусных и инфекционных заболеваний, своевременное их лечение.
- Укрепление иммунитета (больше гулять на свежем воздухе, регулярно проводить влажную уборку в помещении, принимать витамины и др.).
- Правильное питание, полноценный рацион.
- После выздоровления пациенты должны постоянно наблюдаться у кардиолога и ревматолога, регулярно проходить диагностику сосудов, делать ЭКГ и эхокардиографию.
- Для взрослых людей, которые в детстве переболели синдромом Кавасаки, риск развития раннего атеросклероза или ишемии увеличивается при курении и гипертензии. Поэтому рекомендуется отказаться от курения и регулярно контролировать артериальное давление.
Прогноз для пациентов
Если поставлен диагноз правильно, начато введение на ранних этапах болезни иммуноглобулина и препаратов для разжижения крови, то отмечается обратное развитие основных признаков. Прогноз при этом благоприятный в большинстве случаев.
Описаны также крайне тяжелые формы с летальным исходом от инфаркта с острой недостаточностью кровообращения. Реже смертью заканчивается миокардит.
Отдаленными последствиями болезни являются:
- раннее атеросклеротическое поражение коронарных артерий,
- кальциноз сердца,
- формирование порока сердца после воспаления створок клапанов.
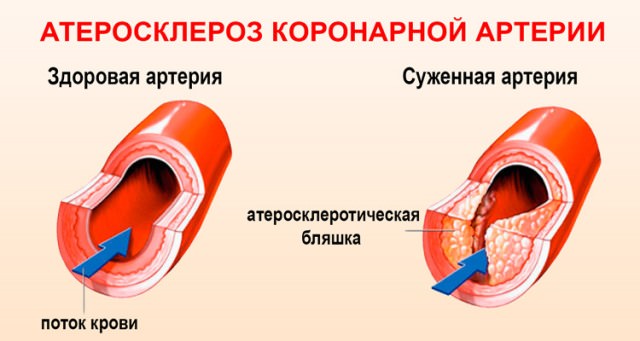 Атеросклероз коронарной артерии как последствие синдрома Кавасаки
Атеросклероз коронарной артерии как последствие синдрома Кавасаки
Поэтому всех пациентов, которым был поставлен диагноз, наблюдают кардиолог или ревматолог, они не реже одного раза в 2 — 3 года проходят УЗИ сердца и ЭКГ. Факторами, которые могут спровоцировать нарастание признаков ишемии миокарда, являются:
- курение,
- высокий холестерин крови,
- повышенное давление,
- ожирение,
- частое психоэмоциональное напряжение,
- низкая двигательная активность.
Синдром Кавасаки протекает с поражением артериальной стенки циркулирующими иммунными комплексами. Клиническая картина включает длительную лихорадку, разнообразную сыпь, увеличение лимфоузлов. Самым тяжелым последствием является васкулит и тромбоз венечных артерий. Возникающий инфаркт миокарда или аневризма сосуда могут быть смертельными.
При несвоевременной диагностике и отсутствии лечения иммуноглобулином и антикоагулянтами прогноз неблагоприятный. Терапия на ранней стадии обычно эффективна и приводит к обратному развитию признаков болезни. Все пациенты, перенесшие это заболевание, относятся к группе повышенного риска инфаркта миокарда в дальнейшем.
Болезнь Кавасаки общие факты заболевания
Болезнь Кавасаки это редкая болезнь детства. Форма состояния называется васкулит. Это условие включает в себя воспаление кровеносных сосудов. При болезни Кавасаки стенки кровеносных сосудов по всему телу воспаляются. Заболевание может повлиять на любой тип кровеносного сосуда в теле, в том числе артерии, вены и капилляры.
Иногда болезнь Кавасаки поражает коронарные артерии, которые несут обогащенную кислородом кровь к сердцу. В результате, у некоторых детей, которые имеют болезнь Кавасаки, могут развиться серьезные проблемы с сердцем.
Болезнь Кавасаки: обзор заболевания
Причина болезни Кавасаки не известна. Ответ организма на вирус или инфекцию в сочетании с генетическими факторами могут вызвать заболевание. Тем не менее, не определено никаких конкретных вирусов или инфекции, а также не известно о генетических факторах заболевания.
Болезнь Кавамаки не может передаваться от одного ребенка к другому. Ваш ребенок не получит ее после тесного контакта с ребенком, который имеет болезнь Кавасаки. Кроме того, если ваш ребенок страдает от этого заболевания, он не способен передать его другому ребенку.
Болезнь Каваски поражает детей всех рас и возрастов и обоих полов, но чаще ей страдают мальчики, чем девочки. В большинстве случаев, заболевание встречается у детей моложе 5 лет.
Одним из основных симптомов болезни Кавасаки является температура, которая длится дольше, чем 5 дней. Температура остается высокой даже после лечения с помощью стандартных лекарств.
Дети, у которых заболевание также может вызвать красные глаза, красные губы и покраснение на ладонях рук и подошвах ног. Все это признаки деструктивных процессов кровеносных сосудов.
Раннее лечение позволяет снизить риск болезни Кавасаки, влияющей на коронарные артерии и вызывающей серьезные проблемы.
Болезнь Кавасаки, не может быть предотвращена. Тем не менее, большинство детей, которые имеют заболевание, обычно восстанавливается от ее симптомов. Дополнительные проблемы возникают редко.
Болезнь поражает несколько детских коронарных артерий, что может вызвать серьезные проблемы. Эти дети нуждаются в длительном уходе и лечении.
Ученые продолжают искать причину болезни Кавасаки и более эффективных способов диагностики и лечения. Они также надеются узнать больше о долгосрочных рисках для здоровья, если таковые имеются, для людей, которые имели заболевание.
Болезнь Кавасаки: кто находится в группе риска?
Болезнь Кавасаки поражает детей всех рас и возрастов и обоих полов. Но чаще всего она отмечается в тихоокеанском регионе. От заболевания чаще страдают мальчики, чем девочки. В большинстве случаев она встречаются у детей моложе 5 лет. Болезнь Кавасаки редкость для детей старше 8.
Основные признаки и симптомы
Однн из основных симптомов в течение первой половины болезни Кавасаки, которая называется острая фаза, это температура. Лихорадка длится дольше, чем 5 дней. Это остается высоким даже после лечения с помощью стандартных лекарственных детства лихорадки.
Другие классические признаки болезни:
- Увеличение лимфатических узлов в области шеи
- Сыпь на средней части тела и в области половых органов
- Красные, сухие, потрескавшиеся губы и красный, опухший язык
- Красные, опухшие ладони рук и подошвы ног
- Покраснение глаз
Другие признаки и симптомы
Во время острой фазы, ваш ребенок также может быть раздражительным, у него может болеть горло, суставы, желудок, развиться понос, рвота и боли в животе.
В течение от 2-х до 3-х недель с момента начала симптомов болезни Кавасаки, кожа на пальцах рук и ног вашего ребенка может начать «осыпаться», иногда это весьма большие куски.
Как диагностируется болезнь Кавасаки
Диагноз болезнь Кавасаки ставится на основе признаков и симптомов вашего ребенка и результов тестов и процедур.
Специалисты, которые лечат болезнь Кавасаки
Педиатры часто являются первыми, кто начинают подозревать, что ребенок имеет болезнь Кавасаки. Педиатры это врачи, которые специализируются на лечении детей.
Если болезнь поражает коронарные (сердечные) артерии вашего ребенка, детский кардиолог подтвердит диагноз и продолжит скорректированное лечение. Детские кардиологи специализируются на проблемах с сердцем у детей.
Другие специалисты также могут быть вовлечены в процесс лечения детей, которые имеют болезнь Кавасаки.
Автор статьи: Андрей Селин, Портал «Московская медицина»
Отказ от ответственности: Информация, представленная в этой статье про болезнь Кавасаки, предназначена только для информирования читателей и не может быть заменой для консультации с профессиональным медицинским работником.

Болезнь Кавасаки
Болезнь Кавасаки представляет собой острый лихорадочный васкулитный синдром у детей раннего возраста, который, хотя и имеет хороший прогноз с лечением, может привести к смерти от аневризмы коронарных артерий у очень небольшого процента пациентов.
Болезнь Кавасаки была впервые описана в 1967 году доктором Кавасаки. Он описал 50 детей с характерными особенностями этой болезни в Медицинском центре Красного Креста в Токио. У всех детей была лихорадка, сыпь, конъюнктивит, шейный лимфаденит, воспаление губ и полости рта, эритемы и отеки рук / ног.
Болезнь первоначально считалась доброкачественной и самостоятельно ограниченной. Тем не менее, последующие отчеты показали, что почти для 2% пациентов, течение болезни Кавасаки закончилось наступлением смерти. Средний возраст умерших детей составил 2 года. Эти дети умерли после периода улучшения. Посмертные исследования показали полную тромботическую окклюзию аневризм коронарных артерий с инфарктом миокарда в качестве непосредственной причины смерти.
Болезнь Кавасаки. Патофизиология
Несмотря на видные изменения слизистых оболочек кровеносных сосудов, по которым определяют эту болезнь, болезнь Кавасаки лучше всего рассматривать как обобщенный васкулит, который затрагивает малые и средние артерии. Хотя сосудистое воспаление наиболее ярко проявляется в коронарных сосудах, васкулит может также произойти в венах, капиллярах, мелких артериолах и в больших артериях.
На ранних стадиях заболевания, эндотелиальные клетки становятся отечными, но внутренний эластичный слой остается неизменным. Затем, спустя примерно 7-9 дней после начала лихорадки, наблюдается приток нейтрофилов с последующим быстрым распространением CD8+ цитотоксических лимфоцитов и иммуноглобулин A-продуцирующих клеток плазмы.
Воспалительные клетки секретируют различные цитокины (т.е., фактор некроза опухоли, фактор роста сосудистого эндотелия, хемотаксис моноцитов и факторы активации), интерлейкины (ИЛ-1, ИЛ-4, ИЛ-6) и матричные металлопротеиназы (в первую очередь ММР3 и ММР9), которые нацелены на эндотелиальные клетки. Все эти факторы приводят к каскаду событий, ведущих к фрагментации внутреннего упругого слоя сосудов и к повреждения самих сосудов. В сильно пострадавших судах развивается воспаление с некрозом клеток гладких мышц. После этого, внутренние и внешние слои сосудов начинают разделяться, что и приводит к аневризме.
В течение следующих нескольких недель или месяцев, активные воспалительные клетки заменяются фибробластами и моноцитами, в результате чего, в стенке сосудов начинает отмечаться формирование волокнистой соединительной ткани. Эти слои будут увеличиваться и утолщаться. Стенки сосуда, в конечном итоге, становятся сужеными или окклюзиоными вследствие стеноза или тромбоза. В конечном итоге у человека может произойти инфаркт миокарда, вторично к тромбозу коронарной аневризмы или от разрыва большой коронарной аневризмы.
Болезнь Кавасаки. Причины
Причины развития болезни Кавасаки остаются неизвестными. В настоящее время, большинство из эпидемиологических и иммунологических доказательств показывают, что причиной этой болезни (вероятно) является инфекционный агент. Тем не менее, аутоиммунные реакции и генетическая предрасположенность также были предложены в качестве возможных этиологических факторов. На протяжении многих лет исследователями было выявленно несколько инфекционных агентов. Однако (на сегодняшний день) ни один агент так и не стал преобладающей причиной развития этой болезни. Предполагаемые инфекционные причины:
- Парвовирус В19
- Менингококковая септицемия
- Микоплазмы
- Клебсиелла
- Аденовирус
- Цитомегаловирус
- Вирус парагриппа 3 типа
- Ротавирусная инфекция
- Корь
- Вирус Эпштейна-Барра
- Человеческая лимфотропная вирусная инфекция
- Клещ-ассоциированные бактерии
- Клещевые болезни
В пользу инфекционной причины также говорит тот факт, что эпидемии болезни Кавасаки происходят в конце зимы и весной, в 2-3-летних интервалах.
Болезнь Кавасаки. Фото
Сыпь у 7-месячного ребенка на 4-й день болезни.
Отек губ и эритема у 2-летнего мальчика на 6-й день болезни.
Эритематозная и отечная рука у 11-летней девочки на 6-й день болезни.
Причины развития синдрома
Точные причины болезни Кавасаки пока не установлены, однако заболевание имеет ревматическую природу и провоцируется вирусами, проникающими в детский организм. Патология развивается на фоне слабого иммунитета и ярко выраженного наследственного фактора (преимущественно по расовому признаку – представителей монголоидной расы).
Таким образом, развитие недуга может быть спровоцировано несколькими факторами:
- Проникновение в организм бактерий (стафилококков, стрептококков, риккетсий, спирохет) или вирусов (ретровирус, парвовирус, герпес простой, вирус Эпштейна-Барра)
- Монголоидная раса – если в кругу ближайших родственников есть выходцы из азиатских стран.
- Наследственность – болезнь проявляется у 10-12% людей, родители которых ранее переболели данным синдромом.
- Ослабленный иммунитет, авитаминоз, заболевания иммунной системы.
Синдром Кавасаки характеризуется тяжелым течением болезни и часто приводит к развитию серьезных осложнений: образованию тромбов, раннему атеросклерозу, перикардиту, кальцинозу, разрыву аневризмы, дистрофии сердечной мышцы вплоть до инфаркта миокарда.
Диагностика
Синдром Кавасаки диагностируется при наблюдающейся более 5 дней высокой температуре и наличию хотя бы 4 из 5 нижеперечисленных признаков:
- Двусторонний конъюнктивит.
- Полиморфная сыпь на туловище.
- Трещины на губах и на слизистой оболочке ротовой полости.
- Эритема ладоней или стоп.
- Увеличенные лимфоузлы (в первую очередь на шее).
При выполнении общего анализа крови выявляется увеличение СОЭ, анемия, повышение уровня С-реактивного белка, тромбоцитоз. Биохимический анализ крови определяет повышение иммуноглобулинов, появление ЦИК (циркулирующих иммунных комплексов). Общий анализ мочи выявляет протеинурию (наличие белка) и лейкоцитурию.
Для диагностики возможного поражения сердца и кровеносных сосудов проводится ЭКГ, рентген грудной клетки, УЗИ сердца, коронарография и др.
Дифференциальная диагностика проводится с ювенильным ревматоидным артритом, скарлатиной, корью, аденовирусной инфекцией, инфекционным мононуклеозом.
СПИСОК использованной ЛИТЕРАТУРЫ
1. Белозеров Ю.М., Брегель Л.В., Субботин В.М. (2010) Болезнь Кавасаки — особенности клинических симптомов и кардиальных проявлений у детей российской популяции. Педиатрия; 3: 31–37.2. Брегель Л.В., Белозеров Ю.М., Субботин В.М. (1998) Болезнь Кавасаки у детей — первый клинические наблюдения в России. Рос. вестн. перинатол. педиатр., 45 : 25–30.3. Брегель Л.В., Субботин В.М., Белозеров Ю.М. (2002) Этиология болезни Кавасаки. Клин. микробиол. антимикроб. химиотер., 4 (3): 239–247.4. Лыскина Г.А. (ред.) (2011) Клиника, диагностика и лечение синдрома Кавасаки. Клин. рекомендации. Москва, 57 с.5. Лыскина Г.А., Ширинская О.Г. (2013) Клиническая картина, диагностика и лечение синдрома Кавасаки: известные факты и нерешенные проблемы. Вопр. совр. педиатрии; 1: 63–73.6. Bronstein D.E., Dille A.N., Austin J.R. et al. (2000) Relationship of climate ethnicity and socioeconomic status of Kawasaki disease. Pediatr. Infect. Dis.J., 19(11): 1087–1091.7. Burns J.C., Kushner H.I., Bastian J.F. et al. (2000) Kawasaki Disease: A Brief History. Pediatrics, 106 (2): e27.8. Dean A.G., Melish M.F., Hicks R., Palumbo N.E. (1982)An epidemic of Kawasaki syndrome in Hawaii. J. Pediatr., 100(4): 552–557.9. Fujikawa T. (1953) A case report of Feer disease. J. Pediatr. Pract., 16: 282–283.10. Hanawa K. (1959) Two cases of pericardial hematoma in infancy. J. Pediatr. Pract., 22: 820.11. Hirata S., Namakure Y., Yanagawa H. (2001) Incidence rate of recurrent Kawasaki disease and related risk factors: from the results of nationwide surveys of Kawasaki disease in Japan. Acta Paediatr., 90: 40–44.12. Kawasaki T. (1967) Acute febrile MCLNS: Clinical observations of 50 cases. Jpn.J. Allergol., 16: 178–222.13. Kawasaki T., Kosaki F., Okawa S. et al. (1974) A new infantile acute febrile mucocutaneous lymph node syndrome (MCLS) prevailing in Japan. Pediatrics, 54: 271–276.14. Melish M.E., Hicks R.M., Larson E. (1974) Mucocutaneous lymph node syndrome in the US. Pediatr. Res., 8: 427A.15. Nakamura Y., Yashiro M., Uehara R. et al. (2008) Increasing incidence of Kawasaki disease in Japan: nationwide survey. Pediatr. Int., 50(3): 287–290.16. Newburger J.W., Takahashi M., Gerber M.A. et al. (2004) Diagnosis, treatment, and long-term management of Kawasaki disease: a statement for health professionals from the Committee on Rheumatic Fever, Endocarditis, and Kawasaki Disease, Council on Cardiovascular Disease in the Young, American Heart Association. Pediatrics, 114: 1708–1733.17. Sakurai K. (1954) Mucocutaneous ocular syndrome: report of a case. Jpn. J. Pediatr., 7: 787–790.18. Salo E., Pelkonen P., Pettay O. (1986) Outbreak of Kawasaki syndrome in Finland. ActaPaediatr. Scan., 75(1): 75–80.19. Shigematsu I. (1972) Epidemiology of mucocutaneous lymph node syndrome. J. Jpn. Pediatr. Soc., 76: 695–696.20. Uehara R. (2011) Summary of nationwide epidemiologic surveys of Kawasaki disease. Nihon Rinsho., 69(9): 525–528.
І.Ю. Головач
Резюме. У статті представлено історичні дані опису нової хвороби у дітей молодшого віку, яка згодом отримала ім’я японського педіатра Томісаку Кавасакі. Описано етапи вивчення хвороби, складності у встановленні діагнозу, а також заслуга Т. Кавасакі у відкритті цього поширеного дитячого системного васкуліту. У 1961 р. Т. Кавасакі вперше описав новий і незвичний симптомокомплекс у дитини віком 4 років. Спостерігаючи дітей із подібними симптомами в майбутньому Кавасакі позначив його як «шкірно-слизово-лімфозалозистий синдром із лихоманкою».Він вперше опублікував свої спостереження у 1967 р. в Японії та у 1974 р. — в англомовному медичному журналі. Так про нове захворювання дізнався весь світ. Особливо складним був етап встановлення взаємозв’язку між шкірно-слизовими симптомами хвороби і серцево-судинними ускладненнями. У 1965 р. патологоанатом Н. Танака вперше описав причину смерті дитини із симптомами хвороби Кавасакі від тромбозу коронарної артерії, а педіатр Т. Якімото вперше описав симптоми хвороби Кавасакі з серцево-судинними проявами. Нині загальновизнано, що хвороба Кавасакі відзначається частіше у дітей віком молодше 5 років і є провідною причиною набутих захворювань серця у дітей.
Ключові слова: хвороба Кавасакі, системний васкуліт, діти, серцево-судинні ускладнення.
Лечение синдрома Кавасаки
 Несмотря на аутоиммунную природу болезни гормональная терапия кортикостероидами противопоказана, потому что она усиливает процесс тромбообразования в венечных артериях сердца.
Несмотря на аутоиммунную природу болезни гормональная терапия кортикостероидами противопоказана, потому что она усиливает процесс тромбообразования в венечных артериях сердца.
Назначают внутривенное введение иммуноглобулина. Капельница ставится только в условиях стационара под наблюдением врача. Ее длительность около 10 часов.
Наиболее эффективна такая терапия в первые две недели болезни. Если после первой инфузии не упала температура, не снизились показатели воспалительного процесса в крови, то назначается повторное применение. На курс может понадобиться 3 — 5 флаконов препарата.
Для понижения риска закупорки сосудов сгустками крови рекомендуют:
- Аспирин – после стабилизации температуры переходят на профилактический длительный прием. Для защиты слизистой применяют таблетки в оболочке и пьют их после еды.
- Варфарин или Плавикс используют у детей с выявленной аневризмой артерий.
Симптомы
В большинстве случаев болезнь Кавасаки впервые проявляется в первые 5-7 лет жизни ребенка, лишь изредка первые симптомы возникают у детей старше 8 лет. Возрастной пик для начала болезни – у детей от 9 месяцев до 2 лет. Весь период проявления синдрома подразделяют на 3 стадии:
- Острая – первые 10 дней после появления первых признаков болезни (симптомы воспалительного процесса и общей интоксикации).
- Подострая – следующие 2-3 недели, наиболее ярко выражены симптомы поражения сердца и сосудов.
- Стадия выздоровления – зависит от эффективности лечения и может занимать от нескольких месяцев до 1,5 года.
Болезнь начинается остро, первыми симптомами являются резкое повышение температуры тела (до 38,5-39,5 градусов), лихорадка в течение нескольких дней, конъюнктивит обоих глаз, трещины и покраснение губ, гиперемия слизистой оболочки полости рта. У большинства больных увеличиваются шейные лимфоузлы (чаще лишь с одной стороны), язык становится малиновым, также увеличиваются миндалины.
Прочие симптомы болезни Кавасаки:
- На коже появляются мелкие плоские красные пятна, волдыри, высыпания, похожие на корь или скарлатину. Сыпь концентрируется преимущественно на коже туловища и в области паха.
- На ладонях и стопах кожа приобретает фиолетовый оттенок, на этих участках появляются отеки и кожные уплотнения.
- Со временем кожные высыпания начинают шелушиться.
- На ногтях появляются белесые полоски.
- На губах появляются трещины, иногда они кровоточат.
- Поражение глаз – покраснение склер, конъюнктивит, передний увеит.
- Поражение слизистой оболочки рта – опухание, малиновый окрас языка, гиперемия, сухость во рту.
- Воздействие патологии на сердце и кровеносные сосуды – учащенное сердцебиение, боли в сердце, аритмия, тахикардия, кардиомегалия, иногда – острая сердечная недостаточность. В 30% случаев возникают аневризмы коронарных сосудов сердца, иногда – аневризмы крупных артерий.
- Поражение суставов – боль, уплотнение суставов, артриты.
- Боль в животе, понос, иногда – тошнота, рвота.
- В редких случаях – поражение головного мозга, уретрит, запор.
- Общие симптомы – нарушения сна, раздражительность, перепады настроения, отсутствие аппетита.

Comments
(0 Comments)