АВ-блокада на ЭКГ
Блокада сердца и ее лечение
Изображение с сайта lori.ru
Нередко при проведении электрокардиографического обследования в связи с жалобами пациента на самочувствие в заключении пишут: «блокада сердца». Хотя при этом может и не наблюдаться особых сбоев в работе сердца. В то же время отдельные блокады могут вызывать неритмичные сокращения, а именно ощутимое замедление сердечного ритма или «выпадение» отдельных импульсов.
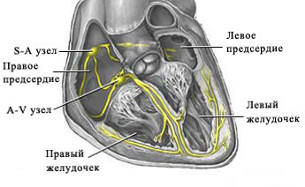
Сердце работает, сокращаясь под воздействием электрических импульсов, которые образовываются и проводятся ко всем участкам сердечной мышцы проводящей системой сердца. В нормальном состоянии импульс появляется в синусовом узле, который расположен в правом предсердии, в верхней его части. Далее он распространяется на предсердия и вызывает их сокращение: с предсердий – на желудочки через атриовентрикулярный узел, а уже из желудочков по разветвленной проводящей системе импульс поступает на все участки.
Изменения, связанные с проведением электрического импульса по одному из участков системы, и есть блокада сердца.
Возникать блокады сердца могут при любом поражении мышцы сердца:
- кардиосклерозе, миокардите, стенокардии;
- инфаркте миокарда;
- гипертрофии отделов сердца;
- при повышении нагрузок на сердечную мышцу;
- при неправильном приеме лекарственных препаратов или их передозировке.
Иногда блокада сердца может быть наследственной или вызываться нарушением развития сердца еще на внутриутробной стадии.
Блокады сердца классифицируются:
- по силе развития блокады;
- по степени выраженности;
- по участкам непроходимости сигнала (отдельные ветви проводящей системы, АВ-узел, выход из синусового узла).
По силе развития блокаду сердца подразделяют на три степени:
- I степень – запоздалое прохождение импульсов;
- II степень – частичное прохождение импульсов;
- III степень – полное отсутствие импульсов.
При полной блокаде прохождения импульсов на желудочки количество сокращений опускается до 30 в минуту и даже ниже. У здорового человека норма составляет от 60 до 80 сокращений в минуту. Если промежуток между сокращениями составляет несколько секунд, то возможна потеря сознания, больной бледнеет, у него могут начаться судороги. Это признаки сердечного приступа Морганьи-Адамса-Стокса, в результате которого может наступить летальный исход.
Диагностируются стойкая блокада сердца, которая существует постоянно, и переходящая – возникающая в некоторые моменты.
Диагностирование
Многие сердечные блокады очень опасны последствиями, вплоть до летального исхода. В случае если вы стали замечать у себя нарушение ритма работы сердца, то необходимо обратиться к врачу-кардиологу, а также нужно пройти полное обследование. Не исключено, что может потребоваться консультация специалиста-аритмолога.
Электрокардиограмма покажет сокращения сердца лишь в момент проведения исследования, а блокада сердца может возникать периодически. Для этого, чтобы выявить переходящую блокаду, применяют тредмилл-тест и холтеровское мониторирование. Помимо этого, для подтверждения диагноза врач-кардиолог может назначить эхокардиографию. Однако следует помнить: самостоятельное лечение блокады сердца недопустимо!
Лечение блокады сердца
Обычно осуществляется медикаментозное лечение блокады сердца или лечение при помощи желудочковой электростимуляции (постоянной или временной).
Когда назначают лечение блокады
В некоторых случаях пациенту не требуется особое лечение блокады сердца, но при возникновении приступа Морганьи-Адамса-Стокса человека необходимо уложить, обеспечить покой и срочно вызвать неотложную помощь для госпитализации.
Не понадобится лечение блокады сердца при некоторых нарушениях проводимости отдельных ветвей системы. Эти нарушения могут быть следствием какого-либо сердечного заболевания, требующего терапевтического лечения. При этом пациентам назначаются врачом соответствующие препараты. Но полные блокады ухудшают состояние больного и служат показанием для вживления специального искусственного электростимулятора на временной или постоянной основе.
Так как некоторые лекарственные препараты, применяемые при сердечных заболеваниях, провоцируют блокады, то очень важно соблюдать все предписанные врачом дозировки и время приема лекарств. А для того чтобы впоследствии не потребовалось еще и лечение блокады сердца, необходимо препараты, назначенные другими врачами, согласовывать с кардиологом
Методика лечения патологии
Лечение блокады сердца (антриовентрикулярной) назначается в зависимости от типа и причины ее возникновения. Для антриовентрикулярной блокады первой степени достаточно постоянного диспансерного наблюдения пациента. Лекарственная терапия проводится в случае ухудшения его состояния. Если блокада развивается на фоне сердечного заболевания (миокардит или острый инфаркт миокарда), то сначала устраняется основное заболевание. Методика лечения блокады 2-ой и 3-ей степени выбирается с учетом локализации нарушения проводимости.
- Если блокада пароксимального типа, то лечение проводится симпатомиметическими средствами (изадрин) или введением подкожно атропина.
- При блокаде дистального типа лекарственная терапия не дает должного эффекта. Единственным лечением является электростимуляция сердца. Если блокада носит острый характер и возникла в результате инфаркта миокарда, то проводится временная электростимуляция. При стойкой блокаде электростимуляция должна проводиться постоянно.
- При внезапно возникшей полной блокаде, если нет возможности выполнить электростимуляцию, под язык больного кладется таблетка Изупрела или Эуспирана (или половина таблетки). Для внутривенного введения эти препараты разводят в растворе глюкозы (5%).
- Развивающаяся на фоне дигиталисной интоксикации полная блокада сердца устраняется отменой гликозидов. Если блокада, ритм которой не превышает 40 ударов в минуту, сохраняется и после отмены гликозидов, внутривенно вводится Атропин. Кроме этого, внутримышечно делаются инъекции Унитола (до четырех раз в день). При необходимости (по медицинским показателям) проводят временную электростимуляцию.
Под воздействием лекарственных препаратов на блуждающий нерв нередки случаи, когда блокада сердца полная переходит в частичную.
Блокады внутрижелудочковой локализации
Наиболее распространенной является блокада сердца внутрижелудочковая. Она имеет несколько разновидностей, которые классифицируются исходя из того, в каком из ответвлений пучка Гиса возникла патология. Механизм, по которому возбуждающий импульс передается в желудочки от предсердий, включает три сегмента ветвления. Они называются ножками Гиса. Сначала происходит ответвление к ПЖ (правому желудочку). Оно называется ножкой пучка Гиса (правой). Далее идет левый сегмент (ножка), который направлен вниз. Являясь продолжением основного ствола, она имеет большую толщину, чем остальные. Чуть ниже сегмента, ответвленного к ПЖ, происходит разделение левого сегмента на заднюю и переднюю ветви. По заднему ответвлению возбуждение передается к перегородке, а по переднему — непосредственно к желудочку, расположенному с левой стороны.
Повреждение любого ответвления гисовского пучка способствует формированию однопучковой блокады. Если проводимость нарушена в двух ветвях, то речь идет о двухпучковой блокаде. Если патология развивается во всех трех ножках (полное поражение пучка), это означает возникновение полной трехпучковой поперечной блокады атриовентрикулярного (дистального) типа.
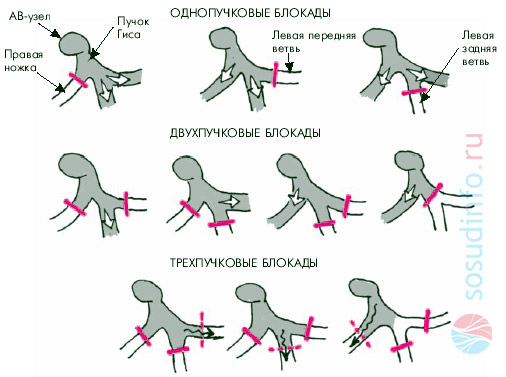
По месту локализации патологии проводимости происходит деление на блокады правожелудочковую и левожелудочковую. При возникновении патологии проводимости по передней или задней части левого сегмента гисовского пучка формируется блокада левого желудочка сердца.
- Патология проводимости передневерхней левой ножки в основном прогрессирует при развитии заболеваний, приводящих к утолщению стенки левого желудочка (его гипертрофии). Это может быть миокардит, аномалии межпредсерной перегородки, аортальный порок сердца, инфаркт и пр. Происходит нарушение проходимости возбуждения по переднему участку его боковой стенки. Оно распределяется аномально, начиная с нижних участков и постепенно поднимаясь вверх. То есть сначала возбуждается перегородка между желудочками, затем импульс передается на нижний участок задней стенки. В конце периода по анастомозам возбуждение доходит до переднего участка боковой стенки. На кардиограмме видно, что интервал QRS шире, чем при нормальном прохождении импульса на 0,02с. Зубец R— большей высоты, а зубец S — большей глубины. Одновременно формируются аномальные зубцы Q.
- Когда возбуждение полностью перестает передаваться посредством гисовского пучка (по его левой ножке), возникает блокада левожелудочковая полная. Но по сегменту с правой стороны импульс проходит в обычном ритме. И только после того, как возникнет возбуждение на правом участке перегородки и ПЖ, импульс направляется к левому желудочку. Вызывают нарушения проводимости этого вида тяжелые заболевания сердца, дающие осложнения в виде различных дефектов миокарда и импульсопроводящей системы.
- При блокаде левожелудочковой неполной прохождение электроимпульса до разветвления замедляется. К ЛЖ он подводится транссептально, в ретроградном направлении (слева направо) по правой ветке гисовского пучка, начиная от ПЖ.
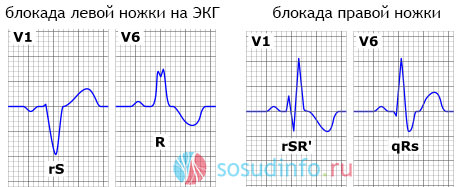
Развитие блокады правого желудочка в большинстве случаев вызывается заболеваниями, приводящими к его перенапряжению и формированию утолщения стенки. К аномалиям этого вида нередко приводит интоксикация организма медикаментозными препаратами, назначаемыми для устранения нарушений в работе сердца (бета-блокаторами, хинидином и пр.). Блокада ПЖ очень часто развивается у людей, сердце которых вполне здорово. Аномальность проходимости импульса при этом заключается в том, что сначала возбуждается перегородка и ЛЖ, и только потом импульс передается к ПЖ.
Выявить блокады внутрижелудочковые удается в основном методами электрокардиографического исследования. На кардиограмме видно, отклонение электрической оси в левую сторону на угол до 90° с отрицательным значением при левожелудочковой блокаде, вызванной нарушением проводимости переднего сегмента. Отклонение электрической оси вправо на угол до 90° с положительным значением свидетельствует о блокаде левого заднего участка. Комплекс QRS остается без изменений. Для уточнения диагноза проводится Холтеровский мониторинг (снятие показаний в течение суток и более).
Что представляет собой атриовентрикулярный узел
Атриовентрикулярный узел (Ашофа-Тавара) — это скопление особых клеток миокарда в нижней части правого предсердия около межпредсердной перегородки. Величина узла 3х5 мм
По важности ранга он представляет автоматический центр второго порядка (следом за синусовым узлом) и призван брать на себя роль водителя ритма при отказе вышестоящего пейсмекера
Чешский ученый Ян Пуркинье впервые описал особые клетки сердца: они состоят, как миоциты, из актина и миозина, но не образуют четкую структуру для сокращения, перенасыщены ионами кальция. Оказалась, что эти особенности дают возможность создавать электрические импульсы или самопроизвольно возбуждаться. Это делает их родственными с нейронами. В дальнейшем в проводящей системе сердца выделены 2 вида клеток:
- одни создают электрические импульсы;
- другие организуют их проведение от предсердий к желудочкам.
Питание клеткам доставляется в 90% по ветке правой венечной артерии, в 10% случаев — из левой огибающей артерии сердца.
В зависимости от плотности узел образован тремя слоями разной компактности. А в продольном размере функционально делится на два канала:
- α — медленный;
- β — быстрый.
Правильная работа клеток и каналов обеспечивает бесперебойное поступление импульсов из синусового узла в желудочки и синхронизирует работу всех частей сердца.
Диагностирование
При выпадении части сокращений желудочков происходит уменьшение их количества. Это происходит, как при полной, так и при частичной блокаде, в том числе и функциональной. Чтобы выявить природу ее возникновения, используется так называемая проба с атропином. Больному вводится атропин. Неполная блокада, возникновение которой не связано с патологическими изменениями, после этого проходит буквально через полчаса.

На электрокардиограмме видоизменены только зубцы, показывающие, что возбуждающий сокращения импульс проходит от предсердия к желудочку очень медленно. При частичной блокаде сердца второй степени на кардиограмме отображается, что импульс проходит с замедлением. Зубец сокращения предсердий регистрируется, а зубца, показывающего сокращение желудочков нет. Частичная блокада правой ножки регистрируется на кардиограмме небольшими изменениями в отведениях грудных отделов с правой стороны и появлением небольших зазубрин на зубце S.
Атриовентрикулярная блокада 2 степени
Атриовентрикулярная блокада II степени или сердечная блокада II степени характеризуется нарушением, запаздыванием или прерыванием проведения предсердного импульса через предсердно-желудочковый узел к желудочкам.
Типы блокад 2 степени
Хотя пациенты с блокадой II степени могут и иметь бессимптомное течение, такая ее разновидность как предсердно-желудочковый блок типа Мобиц I все же может приводить к появлению ощутимой симптоматики. При АВ-блокаде II степени 1-го типа (Мобитц-I или с периодикой Самойлова-Венкебаха) интервалы P-Q последовательно удлиняются, а интервалы R-R — уменьшаются до тех пор, пока импульс из предсердий не перестанет проводиться на желудочки, тогда после зубца Р комплекс QRS не возникает. Затем цикл изменений интервалов P-Q и R-R повторяется до следующего выпадения комплекса QRS. Длительность каждого периода описывают через соотношение зубцов Р и комплексов QRS. (4 :3; 3. 2 и так далее). При мерцании предсердий АВ-блокада II степени 1-го типа может проявляться периодически возникающими продолжительными интервалами R-R после их последовательного уменьшения. При групповых исследованиях пожилых мужчин (средний возраст которых составлял 75 лет) имеющих предсердно-желудочковый блок типа Мобиц I было выявлено, что вживление кардиостимулятора продлевало жизнь таких пациентов.
При АВ-блокаде II степени 2-го типа (Мобитц-И) периодическое выпадение комплекса QRS происходит без изменений интервала P-Q. Периодичность блокады описывается соотношением зубцов Р и комплексов QRS (4. 3; 3: 2). Предсердно-желудочковый блок по типу Мобиц II может приводить к полной остановке сердца с сочетанным с ним риском повышенной смертности.
Симптомы блокады второй степени
У пациентов с атриовентрикулярной блокадой II степени может отмечаться широкий диапазон симптоматики:
· Отсутствие симптомов (наиболее характерно для пациентов типа Мобиц I, таких как хорошо тренированные спортсмены и лица без органических заболеваний сердца)
· Головокружение, слабость или потеря сознания (более характерно для типа Мобиц II )
· Боль в груди, если сердечная блокада связана с ишемией или миокардитом
· Периодически возникающие нерегулярные сердечные сокращения
· Эпизоды брадикардии
· Явления недостаточной перфузии тканей включая гипотонию
Атриовентрикулярная блокада 2 степени по симптомам может напоминать полную блокаду левой ножки пучка Гиса .
Изменения на ЭКГ
Для выявления и определения типовой принадлежности атриовентрикулярной блокады II степени используется ЭКГ исследование:
· Блокада I типа Мобитц. Постепенное, от одного комплекса к другому, увеличение длительности интервала Р — Q R, которое прерывается выпадением желудочкового комплекса QRST (при сохранении на ЭКГ зубца Р)
· После выпадения комплекса QRST вновь регистрируется нормальный или слегка удлиненный интервал Р — Q R. Далее все повторяется (периодика Самойлова-Венкебаха). Соотношение Р и QRS — 3:2, 4:3 и т.д.
· Блокада II типа Мобитц. Регулярное (по типу 3:2, 4:3, 5:4, 6:5 и т.д.) или беспорядочное выпадение комплекса QRST (при сохранении зубца Р)
Наличие постоянного (нормального или удлиненного) интервала Р — Q R без прогрессирующего его удлинения. Иногда рсширение и деформация комплекса QRS.
· Атриовентрикулярная блокада II степени типа 2:1. Выпадение каждого второго комплекса QRST при сохранении правильного синусового ритма. Интервал Р — Q R нормальный или удлиненный. При дистальной форме блокады возможно расширение и деформация желудочкового комплекса QRS (непостоянный признак).
Скорая помощь при атриовентрикулярных блокадах II степени
Неотложная помощь при атриовентрикулярных блокадах II степени заключается во внутривенном введении 1 мл 0,1%-ного раствора атропина с 5—10 мл 0,9%-ного раствора хлорида натрия, даче под язык одной таблетки изадрина. При приступе Морганьи—Адамса—Стокса (т.е. при возникновении при блокаде II степени периодов длительной асистолии желудочков длящейся дольше 10—20 с, человек теряет сознание, развивается судорожный синдром, похожий на эпилептический, что обусловлено гипоксией головного мозга) проводится сердечно-легочная реанимация. Ни в коем случае нельзя вводить сердечные гликозиды,новокаинамид. Также читайте первую помощь при сердечной аритмии. После оказания помощи больного передают кардиологической бригаде или госпитализируют на носилках в кардиологическое отделение.
Полная блокада сердца
Полная блокада сердца очень серьёзное заболевание, так как угрожает больному смертью, если не оказать своевременную помощь.
Что такое полная блокада сердца?
Это полное прекращение проведения волны возбуждения по отделам сердца, что влечёт за собой полною остановку деятельности сердечно-сосудистой системы. Блокады бывают либо предсердными, либо желудочковыми. Как раз желудочковые блокады являются полными.
Крайне редко блокады сердца бывают врожденными. В основном полная блокада сердца появляется в следствии органического заболевания системы кровообращения. Инфаркт миокарда, ишемическая болезнь сердца, чрезмерный вагусный тонус, ревматизм (опасен миокардитами), нарушения метаболизма (например, повышенное содержание в крови калия), неадекватная антиаритмическая терапия — это наиболее распространённые причины полной блокады сердца.
Какие симптомы наблюдаются при полной блокаде сердца?
В первую очередь, резкое ухудшение общего состояния. Сильная слабость, синюшность губ, похолодание конечностей, а также головокружение и потеря сознания. Это состояние опасно и требует незамедлительной и профессиональной помощи. Если врачи подозревают у больного полную блокаду сердца, то его госпитализируют в кардиологическое отделение и там уточняют диагноз с помощью холтеровского мониторирования .
Наблюдая за пациентом, врач может заметить следующие признаки полной блокады сердца: гипотония, одышка, хрипы в лёгких, нарушение сознания. То есть на лицо признаки острой сердечной недостаточности и нарушения мозгового кровообращения.
Как вылечить полную блокаду сердца?
Данное состояние успешно лечится установкой исскуственного водителя ритма. После данной операции, при успешном результате, пациентов отпускаю домой уже на следующий день.
Методы лечения
Главная цель лечения – это устранение причины развития блокады, то есть основные усилия направлены на терапию основного заболевания.
Если нарушение работы миокарда было спровоцировано приемом лекарственных средств (особенно в случае передозировки), следует полностью от них отказаться.
Внимание. При возникновении блокады сердца противопоказаны: бета блокаторы:
-
- бисопролол
- пропранолол
- анаприлин
- атенолол
- тенорик
и другие.
сердечные гликозиды:
- коргликон
- дигоксин
- строфантин
антиаритмические препараты:
- кордарон
- аймалин
- верапамил
- хинидин.
Если диагностирована функциональная блокада (особенно в связке с сосудистой дистонией), при диагностике синоатриальных блокад и при внутрисердечных блокадах в большинстве случаев используются препараты для улучшения обмена веществ в сердечной мышце:
- рибоксин
- убихинон
- актовегин
- мексидол.
Можно использовать АТФ (внутримышечно), однако многие специалисты говорят о неэффективности этого препарата. Хотя он и используется очень давно и цена его копеечная.
В случае полной атриовентрикулярной блокады для лечения назначается:
- изопреналин
- орципреналин.
После проведения курса лечения принимается решение об установке кардиостимулятора.
Лечение более тяжелых форм заболевания может быть, как медикаментозным, так и хирургическим. Операция по вживлению жизненно необходимого кардиостимулятора проводится, если пациенту был поставлен диагноз «полная блокада». Имплантат подшивается непосредственно под грудную мышцу, благодаря чему он сможет обеспечивать установленный ритм и скорость сокращений.
После установления кардиостимулятора можно применять для лечения сердечные гликозиды, которые будут компенсировать хроническую недостаточность.
Важно! Аппаратная поддержка сердечного ритма не обеспечивает приспособление организма к увеличению сердечного ритма при повышенных нагрузках. Пациентам, живущим с поддержкой кардиостимулятора, важно избегать тяжелых физических нагрузок и стрессов.. Для лечения блокады с признаками приступов МЭС требуются сильнодействующие вещества, такие как Адреналин
В качестве реанимирующих мероприятий во время приступов можно проводить непрямой массаж сердца
Для лечения блокады с признаками приступов МЭС требуются сильнодействующие вещества, такие как Адреналин. В качестве реанимирующих мероприятий во время приступов можно проводить непрямой массаж сердца.
Для того чтобы сердце всегда было здорово, необходимо проходить ЭКГ-обследование не реже одного раза в полгода.
Вот интересный материал по проводящей системе сердца:
Этиология
- В основном причины возникновения сердечной блокады кроются в прогрессировании заболеваний, таких как:
- миокардит тиреотоксического, дифтерийного или аутоиммунного типа;
- диффузные заболевания соединительной ткани;
- пороки и опухоли сердца;
- саркодиоз и амилоидоз;
- микседема;
- сифилис, поразивший сердце и пороки миокарда, вызванные ревматизмом;
- инфаркт миокарда или кардиосклероз.
- Не менее распространенными причинами являются медикаментозное отравление, вызванное превышением дозировки некоторых препаратов: хинидина (против аритмии), коринфара, верапамила, дигиталиса и ряда других. Особенно опасными при сердечных блокадах любого вида являются препараты наперстянки.
- Неполная блокада часто возникает у абсолютно здоровых людей. Чаще всего она вызывается перевозбуждением блуждающего нерва, которое вызывается повышенными нагрузками во время тренировок или выполнения физической работы.
- Отмечены случаи блокады врожденной, возникающей вследствие патологии внутриутробного развития. При этом у новорожденных диагностируется порок сердца и т.п.
- Блокаду могут вызвать и некоторые виды хирургического вмешательства, применяемые в устранении различных пороков сердца и прочих аномалий.
Симптомы блокады сердца
Полная блокада имеет тот же набор симптомов, что и аритмия. Могут наблюдаться и признаки основного «причинного» заболевания. Симптомы могут проявляться довольно неожиданно во время, казалось бы, адекватного самочувствия. Они же могут существовать в течение длительного промежутка времени с редкими ухудшениями самочувствия, которые пациент научился игнорировать.
Но, если некоторые из нижеперечисленных признаков были замечены, то стоит скорее обратиться к кардиологу для дальнейшего обследования.
К симптомам нарушения сердечного ритма, относят:
- Вялость, быстрая утомляемость, физическая слабость;
- Дискомфортные ощущения в области сердца и за грудиной;
- Частые головокружения, потемнение в глазах, шум и звон в ушах, резкое обессиливание с чувством тошноты;
- Приступы при наличии синдрома Морганьи-Адамса-Стокса (частота сердечных сокращений при МЭС может доходить до 20 – 25 ударов), выражающиеся во внезапном побледнении, липком поту, ощутимым снижением частоты сердечных ударов, предобморочном состоянии и, возможно, судорогах, являющихся признаками гипоксии;
- Удушье, откашливание пены, цианоз участков носогубного треугольника, пальцев. Общее шоковое состояние.
Усилим картину клинических проявлений, которые могут сопровождать полную блокаду
Обратим внимание именно на клиническую картину, поскольку сам человек, у которого наступила ситуация блокады, может не ощутить отклонений
Если после перекрытия путей передачи нервного импульса частота сердечных сокращений уменьшилась до 40 – 50 ударов, у пациента может наступить головокружение, которое может сопровождаться обмороком.
К обморочному состоянию приводит гипоксия (кислородное голодание) клеток мозга. Естественным образом кислородное голодание будет зависеть от длительности пауз между сокращениями сердца.
У пациента могут проявляются следующие симптомы:
- внезапно возникшее общее беспокойство;
- возникновение сильного головокружения;
- пациент теряет сознание с возможным падением;
- лицо последовательно меняет цвет от красного к «мертвенной» бледности с оттенками синюшности;
- пульс определить возможности нет;
- дыхание редкое и глубокое;
- возникают судороги, которые начинаются с мышц лица, затем задействуются конечности с переходом к мышцам спины;
- зрачки расширяются;
- возможен непроизвольный отход мочи и кала.
Вот полная картина полной блокады сердца с последующей гипоксией клеток головного мозга. Однако приступы с описанными симптомами могут различаться по времени и по вариантам развития.
Различают 3 варианта приступов:
- легкая форма. Потеря сознания у пациента не происходит, ситуация ограничивается головокружением, появлением «шума в ушах» и ощущения онемения конечностей;
- средней тяжести. Потеря сознания происходит, но судороги и мочевыделение отсутствуют;
- тяжелая. Все приступы имеют описанные признаки, лечебные меры обязательны, поскольку ситуация может грозить летальным исходом.
Статистика возможных приступов дает цифры от 25 до 60% пациентов, у которых диагностирована атриовентрикулярная блокада. Частота повторений сугубо индивидуальна – от одного приступа на промежутке три года, до десятков за сутки.
К симптомам основного заболевания относятся:
- Боль в груди во время физической активности – ишемическая болезнь;
- Тяжесть дыхания; ледяные стопы и ладони; посинение пальцев, носогубного треугольника, ушей – врожденные и приобретенные пороки сердца;
- Ноющие боли в затылочной области; тошнота и рвота – гипертония;
- Продолжительное повышение температуры сердца не более чем до 37,5 градусов – инфекционные и системные заболевания.
Первая помощь при блокаде
Особенно первая помощь касается людей, имеющих синдром МЭС. Очевидно, что такие люди и их родственники должны понимать, что  приступ может случиться в самый неподходящий момент. Поэтому:
приступ может случиться в самый неподходящий момент. Поэтому:
- желательно таких людей не оставлять без длительного присмотра;
- в любой момент должна быть доступна аптечка с препаратом изадрин (пару таблеток под язык будет достаточно, если пациент в сознании);
- в случае обморока необходимо ввести атропин (подкожно), который должен быть в доступности;
- в тяжелом случае можно использовать адреналин (внутривенно) или же норадреналин.
Приступ может сопровождаться прекращением дыхания и сердцебиения. Это еще не клиническая смерть и поэтому следует приступить к непрямому массажу сердца в совокупности с искусственным дыханием. Не останавливаться пока не приедет скорая помощь.
Если сердцебиение восстановить до приезда скорой не удалось, то бригада обязана для его восстановления применить дефибриллятор, а затем экстренно госпитализировать в реанимационное отделение.
Варианты патологии
Блокада – это препятствие, мешающее нервному импульсу двигаться по проводящим путям сердца. Электрические сигналы могут замедляться или вовсе отсутствовать. Блокады локализуются на разных участках системы проводимости и разделяются на несколько типов:
- синоатриальные (расположены в синусовом узле);
- внутрипредсердные (находятся между синусовым и атриовентрикулярным узлами);
- пучка Гиса (размещаются на ножках пучка и ветвях левой ножки, на нескольких пучках);
- комбинированные (сочетание нескольких типов нарушений).
Неполная блокада затрудняет продвижение электрического сигнала. Полная непроходимость не дает возбуждению предсердий передаваться желудочкам, чем разобщает деятельность этих отделов сердечной мышцы.
Экстренная медицина

Нарушения проводимости сердца развиваются при различных заболеваниях: атеросклеротическом кардиосклерозе, инфаркте миокарда, миокардите, ревмокардите, а также при воздействии ряда медикаментозных средств (препараты дигиталиса, хинидин, р-блокаторы)
Синоаурикулярная и внутрижелудочковая блокады у большинства больных не вызывают резких нарушений гемодинамики и протекают бессимптомно. Иногда развивается недостаточность кровообращения, а при полном блокировании возможно даже остановка сердца.
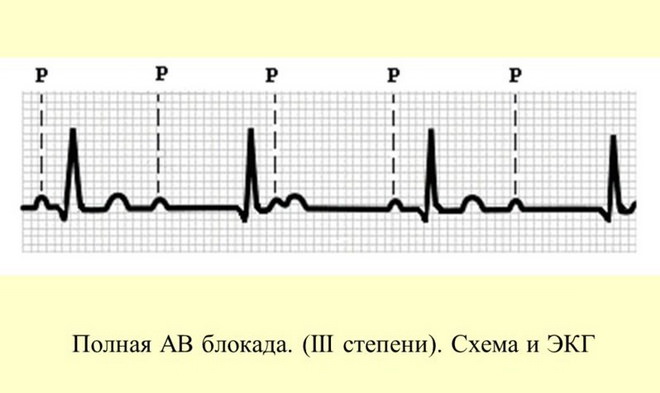
Наибольшую опасность представляет атриовентрикулярная блокада, которая развивается, когда импульс возбуждения переходит с запаздыванием (неполная блокада) или совсем не проводится с предсердий на желудочки (полная блокада). При полной (поперечной) блокаде предсердия и желудочки сокращаются независимо друг от друга. Желудочки сокращаются в медленном правильном ритме (рис. 32). Развитие полной атриовентрикулярной блокады резко отягощает прогноз и течение многих заболеваний. Так, у больных острым инфарктом миокарда с полной атриовентрикулярной блокадой часто развивается шок, обусловленный снижением сердечного выброса.

Рис. 32. ЭКГ при полной (поперечной) блокаде сердца.
Неотложная помощь. Для борьбы с атриовентрикулярной блокадой применяют атропин (1 мл 0,1% раствора) и стимуляторы р-адренергических рецепторов (орципреналина сульфат, изадрин, алупент, эуспиран, изупрел). Эти препараты можно вводить внутрь, а также подкожно и внутривенно капельно. Если причиной атриовентрикулярной блокады является миокардит, то назначают кортикостероиды (преднизолон — 60— 90 мг/сут).
Надежным и эффективным в борьбе с полной атриовентрикулярной блокадой является электрическая стимуляция сердца. Существуют несколько способов стимуляции сердца. При непрямом (наружном) методе электрод помещают на коже груди на уровне сердца. Этот способ имеет ряд серьезных недостатков (болевые ощущения, невозможность длительного использования).
Из прямых методов практическое значение имеют миокардиальный и эндокардиальный. Электроды можно вводить в миокард желудочков путем пункции через грудную клетку. При эндокардиальной стимуляции электрод вводят в полость правого желудочка через подключичную, бедренную или локтевую вену. Эндокар-диальная стимуляция в последние годы получила широкое распространение.
Синдром Морганьи—Эдемса—Стокса является одним из наиболее грозных осложнений атриовентрикулярной блокады. Он заключается в возникновении повторных приступов потери сознания, остановки или редкого судорожного дыхания, что иногда сопровождается судорогами, непроизвольным мочеиспусканием. Эти приступы возникают вследствие резкого урежения или прекращения сократительной деятельности сердца и развивающейся при этом ишемии головного мозга. Возможны два варианта остановки кровообращения: а) асистолия желудочков и б) фибрилляция желудочков. Нередко наблюдается смешанная форма синдрома Морганьи — Эдемса —Стокса. Приступ длится от нескольких секунд до нескольких минут, проходит спонтанно или после реанимационных мероприятий, иногда отмечается летальный исход.
Неотложная помощь должна быть направлена на восстановление эффективной деятельности сердца. Начинают с непрямого массажа сердца, обычно в течение нескольких секунд сердечная деятельность восстанавливается. Если эффективная деятельность не восстанавливается, то продолжают непрямой массаж сердца и одновременно проводят искусственное дыхание. При продолжающейся фибрилляции необходимо немедленно произвести электрическую дефибрилляцию. При отсутствии эффекта показана пункционная миокардиальная электростимуляция. В процессе реанимации необходимо внутривенно вводить бикарбонат натрия под контролем кислотно-щелочного состояния крови. Если процесс реанимации затягивается, производят интубацию и аппаратное дыхание. Наиболее эффективное средство предупреждения приступов — эндокардиальная электростимуляция сердца, которая показана во всех случаях атриовентрикулярной блокады с синдромом Морганьи— Эдемса — Стокса.
Скорая медицинская помощь, под ред. Б. Д. Комарова, 1985

Comments
(0 Comments)