Атипичные варианты инфаркта миокарда
Важнейшая клиническая форма ибс, обусловленная развитием одного или нескольких очагов ишемического некроза в сердечной мышце в результате абсолютной
Инфаркт миокарда – важнейшая клиническая форма ИБС, обусловленная развитием одного или нескольких очагов ишемического некроза в сердечной мышце в результате абсолютной недостаточности коронарного кровообращения.
Инфаркт миокарда – ишемический некроз миокарда вследствие острого несоответствия коронарного кровотока потребностям миокарда.
Заболеваемость инфарктом миокарда непрерывно увеличивается. В РБ она составляет 112 человек на 100 000 населения. Болеют в основном люди трудоспособного возраста. Чаще мужчины (в возрасте 40-50 лет – в 5 раз чаще женщин). Летальность максимальна в первые 2 ч (на которые приходится около 50% всех смертельных случаев!). Применение тромболитиков в ранней стадии инфаркта миокарда (до 4-6 ч) уменьшает летальность до 5-10%. Летальность во многом определяется возрастом больных: резко увеличивается у больных пожилого возраста. После перенесенного инфаркта в течение года умирает примерно каждый десятый больной, причем половина больных внезапно.
Этиология. В подавляющем большинстве (свыше 85%) всех инфарктов непосредственной причиной их развития является закрытие сосуда атеросклеротической бляшкой в результате тромбообразования. Реже причиной инфаркта миокарда служит локальный коронароспазм.
Классификация. Инфаркт миокарда классифицируется по локализации и объёму пораженной ткани, по клиническому течению и осложнениям.
Очаг некроза может быть большим по величине (крупноочаговый), малым (мелкоочаговый), проникать через всю толщу стенку желудочка (трансмуральный). Чаще страдает левый желудочек сердца, правый поражается очень редко.
Исходом инфаркта миокарда является рубцевание очага некроза с образованием постинфарктного кардиосклероза.
^ По течению выделяют несколько периодов инфаркта миокарда:
— острейший – первые 2 часа (от 30 мин до 2 часов);
— острый – образование некроза – до 10 – 14 дней;
— подострый – замещение некротической ткани грануляционной – до 30 дней;
— период рубцевания – до 60 дней;
— постинфарктный – после 8 недель заболевания.
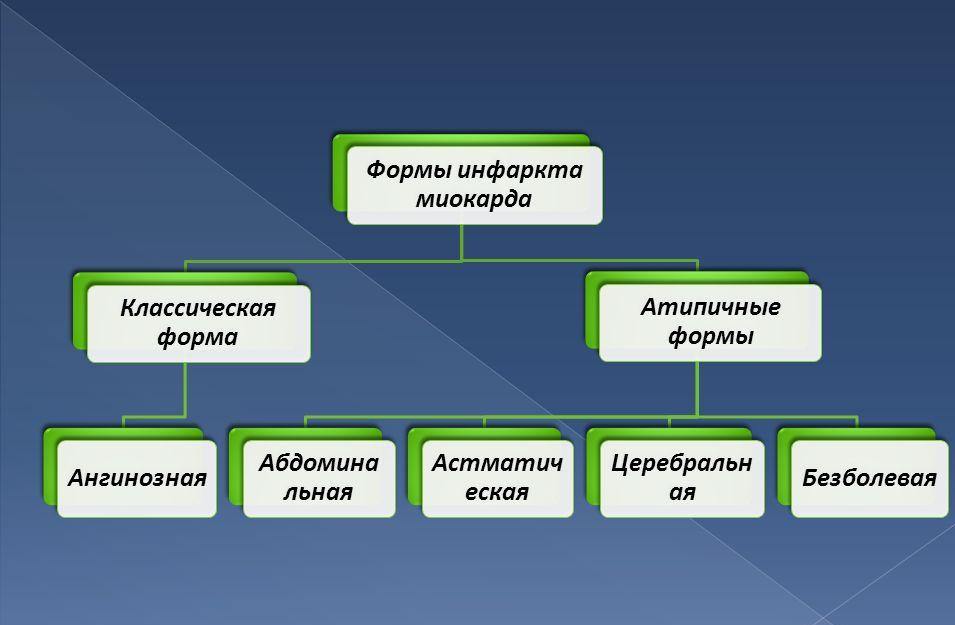
^ Выделяют типичные и атипичные варианты инфаркта миокарда:
1.Ангинозный (болевой) – типичный вариант.
2. Астматический – по типу интерстициального отека легких и клинической картины сердечной астмы.
3. Абдоминальный – боли в верхней части живота, диспепсические симптомы.
4. Аритмический – в клинической картине доминируют острые нарушения ритма сердца и проводимости (блокада ножки пучка Гиса, АВ-блокада, параксизмальная желудочковая тахикардия и др.).
5. Цереброваскулярная форма – протекает в виде нарушения мозгового нарушения (инсульта).
6. Периферическая форма – локализация болей атипичная (в местах иррадиации – нижней челюсти, левой половине шеи, левом плече, спине, правой половине грудной клетки).
7. Безболевая, или малосимптомная, форма – определяется по ЭКГ.
^ Клиническая картина. При типичном варианте инфаркта миокарда основным симптомом являются сильные боли. Интенсивность и длительность их более выражена, чем при стенокардии. Боли локализуются в передней поверхности грудной клетки за грудиной давящего, сжимающего, жгучего характера, иррадиирующие в левое плечо, руку, левую лопатку. Боль не проходит после нитроглицерина. Длительность болевого приступа от 1-2 часов до нескольких суток с волнообразным их нарастанием и уменьшением. На фоне болевого приступа нередко отмечается одышка, слабость, усиленное потоотделение, сердцебиение. При осмотре больной бледен. Беспокоен, испытывает страх смерти. Пульс частый, малый, бради- и тахикардия. Отмечается кратковременный подъем АД, затем падение, снижение сократительной функции миокарда приводит в основном к снижению систолического давления. Ослабление 1 тона сердца, систолический шум на верхушке. К концу первых суток происходит всасывание некротических масс из пораженного участка миокарда (резорбционный синдром). В это время повышается Т* тела (до 37-38*С), нейтрофильный лейкоцитоз (10-12*10 ). На третьи сутки лейкоцитоз снижается, а СОЭ повышается (симптом ножниц). Нарушаются биохимические процесс – повышается активность ферментов крови. Некроз миокарда сопровождается выходом из поврежденных кардиомиоцитов (КФК) – креатинфосфокиназы, (АСТ) – аспартатаминотрансферазы, (ЛДГ) – лактатдегидрогиназы. Специфичностью обладают новые сывороточные маркеры инфаркта – сократительные белки тропонины Т. Их концентрация в крови повышкется уже через2-4 часа от начала болевого приступа, достигает пика через10-24 ч и снижается через 5-14 дней.
^ Доврачебная помощь при типичной (болевой) форме инфаркта миокарда
Тактика медицинской сестры
Профилактика
- Антитромботическая терапия аспирином и/или клопидогрелом снижает риск рецидива инфаркта миокарда. Применение клопидогрела и аспирина снижает риск сердчечно-сосудистых событий, но в то же время повышает риск развития кровотечений.
- Бета-блокаторы могут применяться для профилактики инфаркта миокарда у людей, перенёсших инфаркт миокарда в прошлом. Из всех бета-блокаторов бисопролол, метопролола сукцинат и карведилол улучшают прогноз у людей со сниженной фракцией выброса левого желудочка ниже 40 %. Бета-блокаторы после перенесённого инфаркта миокарда снижают смертность и заболеваемость.
- Терапия статинами после инфаркта миокарда снижает смертность.
- Применение полиненасыщенных длинноцепочечных омега-3 жирных кислот (докозагексаеновой и эйкозапентаеновой) в больших дозах также улучшает прогноз после перенесённого инфаркта миокарда.
- Применение нефракционированного гепарина внутривенно или низкомолекулярного гепарина подкожно у лиц с первичной нестабильной стенокардией снижает риск инфаркта миокарда.
- Ингибиторы АПФ также применяют для профилактики инфаркта миокарда у людей со сниженной фракцией выброса левого желудочка ниже 40 %.
Статистика. Общие сведения
По данным статистики, за последние 20 лет летальность от этого недуга возросла более чем на 60%, и он существенно помолодел. Если раньше это острое состояние встречалось среди людей 60-70 летнего возраста, то сейчас уже мало кого удивляет выявление инфаркта миокарда у 20-30 летних. Следует отметить и тот факт, что данная патология часто приводит к инвалидизации больного, которая вносит весомые негативные коррективы в образ его жизни.
При инфаркте миокарда крайне важно незамедлительно обратиться за медицинской помощью, т. к
любая проволочка существенно отягощает последствия инфаркта и способна приносить непоправимый урон состоянию здоровья.
Примечания
- Инфаркт // Казахстан. Национальная энциклопедия. — Алматы: Қазақ энциклопедиясы, 2005. — Т. II. — ISBN 9965-9746-3-2.
- ↑
- ↑
- ↑
- ↑
- Peters A, von Klot S, Heier M, Trentinaglia I, Hormann A, Wichmann HE, et al. 2004. Exposure to traffic and the onset of myocardial infarction. N Engl J Med 351:1721-1730
- (англ.). Inflammatory Bowel Diseases (14 December 2018). Дата обращения 17 декабря 2018.
- . remedium.ru (14 декабря 2018). Дата обращения 17 декабря 2018.
- Федюкович Н.И. Внутренние болезни. Учебник. — Ростов-на-Дону: Феникс, 2012. — С. 230.
- Podrid, Philip J. Cardiac Arrhythmia: Mechanisms, Diagnosis, and Management. — Lippincott Williams & Wilkins, 2001. — ISBN 0781724864.
- ↑
- .
- ↑
- (недоступная ссылка)
- B. Ibanez, C. Macaya, V. Sanchez-Brunete, G et al. (2013) Effect of Early Metoprolol on Infarct Size in ST-Segment-Elevation Myocardial Infarction Patients Undergoing Primary Percutaneous Coronary Intervention: The Effect of Metoprolol in Cardioprotection During an Acute Myocardial Infarction (METOCARD-CNIC) Tri. Circulation, 128 (14): 1495 OI:10.1161/%u200BCIRCULATIONAHA.113.003653
- . Fitobzor (1 июля 2017).
Диагностика типичного инфаркта миокарда
Наиболее частый клинический вариант инфаркта миокарда, то есть типичную его форму опытный специалист распознает по симптомам, информацию о которых он получит по итогам опрашивания больного. Принимаются к сведению описания продолжительности и характера болевого синдрома, приеме и влиянии лекарств, изменениях в самочувствии при движении и прекращении физической активности. Важны также количество приступов и протяженность каждого из них.
Но для определения точного диагноза, выяснения всей полноты картины поражения главной человеческой мышцы этого мало. Поэтому используют лабораторные и аппаратные методы:
Метод
Диагностика
Электрокардиограмма
С ее помощью устанавливается местоположение некротизированного участка, глубина поражения тканей
Обращается внимание на повышение T-зубцов и уровень показателя ST. Оба они сигнализируют об инфаркте.
Анализы крови, общий и биохимический
Первый покажет рост и падение количества лейкоцитов при одновременном увеличении СОЭ
Так бывает при воспалительных явлениях, которыми сопровождается некроз тканей. По биохимическому исследованию определят существование маркеров в сыворотке, не наблюдаемых, когда инфаркта нет.
Иногда возможно назначение эхокардиографии, если врача не устраивает информация, полученная в результате проведения ЭКГ.
Симптомы типичного инфаркта миокарда
Выраженность симптомов при инфаркте миокарда зависит от стадии заболевания. В его течении наблюдаются такие периоды:
- прединфарктный – наблюдается не у всех пациентов, протекает в виде обострения и учащения приступов стенокардии и может длиться от нескольких часов или суток до нескольких недель;
- острейший – сопровождается развитием ишемии миокарда и образованием участка некроза, продолжается от 20 минут до 3 часов;
- острый – начинается с момента образования очага некроза на миокарде и заканчивается после ферментативного расплавления отмершей мышцы, длится около 2-14 суток;
- подострый – сопровождается образованием рубцовой ткани, продолжается около 4-8 недель;
- постинфарктный – сопровождается образованием рубца и приспособлением миокарда к последствиям изменений структуры сердечной мышце.
Острейший период при типичном варианте течения инфаркта миокарда проявляет себя выраженными и характерными симптомами, которые не могут оставаться незамеченными. Основным признаком этого острого состояния является выраженная боль жгучего или кинжального характера, которая, в большинстве случаев, появляется после физической нагрузки или значительного эмоционального напряжения. Она сопровождается сильным беспокойством, страхом смерти, резкой слабостью и даже обморочным состояниями. Больные отмечают, что боль отдает в левую руку (иногда в правую), область шеи, лопаток или нижней челюсти.
В отличие от болей при стенокардии, такая кардиалгия отличается своей продолжительностью (более 30 минут) и не устраняется даже повторным приемом нитроглицерина или других сосудорасширяющих препаратов. Именно поэтому большинство врачей рекомендуют незамедлительно вызывать скорую помощь, если боль в сердце продолжается более 15 минут и не устраняется приемом привычных лекарственных средств.
Близкие больного могут заметить:
- учащение пульса;
- нарушения сердечного ритма (пульс становится аритмичным);
- резкую бледность;
- акроцианоз;
- появление холодного липкого пота;
- повышение температуры до 38 градусов (в некоторых случаях);
- повышение артериального давления с последующим резким снижением.
В остром периоде у больного исчезают кардиалгии (боли присутствуют только в случае развития воспаления перикарда или при наличии выраженной недостаточности кровоснабжения околоинфарктной зоны миокарда). Из-за образования участка некроза и воспаления тканей сердца повышается температура тела, и лихорадка может продолжаться около 3-10 дней (иногда, более). У больного сохраняются и нарастают признаки сердечно-сосудистой недостаточности. Артериальное давление остается повышенным
Подострый период инфаркта протекает на фоне отсутствия болей в сердце и лихорадки. Состояние больного нормализуется, артериальное давление и показатели пульса постепенно приближаются к норме, а проявления сердечно-сосудистой недостаточности значительно ослабевают.
В постинфарктном периоде все симптомы полностью исчезают, а лабораторные показатели постепенно стабилизируются и возвращаются к норме.
Электрокардиографические стадии инфаркта миокарда
При крупноочаговом инфаркте миокарда формируются три зоны поражения сердечной мышцы: зона некроза (отведения с комплексами QS или патологическими зубцами Q), зона транс-муралъного повреждения (с подъемом сегмента ST) и зона ише-
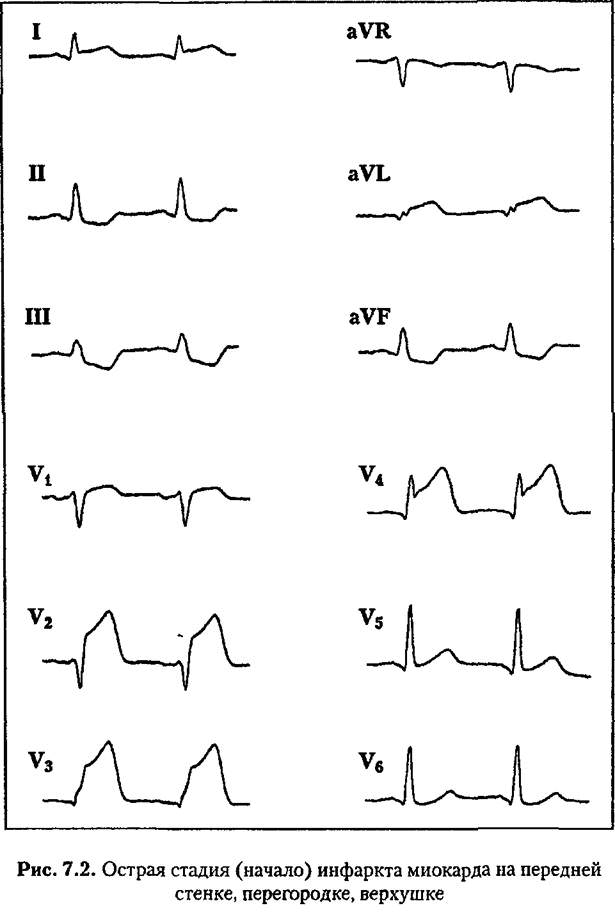
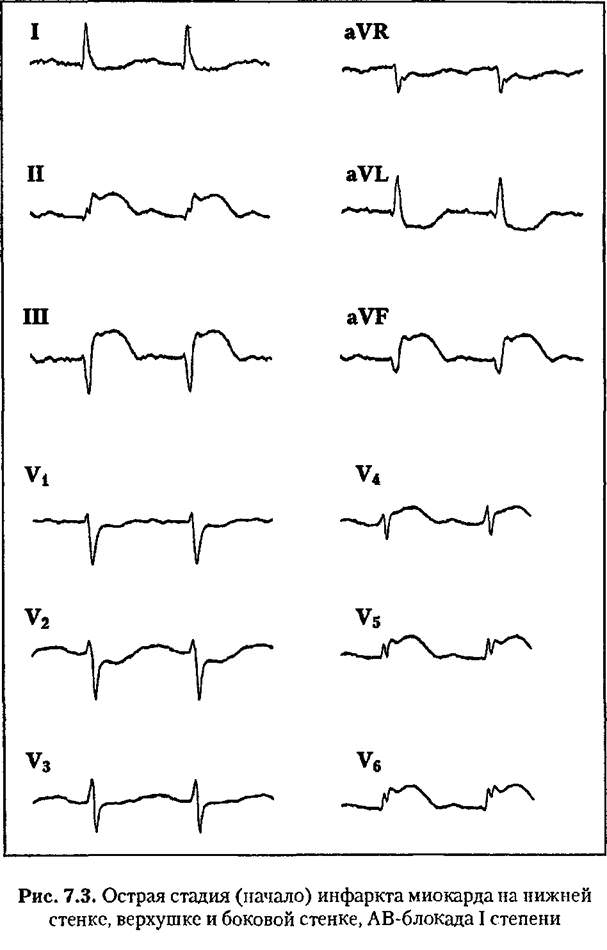

мии (с изменениями зубца Т), С течением инфаркта миокарда ЭКГ претерпевает динамические изменения. При крупноочаговом инфаркте миокарда выделяют три стадии таких изменений: острую, подострую, рубцовую (рис. 7.4).
Острая стадия трансмуралыюго инфаркта проявляется наличием признаков некроза (комплексов QS или патологических зубцов Q) и повреждения (подъемом сегмента ST выше изоэлект-рической линии) миокарда.
В самом начале острая стадия (иногда этот период называют острейшей стадией) обнаруживается признаками трапсмураль-ного повреждения миокарда (быстро нарастающими изменениями реполяризации: подъемом сегмента ST в виде монофазной кривой, преходящими нарушениями ритма и проводимости, снижением амплитуды зубца R, началом формирования патологического зубца Q).
Выделение этого начального периода острой стадии имеет важное значение, так как позволяет определить содержание экстренной помощи (тромболитическая терапия или антикоагу-
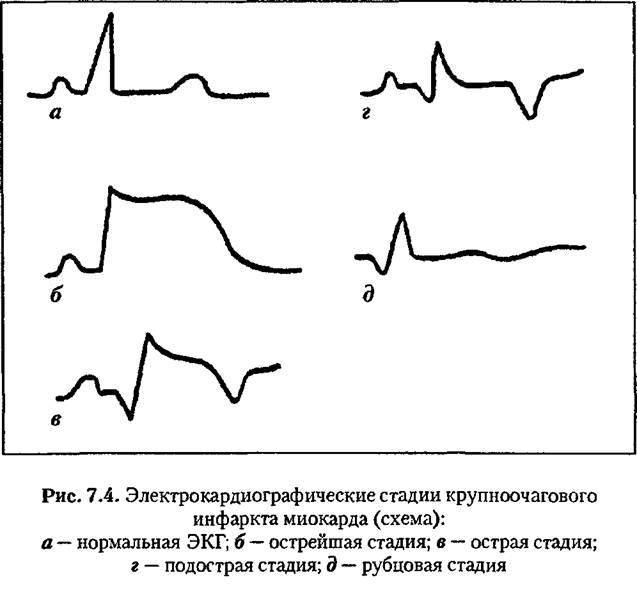
лянты), не дожидаясь появления прямых признаков некроза (комплексов QS или патологических зубцов Q).
Если при наличии клинических данных признаки поврежде ния Миокарда (смещения сегмента ST) отсутствуют, то ЭКГ необходимо регистрировать повторно каждые 20-30 мин, чтобы не упустить время для начала тромболитической терапии.
На протяжении острой стадии окончательно формируется зона некроза (комплексы QS или патологические зубцы Q), за счет уменьшения возбуждающейся части миокарда снижается амплитуда зубца R.
По мере уменьшения повреждения миокарда, окружающего некротический участок, сегмент ST приближается к изоэлектри-ческой линии. Трансформация повреждения в ишемию приводит к нарастанию инверсии зубца Т.
В середине острой стадии может отмечаться ее промежуточная фаза, когда зубец Т из отрицательного вновь становится положительным, а затем закономерные изменения ЭКГ продолжаются.
В конце острой стадии вся зона повреждения трансформиру ется в ишемическую, поэтому сегмент ST находится на изоэлект-рической линии, а зубец Т глубокий, отрицательный.
Подострая стадия представлена зоной некроза (комплексы QS или патогические зубцы Q) и зоной ишемии (отрицательные зубцы Т). Динамика ЭКГ в этом периоде заболевания сводится к постепенному уменьшению ишемии (степени инверсии зубца Т). К концу подострой стадии зубец Т может стать слабоотрицательным, изоэлектрическим или даже слабоположительным.
Рубцовая стадия. Для рубцовой стадии трансмурального инфаркта миокарда характерны наличие патологического зубца Q, сниженная амплитуда зубца R, расположение сегмента ST на изо-электрической линии, стабильная форма зубца Т. Признаки Рубцовых изменений на ЭКГ могут сохраняться пожизненно, но могут и исчезать со временем вследствие развития компенсаторной гипертрофии левого желудочка, внутрижелудочковой блокады, инфаркта миокарда на противоположной стенке или других причин.
Трудности в ЭКГ-диагностике инфаркта миокарда
Распознавание инфаркта миокарда по ЭКГ может быть довольно сложным. Чаще всего затруднения вызывают:
1) отсутствие типичных изменений на ЭКГ в начале инфаркта миокарда;
2) поздняя регистрация ЭКГ;
3) инфаркт миокарда без патологического зубца Q;
4) нечеткие изменения зубца Q;
5) локализация некроза, при которой нет прямых изменений в обычных отведениях ЭКГ;
6) повторный инфаркт миокарда ;
7) переднезадний инфаркт миокарда ;
Патогенез
Различают стадии:
- Ишемии
- Повреждения (некробиоза)
- Некроза
- Рубцевания
Ишемия может являться предшественником инфаркта и длиться довольно долго. В основе процесса — нарушение гемодинамики миокарда. Обычно клинически значимым считается сужение просвета артерии сердца до такой степени, когда ограничение кровоснабжения миокарда не может быть больше компенсировано. Чаще всего это происходит при сужении артерии на 70 % площади её сечения. При исчерпывании компенсаторных механизмов говорят о повреждении, тогда страдают метаболизм и функция миокарда. Изменения могут носить обратимый характер (ишемия). Стадия повреждения длится от 4 до 7 часов. Некроз характеризуется необратимостью повреждения. Через 1-2 недели после инфаркта некротический участок начинает замещаться рубцовой тканью. Окончательное формирование рубца происходит через 1-2 месяца.
Астматическая форма болезни
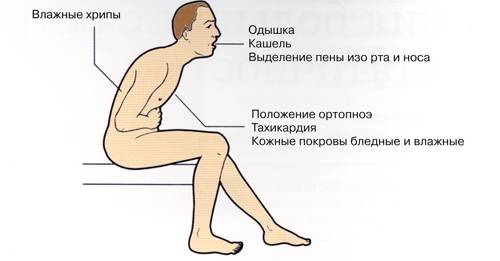 Она протекает со следующей симптоматикой:
Она протекает со следующей симптоматикой:
- У человека развивается сильное удушье тяжелого типа.
- Больного мучает кашель, который вызывает появление розовой мокроты и пены. Это может происходить при малой интенсивности болей в области сердца или при полном их отсутствии.
- Сердечная мышца переходит на работу в ритме галопа.
- Резко падает артериальное давление.
- Выявляется аритмия.
Эта форма болезни наблюдается при повторных приступах. Обычно у больного диагностируется кардиосклероз или инфаркт мышц сосочков. Для точной диагностики этого типа недуга надо постоянно контролировать состояние сердца больного при помощи электрокардиограммы и вовремя заметить некротический синдром.
Основной признак заболевания – одышка, которая связана с развитием острой недостаточности левого желудочка и возникновением отека легких. У большой части (до 50%) больных удушье может сочетаться с сильной болью в груди.
Такой тип заболевания часто обнаруживается у женщин, которым от 50 до 61 года, и у мужской половины человечества в старческом возрасте. Перед приступом удушья у многих людей начинается беспокойство. Такие явления часто происходят в ночное время, что заставляет человека проснуться и встать для того, чтобы вдохнуть свежий воздух. Пациенты при этом испытывают страх смерти, может возникнуть ощущение холода в конечностях. При этом сердцебиение учащается и появляется резкая боль.
Симптомы
- основным симптомом инфаркта миокарда является боль. У некоторых больных она бывает настолько сильной, что они описывают ее как наиболее выраженную из болей, которые им когда-либо доводилось испытывать. Тяжелая, сжимающая, разрывающая боль обычно возникает в глубине грудной клетки и по характеру напоминает обычные приступы стенокардии, однако более интенсивная и продолжительная. В типичных случаях боль ощущается в центральной части грудной клетки и/или в области эпигастрия. Примерно у 30 % больных она иррадиирует в верхние конечности, реже в область живота, спины, захватывая нижнюю челюсть и шею. Боль может иррадиировать даже в область затылка, но никогда не иррадиирует ниже пупка. Случаи, когда боль локализуется ниже мечевидного отростка, или когда больные сами отрицают связь боли с сердечным приступом, являются причинами постановки неправильного диагноза.
Однако присутствует боль далеко не всегда. Примерно у 15-20%, а по-видимому, даже и у большего процента больных острый инфаркт миокарда протекает безболезненно, и такие больные могут вообще не обращаться за медицинской помощью. Чаще безболевой инфаркт миокарда регистрируют у больных сахарным диабетом, а также у лиц преклонного возраста. У пожилых больных инфаркт миокарда проявляется внезапно возникшей одышкой, которая может перейти в отек легких. В других случаях инфаркт миокарда, как болевой, так и безболевой, характеризуется внезапной потерей сознания, ощущением резкой слабости, возникновением аритмий или просто необъяснимым резким понижением артериального давления.
Во многих случаях у больных доминирует реакция на боль в грудной клетке. Они беспокойны, возбуждены, пытаются снять боль, двигаясь в постели, корчась и вытягиваясь, пытаются вызвать одышку или даже рвоту. Иначе ведут себя больные во время приступа стенокардии. Они стремятся занять неподвижное положение из-за боязни возобновления болей. Часто наблюдаются бледность, потливость и похолодание конечностей. Загрудинные боли, продолжающиеся более 30 мин, и наблюдаемая при этом потливость свидетельствуют о высокой вероятности острого инфаркта миокарда. Несмотря на то что у многих больных пульс и артериальное давление остаются в пределах нормы, примерно у 25 % больных с передним инфарктом миокарда наблюдают проявления гиперреактивности симпатической нервной системы (тахикардия и/или гипертония), а почти у 50 % больных с нижним инфарктом миокарда наблюдают признаки повышенного тонуса симпатической нервной системы (брадикардия и/или гипотония).
- кожные покровы становятся очень бледными, выступает холодный липкий пот
- обморочное состояние
- нарушение сердечного ритма, дыхания с одышкой или в виде болей в животе (иногда)
- небольшое повышение температуры тела (в некоторых случаях).
Формы
В зависимости от типа боли выделяют следующие формы инфаркта миокарда: Оставайтесь рядом с нами на facebook:
- типичную форму – давящая боль в левой половине грудной клетки, отдающая в левую руку, продолжающаяся более 10 минут и не прекращающаяся после приема нитроглицерина;
- абдоминальную форму – симптомы инфаркта представлены болями в верхней части живота, икотой, вздутием живота, тошнотой, рвотой;
- астматическую форму – симптомы инфаркта миокарда представлены нарастающей одышкой и напоминают приступ бронхиальной астмы (хроническое заболевание бронхов, которое характеризуется периодическими приступами удушья и кашля);
- атипичный болевой синдром при инфаркте может быть представлен болями, локализованными (расположенными) не в груди, а в руке, плече, нижней челюсти;
- безболевую форму инфаркта – пациент не чувствует никаких болей. Наблюдается редко; такое развитие инфаркта наиболее характерно для больных сахарным диабетом (заболевание, связанное с относительным или абсолютным недостатком инсулина, гормона поджелудочной железы), у которых нарушение чувствительности является одним из проявлений болезни;
- церебральную форму – симптомы инфаркта миокарда представлены головокружением, нарушениями сознания, неврологическими симптомами (например, асимметрия черт лица, нарушение речи).
Периоды развития патологии сердечной мышцы
В медицине различают отдельные стадии развития инфаркта миокарда с характерными клиническими проявлениями, требующими индивидуального подхода и соответствующей терапии.
Представляем вашему вниманию особенности и продолжительность периодов инфаркта миокарда:
| Этапы | Клиническая картина | Длительность течения |
|---|---|---|
| Предынфарктный (продормальный) этап | Прогрессирующая стенокардия с интенсивными увеличивающимися приступами боли. Повышенная тревожность, ухудшение общего состояния, слабость. | от нескольких минут до двух месяцев |
| Острейшая (ишемическая) стадия | Интенсивные боли за грудиной с иррадиированием в плечо, левую руку, шею и челюсть (может быть ощутимее, чем загрудинная), что затрудняет диагностику.Сопровождается одышкой, холодным потоотделением, тошнотой, возникновением внезапного страха смерти.Болевой синдром имеет волнообразный характер, может исчезнуть совсем. Появляются приступы тахикардии, сбои сердечного ритма.Продолжительные боли сигнализируют о расширении очага повреждения миокарда.Характерным признаком инфаркта миокарда на стадии острейшего течения является похолодание конечностей, а также жесткое дыхание с непроизвольными хрипящими звуками, говорящими о развитии отека легких. | 30-120 минут |
| Острый период (некротическая стадия) | Происходит четкое определения границ омертвевших клеток и формирование рубца.Проявления боли могут исчезнуть или наоборот усиливаться.Считается самым опасным этапом развития инфаркта миокарда, поскольку может сопровождаться тяжелыми нарушениями: тромбоэмболией, патологией кровоснабжения мозга и др.Сопровождается снижением давления, нарушением сердечного ритма и недостаточностью работы сердца.Характерны повышенная температура тела и лихорадочное состояние. | 2 сутокПри рецидивирующем типе — от 10 и более дней |
| Подострая стадия | Поврежденный участок миокарда замещается соединительной тканью.Развивается сердечная недостаточность и электрическая нестабильность, которые периодически совсем пропадают.Протекает на фоне нормальной температуры и улучшения анализа крови (нормализуется количество лейкоцитов). Если данное явление не наблюдается, то возникает постинфарктный синдром или другие осложнения. | В среднем длится около 1 месяца, но продолжительность может меняться |
| Постинфарктный период | Наблюдается завершение рубцевания на некротическом участке.Сопровождается развитием гипертрофии на здоровых участках миокарда, приводящей к исчезновению симптоматики.При обширном поражении может наблюдаться сохранение признаков патологии сердца и ухудшение самочувствия пациента.Если нет осложнений инфаркта на этой стадии, больной больше двигается и допускает небольшие физические нагрузки. | Через 6 мес. после образования некроза |
Данная таблица демонстрирует стадии инфаркта миокарда, имеющие крупноочаговое поражение.
Для мелкоочаговой формы не выделяют периоды развития. Она проявляется симптомами, характерными для продормальной и острейшей стадии крупнооочаговой патологии мышцы сердца. Практически не фиксируются осложнения мелкоочаговой инфарктной формы. Опасность заключается в том, что данное проявление некроза миокарда может переродиться в более масштабную форму.
Лечение
Атипичные варианты инфаркта миокарда лечатся только после инструментальных и лабораторных исследований, так как поставить диагноз на основании симптомов практически невозможно. Понадобятся:
- электрокардиография;
- общие клинические анализы мочи и крови;
- биохимический анализ;
- УЗИ сердца;
- КТ или МРТ (для исключения церебральной патологии);
- коронарография;
- физикальный осмотр;
- опрос;
- сцинтиграфия;
- коагулограмма.

Терапия атипического инфаркта включает:
- применение лекарств;
- исключение факторов риска;
- соблюдение строгой диеты с ограничением соли, жареной и жирной пищи, сладостей;
- физический и психический покой;
- оказание первой помощи (придание человеку полусидячей позы с согнутыми в коленях конечностями, обеспечение притока чистого воздуха, вызов скорой помощи, реанимационные мероприятия);
- оксигенотерапию;
- реабилитацию (санаторно-курортное лечение, массаж, гимнастику, физиопроцедуры).
Лечение направлено на ограничение площади поражения миокарда, улучшение кровотока, устранение симптомов и предупреждение осложнений.
Терапевтическое
При атипичном инфаркте требуется экстренная госпитализация. После окончания острого периода человека переводят в кардиологическое отделение из отделения реанимации.
Медикаментозное
При атипичной форме инфаркта миокарда могут назначаться:
- Нитраты (Нитрокор, Сустак Форте, Нитроглицерин). Они противопоказаны при падении давления, отеке легких и шоке, которые возможны при атипичной форме заболевания. Нитраты улучшают оксигенацию тканей, уменьшают потребность сердца в кислороде и снижают преднагрузку на сердце.
- Бета-адреноблокаторы (Эгилок, Метопролол, Беталок, Бисопролол, Атенолол).
- Ингибиторы АПФ (Лизиноприл, Капотен, Каптоприл).
- Антагонисты кальция.
- Агонисты дофаминовых рецепторов (Допамин). Применяются в случае низкого сердечного выброса, шока и коллапса на фоне инфаркта.
- Тромболитики (Стрептокиназа). Эффективны при инфаркте на фоне тромбоза коронарных артерий.
- Статины. Назначаются при атеросклерозе.
- Анальгетики.
- Магния сульфат. Показан при высоком давлении.
- Антиаритмические препараты.
- Антиагреганты и антикоагулянты.
Операция
При развитии атипического инфаркта могут потребоваться коронарная ангиопластика (расширение венечных артерий при помощи баллонов и стентов) и шунтирование.
Ангинозная форма инфаркта миокарда
 Это наиболее часто встречающийся тип недуга. Он характеризуется болевым синдромом. Сжимающая боль возникает в месте нахождения сердечной мышцы или в грудной клетке. По этим признакам эта форма инфаркта похожа на стенокардию. Болевые ощущения затем передаются на левую сторону тела, в плечо, руку, иногда боль переходит на правое предплечье.
Это наиболее часто встречающийся тип недуга. Он характеризуется болевым синдромом. Сжимающая боль возникает в месте нахождения сердечной мышцы или в грудной клетке. По этим признакам эта форма инфаркта похожа на стенокардию. Болевые ощущения затем передаются на левую сторону тела, в плечо, руку, иногда боль переходит на правое предплечье.
Такой болевой синдром может вызвать , симптоматика которого следующая:
- Общая, быстро прогрессирующая слабость.
- Бледность кожи.
- Липкий, холодный пот.
- Падение артериального давления.
Болевые ощущения могут мучить человека в течение нескольких часов. Еще один тип болезни миокарда – гастралгическая форма. Недуг может внезапно начаться с резкой, острой боли в эпигастральной области. Затем болевые ощущения переходят в место локализации сердечной мышцы, или начинают беспокоить больного в районе между лопатками. При этом человек находится в положении полусидя и пульс у него учащен. Падает артериальное давление, возникает аритмия, в сердце прослушиваются глухие тона. Язык пациента влажный, а живот болит, хотя на ощупь он мягкий.
Варианты клинической картины инфаркта миокарда атипичные формы ИМ
К атипичным формам ИМ относятся случаи с необычной локализацией болей (например, в правой половине грудной клетки, спине, позвоночнике или руках), которые не сопровождаются болями за грудиной или в области сердца. ИМ может протекать в форме резкого учащения приступов стенокардии. Приступы не отличаются от обычных, характерных для данного больного.
Они продолжаются от нескольких минут до 10 — 20 мин, быстро купируются нитроглицерином, но, как правило, вскоре возобновляются. Обычно в этих случаях к стенокардии напряжения присоединяется стенокардия покоя. Часто такие больные расцениваются как больные в предынфарктном состоянии, однако ЭКГ позволяет в ряде случаев выявить у них свежие очаговые изменения миокарда.
Всем больным с резко участившимися приступами стенокардии, особенно если к стенокардии напряжения присоединяется стенокардия покоя либо изменяется их характер или ответ на прием нитроглицерина, необходимо проводить электрокардиографическое обследование. Необычной может быть и длительность ангинозного приступа. Если типичный болевой синдром продолжается от нескольких часов до 1 сут и более, то в ряде случаев ангинозный приступ может длиться не более 15 — 20 мин. Учитывая этот факт, следует считать подозрительным в отношении ИМ ангинозный приступ и такой продолжительности.
Наибольшую трудность диагностика ИМ представляет в случаях малосимптомного течения заболевания, проявляющегося общей слабостью, ухудшением настроения. Такое течение болезни встречается не так уж редко. По данным Н. А. Мазура, полученным на основании опроса и ознакомления с амбулаторными картами, около 2/3 умерших внезапно от острой коронарной недостаточности больных имели перед этим неопределенные боли в груди или такие симптомы, как ухудшение самочувствия, слабость и др.
Поверхностное, недостаточно внимательное отношение к таким жалобам, особенно у молодых, ранее ничем не болевших мужчин — одна из наиболее частых причин запоздалой диагностики ИМ, иногда приводящих к трагическому исходу. Появление неопределенных симптомов, особенно у больных, перенесших ранее ИМ или страдающих стенокардией, должно настораживать врача и подсказать необходимость соответствующего обследования.
«Инфаркт миокарда», М.Я.Руда
Читайте далее:
Варианты клинической картины инфаркта миокарда (цереброваскулярная форма ИМ)

Comments
(0 Comments)