Особенности проявления атеросклероза коронарных сосудов
Воздействие на организм
Последствия атеросклероза сосудов могут быть фатальными, потому как при полной закупорке кровеносного протока наступает смерть. Но даже в ходе развития патологического состояния, холестериновые бляшки в сосудах дают о себе знать, сильно отравляя полноценное существование. Любая из ранее перечисленных классификаций представляет огромную опасность не только для здорового самочувствия, но и для жизни и порождает осложнения атеросклероза сосудов.
Сосудистого атеросклероза осложнения, зависящие от локализации:
- Атеросклероз сосудов головного мозга провоцирует такие осложнения, как паралич, кровоизлияния, отказ некоторых функций организма (двигательных, зрительных, речевых, слуховых, психических и прочих). А также влечет ишемический инсульт или по-иному инфаркт мозга.
- Атеросклероз сосудов сердца выражается в ИБС, сердечной недостаточности, гипоксии, стенокардии, инфаркта миокарда, внезапной остановке сердца, атрофическими и дистрофическими изменениями, разрыв аневризмы, заканчивающийся летально.
- Атеросклероз кровеносных протоков в аорте приводит к гипертензии систолической, аневризме и тромбоэмболии большого круга циркуляции крови.
- Тромбоэмболия легочной артерии чревата развитием признаков легочного сердца, инфарктом легкого, остановкой дыхания.
- Осложнения атеросклероза сосудов нижних конечностей опасны возникновением хромоты перемежающейся, гангрены стоп и пальцев, трофических язв.
- Атеросклероз сосудов почек приводит к гипертензии и почечной недостаточности. Атеросклеротические отклонения кишечного тракта грозят некрозом тканей стенок кишок.
Сосудистого атеросклероза последствия непосредственно зависят от стадии патологического течения. В медицине принято классифицировать четыре основных периода прогрессирования атеросклероза ― это доклинический, начальный, выраженный, с осложнениями. Наименее безобидными считаются первые два периода, когда можно быстро восстановить здоровое состояние кровеносной системы и предотвратить возникновение серьезных последствий.
Что приводит к атеросклерозу коронарных сосудов
К развитию нарушения в работе коронарных сосудов приводят внутренние причины. Человек может унаследовать от родителей низкий уровень липидов в плазме крови. Способствуют возникновению холестериновых образований, что скапливаются на стенках коронарных сосудов, внешние факторы:
- употребление большого количества углеводов и животных жиров;
- высокое давление;
- недостаточная физическая активность;
- присутствие лишнего веса;
- курение табака;
- злоупотребление спиртным.
Нередко атеросклероз коронарных сосудов сердца развивается у больных, у которых наблюдается сахарный диабет, когда затрагивается разные системы организма, а работа сердца нарушается довольно быстро.
Проявление патологии
Поскольку симптомы атеросклероза коронарных сосудов нередко напоминают признаки, свойственные другим патологиям, люди иногда игнорируют их и обращаться к специалистам, когда время упущено. Болезнь может наблюдаться в хронической форме в виде стенокардии, ишемии, аритмии.
Жгучая боль преследует человека во время физической нагрузки, отдает в плечо или спину, шею, сопровождается:
- одышкой;
- головокружением;
- чувством нехватки воздуха;
- рвотой.
Смотрите видео об атеросклерозе коронарных артерий.
Неприятные ощущения продолжаются минут 15 и происходят в виде приступов, такие признаки заболевания атеросклероз повторяются как десятки раз в день, так однажды за месяц. При остром атеросклерозе возникает инфаркт, и человек нередко умирает, поскольку сердце не может больше работать.
Последствия атеросклероза венечных артерий
Кровь и кислород поступают в сердечную мышцу по венечным артериям, которые ответвляются от начала аорты, что служит крупнейшим сосудом в организме. Если хоть одна из них двоих перестает нормально функционировать, это сказывается на состоянии мышцы, она часто мертвеет.
Атеросклероз венечных сосудов служит основным фактором, что способствует ишемии и стенокардии, нередко заканчивается инфарктом, когда человек задыхается, теряет сознание, а сильнейшую боль в грудине невозможно унять лекарствами.
Быстро возникает сердечная недостаточность. При кардиосклерозе она устанавливается со временем. Эта патология препятствует физической активности человека, поскольку на месте мышечной ткани формируется соединительная. Больной мучается от одышки и отеков.
Способы диагностики нарушений
Чтобы выявить признаки, которые сигнализируют о развитии атеросклероза, пациенту делает электрокардиограмму. Для обнаружения липидных бляшек, что закрывают сосуды, назначают разные способы инструментальной диагностики:
- УЗИ сердца позволяет рассмотреть нарушение кровотока, оценить толщину стенок, гемодинамику клапанов.
- Применяя стресс-ЭХО, определяют участки с плохой проходимостью.
- Используя сцинтиграфию, выявляют артерии, закупоренные холестериновыми бляшками.
- При коронографии вводится контрастный раствор, благодаря чему четко видно суженый просвет в сосудах.
Врач может дополнительно назначить радионуклидное исследование, мультиспиральную КТ или магнитно-резонансную томографию.
Способы терапии
При составлении схемы для лечения атеросклероза коронарных сосудов сердца учитывают необходимость снятия болезненных симптомов и недопущения дальнейшего развития ишемии, образования новых липидных отложений.
Чтобы уменьшить потребность сердечной мышцы в кислороде пациенту назначают антиагреганты, бета-блокаторы, ингибаторы АПФ. Больной применяет препараты, которые препятствуют прогрессированию атеросклероза. К ним относятся статины, что тормозят увеличение размера липидных бляшек, уменьшают количество холестерина, которое присутствует в крови.
Схема терапии предусматривает лечение сопутствующих патологий, что ускоряют процесс сужения сосудов — сахарный диабет, гипертония, такую же терапию применяю и при атеросклерозе церебральных сосудов.
Кроме того, если у человека ожирение, вес нужно снизить. Ему назначаются специальные упражнения, рекомендуется рацион, при котором исключаются продукты, содержащие большое количество холестерина. Приветствуется употребление овощей и фруктов, богатых на клетчатку, калий и фолиевую кислоту. О курении и алкоголе больному придется забыть.
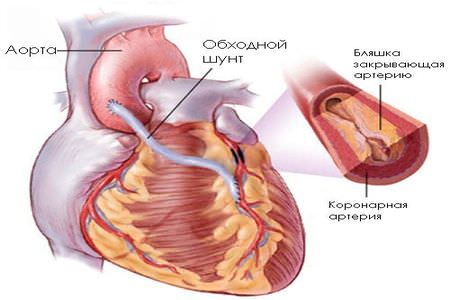
При атеросклерозе полезно принимать настойки из чеснока, поскольку этот продукт тормозит образование липидных отложений. Если патологию не удалось выявить вовремя, и просвет в артериях заблокирован на 75%, прибегают к хирургическому способу лечения. Чтобы расширить суженый участок вживляют стент, что служит в качестве экспланта.
Используя шунтирование, создают другой путь для кровотока, минуя пораженный сосуд.
Как проявляется заболевание
При атеросклерозе сосудов симптоматика может появиться не сразу. Нередко люди начинают беспокоиться о своем здоровье только, когда появляются яркие признаки ишемии или инфаркта миокарда
Поэтому важно обращать внимание на первые проявления заболевания:
- Побледнение кожных покровов.
- Конечности часто мерзнут даже при нормальной температуре окружающей среды.
- Наблюдаются резкие скачки артериального давления.
- Ухудшается память.
- Человек постоянно чувствует себя усталым, хочется все время спать.
- Повышается раздражительность, нервозность.
- Болевые ощущения давящего характера, которые отдают в руку или под лопатку.
- При глубоком вдохе или выдохе чувствует боль в области солнечного сплетения.
- После физических нагрузок ощущается острая нехватка воздуха.
- К проявлениям болезни относят и ощущения сильного жара во всем теле, которые сменяются холодом.
- Появляется шум в ушах.
- Может происходить кратковременная потеря сознания.
Особое внимание на тревожную симптоматику следует обратить людям, страдающим от сахарного диабета и нарушениями функциональности почек. При первых же признаках этой проблемы необходимо обращаться к врачу и проходить тщательное медицинское обследование
Диагностические мероприятия
Точно поставить диагноз атеросклероз сможет врач-кардиолог после полноценного медицинского осмотра пациента. В первую очередь специалист проводит осмотр больного. Выявляется наличие отеков, жировиков на теле, трофических нарушений и прочих признаков. Обязательно измеряется давление и частота сердечных сокращений. После этого специалист назначает следующие диагностические процедуры:
- Лабораторное исследование крови. Определяется концентрация холестерина и триглицеридов.
- Аортография. Это исследование состояния сосудов при помощи рентгенографии. Таким методом удается обнаружить наличие уплотнений, аневризм, кальцинозов и других патологий.
- Ангиография – это исследование, в ходе которого удается определить нарушение кровотока в исследуемой области. Измененные участки выявляются при введении специализированного контрастного вещества.
- УЗИ. При помощи ультразвука изучается состояние сосудов, прилегающих к сердечной мышце.
На основе данных проведенных исследований специалист делает вывод о наличии заболевания. Только после этого можно переходить к разработке грамотной программы лечения.
Атеросклероз легочных артерий
встречается очень редко и только при заболеваниях, протекающих с гипертензией малого круга кровообращения. Он проявляется резким диффузным цианозом, симптомами выраженной легочной гипертензии и легочного сердца. Развитие атеросклероза легочного ствола делает легочную гипертензию необратимой и приводит к быстрой инвалидизации и смерти больных.
Лечение
Лечение атеросклеротического процесса имеет несколько основных направлений: интенсификацию общего обмена веществ, коррекцию массы тела, лечение эндокринной патологии; устранение гиперхолестеринемии, связанной с ЛНП и ЛОНП и их дисбалансом с ЛВП; воздействие на метаболизм сосудистой стенки и состояние ферментной системы крови, направленное на активацию липолиза и фибринолиза и ослабление агрегации тромбоцитов. Интенсификация общего обмена веществ включает в первую очередь использование лечебного питания и лечебной физкультуры. Лечебное питание при атеросклерозе должно быть разнообразным, богатым белками, но с ограничением количества потребляемых животных жиров и продуктов, богатых холестерином (таких как яичный желток, жирное мясо), а также поваренной соли и легкоусвояемых углеводов (сахара). Рекомендуются творог и другие кисломолочные продукты, нежирные сорта рыбы, овощи, фрукты, особенно богатые пищевыми волокнами (капуста, морковь, свекла и др.). Необходимо употреблять продукты, содержащие полиненасыщенные жирные кислоты: растительные масла, а также рыбу нежирных сортов (сардины, лосось и др.).
Лекарственные средства, применение которых позволяет устранить состояние гиперхолестеринемии и нормализовать липидный обмен, могут действовать по двум механизмам: они нарушают либо всасывание холестерина в желудочно-кишечном тракте, изменяя его взаимодействие с желчными кислотами (холестирамин, колестипол, эпомедиол и др.), либо его синтез в печени (цетамифен и клофибрат). Более эффективными являются препараты группы статинов — симвастатин, ловастатин. У больных с наследственными формами гиперлипидемии (семейная гиперхолестеринемия) применяют сорбционные методы очищения плазмы от избытка холестерина.
В числе средств воздействия на метаболизм и свойства сосудистой стенки чаще применяются никотиновая кислота и пармидин. Кроме непосредственного влияния на метаболические процессы эндотелия сосудов, они активизируют фибринолиз и дезагрегацию тромбоцитов, тем самым исключая дополнительное повреждающее действие микротромбов на сосудистую стенку. Никотиновая кислота способна также снижать уровень холестерина крови. Также для тормозного воздействия на агрегацию тромбоцитов назначается пентоксифиллин (таблетки по 0,4 г).
Физиотерапия и санаторно-курортное лечение назначаются только по определенным показаниям.
Профилактика
Профилактика атеросклероза также бывает первичной и вторичной. Первичная профилактика направлена на устранение факторов риска развития атеросклероза и может быть личной и массовой. Массовая профилактика заболевания проводится в масштабе всего государства и включает мероприятия по охране окружающей среды, благоустройство городов, снижение уровня шума в городах и на предприятиях, пропаганду среди населения занятий физкультурой и спортом. К основным мерам личной профилактики заболевания относятся отказ от курения, регулярные занятия физкультурой, правильный режим труда и отдыха с достаточной продолжительностью сна, рациональное питание, снижение избыточной массы тела.
Важное значение в профилактике атеросклероза имеет своевременное лечение заболеваний, способствующих его развитию: гипертонической болезни, гипотиреоза, сахарного диабета, наследственных нарушений липидного обмена. Вторичная профилактика атеросклероза направлена на предупреждение развития осложнений заболевания
Она включает все меры индивидуальной первичной профилактики, а также лечебное питание, лечебную физкультуру, медикаментозную терапию, санаторно-курортное лечение и физиотерапию, а при необходимости — хирургические методы лечения
Вторичная профилактика атеросклероза направлена на предупреждение развития осложнений заболевания. Она включает все меры индивидуальной первичной профилактики, а также лечебное питание, лечебную физкультуру, медикаментозную терапию, санаторно-курортное лечение и физиотерапию, а при необходимости — хирургические методы лечения.
Лечение
Начинать лечение желательно на самых ранних этапах заболевания. Основные цели проводимых мероприятий:
- снижение уровня холестерина. Необходимо сократить поступление холестерина с пищей и снизить его синтез собственными тканями;
- стимуляция выведение холестерина из организма;
- устранение провоцирующих заболевание факторов (лечение сопутствующих болезней).
Больным рекомендуется бросить курить, придерживаться низкохолестериновой диеты, наладить режим сна, заниматься лечебной физкультурой.
Терапевтические методы
На первых этапах проводится лечение с использованием медикаментозных средств. Как правило, назначают:
- Производные никотиновой кислоты. Лечение направлено на снижение уровня холестерина низкой плотности, который образует бляшки на стенках сосудов.
- Фибраты. Это препараты, которые снижают выработку липидов тканями организма. Однако такое лечение плохо отражается на работе печени, поэтому его проводят под постоянным контролем врача.
- Станины. Эти препараты так же снижают выработку собственного холестерина низкой плотности.
- Секвестранты желчных кислот. Это препараты, которые связывают и способствуют выведению желчных кислот из организма, это способствует сокращению холестерина и жиров.
Хирургические методы
В запущенных случаях терапевтическое лечение может быть неэффективным. В том случае, если развилась закупорка сосуда тромбом или бляшкой, пациенту грозит смерть. Для спасения жизни проводится операция.
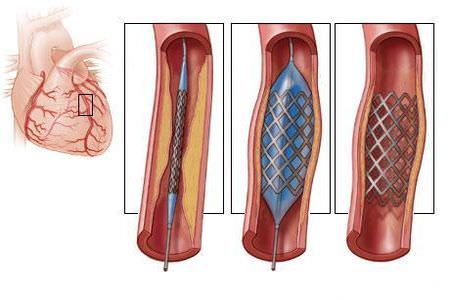
Хирургическое лечение может проводиться разными методами. В экстренных случаях проводится открытая операция. В остальных случаях, стараются использовать менее травматичные методы.
Фитотерапия
Лечение травами используется, как дополнительное средство. Травники рекомендуют принимать:
- отвары или свежий сок подорожника;
- чай из листа лесной земляники;
- чай их мяты и мелиссы лимонной.
Итак, атеросклероз с поражением сосудов сердца – это опасное заболевание, которое часто развивается бессимптомно и проявляется уже на поздних стадиях. Чтобы лечение было успешным, нужно регулярно проводить обследования и при выявлении первых признаков болезни, начинать комплексное лечение, включающее прием лекарств, диету, лечебную физкультуру.
Причины и последствия закупорки сосудов
Развитие атеросклероза происходит на фоне образования наростов на стенках сосудов – холестериновых бляшек. Это приводит к сужению просвета артерий – аналогии стеноза, а соответственно, недостаточно кровоснабжению определенного органа. Наиболее опасны ситуации, когда дефицит в подаче крови испытывает мозг или сердце. Во втором случае, атеросклеротические бляшки оседают и разрастаются на стенках коронарных артерий. Эта часть кровеносной системы состоит из сплетения сосудов, каждый из которых отвечает за питание определенной части сердца. Поэтому коронарный атеросклероз может сопровождаться различными сердечными патологиями:
- ИБС – к ней приводит закупоривание венечных артерий;
- инфаркт миокарда;
- стенокардия.
Образование внутрисосудистых бляшек – процесс, отчасти естественный. Любая магистраль склонна к засорению со временем и кровеносная система – не исключение. Однако, существует причины, способствующие более быстрому развитию отложений. Условно их делят на две группы:
- Эндогенные факторы. Объединяют врожденные патологии, когда дисфункции определенных органов, преимущественно желез внутренней секреции, передаются наследственно.
- Экзогенные воздействия. Негативное влияние на организм происходит извне. Это может быть плохая экологическая ситуация, специфические условия работы, неправильное питание, недостаток движения или приобретенные вредные привычки.
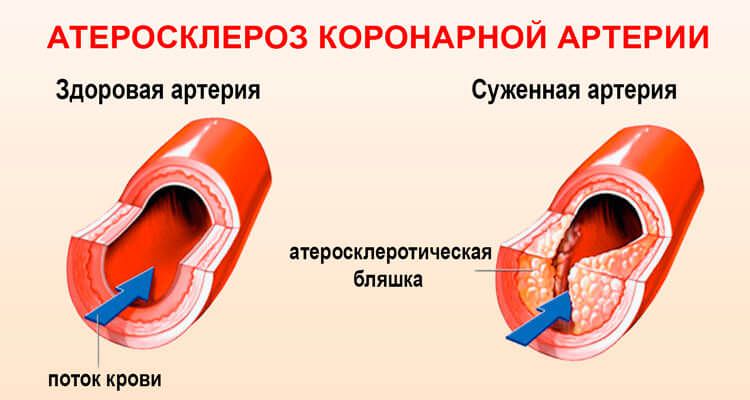
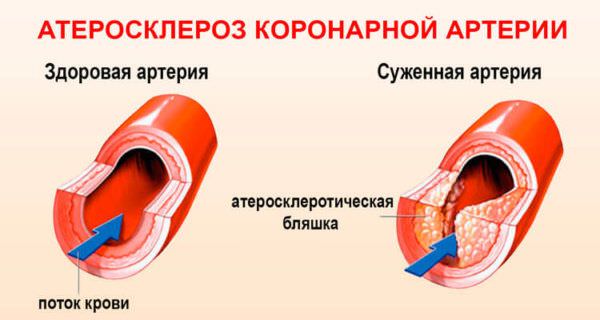
Атеросклероз и коронарная болезнь сердца
Которальная болезнь сердца, либо корональный атеросклероз, является атеросклерозом, который вызывает уплотнение, сужение корональных артерий. Заболевания, возникающие вследствие уменьшения поступления к сердечной мышце крови из-за коронального атеросклероза, являются коронарными болезнями сердца (КБС). Которальная болезнь сердца непосредственно связана с атеросклерозом.
Что является атеросклерозом
Атеросклероз является постепенным процессом, когда холестериновые бляшки оседают на стенках артерий. Такие бляшки способствуют уплотнению стенок артерий и сужению просвета артерии (внутреннего канала артерии). Суженные вследствие атеросклероза артерии не способны доставлять нужное количество крови, для поддерживания нормального функционирования снабжаемых ими частей тела. Атеросклероз артерий привести может к сосудистому слабоумию (умственная деградация вследствие многолетнего постепенного отмирания тканей головного мозга) либо к инсульту (внезапная смерть тканей мозга).
При атеросклерозе может развиться корональная болезнь сердца. Корональные болезни сердца в себя включают: внезапную смерть, сердечные приступы, патологические сердечные ритмы, боли в груди (стенокардию), сердечную недостаточность вследствие ослабления сердечной мышцы.
Сердечный приступ при корональной болезни сердца (корональном атеросклерозе)
Бывает, что поверхность холестериновой бляшки разрывается, и образовывается на поверхности кровяной сгусток. Этот сгусток является преградой для прохождения по артерии крови, что вызывает сердечный приступ. Причина разрыва неизвестна в значительной степени, но способствуют этому никотиновое воздействие на организм, высокое содержание холестерина ЛНП (это липопротеины низкой плотности), повышенный уровень катеколамина в крови (адреналина), высокое кровяное давление, также другие биохимические и механические причины. Сердечная мышца при сердечном приступе отмирает и утрата эта необратима.
Около половины пациентов с сердечным приступами перед наступлением их наблюдают предупредительные симптомы
Это стенокардия напряжения либо покоя, однако, такие симптомы слабые и не обращают больные на них внимание
Факторы, из-за которых возникает атеросклероз, также коронарная болезнь сердца
Высокий уровень в крови холестерина ассоциируется с высоким риском возникновения сердечного приступа, потому что холестерин – это основной компонент бляшек, которые оседают на стенках артерий. Холестерин способен растворятся в крови, находясь только в соединении с особыми белками – липопротеинами. Не соединяясь с липопротеинами, холестерин превращается в кори в твердую субстанцию. Большой уровень холестерина с липопротеинами большой плотности связывают с риском (повышенным) сердечного приступа.
Развитию коронарного атеросклероза способствует употребление табака. Табачный дым содержит химические вещества. Эти вещества повреждают стенки кровеносных сосудов, также ускоряют формирования атеросклероза и увеличивают риск возникновения сердечного приступа.
Повышенным атеросклерозом организма сопровождаются инсулинонезависимый и инсулинозависимый виды сахарного диабета (соответственно типы 1 и 2). Пациентам с сахарным диабетом вследствие этого также угрожает опасность ослабленного кровотока к ногам, эректильная дисфункция, коронарная болезнь сердца, инсульты в раннем возрасте, раньше, чем у лиц, не страдающих диабетом.
Гипертония также является фактором в отношении развития атеросклероза, также сердечного приступа. И высокое диастолическое (когда в состоянии покоя находится сердце) и высокое систолическое (когда сокращается сердце) давление риск наступления сердечного приступа повышают.
В любом возрасте у мужчин, гораздо больше, чем у женщин существует риск развития атеросклероза, коронарной болезни сердца. Это объясняется различием количества содержания в крови холестерина ЛВП (альфо-липопротеиновый холестерин высокой плотности). С возрастом такая разница все меньше проявляется.
Чтобы избежать развития атеросклероза и коронарной болезни сердца необходимо принимать все профилактические действия данного заболевания. Это правильное питание, ведение здорового образа жизни и пр. мероприятия.
Как развивается заболевание
Основной причиной развития атеросклероза любой локализации являются нарушения белкового обмена в стенках артерий и вен. В результате этих нарушений отмечается изменение соотношения протеинов, холестерина и фосфолипидов.
Что называют атеросклеротической бляшкой?
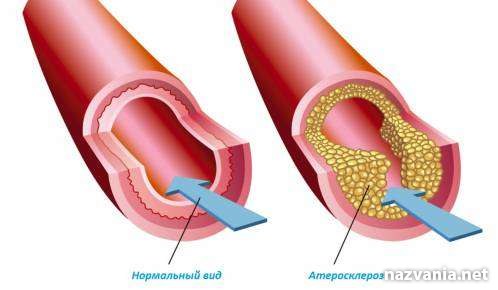
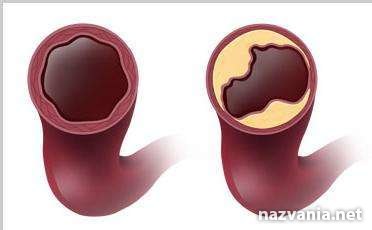
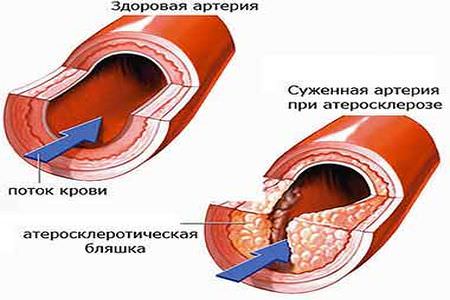
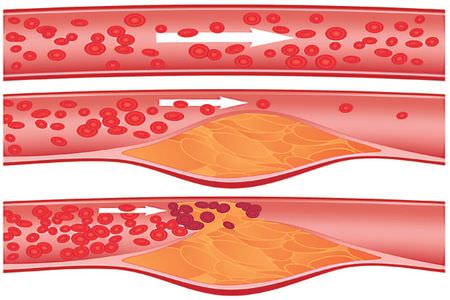
По сути, атеросклеротическая бляшка – это скопление жира, закрепленное на внутренней стенке сосуда. По мере развития заболевания размер бляшки растет, а просвет сосуда сужается, что создает препятствия на пути движения крови.
Коварство атеросклероза в том, что развивается это заболевание незаметно, симптомы долго отсутствуют и человек не считает нужным проходить обследование. Нередко больной узнает о своей болезни только тогда, когда развилась ишемическая болезнь.
Стадии болезни
Атеросклероз, как и прочие хронические болезни, развивается постепенно. Вот стадии развития болезни:
- 1 стадия – развитие липидного пятна. На этом этапе наблюдаются микроповреждения стенок сосуда, стенка разрыхляется, развивается ее отек. Продолжительность протекания первой стадии индивидуальна, диагностировать болезнь можно и на этом этапе.
- 2 стадия – развитие липосклероза. Вокруг образованной жирового пятна начинает разрастаться соединительная ткань, происходит образование бляшки и сужение просвета. Стенки сосудов постепенно теряют свою эластичность. Если лечение будет начато на этом этапе, то можно будет добиться хороших результатов, так как образованные бляшки могут растворяться.
3 стадия – развитие атерокальциноза. В бляшках начинается отложение кальция, что приводит к их уплотнению. Но даже на этой стадии развития атеросклероз коронарных артерий может не причинять особого беспокойства пациенту. А между тем просвет сосуда постепенно сужается, кровообращение сердца нарушается. На этой стадии атеросклероза высока вероятность развития полной закупорки сосуда бляшкой или тромбом и развитие некротического очага – инфаркта. В этом случае пациенту требуется неотложная помощь, иначе может последовать смерть.
Коронарный атеросклероз
Патология венечных артерий
БОЛЕЗНИ СЕРДЦА — Heart-Disease.ru — 2007
Коронарный атеросклероз – это поражение венечных, питающих сердце, артерий, при котором сужается их просвет, и уменьшается кровоснабжение сердца.
Атеросклероз представляет собой сложный, многоэтапный патологический процесс, поражающий внутреннюю оболочку (интиму) артерий крупного и среднего калибра. Интима содержит тонкую прослойку соединительной ткани и отграничена от мышечной оболочки артерии (медии) внутренней эластической мембраной, а от просвета сосуда — монослоем эндотелиальных клеток, образующих сплошную гладкую неадгезивную поверхность. Эндотелий выполняет роль полунепроницаемой мембраны, которая, с одной стороны, является барьером между кровью и сосудистой стенкой, а с другой стороны — обеспечивает необходимый обмен молекулами между ними. На поверхности эндотелия расположены специализированные рецепторы к различным макромолекулам, в частности, к липопротеидам низкой плотности. Эндотелий секретирует ряд вазоактивных субстанций (эндотелин, простациклин, оксид азота), а также факторов свертывающей и противосвертывающей систем, благодаря чему играет ключевую роль в регуляции сосудистого тонуса, кровотока и гемокоагуляции.
В настоящее время атеросклероз рассматривается как реакция на повреждение сосудистой стенки (прежде всего — эндотелия). Под повреждением подразумевается не механическая травма эндотелия, а его дисфункция, которая проявляется повышением проницаемости
В качестве наиболее важного повреждающего фактора выступает гиперхолестеринемия
В целом, атеросклероз представляет собой процесс, для которого характерны закономерности, свойственные любому воспалению: воздействие повреждающего фактора (липопротеидов низкой плотности, прошедших через эндотелий сосуда, где подверглись окислению), клеточная инфильтрация, фагоцитоз и формирование соединительной ткани.
Инфильтрация происходит циркулирующими в крови моноцитами, преобразующимися в макрофаги, направленные для захвата окисленных липопротеидов низкой плотности с последующим их разрушением. Так на стенках сосуда образуются липидные полоски – пенистые клетки, образованные из макрофагов с накопленными эфирами холестерина.
В последующем вокруг зоны накопления липидов развивается соединительная ткань и происходит формирование фиброзной атеросклеротической бляшки.
Атеросклероз коронарных артерий не всегда проявляет себя сразу. Часто болезнь многие годы бессимптомно повреждает сердце и сосуды и, если не проводится своевременные диагностика и лечение, приводит к стенокардии, инфаркту миокарда, нарушениям сердечного ритма и сердечной недостаточности.
В большинстве случаев, при наличии симптомов ишемической болезни сердца, диагностика заболевания не вызывает затруднений. Для этого используются такие методы, как ЭКГ, суточный мониторинг ЭКГ, эхокардиография, радионуклидные исследования, пробы с физической нагрузкой (велоэргометрия и тредмил-тест).
Однако с диагностикой заболевания на ранних стадиях, до появления симптомов, дело обстоит иначе.
Раннее выявление атеросклероза коронарных артерий стало возможным после появления методик компьютерной томографии с очень коротким временем получения срезов на аппаратах электронно-лучевой томографии и мультиспиральной компьютерной томографии. Особенностью этих методов является возможность получения изображений кальцинатов коронарных артерий. Исследование суммарно занимает всего 5-10 мин, а время непосредственного сбора данных равно 30-40 с (одна задержка дыхания). Подобные исследования необременительны для пациента, не требуют специальной подготовки и выполнения физической нагрузки. Результаты исследования не зависят от пола пациента и его физической тренированности.
- Аритмии сердца
- Артериальная гипертензия
- Артериальная гипотензия
- Атеросклероз коронарный
- Атеросклероз сосудов
- Гипертонический криз
- Вегетативно-сосудистая дистония
- Инфаркт миокарда
- Ишемическая болезнь сердца
- Кардиалгии
- Кардиомиопатии
- Кардиосклероз
- Коллапс
- Инсульт
- Легочное сердце
- Миокардиодистрофия
- Нейроциркуляторная дистония
- Отек легких
- Перикардит
- Пороки сердца врожденные
- Пороки сердца приобретенные
- Сердечная астма
- Сердечная недостаточность
- Сосудистые кризы
- Стенокардия
- Эндокардит
Этиология и механизм развития недуга
Атеросклероз коронарных артерий является патологией, характеризующейся образованием и ростом жировых бляшек. Постепенно под влиянием холестерина они начинают расти и выпирать в пораженных сосудах. При этом кровоток все больше нарушается и рано или поздно полностью прекратится. Нарушение кровообращения оказывает негативное влияние на орган, который питают пораженные сосуды. В результате этот орган претерпевает ишемию, прогрессирует кислородное голодание, происходит нарушение его функционирования.
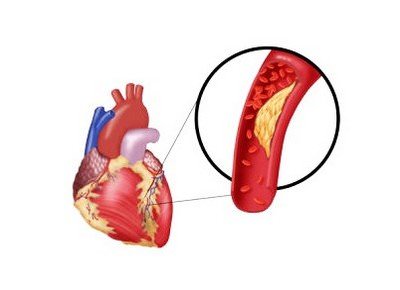 Начинается коронарный атеросклероз, как правило, в юношеском или подростковом возрасте, но его развитие длится годами и обычно после 40 лет начинает быстро прогрессировать, при этом проявляя свои первые симптомы. Липиды и холестерин способны поразить любой тип сосудов, но чаще всего проблемы наблюдаются в артериях, снабжающих кровью сердце.
Начинается коронарный атеросклероз, как правило, в юношеском или подростковом возрасте, но его развитие длится годами и обычно после 40 лет начинает быстро прогрессировать, при этом проявляя свои первые симптомы. Липиды и холестерин способны поразить любой тип сосудов, но чаще всего проблемы наблюдаются в артериях, снабжающих кровью сердце.
Коронарные сосуды имеют извилистый ход и малый диаметр. Именно поэтому они предрасположены к нарастанию бляшек. Пораженные артерии из-за суженного просвета не в состоянии качать необходимое количество крови. Помимо этого уменьшению просвета сопутствуют образовавшиеся бляшки, усугубляющие сбои кровообращения.
Многие больные задаются вопросом, каков механизм образования атеросклеротических бляшек. Считается, что атеросклероз сосудов развивается несколькими стадиями:
- 1 стадия. Образуется жировое пятно, которое развивается в сосудистой стенке, имеющей микроповреждения, замедляющее кровоток. Более подвержен данному явлению участок аорты, с разветвлением, в котором из-за негативного влияния внешних факторов отекает сосудистая стенка. После истощения защитных механизмов на пораженном участке происходит отложение холестерина в виде липидного пятна.
- 2 стадия. Характеризуется разрастанием в пораженных участках липидных отложений, начинается формирование бляшек, состоящих из белков. На этом этапе образовавшиеся бляшки жидкие, их можно с легкостью растворить. Однако они тоже опасны для здоровья человека, поскольку закупоривают просвет артерии. Сосудистая стенка уже потеряла эластичность, потрескалась, приобрела склонность к тромбообразованию.
- 3 стадия. Бляшки уплотняются, что имеет связь с отложением солей. Образовавшаяся бляшка стабильно растет деформируется, постепенно сужая просвет аорты, при этом приводя к нарушению кровотока органа.
Причины развития заболевания и возможные осложнения
Имеются разнообразные причины, вследствие чего развивается атеросклероз коронарных артерий, к наиболее распространенным относятся:
- гипертония;
- повышение уровня холестерина;
- курение;
- гиподинамия;
- ожирение;
- сахарный диабет;
- частые стрессовые ситуации;
- неправильный рацион питания.
Особая роль в причинном факторе отведена наследственному характеру, который помимо предрасположенности к данному заболеванию включает в себя еще и привычки неправильного питания. Если у человека имеются предпосылки к данному заболеванию, тогда следует быть начеку и более внимательно следить за своим здоровьем.
После наступления климакса у представительниц слабого пола резко меняется эта ситуация.
 Атеросклеротические пятна, образовавшиеся на коронарных сосудах, нарушают кровообращение, могут привести к развитию следующих осложнений:
Атеросклеротические пятна, образовавшиеся на коронарных сосудах, нарушают кровообращение, могут привести к развитию следующих осложнений:
- стенокардии;
- атеросклеротическому кардиосклерозу;
- инфаркту миокарда.
Все вышеперечисленные патологии нередко приводят к летальному исходу, поскольку организм не получает в необходимом, для полноценного функционирования, количестве глюкозы и кислорода.
Симптомы заболевания
Как правило, начало заболевания проходит бессимптомно, первичные признаки нередко маскируются под другие недуги, прежде всего проявляются стенокардией. К наиболее распространенной симптоматике относятся:
- Болезненный синдром, появляющийся в области грудины, который отдает в спину, левое плечо. Чаще всего он развивается во время нервного потрясения, при чрезмерной физической нагрузке.
- Головокружение.
- Нарушение стула.
- Рвота.
- Одышка, которая возникает перед началом развития болевого синдрома. Часто больной из-за того, что не ощущает в полной мере поступления воздуха, принимает вынужденное сидячее положение. Так как лежа у него усугубляется отдышка, увеличивается боль.
Чаще всего перед началом развития сердечного приступа возникают вышеперечисленные признаки, но на них, как правило, не обращают внимания. К более серьезной симптоматике относятся:
- Стенокардия, проявляющаяся в болезненных ощущениях за грудиной, которым характерно быстрое нарастание.
- Кардиосклероз, при котором соединительная ткань постепенно заменяет мышечную.
- Аритмия.
Проявления атеросклероза
Весьма продолжительный промежуток времени атеросклероз артерий не дает о себе знать, ему присуща скрытность. Наступает момент, когда дают о себе знать клинические признаки заболевания, первостепенно зависящие от того места, где образовалась бляшка, а также, насколько сильно сузился просвет сосуда.
Ситуации бывают различными. Например, если под удар попали венечные артерии, то наблюдаются симптоматика, характерная для ишемической болезни – острейшая грудная боль, словно удар ножом, ощущаемая шеей, рукой, животом и другими частями.
Поражение мозговых артерий приводит к тому, что наблюдаются разнообразные виды головной боли, ушной шум, слабеет память, бессонница.
Если процесс развития атеросклероза происходит в почечных артериях, то риск артериальной гипертензии неминуемо стремится вверх и здоровье организма находится в большой опасности. И, наконец, если болезнь настигает ножные артерии, то это влечет за собой существенные проблемы для кожного покрова (бледность, сухость), потеря чувствительности, трофические нарушения, наблюдается перемежающаяся хромота.
Район области суставов, разгибательная поверхность кистей рук могут быть местом, где вполне возможно появление бугристых образований желтого, цвета, пятен на кожном покрове. Все это является внешними признаками активного протекания атеросклеротического процесса. Кроме того, для него характерно уплотнение стенок височной, плечевой артерии.

Comments
(0 Comments)