Арахноидит
Причины
Как правило, возникает болезнь по трём причинам:
- инфекционные, воспалительные процессы ЛОР-органов. Именно эта причина является самой распространённой и встречается у большей части пациентов с этим заболеванием. Чаще всего провоцируют арахноидит такие патологии, как гайморит, тонзиллит, отит среднего уха и другие;
- повреждения черепной коробки и головного мозга в целом. Посттравматический ретроцеребеллярный арахноидит возникает порядка в 30% от всех случаев возникновения болезни, при этом клиническая картина может развиться спустя несколько месяцев после травмы, а иногда и года;
- вирусная инфекция. У больных обнаруживают вирус ветрянки, герпеса, цитомегаловирус и других микропаразитов, способных вызвать развитие заболевания на фоне ослабленного иммунитета.
Диагностика заболевания
Для того чтоб установить точный диагноз необходимо пройти комплексное обследование:
- рентгенография головного мозга, эта процедура малоинформативна для выявления арахноидита, она может выявить лишь признаки патологии;
- осмотр офтальмолога, так как патология влияет на функции зрительных нервов и чем раньше будут выявлены нарушения, тем больше вероятности их устранить;
- консультация отоларинголога нужна в случае наличия ухудшения слуха или шума в ушах, так как может развиться тугоухость;
- МРТ или КТ являются основными инструментальными исследованиями, при их помощи выявляется арахноидальная киста, признаки гидроцефалии и другие нарушения, связанные с патологией. Метод позволяет исключить наличие опухоли, оценить объёмы воспалительного процесса;
- люмбальная пункция проводится для точного установления уровня внутричерепного давления, также изучение ликвора помогает отличить от других патологических процессов в головном мозге;
- немалую ценность имеет биохимический анализ крови, он позволяет выявить наличие инфекционных процессов, определить вирус, в случае его наличия;
- допплеровское исследование сосудов головного мозга, дают возможность оценить состояние артерий, выявить возможное их сужение или наличие холестериновых бляшек, мешающих нормально функционировать мозгу.
Методы лечения народными средствами
Воспаление паутинной оболочки мозга – сети капилляров и сосудов, покрывающих мозг снаружи — называется арахноидит. Данная болезнь может затронуть как головной, так и спинной мозг. Причинами возникновения арахноидита могут стать вирусные инфекции, специфические воспалительные процессы, опухоль мозга, туберкулез и вирусные инфекции. Не редки случаи заболевания арахноидитом у больных с травмами черепа и инфекционными заболеваниями, которые не соблюдали постельный режим и строгие предписания врача. Хирургическое вмешательство тоже может послужить причиной появления этой болезни.
Болезнь проявляет себя не сразу, инкубационный период может составлять от 3 месяцев до года.
Первым симптомом арахноидита чаще всего бывает сильная головная боль. Боль становиться сильнее по утрам, а так же при умственных и физических нагрузках. Отмечались случаи, когда воспалительный процесс приводил к эпилептическому приступу. Распространенными симптомами являются повышенная возбудимость, ухудшение памяти, нарушение сна и быстрая утомляемость.
Симптомы арахноидита очень похожи на симптомы других заболеваний неврологического характера, поэтому данное заболевание очень сложно определить без помощи компьютерной томографии. На сегодняшний день только томография способна предоставить полную картину любых заболеваний мозга.
Народные средства
Конечно народными методами такое заболевание, как арахноидит не вылечить, но и она может принести не малую пользу.
Рецепты
- Рецепт этого отвара очень прост. 100 грамм листьев грецкого ореха на 8 литров воды довести до кипения и на медленном огне томить полтора часа. Процедить, добавить сахара примерно 4 кг. и варить еще три часа на медленном огне. Хранить отвар нужно в холодильнике. Применять по утрам по 1 ст. ложке до еды и вы заметите, что головные боли уже не так сильно беспокоят вас.
+6
Наверно самым действенным народным средством при арахноидите является отвар из листьев грецкого ореха. Все дело в том, что листья грецкого ореха имеют общеукрепляющие, тонизирующие и бактерицидные свойства. Благодаря им рассасываются скопления клеточных элементов с примесью лимфы и крови, намного быстрей заживают даже гнойные раны и, что самое главное подавляется воспаление в организме.
+2
Полезно будет принимать отвар из арники: несколько сушеных цветков арники нужно залить кипятком (примерно 0, 5 л. Кипятка на столовую ложку арники), настаивать в течение часа. Принимают по столовой ложке перед едой 3 раза в день. Так же можно использовать и корни арники. Рецепт в тех же пропорциях, что и с цветами, только пьют такой настой 2 раза в день. — Для стимуляции иммунной системы при арахноидите широко применяются разные эфирные масла, которые так же оказывают и противовоспалительное действие. Лавандовое, тимьяновое, масло бергамота и шалфея прекрасно подойдут для массажа головы, особенно в местах головных болей.
+2
Облегчить головные боли при арахноидите может настой мать-и-мачех: столовая ложка сухих листьев залейте стаканом кипятка и настаивайте полчаса. Пейте по 1-2 столовые ложки 4 раза в день.
+1
Не плохо так же для облегчения болевого синдрома пить настой девясила. Чайная ложка корня девясила (измельченного) на стакан холодной воды, настаивать примерно сутки. Принимать 3-4 раза в день, по ¼ части стакана.
Считается, что при арахноидите для облегчения головных болей нужно ежедневно прикладывать к вискам и лбу лимонные корки или свежие листья белокочанной капусты.
Еще одним хорошим средством для лечения арахноидита является паровая ванна. Она поможет восстановить кровообращение в сосудах головного мозга. При очень тяжелой форме заболевания паровую ванну рекомендуют делать дважды в день, утром и вечером, каждый день в течение 10-12 дней. В основе приготовления паровых ванн – распаренная сенная труха. Две горсти трухи залить кипятком и поставить томиться примерно 10 минут на медленном огне. Сняв посуду с огня, сядьте перед кастрюлей и наклоните голову над ней. Накройтесь простыней и дышите парами 15 минут.
-1
Голова — методы лечения народными средствами
|
Фото: Арахноидит
Секреты народной медицины
Симптомы болезни
Разумеется, арахноидит – это весьма серьезное заболевание. А поэтому бессимптомно оно протекать просто напросто не может. Существует целый ряд различных признаков, которые могут заставить врача заподозрить у больного человека именно арахноидит:
Данный симптом в той или иной степени присущ для всех без исключения разновидностей болезни арахноидит. Однако больше всего от головной боли страдают те люди, которые заболели церебральной формой болезни. Как правило, они испытывают достаточно сильные болевые ощущения – разлитого характера. Однако, хоть и реже, но все же, бывают и локализованные болевые ощущения.
Главной отличительной особенностью , причиной которой является арахноидит, является ее усиление при любом, даже малейшем, движении головой. Существует даже специальный тест – больному человеку врач предлагает стать на носочки, а после резко перенести вес на пятку. В том случае, если в тот момент, когда человек коснулся пола пятками, боль усилилась, можно подозревать, что у него арахноидит.
В том случае, если арахноидит поражает передние отделы головного мозга, он носит название конвекситального. Для такого типа заболевания характерны расстройства, как двигательного аппарата, так и различных нервных рецепторов. Движения человека становятся неуклюжими, порой ему достаточно тяжело даже чашку поднять.
Специфична также и походка – его может «качать» из стороны в сторону, он может натыкаться на различные предметы. Все это происходит из-за того, что в какой – то степени поражается мозжечок. И степень тяжести нарушения координации движения напрямую зависит от степени поражения мозжечка.
Разумеется, все эти изменения очень сильно пугают как самого больного человека, так и его близких. Но повода для паники нет – практически в ста процентах случаев все эти явления проходят практически бесследно. Главное – вовремя обратиться за медицинской помощью и получить адекватное лечение.
Кроме того, зачастую человек теряет чувствительность – том числе и болевую. Однако, к счастью, чувствительность теряется лишь частично – полная потеря встречается крайне редко, только в очень тяжелых случаях. У данной формы заболевания есть и еще одна крайне неприятная черта – она зачастую может привести к возникновению судорожного синдрома – как фокального, так и общего характера. Так арахноидит проявляется у половины всех больных.
В том случае, если у человека арахноидит возникает как следствие каких – либо травм, либо в результате распространения воспалительного процесса с гайморовых пазух, больной человек может испытывать проблемы со зрительным аппаратом. Человек может отмечать появление расплывающихся или ярких пятен перед глазами, потом снижение остроты зрения на обоих глазах.
При исследовании глазного дна врач – окулист, как правило, отмечает ярко выраженный неврит зрительного нерва. Однако, если подобное произошло с вами или с вашими близкими, не стоит паниковать – после того, как арахноидит будет вылечен, зрение постепенно начнет восстанавливаться. Как правило, со временем оно восстанавливается в полном объеме, за редким исключением.
Практически во всех случаях заболевания арахноидитом может наблюдаться такое явление, как повышенное внутричерепное давление. Если подобное явление имеет место, врач, скорее всего, обязательно исключит возможность наличия такого заболевания, как арахноидит.
В том случае, если арахноидит локализуется в спинном мозге, больной человек может испытывать болевые ощущения в области поясницы, крестца или в грудном отделе – в зависимости от места расположения. Причем эти боли могут быть достаточно интенсивными. в подобной ситуации исключить остеохондроз, радикулит и острый пиелонефрит, под которые может маскироваться арахноидит.
Прогноз и осложнения заболевания
Осложнения:
- слепота;
- гидроцефалия;
- эпилепсия;
- астено-невротический синдром;
- депрессия;
Прогноз течения заболевания индивидуален, зависит от анатомической области распространения заболевания и своевременности лечебных мероприятий. Некоторые неврологические проявления сохраняются длительное время, приводя к потере трудоспособности и инвалидизации больного.
Профилактика
Для профилактики арахноидита используются следующие мероприятия:
- в период пика заболеваемости гриппом и ОРВИ ограничить посещение общественных мест;
- вакцинация против гриппа;
- своевременное лечение отита, риносинусита (воспаления пазух), кариеса;
- адекватное лечение черепно-мозговой и спинальной травмы;
- адекватное проведение спинальной анестезии;
Арахноидит — тяжёлое заболевание мозга, способное длительное время протекать под маской изнуряющей головной боли. Симптоматический приём обезболивающих препаратов способствует только прогрессированию патологии. В такой ситуации обязательная необходима консультация врача-невролога для постановки диагноза и назначения лечения, что позволить избежать серьёзных осложнений и сохранить нормальное качество жизни.
-
Заболевания на букву А
- авитаминоз
- ангина
- анемия
- аппендицит
- артериальное давление
- артроз
-
Б
- базедова болезнь
- бартолинит
- бели
- бородавки
- бруцеллёз
- бурсит
-
В
- варикоз
- васкулит
- ветрянка
- витилиго
- ВИЧ
- волчанка
-
Г
- гарднереллез
- геморрой
- гидроцефалия
- гипотония
- грибок
-
Д
- дерматит
- диатез
- дисциркуляторная энцефалопатия
- Е
-
Ж
- желчекаменная болезнь
- жировики
- З
- И
-
К
- кандидоз
- кашель
- климакс
- кольпит
- коньюктивит
- крапивница
- краснуха
-
Л
- лейкоплакия
- лептоспироз
- лимфаденит
- лишай у человека
- лордоз
-
М
- мастопатия
- меланома
- менингит
- миома матки
- мозоли
- молочница
- мононуклеоз
-
Н
- насморк
- нейродермит
-
О
- олигурия
- онемение
- опрелости
- остеопения
- отек головного мозга
- отек Квинке
- отеки ног
-
П
- подагра
- псориаз
- пупочная грыжа
- пяточная шпора
-
Р
- рак легких
- рак молочной железы
- рефлюкс-эзофагит
- родинки
- розацеа
- рожа
-
С
- сальмонеллез
- cифилис
- скарлатина
- сотрясение мозга
- стафилококк
- стоматит
- судороги
-
Т
- тонзиллит
- тремор
- трещины
- трихомониаз
- туберкулез легких
-
У
- уреаплазмоз
- уретрит
-
Ф
- фарингит
- флюс на десне
-
Х
хламидиоз
-
Ц
цервицит
-
Ч
чесотка
-
Ш
- шишка на ноге
- шум в голове
- Щ
-
Э
- экзема
- энтероколит
- эрозия шейки матки
- Ю
- Я
- Анализ крови
- Анализ мочи
- Боли, онемения, травмы, отеки
-
Буква А
Аллергия
- Буква Б
- Буква Г
- Буква К
- В
- Д
- Достижения медицины
- З
- Заболевания глаз
- Заболевания ЖКТ
-
Заболевания мочеполовой системы
Мочеполовая система
-
Заболевания органов дыхания
Кашель
- Заболевания при беременности
- Заболевания сердца и кровеносной системы
- Заболевания у детей
- Здоровье женщины
- Здоровье мужчины
- Интересные факты
- Инфекционные заболевания
- Кожные заболевания
- Красота
- Л
- Лекарственные растения
- ЛОР-заболевания
- М
- Неврология
- Новости медицины
- П
- Паразиты и человек
-
Р
- Разное_1
- Рак
- Ревматические заболевания
- С
-
Симптомы
Разное_2
- Стоматология
- Т
- У
- Ф
- Э
- Эндокринология
➤
Диагностические мероприятия
Диагностировать арахноидит бывает довольно сложно, так как его клиника напоминает множество воспалительных заболеваний мозга и его оболочек. Верифицировать диагноз можно только на сопоставлении данных анамнеза и результатов инструментальных методов обследования.
Дифференцировать арахноидит приходится с объёмными образованиями головного мозга (особенно при их локализации в задней черепной ямке), кровоизлияниями, функциональными заболеваниями нервной системы, а иногда и с неврастенией при выраженном психо-эмоциональном компоненте патологии.
Осмотр невролога
При опросе пациента невролог обращает внимание на перенесённые ранее заболевания, на скорость развития и очерёдность появления симптомов. Для арахноидита характерно наличие в анамнезе черепно-мозговых травм, синуситов, инфекционных заболеваний и медленно прогрессирующее течение
При физикальном осмотре обращают на себя внимание признаки внутричерепной гипертензии, поражение черепно-мозговых нервов, пирамидная недостаточность, которые сочетаются с психо-эмоциональными и когнитивно-мнестическими расстройствами
Дополнительные (инструментальные) методы обследования
В качестве дополнительных методов обследования используют следующие:
- рентгенография (краниография) черепа – малоинформативна, так как выявляет лишь давно существующую внутричерепную гипертензию: остеопороз спинки турецкого седла;
- эхоэнцефалоскопия – при помощи этого УЗ-метода определяют признаки гидроцефалии;
- электроэнцефалография – помогает в дифференциальной диагностике эпиприступов. Выявляется либо очаговое поражение мозга, либо диффузную эпиактивность;
- КТ или МРТ головного и спинного мозга – позволяют выявить степень гидроцефалии, исключить новообразования головного мозга, энцефалит. А также уточнить характер морфологических изменений в паутинной оболочке: кистозный или спаечный процесс;
- люмбальная пункция с последующим анализом цереброспинальной жидкости – в ликворе при арахноидите определяется повышенное содержание белка на фоне незначительного плеоцитоза, а также увеличение уровня некоторых нейромедиаторов (серотонин и др.);
- консультация окулиста – при исследовании глазного дна выявляются застойные явления в области диска зрительного нерва, а при проведении периметрии (определение полей зрения) может обнаруживаться выпадение участков зрения;
- консультация оториноларинголога – при снижении слуха пациента направляют для выяснения причин тугоухости.
Определить минимальный список необходимых обследований может только квалифицированный специалист (невролог, нейрохирург), обращение к которому нельзя откладывать.

Терапия
 Лечение арахноидита должно начинаться с устранения очага инфекции, которая спровоцировала воспаление в мозге. Для этого назначаются антибактериальные препараты, группа этих средств выбирается исходя из типа инфекции, с наибольшей чувствительностью к тому или иному компоненту. Параллельно назначают антигистаминные средства, для недопущения отёчности, в результате аллергической реакции, это могут быть:
Лечение арахноидита должно начинаться с устранения очага инфекции, которая спровоцировала воспаление в мозге. Для этого назначаются антибактериальные препараты, группа этих средств выбирается исходя из типа инфекции, с наибольшей чувствительностью к тому или иному компоненту. Параллельно назначают антигистаминные средства, для недопущения отёчности, в результате аллергической реакции, это могут быть:
- тавегил;
- супрастин;
- диазолин.
Также следует восстановить иммунные функции организма, для уменьшения рецидива возникновения инфекции, из иммуномодуляторов назначают:
- иммунал;
- интерферон;
- циклоферон;
- гамавит.
Важно нормализовать внутричерепное давление, которое вызывает ощущения сдавливания головы, а также пульсацию в височной её части. Нормализация необходима, чтоб не вызвать развитие гидроцефалии и других осложнений, в этих целях назначают:
- эуфиллин;
- маннит;
- нитроглицерин;
- диакарб.
Рассасывания спаек мозговой оболочки в височной и других областях, также способствует нормализации давления. Для того, чтоб сделать их более эластичными и мягкими и даже полностью от них избавиться помогают такие препараты, как Карипазим, Пирогенал или Лонгидаз.
Лечение арахноидита также включает глюкокортикостероиды, из этой группы противовоспалительных средств назначают метилпреднизолон или преднизолон. Если в клинической картине присутствуют эпилептические припадки, дополняют лечения такими медикаментами, как финлепсин, карбамазепин, кеппра. Из метаболитов и нейропротекторов назначают:
- ноотропил;
- церебролизин;
- милдронат.
 Ретроцеребеллярная, арахноидальная киста, в большинстве случаев не поддаётся консервативному лечению и требует хирургического вмешательства. Вид операции зависит от тяжести и места локализации патологического изменения, пациенту может быть предложена:
Ретроцеребеллярная, арахноидальная киста, в большинстве случаев не поддаётся консервативному лечению и требует хирургического вмешательства. Вид операции зависит от тяжести и места локализации патологического изменения, пациенту может быть предложена:
- эндоскопическая операция;
- трепанация черепа;
- шунтирование.
Лечение эндоскопическим методом считается самым щадящим, но, к сожалению, не всегда удаётся произвести такую операцию, из-за локализации. Височная и лобная часть мозга лучше поддаётся оперативному вмешательству, а вот глубинные отделы достать значительно сложнее.
Шунтирование целесообразно проводить при признаках гидроцефалии. Если ретроцеребеллярная, арахноидальная киста находится в доступном для трепанации месте, прибегают к этому методу, для полного удаления образования.
Ретроцеребеллярная, арахноидальная киста опасна для дальнейшего нормального функционирования мозга и всего организма в целом. После её удаления следует пройти длительный реабилитационный курс.
Ретроцеребеллярная киста, без своевременного лечения может привести к таким осложнениям, как:
- нарушения со стороны зрения, слуха или речи;
- систематические эпилептические припадки;
- расстройство координации;
- потеря чувствительности в какой-то части тела;
- отставание в развитии в случае патологии у ребёнка.
Ретроцеребеллярный арахноидит при своевременном лечении имеет благоприятный прогноз, он ухудшается при частых рецидивах болезни.
 Возник он в результате инфекции или диагностировался посттравматический тип из-за травмы головы, подлежит срочному лечению. Несмотря на благоприятный прогноз для жизни больного, патология способна вызвать серьёзные осложнения, которые вследствие могут привести к инвалидности человека, поэтому терапия должна начинаться неотлагательно.
Возник он в результате инфекции или диагностировался посттравматический тип из-за травмы головы, подлежит срочному лечению. Несмотря на благоприятный прогноз для жизни больного, патология способна вызвать серьёзные осложнения, которые вследствие могут привести к инвалидности человека, поэтому терапия должна начинаться неотлагательно.
Лечение
Выделяют медикаментозную терапию арахноидита головного мозга и хирургическую операцию. Что выберет врач будет зависеть от клинического проявления болезни. Операция проводится в случае, когда арахноидиту подверглись спинной мозг, задняя черепная ямка, опто-хиазматическая область, поверхность мозговых полушарий или выявлена киста. При гидроцефалии используется шунтирование. Во всех остальных случаях назначается медикаментозная терапия.
Использование медикаментов
Лечение арахноидита головного мозга всегда длительное и назначается курсами. Для этого пациенту прописываются противовоспалительные, гипосенбилизирующие, дегидратационные и рассасывающие лекарственные препараты. Если диагностирован острый период, лечение предполагает использование антибиотиков. Этапы терапии арахноидального поражения головного мозга предполагают:
- Назначение антибиотиков, которые будут эффективны для конкретной инфекции (цефалоспорины, пенициллины, «Канамицин» и т. д.). Препараты вводят внутримышечно, внутривенно или эндолимфатическим методом (в заднешейные лимфоузлы). Для внутримышечного введения используют «Гумизоль» и «Бийохинол».
- В случае воспалительного процесса, лечение заключается в применении кортикостероидов. Такие препараты назначаются короткими курсами. В основном используют «Преднизолон» и «Дексаметазон». Общеукрепляющим действием обладает «Гистоглобин». Его эффективность доказана в случае поражения головного мозга вследствие аллергии или инфекции.
- Когда болезнь сопровождается высоким ВЧД, для лечения используется «Сульфат магния», «Лазикс», «Диакарб», «Триампур» и т. д. Назначение диуретиков проводится с учетом возможных побочных действий и наличия противопоказаний к их использованию.

- Для лечения назначается внутренний прием препаратов йода.
- Чтобы улучшить движение ликвора и удалить спайки, доктор назначит процедуру вдувания воздуха в пространство между оболочками мозга.
- Если у пациента наблюдаются эпилептические приступы, ему показано лечение противоэпилептическими препаратами.
- Для улучшения мозгового кровообращения, назначают сосудорасширяющие медикаменты («Кавинтон», «Церебролизин», «Курантил», «Винпоцетин» и т. д.).
- Лечение может включать использование ноотропов.
- Чтобы улучшить обменные процессы в организме, лечение допускает прием витаминных препаратов, в основе которых витамины группы В, аскорбиновая кислота, экстракт алоэ, «Аминалон», «Кокарбоксилаза» и т. д.
- Фиброзирующие формы болезни лечат медикаментами, которые способствуют рассасыванию рубцов («Лидаза», «Энцефабол» и т. д.).
- Назначаются препараты с антиоксидантным эффектом.
Дополнительная терапия
К дополнительным способам лечения арахноидита головного мозга относят:
- Проведение люмбальной пункции, которая помогает облегчить состояние при высоком ВЧД.
- Психотерапевтическая реабилитация.
- Оперативное лечение, во время которого разъединяются места сращения оболочек головного мозга, удаляются кисты и рубцы.
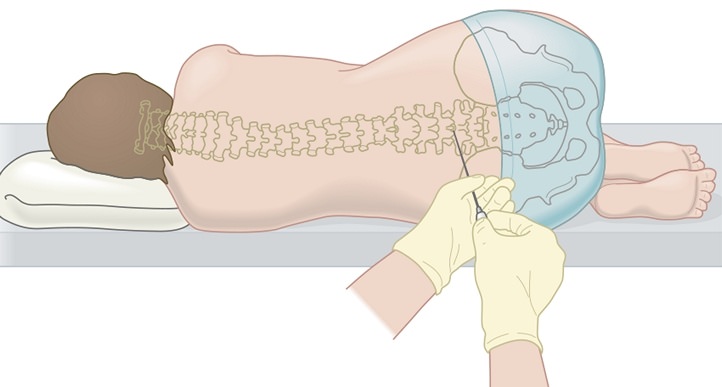 Процедура проведения люмбальной пункции заключается в прокалывании иглой Бира паутинной оболочки спинного мозга между 3 и 4, либо 2 и 3 поясничным позвонками для забора ликвора
Процедура проведения люмбальной пункции заключается в прокалывании иглой Бира паутинной оболочки спинного мозга между 3 и 4, либо 2 и 3 поясничным позвонками для забора ликвора
Прогноз для жизни пациента в большинстве случаев благоприятный, однако, болезнь может способствовать нарушению трудоспособности. К этому приводит снижение зрения, возникновение приступов эпилепсии.
Арахноидит сегодня успешно лечится, если как можно раньше обратиться к доктору и выполнять все его предписания. В таком случае появляются все шансы на полное выздоровление и возращение к нормальному ритму жизни.
Патологическая анатомия и патогенез
Рис. 1. Арахноидальные кисты спинного мозга (на левом рисунке — вверху, на правом — в центре).
Паутинная оболочка при арахноидите становится утолщенной, плотной и приобретает серовато-белую окраску. Между ней и мягкой оболочкой образуются спайки. Такие же спайки нередко возникают между паутинной и твердой оболочками. Спаечный процесс ведет к образованию арахноидальных кист (рис. 1), содержащих ликвороподобную жидкость. Если киста существует долго, стенки ее постепенно становятся все более толстыми и плотными, и она превращается в опухолевидное образование. Жидкость кисты может стать ксантохромной и содержать большое количество белка. Твердая мозговая оболочка в области патологического процесса напряжена, отечна, утолщена, богата сосудами, теряет свой блеск. Арахноидит часто ведет к окклюзии ликворных путей и вторичной мозговой водянке. Спинальный арахноидит может вызвать блокаду субарахноидального пространства позвоночного канала.
Рис. 2. Грубое утолщение паутинной оболочки с образованием фиброзных тяжей различной величины.
Рис. 3. Диффузная клеточная инфильтрация паутинной оболочки.
При микроскопическом исследовании в паутинной оболочке обнаруживается фиброз (рис. 2) различной степени (утолщение, огрубение аргирофильных волокон, коллагенизация их), гиперплазия эндотелия оболочки, инфильтрация ее лимфоидными элементами (рис. 3), пролиферация фибробластов; в паутинную оболочку прорастают сосуды из твердой и сосудистой оболочек. В мягкой оболочке — гиперемия, новообразование сосудов, воспалительная инфильтрация, а в последующем — также фиброз. В прилегающих участках мозга находят вторичные изменения, вызванные давлением оболочечных кист и спаек, расстройством ликворо- и кровообращения, а также непосредственным переходом воспалительного процесса на вещество мозга. Нередко тяжело протекающие арахноидиты осложняются перивентрикулитами и эпендимитом.
Арахноидит в одних случаях возникает под влиянием воздействия на оболочки самого возбудителя, в других — его токсинов. При травмах основную роль играют расстройства крово- и ликворообращения в оболочках и субарахноидальном пространстве. Динамические расстройства крово- и ликворообращения, отек прилегающих участков мозговой ткани и оболочек объясняют ремиссии и ухудшения, характеризующие клинику арахноидита.
Патоморфологические изменения — от легкого фиброза паутинной оболочки до образования больших кист, многочисленных грубых шварт, в которых участвуют все оболочки, и некрозов в веществе мозга — делают понятным различную тяжесть отдельных случаев и крайне неодинаковую доступность их терапии.
Этиология
Чаще всего встречаются инфекционные и инфекционно-токсические арахноидиты, связанные с гриппом, ангинами, тифом, пневмонией, туберкулезом, сепсисом, токсоплазмозом, ревматизмом, бруцеллезом, сифилисом, паротитом, инфекционными заболеваниями ЛОР-органов. Арахноидиты часто развиваются после травм черепа и позвоночника (в том числе закрытых). Реже арахноидиты связаны с эндокринными и обменными нарушениями. Точно установить этиологию арахноидита не всегда удается.
Многие заболевания центральной нервной системы и позвоночника могут осложняться арахноидитом, особенно часто опухоли, энцефалиты, сирингомиелия, эпилепсия, остеомиелит костей черепа, спондилит и др., причем реактивный арахноидит иногда развивается далеко от первичного патологического очага в мозге.
Симптомы
Заболевание развивается подостро с переходом в хроническую форму. Клинические про явления представляют собой сочетание общемозговых расстройств, чаще связанных с внутричерепной гипертензией, реже с ликворной гипотензией, и симптомов, отражающих преимущественную локализацию оболочечного процесса. В зависимости от преобладания общих или локальных симптомов первые проявления могут быть различными. Из общемозговых симптомов часто встречается головная боль, наиболее интенсивная в ранние утренние часы и иногда сопровождающаяся тошнотой и рвотой. Головная боль может быть локальной, усиливающейся при натуживании, напряжении или неловком движении с твердой опорой на пятки (симптом прыжка – локальная головная боль при подпрыгивании с неамортизированным опусканием на пятки). К общемозговым симптомам относятся также головокружения несистемного характера, ослабление памяти, раздражительность, общая слабость и утомляемость, нарушения сна.
Очаговые симптомы зависят от локализации арахноидита. Конвекситальные арахноидиты характериз уются большей частью преобладанием явлений раздражения головного мозга над признаками выпадения функций. Одним из ведущих симптомов являются генерализованные и джексоновские эпилептические припадки. При базальном арахноидите наблюдаются общемозговые симптомы и нарушения функций нервов, расположенных на основании черепа. Снижение остроты и изменение полей зрения могут выявляться при оптико-хиазмальном арахноидите. Клинические проявления и картина глазного дна могут напоминать симптомы неврита зрительного нерва. Эти проявления часто сопровождаются симптомами вегетативной дисфункции, резкий дермографизм, усиленный пиломоторный   рефлекс, обильное потоотделение, акроцианоз, иногда жажда, усиленное мочеиспускание, гипергликемия, адипозогенитальное ожирение). В некоторых случаях может быть выявлено снижение обоняния. Арахноидит в области ножек мозга характеризуется появлением пирамидных симптомов, признаками поражения глазодвигательных нервов, менингеальными знаками. При арахноидите мостомозжечкового угла возникают головная боль в затылочной области, шум в ухе и приступообразное головокружение, иногда рвота. Больной пошатывается и падает в сто рону по ражения, особенно при попытке сто ять на одной ноге. Отмечаются атактическая походка, горизонтальный нистагм, иногда пирамидные симптомы, расширение вен на глазном дне в результате нарушения венозного оттока. Могут наблюдаться симптомы поражения слухового, тройничного, отводящего и лицевого нервов. Арахноидит большой (затылочной) цистерны развивается остро, повышается температура, появляются рвота, боли в затылке и шее, усиливающиеся при поворотах головы, резких движениях и кашле; поражение черепных нервов (IX, X, XII пары), нистагм, повышение сухожильных рефлексов, пирамидные и менингеальные симптомы. При арахноидите задней черепной ямки возможно поражение V, VI, VII, VIII пар черепных нервов. Нередко наблюдаются внутричерепная гипертензия, мозжечковые и пирамидные симптомы. Обязательна дифференциальная диагностика с опухолями задней черепной ямки. Люмбальную пункцию производят только при отсутствии застойных явлений на глазном дне.
Диагностика Арахноидита
Диагноз должен основываться на комплексной оценке клинических проявлений и особенностей течения заболевания, а также дополнительных методов исследования. Необходимо прежде всего исключить опухоль головного мозга. На обзорных краниограммах при церебральном арахноидите возможны косвенные признаки внутричерепной гипертензии. На ЭЭГ при конвекситальном арахноидите обнаруживаются локальные изменения биопотенциалов, а у больных с эпилептическими припадками – типичные для эпилепсии изменения. В цереброспинальной жидкости обнаруживается умеренный лимфоцитарный плеоцитоз, иногда небольшая белково-клеточная диссоциация. Жидкость вытекает под повышенным давлением. Решающее значение в диагностике арахноидита имеют данные томографии головного мозга (КТ и МРТ), свидетельств ующие о расширении субарахноидального пространства, желудочков и цистерн мозга, иногда кисты в подоболочечном пространстве, при отсутствии очаговых изменений в веществе мозга.
Данные КТ– и МРТ-исследований имеют большое значение при исключении других органических заболеваний. Дифференцировать арахноидит следует от опухоли головного мозга. При арахноидите заболевание начинается подостро после инфекции или обострения процесса в придаточных пазухах носа, гнойного отита и протекает с ремиссиями. Информативны результаты эхоэнцефалографии, ангиографии и сцинтиграфии, но, как правило, данные компьютерной томографии имеют определяющее значение. Дифференциальный диагноз между арахноидитом и цистицеркозом на основе только клинических симптомов не всегда легок. При локализации цистицерка в желудочках мозга отмечаются оболочечные симптомы: рвота, головная боль; периодическое улучшение сменяется сонливостью (ремиттирующее течение), в цереброспинальной жидкости выявляется умеренный плеоцитоз как проявление раздражения оболочек или эпендимы желудочков, в крови отмечается эозинофилия. Информативны дополнительные методы исследования: например, на рентгенограммах черепа и мышц конечностей могут быть выявлены обызвествленные цистицерки.

Comments
(0 Comments)