Опасность врожденного порока сердца
Прогноз
В случае когда расположение клапана сильно отличается от нормального расположения, долгожителей почти не встречается. Известно несколько случаев, когда пациенты достигали шестидесятилетнего возраста.
Кроме недостаточности клапана, продолжительность жизни может уменьшить:
- тромбы в сосудах (тромбоэмболия),
- нарушение сердечных ритмов,
- инфекционное воспаление внутренних сердечных оболочек.
Если пациент прошел необходимое лечение и сделана операция — то прогноз оптимистический. Главное – благополучно перенести оперативное вмешательство, бывают случаи летального исхода. После этой процедуры человек может вести обычный образ жизни, соблюдая советы врача.
Стоит ли переживать, если врач ставит женщине при беременности диагноз «аномалия Эбштейна». Об этом читайте в заключение.
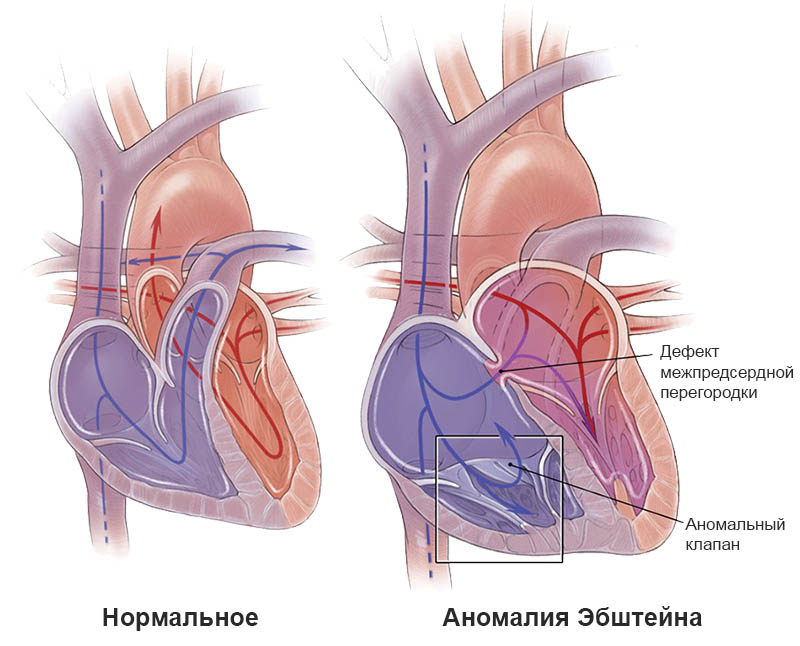
Схема аномалии Эбштейна у человека
Лечение аномалии Эбштейна
Единственное лечение аномалии Эбштейна — это оперативное вмешательство, во время которого больному ставят протез, либо проводят пластику клапана сердца, при том пластику клапана чаще ставят детям до 15 лет, а протез — начиная с 15-летнего возраста. Операция не показана в тех случаях, когда у больного не наблюдается симптомов и он не предъявляет никаких жалоб. Успех операции зависит от тяжести самого порока, а также от опыта хирурга, проводящего операцию. В зависимости от этих условий, летальный исход во время операции может наступить в 8-50% случаев. Если же говорить о результатах оперативного вмешательства, то они, как правило, успешны в 90% случаев и уже через год человек может полностью восстановиться.
С этим материалом так же читают:
Кому следует опасаться гипертонии?
Приступы стенокардии
Предынсультное состояние
Кардионевроз
Восстановление после инсульта – большой шаг на
Аневризма грудной аорты
Гимнастика после инсульта
Стеноз легочной артерии
Помощь при сердечной недостаточности
Особенности питания сердечников
Аппараты для измерения артериального давления
Лечение ишемии стволовыми клетками
Аортальный порок
Нагрузка на сердце
Симптомы сердечного приступа
Проведение сердечно-легочной реанимации
Высокое кровяное давление
Причины аритмии сердца
Укрепление сердца
Сердечный цикл
Аномалия ЭбштейнаЗдоровье малыша Детская кардиология Врожденные пороки сердца Аномалия ЭбштейнаСтраница 1
Определение
Аномалия Эбштейна — врожденная патология трикус-пидального клапана, характеризующаяся смещением сеп-тальной и задней створок клапана в полость правого желудочка к верхушке, приводящим к формированию атриали-зированного участка правого желудочка.
• Аномалия Эбштейна относится к врожденным порокам развития трехстворчатого клапана и характеризуется аномальным креплением створки или створок трехстворчатого клапана. Клинические проявления могут варьировать в широких пределах. Это определяется выраженностью смещения створки, удаленностью ее от кольца клапана и тяжестью гемодинамичес-ких нарушений, захватывающих правый желудочек. Смещенные створки могут располагаться в антраль-ной части (над клапаном) или мышечной части (под клапаном). У 90% больных с аномалией Эбштейна также выявляется дефект межпредсердной перегородки или открытое овальное окно. Стеноз легочной артерии или ее атрезия могут наблюдаться у 20-25% пациентов.
• Впервые данный порок был описан в 1866 году Вильгельмом Эбштейном. С 1927 года заболевание носит его имя.
Частота
• Аномалия Эбштейна встречается у 1:20 000 живорож-денных и составляет менее 1% всех врожденных пороков сердца.
• Внутриутробная смерть плода при этом пороке сердца наблюдается в 85% случаев. Смертность после рождения обтічно возникает у новорожденных с выраженным цианозом. Среди таких детей смертность достигает 70%, в то время как у новорожденных без цианоза смертность составляет 15%. Причиной смерти становятся низкий сердечный выброс, операцион-ные осложнения и внезапная сердечная смерть. Выживаемость детей в течение года с данным пороком сердца составляет 67%, а в течение 10 лет — 59%.
Пол
• Мальчики и девочки болеют одинаково часто.
Возраст
• Выраженность смещения створки трехстворчатого клапана и степень обструкции выходного тракта правого желудочка определяют возраст выявления порока. В США в 81% случаев порок диагностируют на первой неделе жизни. Сроки выявления порока варьируют от 1 недели до 19 лет.
Патофизиология
• Тяжесть гемодинамических нарушений при данном пороке определяется выраженностью смещения створки 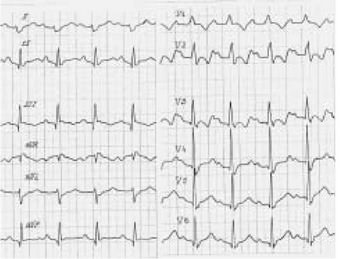
Рис. 21.
Аномалия Эбштейна: отклонение электрической оси сердца вправо, неполная блокада правой ножки пучка Гиса, замедление времени атриовентрикулярного проведения, перегрузка правого предсердия.
и возникающей вследствие этого трехстворчатой регур-гитации. В случае умеренного смещения и умеренной регургитации у больного может отсутсгвовать симптоматика в течение многих лет. Однако если смещение и регургитация на клапане значительные, в легочной артерии определяется снижение кровотока, правое предсердие дилатировано, а также наблюдается шунтирование крови справа налево через дефект межпред-сердной перегородки или открытое овальное окно — возникает клиническая симптоматика вплоть до выраженного цианоза. Также может развиваться застойная сердечная недостаточность, вторичная по отношению к снижению функции правого желудочка. Часто больные имеют сопутствующие нарушения сердечного ритма: пароксизмальная суправентрикулярная тахикардия (наблюдается у 25-50% больных, из которых 5-10% имеют синдром Вольфа-Паркинсона-Уайта). Анамнез, клиническая симптоматика
Клиническая картина, как правило, варьирует в зависимости от возраста выявления порока. Основными клиническими проявлениями являются:
• У плода:
—
данная аномалия выявляется при проведении ультразвукового исследования плода (86%);
Страницы: 1
Симптомы Эпштейн Барр у взрослых
Инкубация вирусного агента Эпштейн Барра длится от 30 до 60 дней. По окончании этого периода начинается бурная атака тканевых структур эпидермиса и лимфоузлов, далее вирус мигрирует в кровяное русло и поражает все органы и системы организма.
Симптоматика проявляется не сразу, происходит постепенное ее нарастание в определенной последовательности. В первой фазе симптомы практически не проявляются или выражены очень слабо, как при острой респираторной вирусной инфекции.
После того как организм человека поразила вирусная инфекция хронического течения, развиваются такие симптомы:
- головная боль;
- увеличивается потоотделение;
- спазмообразные боли в верхнем квадрате живота;
- полная слабость организма;
- тошнота, иногда переходящая в рвоту;
- проблемы с фиксацией внимания и частичная потеря памяти;
- увеличение температуры тела до 39°С;
- бледноватая папулезно-пятнистая сыпь наблюдается у 15% зараженных;
- проблемы со сном;
- депрессивные состояния.
Отличительной чертой инфекционного процесса является увеличение лимфоузлов и их покраснение, на миндалинах формируется налет, развивается легкая гиперемия глнд, добавляется кашель, резь в горле при проглатывании и в состоянии покоя, дыхание через нос затрудняется.
ВЭБ часто передается вместе с другими инфекционными агентами: грибками (молочница) и патогенными бактериями, возбудителями заболеваний ЖКТ.
Диагностика
Диагностику проводят на основе жалоб пациента, по проявлениям первичных симптомов и данным лабораторных анализов крови.
Важными при диагнозе являются:
1. Показатели общего анализа крови. После внедрения вируса В – лимфоциты заражаются инфекцией, и начинается их активное размножение. Процесс приводит к повышению их концентрации в составе крови. Такие клетки получили научное название «атипичные мононуклеары».
У инфицированных показатели СОЭ, количество лейкоцитов и лимфоцитов бывают выше нормы. Тромбоциты тоже повышаются или наоборот могут быть сниженными, то же самое с показателями гемоглобина (наблюдается анемия гемолитического или аутоиммунного характера). При рассматривании под микроскопом врачи определяют их.
2. Для точного определения зараженности вирусом берут кровь на анализы для выявления антител против антигенов. При попадании антигенов в кровь, они распознаются клетками иммунной системы.
3. При биохимическом анализе крови, взятой из вены натощак, в острой фазе обнаруживается белок, повышенные показателя билирубина указывают на болезни печени.
АЛТ, АСТ, ЛДГ являются специальными белками, содержащимися в клетках организма. При повреждении органа они попадают в кровь, и их повышение указывает на заболевание печени, поджелудочной железы или сердца.
4. Проводится консилиум узких специалистов с привлечением иммунолога и ЛОР – врача, онколога и гематолога. Окончательные выводы делаются на основе клинических исследований с анализом крови на свертываемость, по рентгеновским снимкам носоглотки и грудной клетки, УЗИ органов брюшной полости.
Начальные симптомы вируса Эпштейна Барр, свидетельствующие об инфицировании пациента
Инкубационный период острой формы длится примерно неделю после внедрения. У больного начинает развиваться картина, похожая на острую респираторную болезнь.
Таковы начальные симптомы:
- температура повышается до критических показателей, больного знобит;
- болит горло, на опухших миндалинах можно увидеть налет;
- при пальпации чувствуется увеличенность лимфоузлов под челюстью, на шее, в паху и подмышках.
При анализе крови наблюдается появление атипичных мононуклеаров — молодых клеток, которые бывают похожими на лимфоциты и моноциты.
Патогенез
В патогенезе выделяют 4 этапа:
На первом этапе происходит внедрение в полость рта и носоглотку, он попадает в слюнные протоки, в носоглотку, где размножается, инфицируя здоровые клетки.
На втором этапе попадает по лимфатическим путям в лимфатические узлы, происходит поражение В-лимфоцитов и дендритных клеток, вызывая их лавинообразное размножение, это приводит к набуханию и увеличению лимфоузлов.
Третий этап — поражаются центральная нервная система и лимфоидные ткани, вместе с ними и другие важные органы: сердце, легкие т.д.
Четвертый этап характеризуется выработкой специфического иммунитета против вируса, при котором получается такой результат:
- полное выздоровление;
- или инфекция переходит в хроническую форму.
Известны две формы — типичная и атипичная. У типичной наблюдаются все симптомы, характерные болезни, в атипичной — лишь 2—3 симптома (может быть даже один). Атипичные выявляются на основе данных лабораторных анализов.
По степени тяжести бывает в легкой, средне- тяжелой и тяжелой формах. При тяжелой температура тела доходит до максимальной, долго держится лихорадочное состояние, сильно увеличенными становятся лимфатические узлы, а также селезенка, иногда и печень.
Лечение
У мальчика Эпштейн Барра
Лечением инфекции должен заниматься врач, специализирующийся по инфекционным болезням, а при выявлении опухоли в виде новообразований – онколог. Больные с инфекционным мононуклеозом в тяжелой форме подлежат немедленной госпитализации с назначением соответствующей диеты и постельного режима.
Активное лечение начинают с применением препаратов для стимуляции фагоцитов и естественных киллеров, создания антивирусного состояния здоровых клеток.
Доказана эффективность таких назначений:
- препаратов интерферона — альфа: ацикловира и арбидола, виверона, валтрекса и изопринозина;
- внутримышечной инъекции роферона и реаферона –ЕС;
- внутривенного введения иммуноглобулинов, таких, как пентаглобин и интраглобин, которые тоже дают хороший результат;
- иммуномодулирующих препаратов: дерината, ликопида и лейкинферона;
- биологических стимуляторов (солкосерила и актовегина).
 у девочки Эпштейн Барр инфекция
у девочки Эпштейн Барр инфекция
При выявлении гнойной ангины назначают курс приема антибиотиков на неделю или на 10 дней (цефазолин или тетрациклин).
При повышении температуры тела назначаются жаропонижающие таблетки парацетамола, а при кашле – таблетки мукалтина или либексина. При затрудненности дыхания через нос помогают капли нафтизина.
Лечение больных можно проводить амбулаторно, назначая интерферон – альфа под систематическим лабораторным контролем. Через три – четыре месяца надо сдавать кровь на биохимический анализ для иммунологического обследования и ПЦР – диагностики.
На лечение может потребоваться две – три недели или несколько месяцев, в зависимости от тяжести и осложнений, а также ее типы(острой или хронической).
Симптомы аномалии Эбштейна
Аномалию Эбштейна обычно удается зафиксировать у плода во время УЗИ уже на 20 неделе беременности. Если до родов зафиксировать этот порок сердца не удалось, то заболевание проявится уже в младенчестве характерными симптомами. У новорожденных с аномалией Эбштейна наблюдается синюшность кожных покровов (цианоз). При выраженном цианозе смертность ребенка составляет около 70%, при отсутствии цианоза — около 15%.
Выживаемость детей в первый год жизни составляет 67%, в первые 10 лет жизни — 59%.
Заболевание встречается с одинаковой частотой как у мальчиков, так и у девочек. Были случаи. Когда симптомы заболевания отсутствовали длительное время и аномалия Эбштейна диагностировалась в более позднем возрасте.
При пороке Эбштейна у ребенка могут наблюдаться следующие симптомы:
-
одышка при физической нагрузке;
-
цианоз;
-
слабость;
-
болевые ощущения в сердечной области.
По мере прогрессирования заболевания у ребенка развивается сердечная недостаточность, что со временем приводит к гибели больного. Также характерным симптомом многих пороков сердца, в том числе и аномалии Эбштейна, является формирование фаланги пальцев и ногтевых пластин больного по типу «часовых стрелок» и «барабанных палочек».
Лечебные мероприятия
К сожалению, современная медицина не предлагает специфического лечения вируса Эпштейна Барра.
При крепкой иммунной защите заболевание может уйти самостоятельно, без использования медикаментозного лечения и процедур. Пострадавшего должен окружать абсолютный покой, а также ему необходимо соблюдать питьевой режим. При повышенной температуре тела и болезненных ощущениях, возможно использование обезболивающих и жаропонижающих средств.
При перерождении патологического процесса в хроническую или острую форму, больного направляют к врачу-инфекционисту, а при ухудшении в виде опухолевых новообразований обращаются за помощью к врачу-онколога.
Продолжительность лечебной терапии вируса Эпштейн Барра зависит от степени поражения организма и может колебаться в пределах от 3 до 10 недель.
После проведения иммунологических исследований, и выявления отклонений в работе иммунной системы необходимо включить в схему лечения следующие группы медикаментов:
- аномальные нуклеотиды;
- лекарства с противовирусным эффектом (Ацик, Герпевир, Арбидол);
- производные интерферона (Кипферон, Лаферобион, Виферон);
- интерфероногены (Амиксин, Лавомакс, Циклоферон);
- цитостатические препараты;
- глюкокортикостероиды;
- человеческий иммуноглобулин;
- препараты, подобные по действию с тимическими гормонами.
С целью увеличения фармакологической активности вышеперечисленных медикаментов возможно использование следующих позиций:
- противоаллергические препараты;
- бактерии для восстановления микрофлоры кишечника;
- гепатопротекторы;
- энтеросорбенты.
Для определения эффективности назначенной терапии и реакции организма больного на предложенную терапию необходимо каждую неделю сдавать клинический анализ крови, и ежемесячно осуществлять биохимическое исследование состава крови.
При тяжелых симптомах и осложнении лечение больного должно проводиться в стационарных условиях инфекционной больницы.
На весь период лечения вируса Эпштейн Барра следует четко придерживаться рекомендаций врача и составленный ним режим дня, а также соблюдать диету. Для того чтобы простимулировать организм доктор рекомендует индивидуальный комплекс гимнастических упражнений.
При обнаружении мононуклеоза инфекционного происхождения пациенту дополнительно назначается антибактериальная терапия (Азитромицин, Тетрациклин) сроком на 8-10 суток. В это время больной должен находиться в постоянном покое, и как можно больше отдыхать, для уменьшения риска разрыва селезенки. 2-3 недели запрещается поднимать тяжелые предметы, в некоторых случаях даже 2 месяца.
Чтобы избежать повторного заражения вирусом Эпштейна Барра следует на некоторое время поехать на оздоровительные процедуры в санаторий.
У людей, которые столкнулись, и переболи Эпштейном Барр вирусом, в организме обнаруживаются антитела из класса IgG. Они сохраняются на протяжении всей жизни. Вирус Эпштейн Барра не так страшен, как его описывают, главное – вовремя обратиться за лечением.
ЛЕЧЕНИЕ АНОМАЛИИ ЭБШТЕЙНА
Показания к оперативному лечению при аномалии Эбштейна
КАРДИОЛОГИЯ — профилактика и лечение БОЛЕЗНЕЙ СЕРДЦА — HEART.su
Впервые этот порок описал в 1866 году патологоанатом Эбштейн.
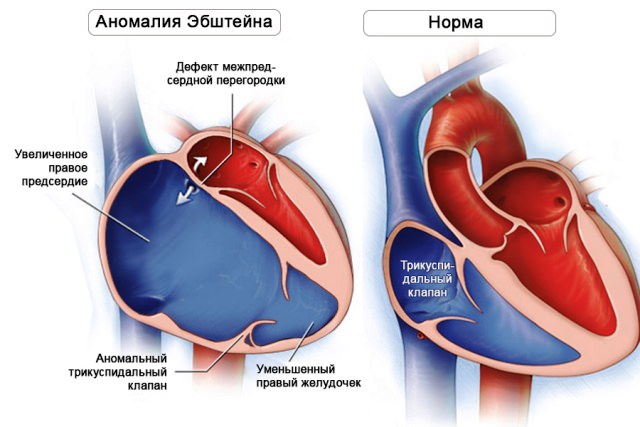
Аномалия Эбштейна относится к редким врожденным порокам сердца. Он встречается с частотой 1% от всех врожденных пороков развития сердца. При этом пороке створки правого атриовентрикулярного клапана смещаются в полость правого желудочка. Правый желудочек из-за этого имеет уменьшенный размер, что приводит к уменьшению количества выбрасываемой им крови и к обеднению кровотока в легких. При этом часть венозной крови через отверстие в измененном клапане попадает в правое предсердие. Правое предсердие увеличивается в размерах и расширяется. Если при этом еще имеется отверстие в межпредсердной перегородки часть венозной крови попадает в левое предсердие и смешивается с артериальной. Это приводит к уменьшению кислорода в крови и кислородной недостаточности органов и тканей. Иногда правый желудочек достигает размеров до 2,5 литров.
Постепенно нарастает сердечная недостаточность, которая и становится причиной смерти больного. Очень часто этот порок сопровождается нарушениями ритма сердечных сокращений. Около 30% больных умирают в раннем детском возрасте. До 50 лет доживают только 5%. Более половины больных умирают внезапно из-за развившихся нарушений ритма.
У новорожденных наблюдается небольшой цианоз (синюшность) и учащение дыхания. Позже цианоз уменьшается. При достижении возраста 20 лет все больные жалуются на боли в области сердца. Более чем у 80% больных возникают нарушения ритма сердечных сокращений. Обнаруживаются «барабанные палочки» и «часовые стекла».
Методы диагностики аномалии Эбштейна
При выслушивании сердца обнаруживают ослабление тонов сердца, иногда «ритм галопа» — три тона вместо двух. Этот порок можно диагностировать уже по электрокардиограмме, он основным методом служит эхокардиография.
Лечение аномалии Эпштейна
Если пациент не предъявляет жалоб и состояние его хорошее, операция не показана. При появлении жалоб или симптомов сердечной недостаточности производится операция. Детям до 15 лет делают пластику клапана. Пациентам старше 15 лет производят протезирование правого атриовентрикулярного клапана. Операция выполняется в условиях аппарата искусственного кровообращения.
Смертность при этих оперативных вмешательствах составляет от 8 до 50% и зависит от степени выраженности порока и опыта хирурга. Результаты оперативного лечения хорошие в 90% случаев. Через год после операции возможно восстановление трудоспособности у пациента.
+7 495 545 17 44 — где и у кого оперировать сердце
Связанные заболевания
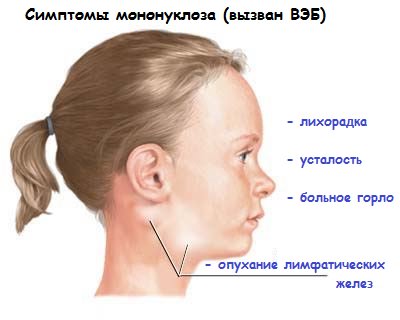 Самой опасной болезнью, которую может вызвать, считается болезнь Филатова, или его еще называют инфекционным мононуклеозом. Длительность инкубационного периода этого заболевания обычно бывает около недели, но может продлиться до 2 месяцев.
Самой опасной болезнью, которую может вызвать, считается болезнь Филатова, или его еще называют инфекционным мононуклеозом. Длительность инкубационного периода этого заболевания обычно бывает около недели, но может продлиться до 2 месяцев.
В начале пациент начинает чувствовать озноб и недомогание, суставные и мышечные боли, горло опухает, больной быстро утомляется, плохо спит.
Постепенно повышается температура тела и доходит до критических – до 40 градусов, больного лихорадит. Основным определяющим симптомом вирусной инфекции считается полиаденопатия, которая появляется через 5-6 дней после проявления и характеризуется увеличением всех лимфатических узлов. Они становятся во время пальпации слабоболезненными.
Тошнота и боль в животе доводит до рвоты. Кожные покровы остаются без изменений, но иногда наблюдаются герпетические высыпания. Небные миндалины воспаляются, с задней стенки глотки отделяется гной. Носовое дыхание становится затрудненным, сопровождается гнусавостью голоса.
Позднее увеличивается селезенка (явление спленомегалии), которая приходит в состояние нормы через 2-3 недели. Сопровождается появлением сыпи на теле, папул и пятен, точек розеол, а также кровоизлияний.
Иногда бывает желтуха в легкой степени с потемнением мочи.
Человек, переболевший инфекционным мононуклеозом, больше не будет болеть, но останется на всю жизнь носителем. Вирус эпштейна барр опасен своими осложнениями: менингоэнцефалитом, серозным менингитом, а также может быть угроза энцефомиелита.
Инфицированные вирусом Эпштейна-Барр могут заболеть и другими болезнями:
- лимфогранулематозом;
- системным гепатитом;
- лимфомой, в том числе и лимфомой Беркитта;
- злокачественными опухолями носоглотки;
- новообразованиями в слюнных железах, желудочно – кишечной системе;
- герпетическими поражениями гениталий и кожи;
- волосатой лейкопенией; синдромом хронической усталости;
- рассеянным склерозом;
- пролиферативным синдромом, который развивается у тех, у кого приобретенный иммунодефицит или от рождения.
Прогноз выживаемости
Наибольшую опасность представляет развитие внезапной смерти на фоне мнимого благополучия (отсутствия выраженной клинической картины). Поэтому, решение о переносе оперативного вмешательства должно быть четко обоснованным и аргументированным. При наличии высокого риска быстрого прогрессирования осложнений, необходимо проведение экстренной пластики трикуспидального клапана.
При естественном течении критического врожденного порока сердца, прогноз неблагоприятный. Около десяти процентов малышей не доживают до года.
Внимание. До тридцати лет, при не оперированной аномалии Эбштейна, доживают около 11% больных.. При проведении своевременной пластики трехстворчатого клапана, прогноз благоприятный
Наибольшие шансы на успешное лечение отмечаются в случаях, когда хирургическое вмешательство проводилось планово, детям старше года (не по экстренным показаниям)
При проведении своевременной пластики трехстворчатого клапана, прогноз благоприятный. Наибольшие шансы на успешное лечение отмечаются в случаях, когда хирургическое вмешательство проводилось планово, детям старше года (не по экстренным показаниям).
Аномалия Эбштейна у детей патогенез развития
Особенностью данного врожденного порока сердца является значительная вариабельность степеней тяжести, зависящая от выраженности деформирования створок клапанного аппарата и степени его в полость правого предсердия.
Ведущие симптомы при аномалии Эбштейна обусловлены:
- смещением клапана в полость ПЖ с ее дилатацией (атриализированная часть ПЖ значительно расширяется, приводя к формированию кардиомегалии);
- истончением миокарда правых отделов сердца и постепенным замещением его соединительной тканью;
- укорочения хордального аппарата, утолщение створок клапана и расширением кольца трехстворчатого клапана;
- сбросом крови справа налево, через не заращенное овальное отверстие между предсердиями;
- уменьшением размеров правого желудочка за счет гипертрофии правого предсердия;
- снижению концентрации кислорода в артериальной крови и развитию тканевой и органной гипоксии (за счет право-левого сброса крови).
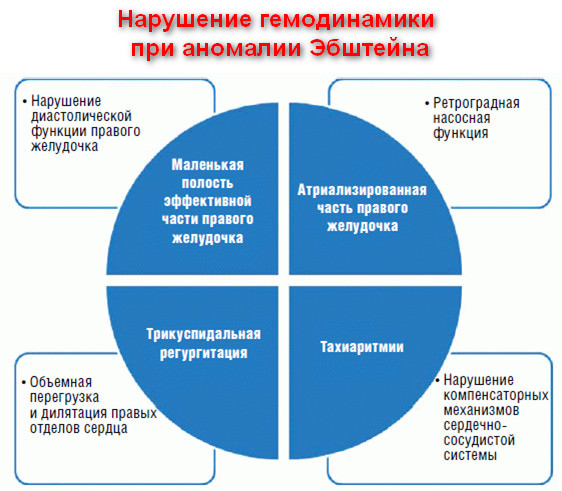
Следует отметить, что сброс крови через открытое овальное окно (ООО) на первых этапах развития сердечной недостаточности при аномалии Энштейна, выполняет компенсаторно-адаптационную функцию, позволяя снизить выраженность нагрузки на правое предсердие.
Справочно. Поэтому, открытое овальное окно при аномалии Эбштейна можно назвать жизнеспасающим пороком. В связи с этим, многим пациентам может быть показано проведение процедуры Рашкина, для искусственного расширения ООО.
Однако в дальнейшем, при отсутствии лечения это приводит к усилению тяжести гипоксии и усугубляет развившиеся нарушения сердечного ритма.
Дилатация и гипертрофия ПП при этом, значительно усиливают шунтирование крови через открытое овальное окно.
Нарушения ритма у пациентов с аномалией Эбштейна связаны с отсутствием синхронизации сокращений ПП и атриализированного ПЖ.
Прогрессирующая трикуспидальная недостаточность сопровождается формированием выраженной регургитации и уменьшением ударного объема ПЖ, а, следовательно, и нарушением кровотока в легких.
Внимание. Несмотря на то, что в ряде случаев заболевание может некоторое время протекать бессимптомно или не сопровождаться выраженной сердечной недостаточностью, аномалия Эбштейна может стать причиной внезапной смерти больного
Поэтому такие пациенты в обязательном порядке должны наблюдаться у кардиолога.
При стабильном течении заболевания, оперативное вмешательство стараются проводить после того, как ребенку исполнится год.
Симптомы
Если смещение клапана относительно правильного расположения небольшое, то патология долго может быть незамеченной. В таких случаях самый выраженный признак – синеватые губы и кожные покровы. При серьёзном отклонении клапана от природного положения обычно болезнь обнаруживают в роддоме.
Признаки аномалии
- Пациент страдает повышенной утомляемостью.
- Синюшность кожи – этот эффект связан с тем, что в артериальную кровь в левой половине происходит сброс венозной крови через отверстие в стенке. Если не перекидывается часть крови в соседнюю половину, то у кожи цианоз не будет наблюдаться. В сложных случаях это может быть опасно перегрузками правого предсердия.
- Одышка тоже происходит в связи со смешиванием крови в «артериальном сердце». Получается в артериальной крови недостаток кислорода.
- У пациента могут случаться приступы сердцебиения.
- В связи с, сильно увеличенным правым предсердием, может слева от грудины появиться выпирание, которое называют сердечный горб.
- Часто встречается утолщение на кончиках пальцев ног и рук. Этот признак обычно бывает у пациентов с синюшностью кожи.
- Шейные вены имеют набухший вид.
- Врач при выслушивании пациента может заподозрить недостаточность клапана.
- Возможно увеличение печени.
- Отекают нижние конечности.
Особенности гемодинамики
Створки клапана при этой патологии деформируются и смещаются в просвет правого желудочка. Они располагаются ниже физиологического отверстия между предсердием и желудочком.
Поэтому правое предсердие увеличено за счет «присоединения» части желудочка, а последний становится несоразмерно маленьким.
В момент систолы предсердия сокращается его верхняя часть, а нижняя только в систолический период желудочка. В этот момент часть крови из правого желудочка возвращается в предсердие. В правом желудочке остается мало крови, что снижает ее поступление в легкие. А предсердие переполняется кровью, расширяется, его мышечный слой гипертрофируется.
Высокое давление в полости предсердия приводит к открытию окна в предсердной перегородке. Формируется сброс справа-налево. Он помогает разгрузить правое предсердие, но одновременно понижает содержание кислорода в артериальной крови из-за ее перемешивания с венозной.

Comments
(0 Comments)