Аорта — это… Аорта сердца. Уплотнение аорты
Методика диагностики
Методика диагностики аневризмы аорты
При симптомах аневризмы аорты, которые были описаны выше, необходимо незамедлительно вызывать врача или ехать в больницу. Диагностировать данное заболевание можно при проведении целого комплекса исследований.
Для начала больного везут на ЭКГ, хотя результаты данного исследования не полностью отображают состояние человека. Если даже пациент жалуется на сильную боль в области локализации сердца, то не обязательно всегда электрокардиограмма покажет существенные изменения. Это следует рассматривать как первый сигнал к тому, что возникшее расслоение прогрессирует. Несмотря на это часто данный метод исследования тоже эффективен и показывает ухудшение работы сердца. Но дифференцировать это заболевание от остальных с помощью ЭКГ невозможно. К примеру, очень сложно отличить инфаркт миокарда от расслаивающейся аневризмы аорты, при этом сделав ЭКГ.
Очень эффективным методом диагностирования аневризмы аорты в этом случае является рентгеновский снимок. Он позволяет определить, насколько сильно артерия расширилась, а также насколько изменилось ее положение.
Следующие методы исследования это такие методы как УЗИ сердца и эхокардиография. Такие методы позволяют подробно узнать информацию о состоянии крупных человеческих артерий и о состоянии самого сердца. Также это поможет установить в каком именно месте произошло повреждение аорты.
Электрокардиография, которая проводиться через пищевод больного, позволяет тщательно осмотреть грудной отдел артерии, и оценить степень развития атеросклероза. Также с помощью такого метода диагностирования, врач может узнать информацию о состоянии, в котором находится аортальный клапан.
Определение расслаивающейся аневризмы артерии позволяет магнитно-резонансная томография. Также для определения используют и компьютерную томографию. Наиболее достоверным является первый метод диагностики. С его помощью можно точно определить то место, где возникло поражения аорты.
Если у врачей есть подозрение на аортальную недостаточность, то установить диагноз с точностью поможет фонокардиография. Она позволяет установить наличие шумов в сердце и в сосудах.
Кроме всего прочего, диагностирование данного заболевания проводиться с помощью УЗИ сосудов, ангиографии. Это зачастую проводят тем больным, которых готовят к оперативному вмешательству. С помощью ангиографии специалисты оценивают протяжность поврежденного участка аорты и его расположение.
Диагностируя расслаивающийся вид аневризмы аорты, необходимо отличать такое состояние от инфаркта миокарда. Поскольку симптомы этих двух болезней практически идентичны, то это сделать сложно. Особенно это является характерным для начальных периодов заболеваний. Установка правильного диагноза очень важна, поскольку от этого зависит жизнедеятельность человека. При расслоении стенки аорты лечение с использованием тромболитиков и антикоагулянтов проводить категорически нельзя. А при инфаркте миокарда данные препараты используются в комплексе с остальными средствами.
Осложнения, которые может вызвать расслаивающаяся аневризма аорты
Подобное состояние может привести к инсульту или к инфаркту миокарда. Ввиду того, что кровоток значительно ухудшается, то функции ног могут быть сильно нарушены. Также возможны нарушения и в работе спинного мозга, поскольку стенки позвоночных артерий, которые снабжают током крови мозг, повреждаются. Может произойти блокировка притока крови по другим сосудам, при таком состоянии у больного может возникнуть боль в животе и в пояснице.
Самым опасным из всех осложнений является разрыв стенки сосуда, который приводит к внутреннему кровотечению и заканчивается летальным исходом.
Причины возникновения
Данная патология чаще всего диагностируется у мужчин после 60 лет.
Так каковы же причины возникновения аневризмы брюшной аорты:
Врожденные аномалии – внутриутробно сформировавшиеся пороки сердца и сосудов, диспластические состояния, врожденная предрасположенность эндотелия сосудов к выбуханию, фиброзно-мышечная дисплазия.
Генетические заболевания – группа патологий, характеризующаяся поражением соединительной ткани, в большей степени сосудов. К одному из таких состояний относится синдром Марфана, который характеризуется системным поражением соединительной ткани.
Атеросклеротическое поражение стенки аорты является наиболее частой причиной возникновения аневризм. Вследствие атеросклероза в ней откладываются липопротеиды, холестерин и формируется атеросклеротическая бляшка, сужающая просвет сосуда. Аневризма формируется компенсаторно, из-за невозможности всему объему крови пройти через суженный сосуд. К этому также присоединяется предрасположенность сосудистой стенки вследствие атерогенного ее поражения.
Тупые травмы и закрытые повреждения брюшной полости – автомобильные катастрофы, падения с высоты провоцируют образование выпячивания.
Сифилис – поражает все органы и системы человека, в том числе и сосуды.
Туберкулез – при гематогенном распространении возбудителя возможно возникновение аневризмы брюшной аорты.
Ревматизм и ревматическая лихорадка – аутоиммунное заболевание, в процессе развития которого во внутренних органах и сосудах откладываются иммунные комплексы.
Гипертоническая болезнь и артериальные гипертензии – повышенное давление внутри сосуда приводит к выбуханию его стенки.
Ятрогенные причины – вызванные вмешательством медицинских работников
Такие брюшные аневризмы могут возникать после различных реконструктивных операций на брюшном отделе сосуда (постановка стента, медикаментозное расширение), после проведения рентгенокрастных исследований сосудов.
Воспалительные заболевания сосудистой стенки – аортоартерииты, возникающие в брюшном отделе аорты приводят к возникновению аневризм.
Специфическое поражение сосудистой стенки при сальмонеллезе и микоплазмозе.
Хронические .
Длительное воздействие никотина, причем совершенно не важно, активным или пассивным было курение.
Все эти факторы вызывают одинаковую реакцию в стенке аорты. В ответ на действие этиологических факторов в стенке артерии возникает местная воспалительная реакция. Это приводит к тому, что эндотелий начинают инфильтрировать макрофаги и лимфоциты, что, в свою очередь, стимулирует выброс цитокинов и повышает протеолитическую активность.
Вследствие вышеперечисленных процессов происходит разрушение матрикса аорты в среднем слое ее оболочки, повышается продукция коллагена с одновременным снижением продукции эластина. На месте гладкомышечных клеток и соединительной ткани формируются кистоподобные полости, которые уменьшают прочность стенки аорты.
Диагностика АБА как выявляют патологию
В первую очередь расширенный участок артерии прощупывают методом пальпации живота
Также во внимание берут семейный анамнез, который говорит о предрасположенности к деформации
Точная диагностика осуществляется следующими способами:
- УЗ допплерография;
- Рентгенография брюшной полости;
- Цветное дуплексное сканирование;
- Магнитно-резонансная ангиография;
- Гастродуоденоскопия (для выявления сопутствующих нарушений ЖКТ);
- УЗД почек;
- Анализ мочи и крови.
Самым информативным, дешевым и неинавазивным методом является УЗ сканирование. С его помощью удается выявить аневризму, а также забрюшинную гематому, если ранее случался разрыв стенки.
С помощью КТ есть возможность получить данные о наличии тромбоза внутри мешковидного выпячивания, расслоения аневризмы, кальциноза. Изображение выдается при применении контрастного вещества для усиления видимости. Диагностика проводится для выбора хирургической практики, поскольку тромбы и кальциноз могут располагаться по-разному. Точное определение внутрисосудистой патологии дает возможность уменьшить операционные кровопотери.
Опасность для здоровья
В результате патологического расширения, стенки артерии ослабевают и теряют свою природную эластичность. Истончение тканей может в дальнейшем привести к разрыву аневризмы, что грозит глобальными последствиями и приводит даже к летальному исходу. Образование лопается под влиянием давления крови и препятствовать этому возможно только путем уплотнения стенок аорты.
Существует также риск образования эмбол, то есть кровяных сгустков, более известных как «тромбы». Закупорка сосуда тромбами может стать серьезным осложнением, которое сопутствует аневризме. Поэтому данный недуг считается очень опасным и требует лечения.
Причины заболевания, провоцирующие факторы
Все аневризмы аорты по своему происхождению разделяют на:
- врожденные;
- приобретенные.
Врожденные возникают вследствие того, что «что-то пошло не так» в процессе эмбриональной закладки элементов аорты – к этому приводят:
- синдром Марфана – врожденный недочет в развитии соединительной ткани;
- нехватка эластина, передающаяся в семье по наследству;
- синдром Элерса-Данлоса – неполноценное развитие коллагеновых элементов
и некоторые другие.
Приобретенные аневризмы образуются не на ровном месте, а главным образом после перенесенного аортита – воспалительных и невоспалительных патологий аортальной стенки.
Воспалительные поражения, из-за которых истончается ее стенка и наступает выпирание в виде аневризмы, случаются в большинстве клинических случаев:
- после перенесенного сифилиса;
- из-за послеоперационных инфекций органов грудной полости;
- из-за грибковых поражений аорты.
Невоспалительные поражения и состояния аорты, после которых может возникнуть ее аневризма, это:
- давний, «несвежий» атеросклероз с большим количеством атеросклеротических бляшек, облепивших внутреннюю «выстилку» аорты на протяженном участке и препятствующих нормальному кровотоку; из-за этого ток крови меняет направление, кровь начинает давить в скомпроментированном месте аорты, под давлением и образуется выпячивание стенки этого крупного сосуда;
- негодный шовный материал, применяемый при операциях на аорте;
- бракованные протезы аорты.
Выделены также факторы, которые сами по себе хоть и не вызывают образование аневризмы аорты, но способствуют ее возникновению:
- пожилой возраст, когда сосудистая стенка логически теряет свою эластичность, при этом уменьшается сопротивление напирающему току крови;
- мужской пол;
- увлечение спиртным и курение сигар, сигарет, трубок с табаком;
- наследственное предрасположение;
- усиленное действие протеолитических ферментов, которые «съедают» эластические элементы аортальной стенки.
Причины, виды и симптомы аневризмы аорты
К причинам аневризмы аорты можно отнести:
- Атеросклероз. Считается, что атеросклероз вызывает изменения в стенках аорты, из-за которых нарушается приток кислорода и питательных веществ к тканям артерии. Возникшие повреждения и разрушения тканей могут привести к развитию аневризмы аорты.
- Генетика. Люди с синдромом Марфана, синдромом Элерса-Данлоса и другими унаследованными состояниями, влияющими на состояние тканей тела, больше подвержены риску развития аневризмы аорты. Аневризма аорты передается по наследству.
- Возраст. Со временем стенки аорты теряют эластичность, что автоматически увеличивает риск развития аневризмы аорты.
- Инфекции. Причиной аневризмы аорты могут быть самые разные инфекции – к примеру, сифилис или эндокардит.
- Травма. Внезапный сильный удар в живот или в грудь – к примеру, в результате автомобильной аварии – может повредить аорту.
- Воспаления. Воспаление аорты влияет на эластичность ее стенок. Причина воспаления тканей аорты остается неясной.
Современная медицина выделяет два основных типа аневризмы аорты: брюшной и грудной. Кроме них еще выделяют аневризму аортального корня или аневризму синуса Вальсальвы, и торакоабдоминальную аневризму.
Аневризма грудной аорты (грудная аневризма) – это ослабление и увеличение стенок верхней части аорты, которая располагается в грудной полости. Принято различать малые и большие аневризмы грудной аорты. Первые разрываются очень редко, в то время как последние представляют серьезную угрозу для жизни.
Аневризма грудной аорты развивается медленно и, как правило, бессимптомно. В некоторых случаях расширение стенок аорты может сопровождаться определенными симптомами.
Симптомы аневризмы грудной аорты
- напряжение или боль в груди;
- боль в спине;
- хрипы;
- кашель;
- сбивчивое дыхание.
Аневризма грудной аорты встречается значительно реже, чем аневризма брюшной аорты.
Аневризма брюшной аорты — это ослабление и увеличение стенок нижней части аорты, которая располагается в брюшной полости. Аневризмы брюшной аорты принято классифицировать за их размерами и скоростью роста. Небольшие (меньше 5 см) медленнорастущие аневризмы, как правило, не разрываются. Большие (от 5 см) и быстрорастущие аневризмы требуют принятия немедленных мер по их устранению.
Как и в случае с аневризмой грудной аорты, симптомы аневризмы брюшной аорты очень размыты, и, как правило, ограничиваются болью в животе или спине. В некоторых случаях расширение стенок артерии может протекать бессимптомно.
Аневризма брюшной аорты считается самым распространенным типом аневризмы аорты.
Торакоабдоминальная аневризма развивается между верхней (грудной) и нижней (брюшной) частями аорты.
Аневризма синуса Вальсальвы – редкая патология, проявляющая себя в выпячивании стенок аорты в области корня – то есть, практически у самого сердца Чаще всего встречается врожденная форма патологии, на которую приходится до 3,5% случаев всех врожденных пороков сердца. Большинство пациентов (до 70%) с врожденной аневризмой синусов Вальсальвы – мужчины. Аневризма может развиваться на одном из трех аортальных синусов: в 70% случаев она локализуется в области правого коронарного синуса, в 25% — в области некоронарного синуса, и еще в 5% случаев – в области левого коронарного синуса. Существуют данные об аневризмах всех трех синусов одновременно. Размеры аневризмы могут колебаться в пределах 0,8-3 см.
Одной из главных причин образования аневризмы синуса Вальсальвы считается слабость соединения стенок аорты с фиброзным кольцом. Как правило, эта патология формируется еще в эмбриональном периоде, и на момент рождения ребенка может оставаться незамеченной. Разрыв врожденной аневризмы синусов Вальсальвы происходит в возрасте от 20 до 40 лет. Поражение аортальных синусов может стать результатом воспалительных и дегенеративных заболеваний (сифилис, эндокардит, туберкулез, атеросклероз), а также травм грудной полости. К симптомам аневризмы синусов Вальсальвы можно отнести сдавленность в груди, боли в сердце, одышку, неритмичное сердцебиение.
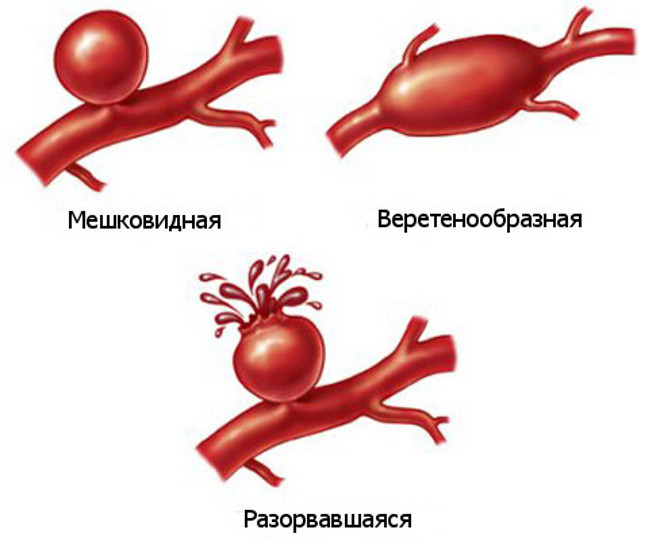
Аневризму аорты принято классифицировать и за ее формой – мешковатая или веретенообразная. Мешковатая аневризма аорты имеет вид локального выпячивания на стенке аорты; веретенообразная – это равномерное расширение всего диаметра аорты.
В отличие от периода образования аневризмы, ее разрыв обозначается четкой симптоматикой.
Симптомы разрыва аневризмы аорты:
- боль в сердце, груди, животе, спине;
- боль, распространяющаяся от живота в таз, ноги или ягодицы;
- липкая потная кожа;
- учащение пульса;
- шок или потеря сознания.
- учащенное неритмичное сердцебиение;
- посинение губ.
При появлении этих симптомом нужно немедленно обращаться к врачу.
АБА симптомы и особенности клинического течения
 Как показывают статистические данные, у 24% пациентов патологические нарушения сосудистых стенок не вызывают никаких проявлений и протекают бессимптомно. Выявляются такие изменения случайно при диагностике органов брюшной полости и их пальпации, лапаротомии или КТ. Иногда пациентов беспокоит появление симптомов пульсации в животе (описывают как «второе сердце»). Редко первым признаком выпячивания становится разрыв с коллапсом и быстрой смертью.
Как показывают статистические данные, у 24% пациентов патологические нарушения сосудистых стенок не вызывают никаких проявлений и протекают бессимптомно. Выявляются такие изменения случайно при диагностике органов брюшной полости и их пальпации, лапаротомии или КТ. Иногда пациентов беспокоит появление симптомов пульсации в животе (описывают как «второе сердце»). Редко первым признаком выпячивания становится разрыв с коллапсом и быстрой смертью.
Патология проявляется типичными и косвенными признаками. К первым относят следующие симптомы:
- Ноющие боли возле пупочной ямки;
- Пульсация в животе;
- Острые болезненные ощущения интенсивного характера, которые не проходят без приема обезболивающих препаратов;
- Симптомы, напоминающие почечную колику, радикулит, воспаление поджелудочной железы.
Аневризма брюшного отдела аорты способна не провоцировать симптомов и болезненных ощущений. Но когда наступает болевая стадия, тогда человек начинает ощущать болезненность при пальпации пульсирующей точки в животе. У него возникают атипичные клинические проявления, напоминающие урологические, ишемические нарушения.
На стадии осложнения может проявиться расслаивающая аневризма, разрыв или прорыв выпячивания, эмболизация артерии.
К косвенным симптомам относят симптомокомплексы:
- Абдоминальный. Из-за вовлечения в процесс висцелярных ветвей и сдавливания ЖКТ беспокоят запоры, рвота, частая отрыжка, резкое похудание анорексического типа.
- Урологический. Смещение почки и мочеточника приводит к нарушению пассажа мочи. Таким образом, возникают боли в пояснице, моча с примесями крови, расстройства мочеиспускания, боли как при почечной колике.
- Ишиорадикулярный. Связан с компрессией нервных волокон поясничного отдела позвоночника. Могут появиться боли, как при радикулите, нарушения двигательной функции ног, онемение конечностей.
- Хроническая ишемия. Из-за сдавливания артерий ног изменяется трофика тканей, что приводит к хромоте, отечности, болевым ощущениям, зябкостью.
Поскольку у пациентов с атипичной клинической картиной симптомы напоминают заболевания других органов брюшной полости, нередко больного направляют к специалистам иных профилей и ложному диагностированию не существующих патологий. Так болевой симптомокомплекс может лечиться хирургами, урологами, гастроэнтерологами, но первичная проблема останется без внимания.
Важно отметить, что нередко АБА сочетается с реальными заболеваниями органов ЖКТ, что отягощает терапию. Например, при наличии язвы двенадцатиперстной кишки после хирургического вмешательства может активизироваться процесс изъязвления стенок и начнется кровотечение
Статистика показывает, что у 77% процентов пациентов диагностируется веретенообразная аневризма с болевым синдромом. А у 22% больных отмечается мешковидная форма, которая у половины людей протекает бессимптомно.
Операция при аневризме аорты
Объем и методика оперативного вмешательства в первую очередь зависят от локализации аневризматического расширения. Так, при имеющейся аневризме восходящего отдела аорты целесообразно выполнять операцию через срединную стернотомию. Первоначальным этапом оперативного пособия является обнажение аорты и выключение ее из общего кровообращения, для чего на расстоянии 20 мм от шейки аневризматического мешка накладывается специальный зажим. Иссечение мешковидной аневризмы должно быть полным, однако выше места наложения зажима необходимо сохранять участок неизмененной сосудистой стенки протяженностью не менее 10 мм. После иссечения аневризмы, раневая поверхность ушивается глухо, а при большом дефекте можно использовать методику подшивания синтетического лоскута.
При веретенообразной форме аневризмы восходящего отдела аорты отмечается диффузное внутрипросветное расширение большой протяженности, поэтому оперативное вмешательство выполняется при условии использования аппарата искусственного кровообращения. Непосредственное обнажение аорты позволяет наложить поперечный зажим на аорту выше проекции отхождения от нее брахицефального ствола. Вскрытие аневризматического мешка выполняется одновременно с введением специальных канюлей в устья коронарных артерий с целью улучшения коронарной перфузии. В связи с тем, что веретенообразная аневризма занимает большой отрезок аорты, оперативное вмешательство подразумевает резекцию аорты на большом протяжении с последующим замещением дефекта аллотрансплантатом.
В ситуации, когда у пациента отмечается осложнения аневризмы аорты в виде развития недостаточности клапанов аорты, оперативное вмешательство выполняется поэтапно. Первоначально производится замена аортального клапана, а затем резекция аорты и наложение аллотрансплантата.
Хирургическое лечение аневризмы дуги аорты выполняется только в условиях искусственного кровообращения и заключается в наложении на дугу аорты зажимов с целью выключения дуги аорты вместе с отходящими артериями из кровообращения. Оперативное пособие в этом случае заключается в резецировании измененного участка аорты с последующим замещением на аллотрансплантат.
Операция по удалению аневризмы аорты, локализованной в проекции ее нисходящего отдела, выполняется при частичном использовании аппарата искусственного кровообращения, в то время как сосуды, кровоснабжающие верхнюю половину туловища, не выключаются из кровообращения. Оперативным доступом для выполнения резекции является левосторонняя торакотомия с последующим вскрытием полости перикарда. Наложение зажимов на аорту необходимо выполнять в поперечном направлении. Резекция аневризматически измененного участка аорты и последующее вшивание аллотрансплантата производится к оставшимся участкам сосудистой стенки, после чего необходимо снять зажимы.
Оперативное вмешательство при расслаивающей аневризме аортального сосуда является абсолютным критерием для проведения оперативного вмешательства через срединную стернотомию. Чаще всего резекция измененного расширенного участка аорты сопровождается замещением аортального клапана на искусственный клапан.
При аневризме торакоабдоминального отдела наиболее благоприятным доступом является торакотомия с рассечением ребра и рассечением купола диафрагмы до уровня аорты, после чего осуществляют смещение органов брюшной полости для доступа к аневризматическому расширению ретроперитонеально. С помощью аллотрансплантата осуществляется формирование шунта, после чего анастомозируют артериальные ветви, отходящие от аорты, к протезу.
Аневризма аорты – какой врач поможет? При наличии или подозрении на развитие аневризмы аорты следует незамедлительно обратиться за консультацией к таким врачам как кардиолог и кардиохирург.
Симптомы аневризмы аорты
Специфичность клинического симптомокомплекса, а также интенсивность проявления тех или иных симптомов напрямую зависит от локализации аневризматического поражения сосуда, а также от величины самого аневризматического мешка. Длительное течение аневризмы неизбежно провоцирует увеличение ее метрических параметров, что значительно повышает риск ее разрыва в близлежащие полые органы и полости (плевральную, брюшную, перикардиальную). Разрыв аневризмы аорты в проекции легочного ствола способствует развитию аорто-легочных шунтов, которые влекут за собой значительные нарушения кардиогемодинамики.
При аневризме синусов аорты создаются условия для развития недостаточности аортального клапана и сопутствующего внутрипросветного сужения одной или нескольких коронарных артерий. Клинические проявления аневризмы данной локализации в виде увеличения размеров печени, набухания шейных вен и развития генерализованного отечного синдрома обусловлены компрессионным воздействием аневризмы на легочной ствол и правые отделы сердца. В ситуации, когда у пациента имеется аневризма синусов аорты гигантских размеров, компрессионное воздействие на легочной ствол может иметь летальный исход.
При аневризме восходящего отдела аорты пациента беспокоят продолжительные загрудинные боли тупого характера с тяжелыми дыхательными расстройствами в виде прогрессирующей одышки. Аневризма восходящей аорты крупных размеров неизбежно провоцирует развитие атрофических изменений костной ткани передних отрезков ребер и грудины и возникновение патологической пульсации по правой парастернальной линии на уровне второго межреберья. Появление у пациента, страдающего аневризмой восходящего отдела аорты, набухания шейных вен и отечности конечностей свидетельствует о компрессионном воздействии на верхнюю полую вену.
Аневризма, локализованная в проекции дуги аорты, чаще всего проявляется дыхательными расстройствами различной степени интенсивности, возникновение которых обусловлено компрессионным воздействием на трахею и бронхи крупного калибра. При компрессии левого главного бронха развивается сегментарный или долевой ателектаз. Появление у пациента жалоб на осиплость голоса, постоянный кашель без отхождения мокроты, приступы удушья следует расценивать как компрессию аневризматическим мешком нижнегортанного нерва. При прорыве аневризмы дуги аорты в пищевод развивается классическая симптоматика пищеводного кровотечения, нуждающаяся в немедленном медикаментозном вмешательстве.
При аневризме аорты локализованной в нисходящем ее отделе крупных размеров, у пациента наблюдается симптоматика неврологического профиля, симулирующая другие заболевания, и затрудняющая своевременную диагностику аневризмы
При данной патологии пациенты обращают внимание на выраженный болевой синдром в проекции позвоночного столба и нарушение всех видов чувствительности. При сдавливающем воздействии аневризмы на легочную паренхиму создаются условия для развития гиповентиляционной пневмонии, склонной к формированию ателектаза легкого
Компрессия просвета пищевода проявляется затруднением продвижения пищевого комка (дисфагией). Длительное прилежание аневризматического мешка к стенке пищевода может формировать перфорацию пищевода, что сопровождается развитием субмассивного пищеводного кровотечения.
Аневризма грудной аорты, а также торакоабдоминального отдела имеет чаще всего воспалительный генез при сифилитическом поражении. Характерным проявлением аневризмы данной локализации является появление выраженного болевого синдрома в проекции эпигастрия, обусловленного нарушением кровоснабжения органов брюшной полости, возникающего в результате компрессии просвета верхнебрыжеечной артерии.
Развитие осложнений при аневризме аорты может наблюдаться как при полном отсутствии лечебных мероприятий, так и в послеоперационном периоде. При имеющейся у пациента аневризме восходящего отдела аорты при длительном ее течении формируется сердечные порок в виде недостаточности аортального клапана, а также развиваются признаки сердечной недостаточности, обусловленной нарушением кровообращения по коронарным артериям. Самым распространенным осложнением аневризмы является ее разрыв и развитие массивного кровотечения. Объем кровопотери при разрыве аорты очень большой, поэтому для данной патологии характерно молниеносное развитие постгеморрагического шока.
Инструментальные методы исследования
- 1. Обзорная рентгенография брюшной полости
- 2. Ретропневмоперитонеум
- 3. УЗИ
- 4. Ультразвуковая допплерография
- 5. Дуплексное сканирование с допплерографией
- 6. Аортография
Хирургическое лечение.
Исходя из неблагоприятных прогнозов течения аневризм брюшного отдела аорты, все больные с выявленной аневризмой брюшного отдела аорты подлежат хирургическому лечению, а пациенты с расслаивающей или нарушенной аневризмой аорты нуждаются в операции по неотложным показаниям, так как их шансы без операции практически сведены к нулю.
Первую операцию по поводу аневризмы брюшной аорты с замещением ее гомопротезом произвел в 1951 году Шарль Дюбост в 1951 году, в России первая успешная операция была произведена в 1959 году
В.А. Жмур.
Техника оперативного вмешательства при аневризмах брюшной аорты может быть различна в зависимости от поражения висцеральных артерий и распространением аневризмы вверх и вниз. Основной вариант оперативного вмешательства – аорто-подвздошное протезирование, возможно с имплантацией висцеральных ветвей.
Летальность при плановом лечении аневризм составляет 2-10%, при лечении осложненных аневризм по данным различных авторов колеблется в пределах 13 – 56%.
Аневризмы грудной аорты.
Клиническая картина аневризм грудной аорты зависит от локализации аневризмы и складывается из симптомов нарушения гемодинамики и сдавления окружающих органов.
Жалобы больных с аневризмой грудного отдела аорты часто неопределенные, но имеется определенная локализация болей в зависимости от расположения патологического процесса: при аневризмах восходящего отдела – загрудинные, при аневризмах дуги аорты – с иррадиацией в шею, плечо, спину при локализации в нисходящем отделе – в спину. При аневризмах восходящего отдела наблюдается отечность лица из-за сдавления верхней полой вены и головные боли. При аневризмах дуги и нисходящей аорты может возникать дисфагия, кашель (давление на трахею) и осиплость голоса (давление на возвратный нерв).
Осмотр больных обычно дает скудную информацию, только внешние признаки синдрома Марфана (высокий рост, гипотрофия, длинные конечности, “паукообразные” пальцы, кифосколиоз) позволяют заподозрить наличие аневризмы при наличии клинических данных. Пальпация иногда выявляет ассиметрию пульса. Аускультативно выявляется систолический шум, перкуторно расширение границ сердца.
Инструментальные способы диагностики те же, что и при исследовании брюшной аорты.
Оперативное лечение.
Доказанный диагноз аневризмы грудного отдела аорты является показанием к оперативному лечению, так как консервативное лечение невозможно. Противопоказаниями является острый инфаркт миокарда, острое нарушение мозгового кровообращения, хотя современная хирургическая техника позволяет решать задачи восстановления кровообращения сердца и мозга наряду с коррекцией изменений в аорте.
Хирургическое лечение аневризм грудного отдела аорты является наиболее сложной задачей сосудистой хирургии, так как хирургу приходится вмешиваться в кровообращение наиболее важных органов человека – это коронарные артерии, сонные артерии. При выполнении большинства операций на дуге аорты применяется искусственное кровообращение и гипотермия, иногда требуется протезирование аортального клапана и аортокоронарное шунтирование. Основной метод операции – протезирование пораженного участка аорты с восстановлением кровотока по ветвям дуги аорты.
Первая операция на дуге аорты была выполнена Бенталл и Де Боно в 1968 году, а в России протезирование дуги аорты и всех брахицефальных артерий произвел А.В.Покровский в 1972 г.
Лечение расслаивающих аневризм грудного отдела аорты технически мало отличается от плановых операций, но намного сложнее по их обеспечению, так как экстренная операция в условиях глубокого коллапса, большой кровопотери, с применением искусственного кровообращения неизбежно приводит к большой летальности.
Послеоперационная летальность при плановых резекциях аневризмы составляет от 7 до 17 %, при расслаивающих аневризмах 25 – 41%.
Патогенез развитие заболевания
Механика образования аневризмы аорты довольно проста. В каком-то месте ее стенки снижается эластичность, все слои становятся менее крепкими и более податливыми. Аорта – мощный сосуд, и ток крови в нем более мощный по сравнению с другими периферическими сосудами человеческого тела. Это значит, что кровь давит на образовавшееся слабое место, в этой локации стенка в какой-то момент не выдерживает напора, истончается, «расползается» и раздувается (по принципу детского шарика, стенки которого истончаются из-за давления нагнетаемым внутрь воздухом). Образуется выпячивание, называемое аневризмой.
Далее слабое место становится все слабее и слабее, потому как кровь устремляется в аневризму и продолжает давить на ее стенку, это приводит к еще большему ее истончению. Более того, попадая в аневризму, кровоток становится завихренным, что дополнительно увеличивает продолжительность и силу давления крови на пораженный сегмент стенки.
Эмпирически, если бы давление крови прекратилось, измененная на микроуровне стенка свою форму все равно уже не восстановит (в противовес принципу сдувшегося шарика, стенки которого из тонких становятся толще, если изнутри выпустить воздух).

Comments
(0 Comments)