Развитие агенезии почки у плода
Причины и разновидности аплазии почки
Возникновение агенезии происходит вследствие патологического состояния, которое возникает вследствие того что проток метанефроса недостаточным образом развивается и не достигает размеров метанефрогенной бластемы. Данная патология отличается тем, что мочеточник может иметь нормальные или укороченные размеры, а в некоторых случаях и полностью отсутствовать.
Выяснить точную причину такого заболевания достаточно проблематично, так как зарождение всех органов происходит в утробе матери на начальной стадии беременности. Можно определить лишь то, что под воздействием определенных факторов происходит определенный сбой эмбриогенеза, и формирование органа не происходит в положенном для этого месте. Можно точно сказать, что прекращение развитие почки происходит вследствие инсульта мочеточника.
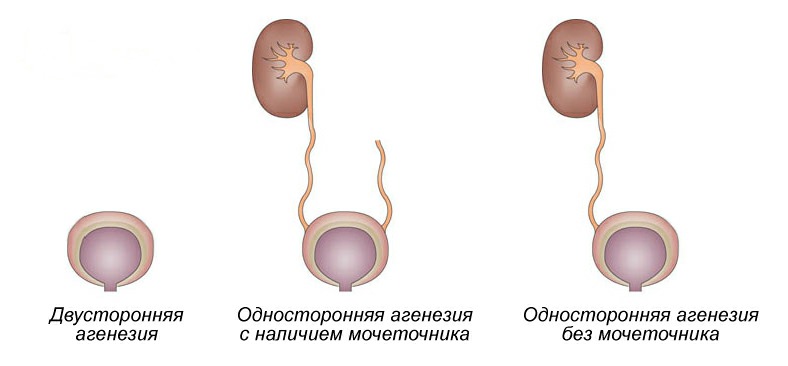 Агенезия почек
Агенезия почек
Данная патология относится к разделу врожденных пороков развития. Бывают ситуации, даже когда ребенок с таким пороком умирает в утробе матери или же сразу после появления на свет. Но в большинстве случаев рождение проходит нормально, и патология выявляется совершенно случайно, в более сознательном возрасте. Но наблюдаются и отдельные случаи, когда человек всю жизнь живет с таким отклонением и вторая почка полностью компенсирует отсутствующий орган без каких-либо симптомов и патология обнаруживается только в пожилом возрасте. Но такое случается достаточно редко.
Факторами, провоцирующими развитие патологии, являются следующие состояния:
- длительный прием противозачаточных средств до наступления беременности;
- злоупотребление алкогольными напитками;
- перенесенные венерические заболевания;
- наследственная предрасположенность;
- перенесение гриппа и различного типа инфекционных заболеваний в первом триместре беременности;
- проблемы эндокринного характера.
В том случае если у матери наблюдается хотя бы один из перечисленных факторов, доктор во время беременности обязательно должен учитывать этот факт.
Что это такое агенезия мы с вами уже выяснили, теперь давайте разберемся, какие формы патологии встречаются в медицинской практике.
 Злоупотребление алкогольными напитками – провоцирующий фактор развития патологии
Злоупотребление алкогольными напитками – провоцирующий фактор развития патологии
В настоящее время диагностируются следующие формы патологий:
- агенезия правой почки – такой диагноз ставится в том случае, если у человека отсутствует орган с правой стороны;
- аплазия правой почки – когда орган с правой стороны сформирован частично;
- агенезия левой почки – орган полностью отсутствует с левой стороны;
- аплазия левой почки – орган с левой стороны сформирован частично;
- двусторонний порок – полное отсутствие почек с обеих сторон, такая патология приводит к гибели плода еще до появления на свет или в первые несколько часов после рождения.
Как показывает многолетняя практика, агенезия правой почки встречается намного чаще, в основном патология диагностируется у представительниц слабого пола. Кроме всего прочего порок с правой стороны проявляется более выраженной симптоматикой у маленьких детей после рождения. У них появляются следующие симптомы:
- наблюдается частое срыгивание;
- полиурия;
- стремительное развитие почечной недостаточности;
- обезвоживание организма;
- возникновение гипертонических приступов.
В том случае если левая почка при этом компенсирует отсутствие правого органа, то клинические признаки могут практически никак не проявляться.
Что касается отсутствия левой почки, то такое состояние протекает намного тяжелее. Это объясняется тем, что вся нагрузка направляется на правую почку, которая и так отличается меньшими размерами и подвижностью по сравнению с левой.
При патологии левой почки в основном наблюдается следующая симптоматика:
- появляются болевые ощущения в паховой области;
- диагностируется бесплодие или импотенция;
- нарушаются половые функции;
- затрудняется эякуляция.
Аплазия левой почки диагностируется сравнительно редко. В основном такое внутриутробное отклонение диагностируется у мужского пола. Это объясняется особенностью строения мочеточника и соседних органов.
Классификация
Классифицируют агенезию почки по количеству отсутствующих почек. Специалисты выделяют:
- двусторонняя агенезия почек означает то, что у человека нет двух органов. В большинстве случаев зачаток внутри погибает, если ребенок все-таки рождается, то умирает по истечению нескольких часов из-за почечной недостаточности. Но медицина не стоит на месте. Сейчас существуют способы бороться за жизнь малыша с помощью трансплантации почки и регулярных процедур гемодиализа;
- агенезия правой почки – это врожденная аномалия развития, что характеризуется отсутствием одной почки. Здоровый орган берет на себя основную функциональную нагрузку, компенсирует недостаток в той мере, какой возможно;
- агенезия левой почки – это случай, полностью идентичный с предыдущим видом. Одна почка полностью отсутствует;
- аплазия правой почки – особо не отличается от агенезии. Разница в том, что почка в данном случае – это фиброзная ткань, что не имеет почечных клубочков. В этом случае отсутствует также мочеточник, лоханка;
- аплазия левой почки – отсутствие левой почки.
Стоит отметить, что агенезия правой почки практически ничем существенно не отличается от агенезии левой почки. Наиболее встречаемый случай во врачебной практике именно первый и у женщин. Агенезия правой почки заметна по внешним признакам с первых дней жизни малыша в случаи, когда левый орган не способен полностью выполнять свою функциональную нагрузку.
Немного тяжелее переносится человеческим организмом агенезия левой почки. Ведь вся нагрузка ложиться на правый орган, что не так приспособлен к высоким нагрузкам. У мужского пола внешние признаки проявляются намного сильнее, чем у женщин.
Симптомы заболевания
Аплазия почки может не проявиться какими-либо признаками. Если мать во время беременности не делала УЗИ, а ребенку после рождения не были проведены анализы, то человек может узнать о существующем дефекте спустя много лет, например, при обследовании в учебном учреждении или на работе.
При этом заболевании, вторая почка испытывает повышенную нагрузку, выполняя функции недостающего органа. При этом больной не чувствует каких-либо отклонений. Однако, в некоторых случаях, признаки дефекта возникают у малыша сразу же после его рождения.
Аплазия почки проявляется рядом симптомов:
- аномальным строением лица – широким носом, припухлостью, глазным гипертелоризмом;
- низким расположением и изогнутостью ушных раковин;
- избыточным количеством складок на теле;
- чрезмерно крупным животом;
- маленьким объемом органов дыхания;
- деформацией конечностей;
- неправильным расположением внутренних органов.
В будущем инвалидность приводит к возникновению дискомфортных ощущений в зоне половых органов, боли при эякуляции, бесплодию.
В зависимости от локализации проблемы различают несколько форм болезни:
- Двустороняя. Аномалия практически не совместима с жизнью. Если на ранних сроках вынашивания плода, диагностирована двусторонняя агенезия почек у плода, то врачи настоятельно рекомендуют вызвать искусственные роды.
- Агенезия правой почки – наиболее часто встречаемая форма агенезии. Это обусловлено особенностью расположения органа. В такой ситуации с функцией больной почки успешно справляется левая почка. Но если по каким-то причинам, здоровая почка не может полностью выполнять функции обоих, то пациент с первых дней жизни может страдать от почечной недостаточности или пиелонефрита.
- Аплазия левой почки. Недуг встречается очень редко и переносится тяжелее, чем правосторонняя агенезия. Ведь по своей природе орган, расположенный справа менее функционален и неприспособлен к повышенным нагрузкам. Агенезия левой почки проявляется классической клинической картиной.
 Существуют и другие формы дефекта:
Существуют и другие формы дефекта:
- односторонняя агенезия без сохранения мочеточника;
- односторонняя агенезия со здоровым мочеточником.
Одностороннее поражение органа с целым или частично развитым мочеточником не представляет опасности для здоровья и жизни человека. Если здоровый орган полностью справляется с компенсаторной работой, а пациент не имеет вредных привычек, то заболевание не проявляется в течение всей жизни. Агенезия с полным отсутствием мочеточника всегда сопровождается серьезными осложнениями, затрагивающими половые органы.
Клиническая картина и диагностика.
При дистопии почки клиническая картина обусловлена аномальным расположением органа. Ведущий симптом — боль, возникающая при перемене положения тела, физическом напряжении, метеоризме. При перекрёстной дистопии боль обычно локализуется в подвздошной области и иррадиирует в паховую область противоположной стороны. Поскольку поражение дистопированной почки патологическим процессом (гидронефротическая трансформация, калькулёз, пиелонефрит) происходит значительно чаще по сравнению с нормальной почкой, нередко присоединяются симптомы указанных заболеваний. Внутригрудная дистопия клиническими проявлениями и данными обзорной рентгенографии может симулировать опухоль средостения.
При поясничной и подвздошной дистопиях почка пальпируется в виде немного болезненного малоподвижного образования. Дистопию выявляют обычно при экскреторной урографии, а в случае резкого снижения функций почки — при ретроградной пиелографии. Отмечают характерные признаки дистопии: ротацию и необычную локализацию почки с ограниченной подвижностью. Нередко возникают трудности в дифференциальной диагностике поясничной, подвздошной дистопии и нефроптоза, особенно в случаях так называемого фиксированного нефроптоза, который, как и дистопированная почка, характеризуется низкой локализацией и малой смещаемостью почки. Однако на урограммах при фиксированном нефроптозе можно отметить медиальное расположение лоханки и извитой длинный мочеточник. Иногда отличить это состояние помогает лишь почечная ангиография, выявляющая короткую сосудистую ножку при дистопии и удлинённую при нефроптозе. Лечение. Отношение к дистопии почки максимально консервативное. Операцию обычно выполняют при дистопии, осложнённой гидронефрозом или калькулёзом. В случаях гибели дистопированной почки выполняют нефрэктомию. Оперативное перемещение почки крайне сложно из-за рассыпного типа кровоснабжения и малого калибра сосудов.
Подковообразная почка
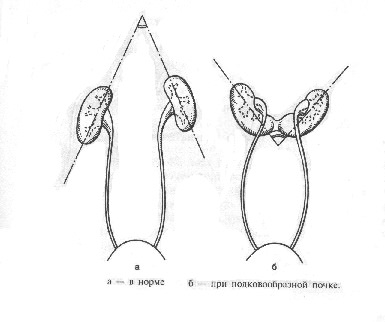
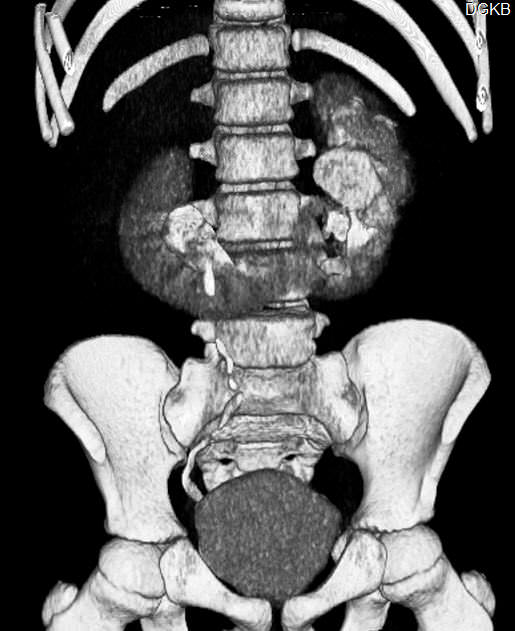
Сращение почек составляет около 13% всех почечных аномалий. Различают симметричные и асимметричные формы сращения. К первым относят подково- и галетообразную, ко вторым — S-, L- и I-образную почки.
При подковообразной аномалии развития почки срастаются одноимёнными концами, почечная паренхима имеет вид подковы. Подковообразная почка расположена ниже, чем обычно, лоханки сросшихся почек направлены кпереди или латерально. Кровоснабжение, как правило, осуществляется множественными артериями, отходящими от брюшной аорты или её ветвей.
В 98% случаев почки срастаются нижними концами. На месте соединения почек существует перешеек, представленный соединительной тканью или полноценной почечной паренхимой, нередко имеющей обособленное кровоснабжение. Перешеек находится впереди брюшной аорты и нижней полой вены, но может располагаться между ними или позади них.
Аномалию встречают у новорождённых с частотой от 1 на 400 до 1 на 500, причём у мальчиков в 2,5 раза чаще, чем у девочек.
Подковообразная почка нередко сочетается с другими аномалиями и пороками развития. Дистопированное расположение, слабая подвижность, аномальное отхождение мочеточников и другие факторы способствуют тому, что подковообразная почка легко подвергается травматическим воздействиям.
Клиническая картина и диагностика
Чаще всего этот порок развития проявляется болями в животе, усиливающимися при разгибании туловища, что связано со сдавлением сосудов и аортального сплетения перешейком почки. Нередко при нарушении пассажа мочи выявляют мочевую инфекцию.
Подковообразную почку можно определить при глубокой пальпации живота в виде плотного малоподвижного образования.
Наиболее достоверный метод диагностики — УЗИ с допплерографией, позволяющее выявить наличие перешейка.
Рентгенологически при хорошей подготовке кишечника почка имеет вид подковы, обращённой выпуклостью вниз.
На экскреторных урограммах подковообразная почка характеризуется ротацией чашечно-лоханочной системы и изменением угла, составленного продольными осями сросшихся почек. Если в норме этот угол открыт книзу, то при подковообразной почке — кверху. Тени мочеточников обрисовывают «вазу для цветов»: отойдя от лоханок, мочеточники расходятся в стороны, затем по пути в мочевой пузырь постепенно сближаются. Наиболее чётко контуры почки выявляют при ангиографии в фазу нефрограммы.
Причины заболевания и факторы риска
Агенезия поражает одного из тысячи малышей и встречается преимущественно у мальчиков. Обычно, патология сопровождается недоразвитостью одного из яичек, семявыводящих потоков и предстательной железы. У девочек вместе с заболеванием проявляются аномалии в строении половых органов – влагалища и матки.
Чаще всего, диагностируется аплазия правой почки, поскольку этот орган более подвержен аномальным изменениям. Встречается и двусторонняя форма заболевания, при которой отсутствуют 2 почки. При таком заболевании ребенок чаще погибает внутриутробно.
Инвалидность возникает в тех случаях, когда метанефрос не дорастает до необходимых размеров. При этом мочеточник может иметь нормальные, укороченные размеры или отсутствовать полностью. Агенезия, как и аплазия почки, считается врожденной патологией. Недоразвитость органов не проявляется характерными клиническими симптомами и диагностируется только с помощью УЗИ.
Агенезия почки развивается из-за ряда серьезных причин. Основным фактором риска считается генетическая предрасположенность. Если у человека среди близких родственников встречался рассматриваемый дефект, то увеличивается риск возникновения патологии и у него самого. Вопрос о наследственной предрасположенности будет первым, который задаст врач во время диагностики.
Следует отметить и другие факторы риска среди беременных женщин, которые могут привести к агенезии почки у плода:
- Инфекционные заболевания на ранних сроках вынашивания плода. В это время формируются все жизненно важные органы ребенка. Такие формы недуга, как краснуха или грипп провоцируют нарушения в развитии органов мочевыделительной системы.
- Токсическое отравление или химическое излучение.
- Сахарный диабет, обострившийся во время вынашивания плода.
- Сифилис.
- Злоупотребление алкогольными напитками.
- Венерические проблемы у самой женщины или у ее партнера.
- Отсутствие почки у плода наблюдается, если женщина в прошлом бесконтрольно употребляла противозачаточные препараты.
Чем меньше срок беременности, на котором был выявлен дефект, тем большим количеством последствий и осложнений он грозит ребенку
По этой причине беременной важно своевременно выполнять плановое УЗИ
Диагностика и дополнительные меры профилактики осложнений
 Агенезия почки – диагностика и дополнительные меры профилактики осложнений
Агенезия почки – диагностика и дополнительные меры профилактики осложнений
Обследование, назначаемое врачом по меньшей мере раз в год, включает в себя проведение:
- урографии с контрастным веществом;
- компьютерной томографии;
- ультразвукового исследования;
- почечной ангиографии;
- цистоскопии.
Специалистом выявляются факторы, повлиявшие на возникновение патологии. Генетическое консультирование семьи, проведение ультразвукового исследования почек у близких родственников также позволит более точно определить, какова причина агенезии почек у плода. Вместе с агенезией в организме могут обнаружиться и другие заболевания мочеполовой системы. Односторонняя агенезия почки обычно предполагает принятие пациентом основных профилактических мер:
- избегать переохлаждения, сильных физических нагрузок;
- соблюдать определенную диету, питьевой режим;
- повышать иммунитет, предотвращая возникновение вирусных и инфекционных заболеваний, воспалительных процессов.
Вопрос о допустимости при подобной аномалии занятий спортом до сих пор открыт. Отсутствие одной почки в целом не препятствует подобной деятельности, однако выполнение здоровым органом компенсаторной функции вдвое повышает нагрузку на него. Поэтому последствия тяжелой травмы могут оказаться смертельными. Кроме того, наличие повышенных нагрузок провоцирует развитие полиурии, артериальной гипертензии, быстрой утомляемости.
Важную роль в поддержании нормального функционирования единственной почки играет питание. Из рациона питания максимально исключаются копченые, консервированные, острые, соленые, мучные продукты, любые минеральные и алкогольные напитки. Кофе лучше заменить травяным чаем, морсом. Рыбу и мясо в отварном виде рекомендуется употреблять не больше 3 раз в неделю. Предпочтения также отдаются овсяной и гречневой кашам, черному и белому зерновому хлебу. Ограничивается употребление молочных, кисломолочных продуктов.
Будущим мамам также стоит заботиться о собственном здоровье, наблюдать за развитием плода, воздержаться от алкогольных напитков, наркотических веществ, табакокурения. При обнаружении признаков, свидетельствующих о нарушении в развитии почек у плода, следует обратиться к квалифицированному специалисту. В случае односторонней патологии прибегают к пре- и постнатальному кариотипированию. При двусторонней почечной агенезии наблюдается симметричная форма задержки роста плода, а также маловодие. В случае пренатального выявления такой аномалии до 22 недель показано прерывание беременности по медицинским показаниям. При отказе от этой процедуры и при позднем диагностировании отклонения применяют консервативную акушерскую тактику.
Ведение здорового образа жизни, своевременное медицинское обследование и обращение к квалифицированным специалистам при любых признаках, указывающих на какие-либо отклонения, – все это обеспечит рождение здорового малыша и значительно снизит риск развития возможных патологий. Односторонняя агенезия почки у ребенка при отсутствии других патологий позволяет ему вести полноценную жизнь. Крайне редко требуется оформление инвалидности
Важно при этом уделить должное внимание медицинским рекомендациям и регулярному обследованию у лечащего врача.
Как и чем эффективно лечить гидронефроз почки у новорожденного
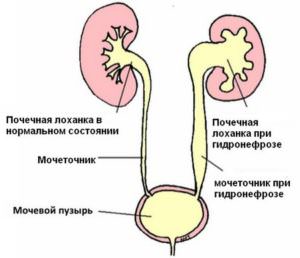 В первый месяц жизни всем детям назначается УЗИ почек и брюшной полости. Оно помогает найти врожденные пороки, которые по каким-либо причинам ранее не были обнаружены. Другими способами обнаружить гидронефроз практически невозможно, так как здорова почка берет на себя все функции пораженной. При обнаруженном рано гидронефрозе почки можно провести у новорожденного консервативное лечение. Операцию нужно проводить только в сложных случаях, когда повреждения слишком обширны.
В первый месяц жизни всем детям назначается УЗИ почек и брюшной полости. Оно помогает найти врожденные пороки, которые по каким-либо причинам ранее не были обнаружены. Другими способами обнаружить гидронефроз практически невозможно, так как здорова почка берет на себя все функции пораженной. При обнаруженном рано гидронефрозе почки можно провести у новорожденного консервативное лечение. Операцию нужно проводить только в сложных случаях, когда повреждения слишком обширны.
Возможные причины заболевания
У новорожденных основной причиной гидронефроза является аномальное строение органов:
- неправильное положение мочеточника;
- дискинезия или обструкция мочеполовых путей;
- аплазия или гипоплазия мышц мочеточника;
- аномальное разветвление артерий почек.
Чаще всего эти причины указывают для новорожденных, у них патология затрагивает левый ли правый орган. Если болезнь была обнаружена на первом году жизни, то ее развитие может быть вызвано и другими причинами:
- камнями в почках;
- нарушениями в строении спинного мозга;
- патологиями мочевыводящих путей;
- новообразованиями.
Эти причины действуют тогда, когда заболевание не было найдено сразу после рождения
Родителям важно понимать, что врожденный гидронефроз не появляется из-за плохого питания или переохлаждения. Это независимая аномалия, которую нужно срочно лечить, пока здоровая почка не перестала справляться со своими функциями
Течение патологии и ее симптомы
Для гидронефроза характерно скрытное лечение. У новорожденных не проявляется практически никаких симптомов. При этой патологии на месте перехода почечной лоханки в мочеточник наблюдается сужение, которое приводит к застою мочи. Лоханка увеличивается в размерах и со временем начинает пережимать паренхиму. При запущенном гидронефрозе почка истончается и гибнуть.
Эта патология часто дает осложнения. При них можно заметить у ребенка следующие симптомы:
- ноющие боли в поясничном отделе позвоночника;
- боли при мочеиспускании или нарушения этого процесса;
- отеки;
- небольшой объем мочи и ее высокая концентрация;
- анемия;
- кровь в моче;
- отеки;
- вздутие живота.
У новорожденных осложнения заметны по изменению цвета мочи, появлению резкого запаха, крикам при мочеиспускании
Важно еще до появления этих признаков пройти обследование, чтобы исключить у новорожденного гидронефроз ли уточнить его стадию
Основы лечения гидронефроза
Протий лечение нужно до того момента, как почка полностью истончится. Оно основывается на трех методах:
- прием антибиотиков при наличии инфекции;
- терапия противовоспалительными средствами;
- обильное питье и солевая диета.
 Помните, что самолечение при этом заболевании недопустимо, так как вы потратите на него время, за которое можно было успеть компенсировать патологию. Эффективный курс лечения включает в себя:
Помните, что самолечение при этом заболевании недопустимо, так как вы потратите на него время, за которое можно было успеть компенсировать патологию. Эффективный курс лечения включает в себя:
- нестероидные противовоспалительные препараты (Диклофенак в виде внутримышечных инъекций);
- Солкосерил внутривенно для улучшения обменных процессов в почках;
- антибиотики широкого спектра при появлении в моче бактерий, гноя, крови;
- протеолитические ферменты, например, хорошие отзывы заслужил Вобэнзим для стимуляции иммунитета;
- Пентоксифиллин или Троксевазин для улучшения микроциркуляции крови в сосудах почек.
Курс лечения сможет составлять несколько месяцев, в зависимости от стадии заболевания. Протеолитические ферменты позволяют подготовить новорожденного к операции или ускоряют консервативное лечение. Они используются для нормализации обменных процессов и восстановления тканей почек, стимуляции иммунитета, утоления боли, снятии отеков.
Операции назначаются в сложных случаях, когда иные методы лечения применять невозможно. Вмешательство проводится методом пиелопластики. При ней восстанавливаются мочевыводящие пути и уменьшается почечная лоханка. Особенно сложно проводить вмешательство на правой почке, так как есть риск повреждения поджелудочной железы. При полной утрате почкой своих функций происходит ее резекция.
Диета для детей
У детей до года лечение сопровождается изменением таблицы прикорма, ранним введением компотов и морсов. До 6 месяцев таким детям рекомендовано только грудное вскармливание. При невозможности естественного кормления, смесь подбирается индивидуально.
В большинстве случаев гидронефроз новорожденных проходит к трем годам (85-95% детей окончательно выздоравливают). В подростковом возрасте без осложнений вылечивается 70% детей. Благоприятный исход у младенцев возможен только в том случае, если родители будут выполнять все рекомендации врача. Залог успеха – своевременно обнаруженное заболевание.
Аплазия правой почки
Но такое состояние сочетается, как правило, с аплазией ткани, расположенной глубже, например, в случаях с незакрытием эмбриональных щелей (т. н. дизарфия). В медицине фиксируются случаи аплазии отдельных частей тела, нередко это происходит с конечностями человека. Если же у новорожденного отсутствуют кости черепа, то часто вместе с ними наблюдается аплазия мозга(ее называют также анэнцефалией).
Некоторые виды аплазии (отсутствие полушарий мозга, сердечной мышцы, обеих почек и т. п.) несовместимы с жизнью. АПЛАЗИЯ — (от a отрицательная приставка и греч. plasis образование) порок развития, врожденное отсутствие какой либо части тела или органа. Аплазия — * аплазія * aplasia врожденное отсутствие или недоразвитие к. л. части тела, органа.
Причинами аплазии являются внешние тератогенные факторы (физические, химические, биологические), воздействующие на эмбрион непосредственно или опосредованно через организм матери. Аплазия может наблюдаться в любом органе человека (головной мозг, спинной мозг, сердце, легкие, моче-половые органы и другом).
Аплазия кожи может сочетаться с аплазией глубже расположенной ткани, например при различных формах дизрафий (незакрытие эмбриональных щелей). Практическое значение имеет очаговая аплазия мышечного слоя желудочно-кишечного тракта. Очаговая аплазия диафрагмы ведет к ложной диафрагмальной грыже (смотри Диафрагма). Аплазия нервных клеток ауэрба-ховского сплетения может явиться причиной болезни Гиршпрунга (смотри Мегаколон).
В мировой литературе описано лишь несколько десятков случаев аплазии селезенки, которая обычно сочетается с другими тяжелыми врожденными пороками развития. Аплазия дистальных частей конечностей следует отличать от внутриутробной ампутации, вызванной чаще всего амниотическими нитями (смотри Амниотические нити, перетяжки, сращения).
Аплазия может наблюдаться не только в постоянных тканях плода, но и в последе (плацента, пуповина). Некоторые виды аплазии (анэнцефалия, амиелия, акардиус — acardius и двусторонняя аплази почек) не совместимы с жизнью. В случае аплазии почки ее функцию выполняет второй парный орган, который гипертрофируется в силу выполнения дополнительной компенсаторной работы.
Также агенезия или аплазия могут провоцировать почечнокаменную болезнь, артериальную гипертензию или пиелонефрит. При этой аномалии почти всегда наблюдают компенсационную гипертрофию контра латеральной почки. Двусторонняя аплазия почки несовместима с жизнью. Двусторонняя аномалия (полное отсутствие почек) – двусторонняя агенезия или арения. Аплазия правой почки практически неотличима от агенезии, но почка представляет собой зачаточную фиброзную ткань без почечных клубочков, мочеточника и лоханки.
Агенезия правой почки может проявиться с первых дней рождения ребенка, если левая почка не способна к компенсаторной функции. Если левая почка берет на себя функцию отсутствующей правой, то агенезия правой почки практически не проявляется симптоматически и обнаруживается случайным образом. Глазной гипертелоризм не является специфическим симптомом, который указывает на агенезию почки, однако нередко ее сопровождает так же, как и увеличение живота, деформированные нижние конечности.
Эта аномалия практически идентична агенезии правой почки, за исключением того, что в норме левая почка должна быть немного более выдвинута вперед, чем правая. Агенезия левой почки более отягощенный случай, так как ее функцию должна выполнять правая почка, которая более подвижна и менее функциональна по своей природе.
Как правило, недоразвитость одной из почек, считается относительно благоприятной аномалией по сравнению с агенезией. Аплазия правой почки имеет благоприятный прогноз, обычно люди с одной почкой живут полноценной качественной жизнью. Аплазия левой почки, так же как и аплазия правой почки, встречается довольно редко, не более, чем у 5-7% всех пациентов с аномалиями мочевыделительной системы. Аплазия часто сочетается с недоразвитием близлежащих органов, например, с аномалией мочевого пузыря.
Может быть аплазия и отдельных частей тела, чаще всего конечностей. Агенезия, или аплазия почки возникает, когда проток метанефроса не дорастает до метанефрогенной бластемы. Аплазия одного из парных органов (напр., одной почки) может не приводить к функциональным нарушениям.

Comments
(0 Comments)